|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Грудная клетка у ребенка нормаФорма грудной клетки у младенцев: нормы и отклоненияПосле появления на свет малыша тщательно осматривают и измеряют неонатологи, а перед выпиской — ортопед или хирург. Но на этом наблюдение за костно-мышечной системой крохи не заканчивается: на первом году жизни вам предстоит пройти несколько комиссий, на которых младенца снова и снова будут осматривать. Такой контроль необходим, чтобы вовремя выявить патологии и приступить в немедленному лечению грудничка. Чем раньше вы вместе со специалистами начнете исправлять деформации, тем меньше вреда они нанесут младенцу. Особое внимание врачи уделяют форме и размеру грудной клетки. Какое расположение ее составляющих является нормой, а какое — говорит о врожденной или приобретенной деформации? Норма
Отклонения от нормыПо происхождению отклонения от нормальной формы грудной клетки могут быть двух видов.
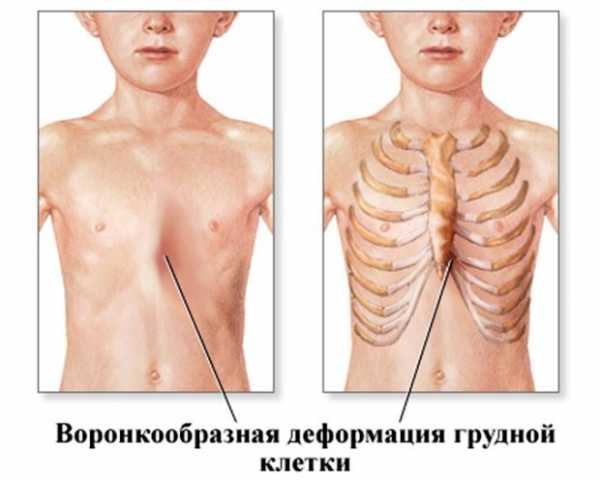
По форме врожденных деформаций выделяют следующие типы грудной клетки: воронкообразный тип, килевидный и другие сложные случаи, которые встречаются гораздо реже. Воронкообразная форма грудной клеткиТакую деформацию еще называют «грудь сапожника», она характеризуется вдавливанием грудины внутрь. Данная патология является врожденной, и активно развивается, пока ребенок растет. Если не лечить малыша, степень западания грудины будет увеличиваться и пагубно влиять на расположение внутренних органов. Воронкообразная грудная клетка имеет градацию степеней западания грудины:
Килевидная форма грудной клеткиПри такой деформации грудина, словно киль, выпячивается вперед. Данная патология чаще является врожденной и диагностируется в первые месяцы жизни младенца. Очень редко отмечаются случаи приобретенной деформации такого типа.
Редкие формы деформации
Чем опасны врожденные деформации?Врожденные деформации грудной клетки — довольно частое явление. Они встречаются у 14% грудничков, чаще патологии диагностируются у мальчиков.
Причины появления деформации
акладываются и развиваются хрящевые элементы, составляющие грудину, а также мышцы диафрагмы. ДиагностикаВрожденные деформации грудной клетки у новорожденных и грудных детей довольно сложны в диагностике. На раннем этапе определить неправильность ее формы можно по «поведению» костно-хрящевого комплекса при вдохе и плаче: ребра и непосредственно грудина сильно западают. При подозрении на неправильность формы грудной клетки у младенца, вам назначат ряд диагностических процедур для определения размера и расположения костей и хрящей. ЛечениеИсходя из степени деформации хирург-ортопед назначит вам адекватное комплексное лечение. При сложных и глубоких врожденных изменениях формы грудной клетки ребенку может быть показана операция. Первая и вторая степени поддаются исправлению консервативными методами. Малышу помогут:
Консервативное лечение поможет и при приобретенных деформациях, но только после устранения первопричины изменения формы грудной клетки. Если патология носит рахитический характер, то есть возникла из-за дефицита витамина Д, вам нужно остановить процесс с помощью медикаментозной терапии, а затем устранять последствия болезни. Профилактика
НОРМАЛЬНЫЕ ФОРМЫ ГРУДНОЙ КЛЕТКИХирургия воронкообразной деформации грудной клетки // Нормальные формы грудной клетки Грудная клетка является естественным щитом, закрывающим расположенные под ним жизненно важные структуры - сердце, легкие и крупные сосудистые стволы, которые необходимо оберегать от различного рода травм и повреждений. В этом плане как единое целое работают ребра, позвоночник, грудина, суставы, синхондрозы, связочный аппарат, мышечный каркас и диафрагма. В норме грудная клетка несколько уплощена в переднезаднем размере и имеет вид неправильного конуса. Она имеет четыре стенки: переднюю, образованную грудиной и реберными хрящами, заднюю, сформированную двенадцатью грудными позвонками с прикрепленными к ним задними концами ребер, а также медиальную и латеральную (то есть боковые), которые создаются ребрами. Последние отделены одно от другого межреберными промежутками. Верхнее отверстие, или апертура грудной клетки ограничивается первым грудным позвонком, верхним краем рукоятки грудины, внутренними краями первых рёбер. В переднезаднем направлении верхняя апертура имеет протяжённость около 5-6 см, в поперечнике - 10-12 см. Нижнее отверстие грудной клетки спереди ограничивается мечевидным отростком грудины, сзади - телом двенадцатого грудного позвонка, а с боковых сторон - нижними рёбрами. В норме, в зависимости от конституции человека все грудные клетки делят на нормо-, гипер- и астенические. Помимо этого, на фоне тех или иных заболеваний, при травмах и т.д. могут развиваться патологические варианты. Например: эмфизематозная, рахитическая, воронкообразная и т.д. Нормостенические, или конические по своей форме напоминают усечённый конус, имеющий вверх обращённое основание (область плечевого пояса). Переднезадний диаметр такой грудной клетки меньше, чем боковой. Над- и подключичные ямки, как правило, выражены слабо. Отмечается умеренно косой ход рёбер по боковым поверхностям, межрёберные промежутки нерезко выражены, лопатки контурируются, но слегка, а плечи расположены под прямым углом к шее. Группа мышц плечевого пояса в данном случае хорошо развита. Надчревный (эпигастральный) угол, измеряемый между рёберными дугами (для этого ладонные поверхности своих больших пальцев исследующий плотно прижимает к рёберным дугам так, чтобы концы их упирались в мечевидный отросток), равен 90°. Гиперстенические грудные клетки широкие и напоминают по форме цилиндр. Переднезадний размер здесь приблизительно равен боковому, и все абсолютные величины диаметров больше аналогичных показателей у лиц-нормостеников. Надключичные и подключичные ямки практически не выражены либо вовсе не видны, плечи прямые и широкие. Рёбра идут почти горизонтально, промежутки между ними узкие и едва заметны. Надчревный угол составляет более 90°, мускулатура грудной клетки развита хорошо, а лопатки плотно прилегают к ней. Астеническая грудная клетка внешне плоская и узкая - за счёт уменьшенного переднезаднего и боковых размеров она выглядит несколько удлинённой. На ней очень отчётливо видны надключичные и подключичные ямки, ключицы хорошо выделяются, промежутки между рёбрами широкие, по боковым поверхностям рёбра имеют более вертикальное направление. Эпигастральный угол острый (меньше 90°). Плечи опущены, лопатки заметно отстают от спины, мышцы плечевого пояса обычно развиты слабо. Записаться на консультацию (операцию) к торакальному хирургу, к.м.н. Королеву П.А. можно:
(495) 506-61-01 - где лучше оперировать деформацию грудной клетки ЗАПРОС в КЛИНИКУ Окружность головы и грудной клетки ребенка: норма, таблицаИзмерение окружности головы и грудной клетки должно проводиться в ходе планового посещения специалистов. Важно оценить и форму этих частей тела. Данные помогут оценить состояние развития ребенка и вовремя предпринять необходимые меры. Очень важными показателями развития ребенка являются антропометрические данные окружности головы и грудной клетки. Сразу после рождения идет измерение этих параметров. Важным является осмотр костной системы ребенка. При осмотре головы оцениваются ее форма и размеры.  Формы грудной клетки также могут быть разными и свидетельствуют о состоянии здоровья. Впоследствии участковый педиатр будет соотносить с ними новые показатели. Любые отклонения от нормы расцениваются как серьезные патологические изменения в развитии организма. В этом случае врач назначает консультацию других специалистов, чтобы не упустить прогрессирования болезни и начать соответствующее лечение. Показатели нормального развития в числахОкружность головы при рождении у малыша в среднем составляет 34–36 см, грудной клетки – 32 см. В первый месяц жизни голова растет быстрее, чем грудная клетка. Прибавляет приблизительно по 1 см каждый месяц. И только около 4 месяцев размеры становятся одинаковыми. К годовалому возрасту грудная клетка может быть примерно на 2 см больше, чем размеры головы. За первый год жизни окружность головы увеличивается приблизительно на 12 см, а грудная клетка – на 16 см. У здорового ребенка грудная клетка всегда больше головы. У девочек и мальчиков существует небольшая разница в параметрах. Тревогу чаще всего вызывают размеры окружности головы и грудной клетки грудничка. Таблица наглядно показывает, как увеличивается окружность головы и грудной клетки у детей на протяжении первого года жизни в зависимости от пола.
Если ребенок родился с крупной головой, то это может быть физиологической нормой. Если голова, наоборот, небольших размеров, причины могут быть в рождении ребенка раньше срока, внутриутробных проблемах в развитии. Наследственность также играет не последнюю роль. 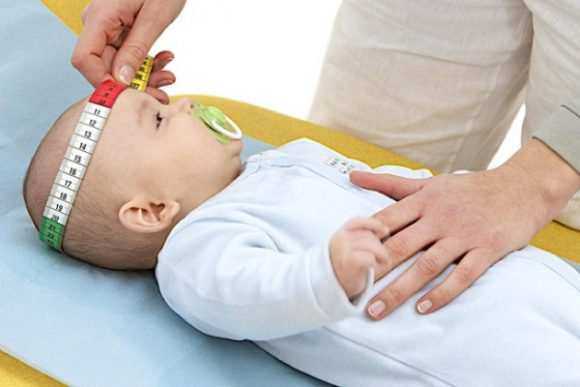 Системой здравоохранения принята норма размера головы у детей в возрасте до 5 лет. Таблица наглядно отображает эти параметры.
Таблица поможет определить, какая норма окружности грудной клетки у детей в возрасте с 1 до 6 лет. 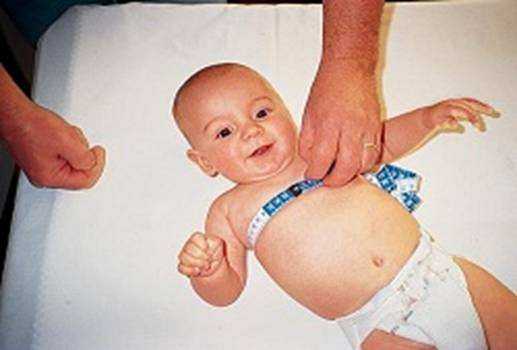
Определение нормы развития по формеВнешний осмотр костной системы ребенка должен проводиться в положении стоя, сидя и лежа  Параметры, на которые в первую очередь обращает свое внимание специалист при осмотре головы ребенка:
Насторожить должна слишком большая разница между полученными при измерении параметрами и установленной нормой. Заболевания, которые сопровождаются маленьким размером черепа, – микроцефалия или краниостеноз (характеризуется ранним сращением швов черепа). 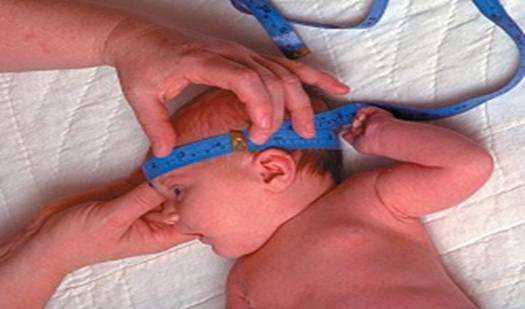
Если малыш родился раньше положенного срока, то размеры должны увеличиваться быстрее и должны совпадать с периодом активной прибавки в весе. Уже к годовалому возрасту достигаются нормальные значения. Кроме того, врач на ощупь определяет, насколько плотная костная ткань, оценивает ее цельность, гладкость. На осмотре выявляется, есть ли болезненность костей и суставов черепа. Врач определяет размеры швов и родничков. Размягчение костей темени и затылка может свидетельствовать о заболевании. При осмотре грудной клетки ребенка внимание должно быть обращено на следующие параметры:
Форма грудины меняется по мере роста ребенка. У новорожденных детей она имеет форму узкой укороченной пирамиды. К третьему году форма становится конусообразной. К 6–7 годам начинает меняться угол наклона ребер. Усиленный рост грудной клетки начинается в промежутке между 11 и 12 годами. Патологические изменения в развитии грудной клетки могут быть врожденными (имеют генетическую обусловленность) и приобретенными (являются следствием таких заболеваний, как рахит, сколиоз, туберкулез костей). Формы грудной клетки, возникшие вследствие деформации: воронкообразная (западание ребер, хрящей), килевидная (сильное выпирание костей), паралитическая (плоская и узкая клетка), бочкообразная (ребра располагаются горизонтально и далеко друг от друга), ладьевидная (присутствует углубление в грудине). Все эти изменения негативно влияют на функционирование сердечно–сосудистой и дыхательной системы.
Лечебная физкультура в случае деформации грудной клетки у ребенкаДеформация грудной клетки – это достаточно редкое явление. Изменение формы грудной клетки может быть врожденным и приобретенным. Врожденная патология обнаруживается у 2-х % новорожденных, тогда как приобретенная диагностируется у 14% детей, подростков и взрослых. Но в обоих случаях патология неизбежно влияет на сердце ребенка, легкие и остальные органы, которые находятся в грудной полости, и нарушает их нормальную деятельность. Разные деформации можно исправить только хирургическим путем, однако особое внимание нужно уделить лечебно-физической культуре, которая поможет поддерживать нормальное функционирование дыхательной и сердечной систем человека.
Какие патологии грудной клетки у детей можно исправить с помощью ЛФК?Деформация костно-мышечного каркаса верхней части туловища намного чаще поддается лечению у детей, так как их костная и хрящевая ткани более гибкие и податливые. Искривление, обнаруженное на начальной стадии, можно устранить с помощью традиционных методов. Если деформация только начинает развиваться, она не успевает за такой короткий срок вызвать тяжелые нарушения работы сердечно-сосудистой системы и легких, а также не смещает органы и позвоночник. ВАЖНО! Если родители замечают какие-либо малейшие отклонения в форме грудины своего ребенка, нужно срочно обращаться к врачу и не пытаться исправить патологию самостоятельно. ЛФК поможет вылечить не только приобретенные патологии, но и окажет хорошее воздействие при лечении врожденных деформаций. Конечно, как самостоятельный вид лечения, лечебная физкультура малоэффективна, однако в комплексе с хирургическими операциями просто необходима. Рассмотрим, какие бывают виды деформации грудной клетки у ребенка. Виды патологий грудиныВ медицине различают три основных разновидности искривления грудной клетки у ребенка:
Помимо трех основных видов патологий, различают еще несколько искривлений грудной клетки:
При всех вышеперечисленных разновидностях деформации грудной клетки ЛФК будет оказывать положительное воздействие. На каком этапе можно приступать к ЛФК?Родители должны внимательно следить за здоровьем и состоянием своих детей. Если ребенок жалуется на частое сердцебиение или вы замечаете, что ему тяжело дышать, то это первые симптомы какой-либо патологии. Дети, у которых развивается деформация костно-мышечного каркаса, обычно часто испытывают вегетативные расстройства, ослабление иммунитета, отставание в физическом развитии. Более серьезными симптомами являются появление нарушений работы сердечно-сосудистой системы, сколиоз, кифоз. Даже при первой симптоматике можно начинать заниматься лечебной физкультурой, которая, при своевременном и правильном выполнении, может пресечь патологию на корню. ЛФК, как консервативный метод, достаточно эффективна в лечении начинающейся деформации.
Если у ребенка уже запущенная стадия, то не спишите отказываться от лечебной физической культуры. Как самостоятельный метод она будет малоэффективна. Однако, как вспомогательный, очень нужна. Существуют разные упражнения, некоторые из них подходят для применения до операционного вмешательства, другие нужно выполнять после операции. Т. е. ЛФК для грудной клетки для детей можно начинать на любом этапе, главное – подобрать правильные упражнения и убедиться в отсутствии противопоказаний. Есть ли противопоказания для ЛФК при деформации грудной клетки?Мы плавно подошли к вопросу о противопоказаниях ЛФК при искривлении грудины. Многие родители интересуются, нет ли каких-либо запретов на выполнение упражнений. В любом случае, самостоятельных действий предпринимать нельзя, нужно сначала обратиться к врачу. Если доктор после диагностики подтверждает, что деформация не несет вреда для здоровья ребенка, то можно начинать гимнастику и лечебную физическую культуру. Если же искривление находится на более запущенной стадии, то комплекс упражнений нужно обговаривать со специалистом. Также после операционного вмешательства некоторым детям прописывают строгий постельный режим, а некоторым уже через неделю рекомендуют начинать заниматься специальными упражнениями. Одним из главных противопоказаний занятиям ЛФК в послеоперационный период является подозрение на наличие тромбов в сердце или сосудах, а также резко выраженных нарушениях ритма сокращений сердечной мышцы. Если же ничего подобного не наблюдается, то лечение деформации грудной клетки у ребенка с помощью ЛФК можно начинать уже в первые сутки после операции, когда заканчивается действие наркоза. Какой специалист проводит занятия ЛФК?Занятия лечебной физкультурой проводит врач ЛФК – специалист, который имеет медицинское образование. Он помогает восстановить ребенку физическую форму. Доктор обязан знать физиологию и патофизиологию, уметь делать лечебный массаж.
В обязанности врача также входит проведение специальных обследований пациентов, определение методики, формы и дозировки физ. нагрузки, подбор индивидуального двигательного режима и специальных физических упражнений. Что касается самих упражнений, то специалист ЛФК устанавливает их количество и интенсивность, оценивает эффективность проводимых процедур. Весь процесс лечения с помощью физкультуры и гимнастики доктор отражает в карте пациента. Насколько регулярными должны быть тренировки?Чтобы получить терапевтическое воздействие от лечебной физкультуры, она должна проводиться регулярно. Причем постепенно физическую нагрузку нужно увеличивать. Для достижения правильного эффекта нужно придерживаться еще нескольких рекомендаций:
ВАЖНО! В зависимости от вида и степени деформации даже обычная ходьба на свежем воздухе может приравниваться к какой-то части ЛФК. Можно ли делать упражнения ЛФК самостоятельно или лучше под наблюдение специалиста?Если деформация грудной клетки не несет опасности для здоровья, то лечебной физкультурой ребенок может заниматься самостоятельно, первое время с помощью родителей. Однако, если ситуация запущена или ЛФК проводится для восстановления после операции, нужно делать физические упражнения под наблюдением врача или инструктора ЛФК. Примеры упражненийКак говорилось выше, комплекс упражнений лучше обсуждать со специалистом. Однако, если вы обнаружили деформацию на начальной стадии развития и она не несет риск для здоровья ребенка, упражнения, в основном, схожи. Лечение воронкообразной деформации грудной клетки у ребенка включает выполнение следующих упражнений:
Это только часть упражнений ЛФК при деформации грудной клетки у детей. Для того чтобы правильно выбрать комплекс, нужно, дабы врач провел диагностику и уже тогда назначил необходимые упражнения. Наверх ↑ Формы грудной клетки человека. Форма грудной клетки у детейГрудная клетка – это природный внутренний панцирь, созданный для защиты жизненно важных органов от повреждений, ушибов или травм. В грудной полости скрыты сердце, легкие, легочные артерии и вены, тимус, бронхи, пищевод, печень. К ней крепятся дыхательные мышцы и мускулы верхних конечностей. Строение грудной клетки человекаГрудную клетку образуют:
Грудная клетка обладает гибкостью, то есть расширяется и сжимается в процессе дыхания. Виды грудной клеткиВеличина и формы грудной клетки вариабельны и могут меняться в зависимости от степени развитости мускулатуры и легких. А степень развития последних тесно связана с жизнедеятельностью человека, его активностью и профессией. Форма грудной клетки в норме имеет три вида:
Плоская форма грудной клеткиЗачастую обнаруживается у людей со слабой мускулатурой и ведущих пассивный образ жизни. Она длинная и уплощенная в переднезаднем диаметре, передняя стенка практически вертикальна, ключицы отчетливо выделяются, межреберные промежутки широкие. Коническая форма грудной клеткиЭта широкая и короткая форма груди свойственна людям с хорошо развитой группой мышц плечевого пояса. Нижняя ее часть шире верхней. Наклон ребер и межреберные промежутки небольшие. Цилиндрическая форма грудной клеткиТакая форма грудной клетки в норме встречается у невысоких людей. Она округлая, одинаковая по всей длине. Горизонтальное расположение ребер объясняет нечеткие межреберные промежутки. Подгрудный угол тупой. У людей, занимающихся спортом профессионально, именно такая форма груди. Возрастные и физиологические особенностиФормы грудной клетки человека значительно меняются с возрастом. Детям новорожденным свойственна узкая и укороченная форма усеченной пирамиды. Она немного сжата с боков. Поперечный размер меньше переднезаднего. Рост ребенка, обучение его ползанию и вставанию, развитие опорно-двигательного аппарата и рост внутренностей обуславливает быстрый рост грудной клетки. Форма грудной клетки у детей на третьем году жизни становится конусообразной. В 6-7 летнем возрасте рост немного замедляется, наблюдается увеличение угла наклона ребер. Дети школьного возраста имеют более выпуклые формы грудной клетки, нежели взрослые, наклон ребер также меньше. С этим связано более частое и неглубокое дыхание младших школьников. У мальчиков грудная клетка начинает усиленно расти в 12, у девочек – 11 лет. В период до 18 лет больше всего меняется средний отдел груди. Форма грудной клетки у детей во многом зависит от физических упражнений и положения корпуса во время посадки. Физические нагрузки и регулярные упражнения будут способствовать увеличению объемов и ширины грудной клетки. Экспираторная форма станет следствием слабой мускулатуры и плохо развитых легких. Неправильная посадка, с опорой на край стола, может привести к изменениям формы грудной клетки, что негативно отразится на развитии и работе сердца, легких и крупных сосудов. Уменьшение размеров, опускание и изменение формы грудной клетки у людей пожилого возраста связано со снижением эластичности реберных хрящей, частыми заболеваниями дыхательных путей и кифозным искривлением. Мужская грудная клетка больше женской и имеет более выраженный изгиб ребра в области угла. У женщин ярче выражено спиралеобразное скручивание ребер. За счет этого и получается более плоская форма и преобладание грудного дыхания. У мужчин брюшной тип дыхания, который сопровождается смещением диафрагмы. Грудная клетка и ее движенияАктивную роль в процессе вдоха и выдоха выполняют дыхательные мышцы. Типы дыханияВ зависимости от возраста и развитости грудной клетки различают:
Патологические формы грудной клеткиПатологии чаще всего замечаются пациентами. Они могут быть врожденными (связанными с нарушением развития костей в период беременности) и приобретенными (последствие травм и заболеваний легких, костей, позвоночника). Деформации и искажения, как правило, выявляет простой осмотр грудной клетки. Форма и ее изменения, асимметричность, нарушение ритма дыхания позволяют опытному врачу огласить предварительный диагноз. Форма грудной клетки становится неправильной под воздействием патологических процессов в органах грудной полости и при искривлении позвоночника. Патологические формы грудной клетки могут быть:
Эволюция обеспечила защиту наиболее важных органов человеческого организма грудной клеткой. В грудной полости расположены органы, без которых мы не сможем просуществовать и несколько минут. Жесткий костный каркас не только защищает, но и фиксирует их в постоянном положении, обеспечивая стабильную работу и наше удовлетворительное состояние. Окружность груди ребёнка, центильные таблицы окружности груди ребёнка от 0 до 17 летНиже представлен калькулятор расчета показателя окружности груди ребенка.
Но мы то знаем, что это всего лишь сравнительная характеристика и ничего более. Больше нет необходимости рассматривать множество таблиц и выискивать среди огромного количества чисел необходимый показатель, все равно это мало что значит, лучше проведите это время со своими близкими.
Измерение окружности груди проводят у грудничков в лежачем положении, у детей старшего возраста — стоя. Ребёнок должен быть спокоен, руки держать опущенными. Для измерения подойдет обычный, гибкий сантиметр. Измерение проводится в самом широком месте ориентировочно спереди на уровне сосков, сзади на уровне лопаток. Сначала измерения проводится на вдохе, затем на выдохе. Для сравнения берется среднее значение окружности груди.
Показатели окружности головы мальчиков указаны в сантиметрах. Как правильно измерить окружность груди ребёнкаОкружность головы только родившегося ребёнка в среднем больше окружности груди. За первый год год окружность головы в среднем увеличивается на 11-12 см. В первые месяцы голова растет более интенсивно, а затем ее рост замедляется. В первые месяцы грудная клетка новорожденного растет быстрее головы, поэтому где-то на 4-м месяце показатели окружностей головы и груди становятся одинаковыми, а в год окружность груди становится больше окружности головы приблизительно на 2 см, за первый год она увеличивается в среднем на 14-15 см. Впоследствии окружность головы ребёнка будет меньше окружности груди.
Показатели окружности головы мальчиков указаны в сантиметрах. Данные таблицы носят ориентировочный характер для определения окружности грудной клетки ребёнка, имеющего средний рост. Параметры между сегментами «ниже среднего» и «выше среднего» считаются показателями, характеризующие нормальную окружность грудной клетки ребёнка Смотрите также:Окружность головы ребёнкаКак правильно измерить окружность груди ребёнкаОт чего зависит рост ребёнкалегких / грудь | Ясли для новорожденных | Stanford MedicineЛегкие / грудная клетка | Ясли для новорожденных | Стэнфордская медицинаМежреберная ретракцияОдним из наиболее важных физических признаков, которые необходимо распознать у новорожденного, является наличие ретракций.Сепсис, легочная патология, сердечные заболевания, нарушения обмена веществ, полицитемия, холодовой стресс и другие могут вызвать ретракцию - это признак того, что новорожденный находится в бедственном положении. На этом фото, сделанном на вдохе, хорошо видны тени между ребрами. Втягивание может происходить, а может и не происходить в сочетании с другими признаками дистресса: расширением носа, хрюканьем и тахипноэ. фото Janelle Aby, MD У этого младенца наблюдается втягивание подреберья.Здесь тень видна только у нижнего края грудной клетки. фото Janelle Aby, MD ПодреберьеУ этого младенца наблюдается втягивание подреберья.Здесь тень видна только у нижнего края грудной клетки. фото Janelle Aby, MD Форма грудиПрежде чем приступить к обследованию грудной клетки, обратите внимание на форму и симметрию грудной стенки.У этого младенца переднезадний диаметр (AP) кажется больше, чем обычно, и были опасения, что диаметр AP левой груди был больше, чем диаметр правой. (Обратите внимание на белый провод на правом соске и золотой провод по средней линии). Это открытие подозрительно на пневмоторакс, который может возникать спонтанно у здоровых новорожденных. Врожденная диафрагмальная грыжа может проявляться в виде плоского живота относительно груди (ладьевидной кости), но в этом случае можно ожидать серьезного респираторного дистресса. фото Janelle Aby, MD Ниппель сверхкомплектныйКоричневое пятно под левым соском у этого младенца - это сверхколичественный сосок.По «молочным линиям» они могут быть одиночными или множественными, односторонними или двусторонними. Это незначительное открытие. фото Janelle Aby, MD Тег скинаОбласть сосков - обычное место для небольших кожных меток.Обычно они довольно крошечные, и их не нужно удалять. фото Janelle Aby, MD Видный мечевидный отростокЭто видимое твердое уплотнение по средней линии грудной клетки часто наблюдается у новорожденных.Это просто выступ мечевидного отростка и не является отклонением от нормы. Со временем это становится менее заметным. фото Janelle Aby, MD Pectus ExcavatumТакже известная как «воронкообразная грудная клетка», pectus excatum чаще всего является изолированной врожденной аномалией, которая не приводит к функциональным нарушениям.Когда младенец находится в состоянии покоя, над грудиной можно увидеть небольшое углубление. На следующем фото видно, как вдохновенно меняется внешность во время плача. (Красная сыпь - это токсическая эритема, доброкачественная неонатальная экзантема). фото Janelle Aby, MD При глубоком вдохе кажется, что грудина почти сжимается в грудную полость.В то время как заболевания соединительной ткани, такие как болезнь Марфана, могут быть связаны с этим открытием, pectus excatum чаще является доброкачественным изолированным образованием. фото Janelle Aby, MD .Стоит ли беспокоиться о боли в груди у ребенка? - Основы здоровья от клиники КливлендаДети также могут появиться боли в груди - даже внезапные, резкие, от которых перехватывает дыхание. Клиника Кливленда - некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика Хотя это может быть страшно, короткие эпизоды боли в груди, как правило, не связаны с сердцем или легкими, говорит детский кардиолог Кеннет Зака, доктор медицины. «Конечно, проблемы с сердцем - первое, о чем думают многие родители, но боль в груди у детей чаще всего возникает не из-за серьезного состояния», - говорит он. Распространенные причины боли в груди у детейТак какой же часто вызывает боль в груди у детей и подростков? Это могло произойти из-за:
Эти условия проходят через несколько дней. Лучшее лечение - прием обезболивающих. и воздерживаться от деятельности, которая усугубляет боль. Другая частая причина: боль TexidorУкол Тексидора (также называемый синдромом прекардиального захвата) также является частой причиной боли в груди у детей.(Он назван в честь одного из врачей, впервые обнаруживших его в 1955 году.) К счастью, наибольший вред, который он приносит, - это причинять беспокойство. Доктор. Зака описывает это как:
Это боль может быть ошеломляющей. Но обычно он уходит так же быстро, как приходит - с нет объяснения. Что вызывает приступы Тексидора, доподлинно неизвестно, но, скорее всего, он не к чему делать с сердцем. Некоторые врачи считают, что это мышечный спазм или сдавленный нерв. Так что же вам делать с приступами боли у Texidor? Как и другие распространенные в детстве боли в груди, от нее нет лечения, но она должна быстро пройти сама по себе.Если боль повторяется, попробуйте противовоспалительное средство, например ибупрофен. «Texidor’s приступы боли не опасны и не опасны для жизни и обычно проходят в зрелом возрасте », - говорит доктор Зака. При сильной боли в грудиСерьезный По словам доктора Заки, боль в груди ощущается иначе, чем у Тексидора. Обычно серьезная боль составляет:
Боль, связанная с сердцем, также обычно исходит из груди. Если у вашего ребенка есть эти симптомы, немедленно обратитесь к врачу. Никогда не ошибайтесь проконсультироваться с врачом, если вас беспокоят симптомы боли в груди у вашего ребенка. Педиатр или детский кардиолог может помочь разобраться в этом. .Причины, риски и когда обращаться к врачуЕсли ваш ребенок испытывает боль в груди, вы, возможно, задаетесь вопросом о причине. Хотя это может быть проблема, связанная с сердцем вашего ребенка, более вероятно, что это другая причина, например респираторное, мышечное, костное, желудочно-кишечное или психическое заболевание. Часто боль в груди проходит сама по себе, но полезно знать, какие типы состояний могут привести к боли в груди, чтобы вы могли решить, обращаться ли к врачу вашего ребенка. Вот несколько причин, по которым у ребенка может быть боль в груди. Боль в груди часто не связана с сердцем, но не стоит сразу исключать ее. Исследование, опубликованное в 2010 году, показало, что только 2 процента посещений врача детьми и подростками со ссылкой на боль в груди были связаны с сердечным заболеванием.
Боль в груди вашего ребенка может быть связана с сердцем, если она сопровождается болью, которая распространяется в шею, плечо, руку или спину. Это также может быть связано с сердцем, если ваш ребенок испытывает головокружение или обморок, изменяется пульс или кровяное давление, или если ему ранее был поставлен диагноз сердечного заболевания. Вот некоторые специфические сердечные заболевания, связанные с болью в груди у детей. Ишемическая болезнь сердцаВаш ребенок может испытывать боль в груди, связанную с заболеванием коронарной артерии. При этом состоянии у них могут быть другие симптомы, такие как стеснение или давление в груди. Ишемическая болезнь сердца может появиться после того, как ваш ребенок будет заниматься физической активностью. Ранее перенесенные операции на сердце, трансплантации и такие состояния, как болезнь Кавасаки, связаны с заболеваниями коронарной артерии у детей. Миокардит и перикардитЭти сердечные заболевания могут возникать в результате вирусной или бактериальной инфекции. Миокардит может возникнуть после того, как ваш ребенок заболел вирусной инфекцией. Другие симптомы включают одышку, головокружение и обмороки. Перикардит может вызывать острую боль в груди, которая продолжается в левом плече. Состояние может ухудшиться, если вы кашляете, глубоко дышите или лежите на спине. Врожденные пороки сердцаВрожденные пороки сердца часто диагностируются на раннем этапе жизни вашего ребенка. Эти состояния возникают из-за того, что часть сердца не развивалась правильно до рождения в утробе матери. Врожденные пороки сердца могут сильно различаться и иметь множество различных симптомов. Следующие врожденные пороки сердца могут вызывать боль в груди: Более вероятно, что боль в груди связана не с сердцем, а с другим заболеванием, например с респираторным заболеванием. АстмаАстма может быть причиной боли в груди вашего ребенка. Симптомы астмы, помимо боли в груди, включают одышку, хрипы и кашель. Астму следует лечить как профилактическими, так и спасательными препаратами. Ваш ребенок должен избегать окружающей среды и веществ, вызывающих астму. Респираторные инфекцииБоль в груди вашего ребенка может быть связана с инфекциями, которые попадают в дыхательную систему. Они могут включать, среди прочего, инфекционный бронхит и пневмонию. При этих состояниях у вашего ребенка могут наблюдаться жар, упадок сил, кашель и другие симптомы. Тромбоэмболия легочной артерииТромбоэмболия легочной артерии возникает, когда в артериях легких образуется сгусток крови, который мешает нормальному кровотоку. Ваш ребенок может быть более восприимчив к этому заболеванию, если он какое-то время неподвижен, если у него рак или сахарный диабет, или если у него есть семейная история этого состояния. У них может быть одышка или частое дыхание, у них могут быть синие пальцы и губы, и они могут кашлять кровью. Это состояние требует лечения. Боль в груди вашего ребенка может быть результатом состояния, связанного с костями или мышцами груди. В большинстве случаев боль от этих состояний часто может быть определена в определенном месте и может возникать предсказуемо при повторяющихся движениях. УшибыБоль в груди вашего ребенка может быть результатом травмы.У них может быть ушиб, также называемый синяком, под кожей, возникший в результате несчастного случая, такого как столкновение или падение. Ушибы могут зажить сами по себе, если несколько раз в день прикладывать время и лед. Вашему ребенку также могут помочь обезболивающие. Растяжение мышцВаш активный ребенок мог растянуть мышцу, что привело к боли в груди. Это может произойти, если ваш ребенок поднимает тяжести или занимается спортом. Боль будет ощущаться в определенной области груди и ощущаться болезненной.Он также может быть опухшим или красным. КостохондритКостохондрит возникает в верхней половине ребер в области хряща, соединяющего ребра с грудиной. Это расположение реберно-хрящевых суставов. Ваш ребенок может испытывать острую боль в этих двух или более соседних суставах, которая усиливается при глубоком вдохе или прикосновении к пораженному участку. Это из-за воспаления, но при осмотре на пораженном участке нет заметного тепла или припухлости. Боль может длиться несколько секунд или дольше. Состояние должно пройти со временем. Синдром ТитцеСиндром Титце также является результатом воспаления в суставах верхнего ребра. Обычно это происходит в одном суставе, и воспаление вызывает заметное тепло и припухлость над пораженным суставом. Ваш ребенок может подумать, что боль в груди от этого состояния - это сердечный приступ. Это состояние может развиться из-за сильного кашля или физической нагрузки, которая нагружает грудную клетку. Синдром проскальзывания реберЭто состояние не часто встречается у детей, но может быть источником боли в груди. Боль от синдрома проскальзывания ребер возникает в нижней части грудной клетки, она может быть болезненной, а затем болеть после того, как боль притупится. Этот дискомфорт возникает из-за того, что ребро может скользить и давить на соседний нерв. Прекардиальный захват (укол Тексидора)Прекардиальный захват вызывает сильную и сильную на короткое время боль в груди с левой стороны у основания грудины. Ваш ребенок может испытывать эту боль, вставая прямо из сутулого положения. Причиной прекардиального защемления может быть защемление нерва или растяжение мышц. Боль в грудной стенкеБоль в грудной стенке часто встречается у детей. Он вызывает резкую боль на короткий момент или несколько минут в середине груди. Это может ухудшиться, если ваш ребенок будет глубоко дышать или если кто-то давит на середину груди. КсифодинияКсифодиния может вызывать боль в нижней части грудины.Ваш ребенок может испытывать это после того, как съел большое количество пищи, передвигался или кашлял. Pectus excatumЭто происходит, когда грудина вдавлена внутрь. Боль в груди и другие симптомы могут возникать из-за того, что во впавшей грудной клетке недостаточно места для нормальной работы сердца и легких вашего ребенка. СколиозСколиоз сгибает искривление позвоночника в одну или другую сторону и может вызвать сдавление спинного мозга и других нервов вашего ребенка.Это также может исказить надлежащий размер грудной клетки. Это может ощущаться как боль в груди. Вашему ребенку потребуется лечение от сколиоза, поскольку оно может затруднить его движения и привести к другим заболеваниям. Боль в груди вашего ребенка может быть вызвана желудочно-кишечным расстройством, например, гастроэзофагеальной рефлюксной болезнью (ГЭРБ). ГЭРБ может вызвать жжение в груди и может ухудшиться после того, как ваш ребенок съест большой обед или ляжет для отдыха. Вашему ребенку может потребоваться изменить диету или принять лекарства, чтобы уменьшить симптомы ГЭРБ, такие как боль в груди. Другие заболевания желудочно-кишечного тракта и пищеварительной системы, такие как пептические язвы, спазмы или воспаление пищевода, воспаление или камни в желчном пузыре или желчном дереве, также могут вызывать боль в груди. Боль в груди у вашего ребенка может быть результатом психического расстройства. Беспокойство может вызвать у ребенка гипервентиляцию. Это связано с болью в груди и такими симптомами, как затрудненное дыхание и головокружение. Стресс также может вызвать необъяснимую боль в груди. Дети в период полового созревания могут испытывать боль в груди, связанную с грудью, из-за изменения уровня гормонов.Эта боль может возникать как у девочек, так и у мальчиков. Боль в груди вашего ребенка может сильно беспокоить, и некоторые симптомы требуют немедленного обращения к врачу. К ним относятся: вызов врача Есть много причин, по которым ваш ребенок может испытывать боль в груди.Многие из причин боли в груди не долговременны и не опасны для жизни. Некоторые состояния являются более серьезными, и их должен диагностировать ваш врач. Обратитесь за неотложной медицинской помощью, если у вашего ребенка возникают другие серьезные симптомы боли в груди. .
Фотографии сыпи и состояния кожи в детствеAAD. Чесотка. Американская академия дерматологии. https://www.aad.org/public/diseases/contagious-skin-diseases/scabies [дата обращения: сентябрь 2019 г.] AAFP. 2017. Опрелости. Американская академия семейных врачей. https://familydoctor.org/condition/diaper-rash/ [дата обращения: сентябрь 2019 г.] AAP. 2019. Детские родинки и высыпания. Американская академия педиатрии. https://www.healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Your-Newborns-Skin-Birthmarks-and-Rashes.aspx [дата обращения: сентябрь 2019 г.] AAP. 2015. Крышка люльки. Американская академия педиатрии. https://www.healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Cradle-Cap.aspx [по состоянию на сентябрь 2019 г.] Allmon, A, et al. 2015. Распространенные кожные высыпания у детей. Американский семейный врач 92 (3): 211-6. http://www.aafp.org/afp/2015/0801/p211.html [Проверено в сентябре 2019 г.] CDC. 2019. Заболевания рук, ног и рта. Центры США по контролю и профилактике заболеваний.https://www.cdc.gov/hand-foot-mouth/ [дата обращения: сентябрь 2019 г.] CDC. 2017. Краснуха. Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/rubella/ [дата обращения: сентябрь 2019 г.] CDC. 2019. Корь (rubeola). Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/measles/ [дата обращения: сентябрь 2019 г.] March of Dimes. 2013. Желтуха новорожденных. http://www.marchofdimes.org/baby/newborn-jaundice.aspx [Проверено в сентябре 2019 г.] Клиника Мэйо.2018. Детские прыщи. http://www.mayoclinic.org/diseases-conditions/baby-acne/basics/definition/con-20033932 [дата обращения: сентябрь 2019 г.] MedlinePlus (ADAM). 2017. Ядовитый плющ, дуб и сумах. https://medlineplus.gov/poisonivyoakandsumac.html [по состоянию на сентябрь 2019 г.] MedlinePlus (ADAM). 2018. Герпес. https://medlineplus.gov/coldsores.html [дата обращения: сентябрь 2019 г.] MedlinePlus (ADAM). 2019. Фолликулит. https://medlineplus.gov/ency/article/000823.htm [по состоянию на сентябрь 2019 г.] Medscape.2019. Папулезная крапивница. [Доступ в сентябре 2019 г.] Nemours Foundation. 2019. Ветряная оспа. http://kidshealth.org/en/parents/chicken-pox.html [[дата обращения: сентябрь 2019 г.] Nemours Foundation. 2018. Крапивница. http://kidshealth.org/en/parents/hives.html [дата обращения: сентябрь 2019 г.] Nemours Foundation. 2019. Бородавки. http://kidshealth.org/en/parents/wart.html [Проверено в сентябре 2019 г.] Nemours Foundation. 2019. Стригущий лишай. http://kidshealth.org/en/teens/ringworm.html [по состоянию на сентябрь 2019 г.] .Аускультация сердцаОБЩИЕ РЕЗУЛЬТАТЫ ЭКСПЕРТИЗА 1. выпуклость нижних ребер 2. правое подреберье 3. полнота в эпигастрии 4. реберный край 5. реберная дуга 6. Мышцы живота 7. пальпация печени 8. контур печени 9. Консистенция печени 10.размер печени 11. увеличенная печень 12. глубокое вдохновение 13. глубокое истечение 14. Неограниченная позиция 15. поза стоя 16. сидячее положение 17. лежачее положение 18. мышечная ригидность 19. осмотреть спереди 20. Осмотреть сбоку 21. осмотреть сзади 22.симметрия грудной клетки 23. Дыхание непрерывное 24. Случайные звуки 25. немедленная аускультация 26. опосредованная аускультация 27. диастолический шум в аорте 28. Зоны клапанов 29. митральная зона 30. апикальное поле 31. легочная область 32. трикуспидальная область 33. область аорты 34.грудная линия 35. сонная артерия 36. мечевидный хрящ 37. аускультация сердца 38. физикальное обследование грудной клетки
ОБЩИЕ РЕЗУЛЬТАТЫ ЭКСПЕРТИЗА Осмотр и пальпация печени выпуклость нижних ребер правое подреберье переполнение в эпигастрии реберный край мышцы живота пальпация печени контур печени размер печени
Осмотр грудной клетки позиция без ограничений лежачее положение поза стоя поза сидя мышечная ригидность для исследования спереди для бокового осмотра для осмотра сзади физикальное обследование грудной клетки осмотр грудной клетки
Аускультация сердца случайных звуков немедленная аускультация опосредованная аускультация диастолический шум в аорте клапанных площадок митральная зона апикальная область легочная область трикуспидальная зона область аорты грудная линия сонная артерия мечевидный хрящ аускультация сердца
Не представляет особой ценности. Это немаленькая ценность. Эти предложения не малозначительны. Эти вопросы не представляют особой ценности. Вздутие печени опасно. Печень в правом подреберье. Селезенка в левом подреберье. Полнота в эпигастрии - признак проблем с желудком. Полнота в чеке - признак проблем с зубами. Реберный край находится между грудью и брюшной полостью. Реберный край реберный. Эти мышцы в хорошем тонусе. Его мускулы в хорошем тонусе. Мышцы в хорошем тонусе. Неправильные контуры сердца. Контуры печени неправильные. Контуры почки неправильные. Болезненность в эпигастрии. Болезненность в животе. Нежность в груди. Срединная линия - это вертикальный центр тела. Гепатомегалия - увеличение печени. Область печени - правое подреберье. Область печени справа от срединной линии.
Свободная позиция очень удобна. Голова несколько приподнята. Обладает мышечной ригидностью. У нее мышечная ригидность. Осматривается боковая поверхность. Осматривается передняя поверхность. Осматривается задняя поверхность. Осматривается спереди. Осмотрена сбоку. Осматривается сзади. Снимок выставлен на яркий свет. Воздействует на солнце. подвергается воздействию высоких температур. Лежачая поза очень удобна. Лежачая поза - для больных.
Вставьте правильное слово: крупный, взрослый, тонкий, увеличенный, перкуторный, различается, препятствует, пальпаторно нормальный. 1. При сильном разрастании печени возможно выпячивание нижних ребер в правом подреберье и переполнение в эпигастрии. 2. У маленького ребенка или у худощавого взрослого иногда можно почувствовать резкую нижнюю границу печени. 3. Пальпация развития мышц нижнего края печени. 4. Пальпация печени показывает ее контур, консистенцию и размер. 5.печени показывает, присутствует ли болезненность. 6. Контур и консистенция печени при различных заболеваниях. 7. У маленького ребенка непропорционально печень. 8. Три четверти печени лежат справа от срединной линии.
Вставьте правильное слово: поверхность, пациент, ритм, избегание, позади, скорость, сравнение, мускулатура 1.Он должен находиться в естественном и непринужденном положении. 2. Мышечная ригидность должна быть внимательной. 3. При осмотре боковой части грудной клетки руки пациента должны быть заложены за голову. 4. Обращать внимание на цвет кожи, общее развитие. 5. Области на одной стороне соответствуют областям на противоположной стороне. 6. Респиратор так и должен соблюдаться.
Дата: 24.12.2015; просмотр: 965 . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||