|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Пзр лоханки норма у ребенкаРазмеры почечных лоханок — 19 ответов на BabyblogДевочки, кто делал узи почек деткам. Если не сложно, напишите пожалуйста размеры почечных лоханок. ПЗР-Ш-ДДело в том, что наша левая лоханка при рождении была 14-16 мм, в год 15 мм. Сегодня сходили снова на узи, и узист голову заморочил. говорит лоханка 7мм, но это если ПЗР смотреть (передний задний размер). а если длину и ширину, то 20*22. Я ей сказала, что когда делали последнее УЗИ, то ПЗР было 15 мм (другие показатели, как Ш и Д никто не замерял, видимо все на ПЗР ориентируются) . Получается, положительная динамика. На что она сказала, да! динамика положительная, но это не реально, что за 4 месяца лоханка на столько уменьшилась...Вот и не знаю, что думать...Уролог сказал, если по узи лоханки не увеличиваются и моча хорошая приходить к нему нет необходимости. Вот и хочу узнать у кого какие Ш и Д по узи...Думаю в другом месте пройти или успокоиться пока на 3 месяца, до следующего планового обследования... Заранее большое спасибо! расширение и увеличение у новорожденных и грудничков, нормы и причины отклоненийОбычно расширение чашечно-лоханочной системы у малышей развивается бессимптомно и выявляется при проведении ультразвукового обследования. Данные патологии могут протекать с различными осложнениями и требуют проведения адекватного лечения. Что это такое?Заболевание, при котором лоханка почки расширена и увеличена, называется пиелоэктазией. Оно довольно распространено в детской урологической практике. Проведение обычного клинического осмотра у ребенка не способствует обнаружению данного клинического признака. Установить диагноз можно только после проведения вспомогательных диагностических исследований.
В составе лоханки есть большая и малая чашечки. В их полости накапливается моча, чтобы впоследствии стечь в мочевыводящие пути по мочеточнику. К развитию увеличения лоханки могут приводить различные провоцирующие факторы. В некоторых случаях состояние может быть врожденным. Первые нарушения мочевыведения в этой ситуации возникают уже у новорожденного малыша или у грудничка. Патология может быть у левой почки, так и правой. В некоторых случаях наблюдается расширение чашечно-лоханочной системы обеих почек. Данное состояние изолировано и не является опасным. Оно лишь может вызвать у ребенка некоторые неблагоприятные последствия. При наличии сопутствующих заболеваний органов мочевыделительной системы наличие пиелоэктазии заметно ухудшает течение болезней в дальнейшем. Часто это приводит к нарушениям мочевыведения и функциональным сбоям в работе почек. НормаРазмеры лоханок у малышей меняются и зависят от возраста. Существуют специальные возрастные таблицы нормальных значений, позволяющие докторам выявлять отклонения от нормы при проведении ультразвукового исследования. Так, размер чашечно-лоханочной системы у малыша в 1 месяц будет существенно меньше, чем у ребенка в 4 года. В норме лоханка имеет вид воронки с щелевидным отверстием для прохождения мочи. Современные методы диагностики позволяют определять ее размеры еще во время беременности. Обычно измерить параметры чашечно-лоханочной системы можно уже на 16- 18 неделе внутриутробного развития малыша. Достигается это с помощью ультразвукового исследования с высокой разрешающей способностью. Обычно у новорожденного ребенка размер почечной лоханки не превышает 10 мм. В среднем, он составляет ½ см. Размеры лоханки у девочки могут несколько отличаться от таковых у мальчиков. Открытая форма органа нужна для отведения мочи в мочеточник. По мере взросления ребенка увеличиваются и размеры лоханок. При увеличении данных показателей говорят о детской пиелоэктазии. ФакторыК развитию данного состояния у малышей могут приводить сразу несколько причин. Если признаки расширения были выявлены еще во время беременности мамы или сразу после рождения, то в таком случае говорят о наличии врожденной пиелоэктазии. Это состояние регистрируется чаще у тех мамочек, которые имеют различные патологии во время вынашивания плода или страдают хроническими заболеваниями почек. Среди наиболее распространенных причин, ведущих к развитию пиелоэктазии у ребенка, следующие:
СимптомыБольшинство детских пиелоэктазий протекает бессимптомно. Обычно на такие формы приходится более 75% случаев.
На более поздних сроках болезни появляются неблагоприятные симптомы. К самым характерным признакам расширения можно отнести различные нарушения мочеиспускания. При этом могут изменяться порции мочи. Некоторые заболевания вызывают у ребенка сильные и частые позывы помочиться. Если малыш стал часто просыпаться среди ночи и бегать в туалет, то это должно насторожить родителей и мотивировать их на то, чтобы обратиться за консультацией с ребенком к детскому урологу. Бактериальные заболевания почек могут протекать с повышением температуры тела и появлением симптомов интоксикации. Сопровождает их также нарушение мочеиспускания. В некоторых случаях у ребенка появляется болезненность во время посещения туалета. Тяжелое течение заболевания сопровождается изменением поведения малыша. Он становится более капризным, вялым и апатичным. ДиагностикаОсновным диагностическим методом, позволяющим точно установить диагноз, является ультразвуковое исследование почек. Это исследование у детей можно проводить уже с первых месяцев после рождения. Ультразвук не приносит ребенку никакой болезненности и неприятных ощущений. Во время проведения исследования доктор сможет выявить все имеющиеся отклонения в строении почек и мочевыводящих путей. С помощью ультразвука можно составить описание размеров и структуры лоханок, а также определить объем остаточной мочи. Для проведения исследования, в среднем, достаточно 15-20 минут.
В сложных клинических случаях врачи прибегают к назначению МРТ. С помощью этого метода также можно получить очень точную характеристику структуры и размеров всех анатомических составляющих почек. Исследование имеет ряд противопоказаний и проводится для проведения дифференциальной диагностики. Существенный минус данного теста — высокая стоимость. Для оценки функциональных нарушений в работе почек назначается общий анализ мочи. Этот простой и рутинный тест позволяет установить базовые показатели работы почек. Для выявления почечной недостаточности необходимо знать уровень креатинина. Превышение данного показателя выше возрастной нормы свидетельствует о наличии серьезных проблем в работе почек и всей мочевыделительной системы. ЛечениеОбнаружение признаков расширения лоханок почек у ребенка ни в коем случае не должно приводить родителей в ужас. Это состояние довольно часто регистрируется в детской практике.
В этом случае акушеры-гинекологи в течение всей беременности контролируют рост и развитие плода, чтобы не допустить у него развития осложнения или физиологических патологий. Обычно у малышей до трех лет также не проводится специализированное лечение без особых показаний. Так, если отсутствуют существенные функциональные нарушения в выведении мочи, то назначение терапии не требуется. Контроль за состоянием ребенка проводит детский уролог или нефролог. Обычно малыш, имеющий пиелоэктазию, должен посещать врача не реже одного раза в год. При наличии воспалительных заболеваний почек, сопровождающихся признаками расширения чашечно-лоханочной системы, требуется назначение симптоматической терапии. Для улучшения выведения мочи используются диуретические препараты. Курсовое или регулярное их употребление способствует улучшению мочевыведения. Они также улучшают работу почек и способствуют профилактике опасных осложнений. Если во время проведения диагностики в моче были выявлены бактерии, которые и спровоцировали появление пиелоэктазии, то назначается схема консервативного лечения. Она обязательно подразумевает назначение антибактериальных препаратов. Обычно такие лекарства назначаются на 10-14 дней. После проведения обязательно проводится повторный бакпосев мочи для установления эффекта от проведенной терапии.
Решение о проведении операции остается за урологом. Именно он решает необходимость выполнения хирургического лечения. Обычно такие операции проводятся у малышей в более старшем возрасте. После проведенной операции малыши остаются на диспансерном учете у уролога в течение нескольких лет. О том, что такое пиелоэктазия и к каким осложнениям она может привести, смотрите в следующем видео. Размеры почек по УЗИ у детей: таблица с нормативамиНорма УЗИ сердца у новорожденногоЭхокардиография новорожденного входит в список требуемых обследований, которые нужно сделать новорожденному малышу до исполнения года. Несмотря на это, существует список показаний к такому УЗИ:
Нормы ультразвукового исследования для ребенка возрастом в месяц будут такими:
ЛЖ – левый желудочек, ПЖ – правый желудочек, ЛП – левое предсердие. Что смотрит врач во время ультразвукового исследования?Доктор делает замеры, проверяет состояние, количество и структуру органа выделения:
Нормативные показатели взрослого человека: Толщина – От 4 до 5 см Длина – от 10 до 12 см Ширина – от 5 до 6 см
УЗИ новорожденного в 1 месяц: нормальные показатели мозгаУЗИ головного мозга новорожденного, расшифровка (норма) которого проводится только доктором, также делается исходя из следующих показаний:
УЗИ головы у новорожденных: норма и отклонения по результатам следующие:
Желудочки должны представлять из себя полости, внутри которых находится спинномозговая жидкость. Цели и показания необходимые для исследования. Если желудочек расширен, это может говорить о гидроцефалии, что означает скопление цереброспинальной жидкости в черепе. Получить бесплатную консультацию врачаУзи детям: нормыУзи детям: нормы. Каковы они? Что может обнаружить УЗИ? Прежде всего, нужно отметить, что данные цифры могут отличаться в зависимости от возраста ребенка и некоторых сопутствующих факторов. Однако, стоит ознакомиться с нормами ультразвуковой диагностики детей для более глубокого понимания и интерпретации результатов полученной диагностики ультразвуком. Нормы УЗИ сердца у детейУЗИ сердца у детей призвано определить размер сердечных камер, их состояние и целостность. Также изучается толщина предсердий, желудочков и состояние их стенок. Также исследование способно обнаружить большое количество сердечных заболеваний. УЗИ (размеры) у детей в норме следующие (для новорожденных детей):
Для годовалого ребенка нормы будут следующими: диаметр (при расслаблении) левого желудочка – 20-32 мм; диаметр (при сокращении) ЛЖ – 12-22 мм; задняя сторона ЛЖ в толщину – 3-6 мм; аорта в диаметре – 10-17 мм; диаметр левого предсердия – 14-24 мм; средняя стенка ПЖ в толщину – 1-4 мм; ПЖ в диаметре – 3-14 мм. Те же данные для ребенка от шести до десяти лет будут следующими: диаметр левого желудочка при расслаблении – 29-44 мм; диаметр ЛЖ при сокращении – 15-29 мм; Задняя сторона ЛЖ в толщину – 4-8 мм; аорта в диаметре – 13-26 мм; диаметр левого предсердия – 16-31 мм; срединная стенка ПЖ в толщину – такая же, как и в предыдущем случае; ПЖ в диаметре – 5-16 мм. ПЖ – правый желудочек сердца, ЛЖ – левый желудочек. Нормы размеров почек по УЗИ у детейВ каких случаях доктор может назначить ребенку ультразвуковую диагностику почек? Это отеки, боли в животе и пояснице, проблемы с мочеиспусканием, колики, результаты анализов, отклоняющиеся от нормы. Также диагностика показана при травмах. Профилактическое обследование должно осуществляться у детей возрастом полтора месяца. При ровных контурах почек и четко различимой фиброзной капсуле можно говорить о норме.
УЗИ почек у детей (норма) демонстрирует, почки слева и справа отличаются своими размерами. Длина почки слева должна быть в границах от 4,8 до 6,2 см, справа – от 4,5 до 5,9 см. Левая почка (широкая часть) должна быть равна от 2,2 до 2,5 см, правая – от 2,2 до 2,4 см. Полноценная паренхимная почечная толщина слева равняется 0,9 – 1,8 см, а для почки справа – 1 – 1,7 см. Если в диагнозе упомянут кишечный пневматоз, это говорит о том, что у ребенка повышенное газообразование и специальная подготовка к исследованию не осуществлялась. Нормы размеров печени по УЗИ у детейДиагностика печени ультразвуком в детском возрасте показано в следующих случаях: гепатит, пожелтение кожи и белков глаз, болезненные ощущения при пальпации, а также боли в правом подреберье. «УЗИ печени (норма у детей): таблица» – такой способ помогает быстро найти нужные параметры и сравнить их с имеющимися результатами. Ниже представлены нормальные показатели для основных возрастных групп детей. Что может обнаружить узи?
Щитовидная железа (дети): норма УЗИЩитовидная железа способна влиять на многие процессы в организме и для ребенка ее нормальное функционирование особенно важно, поскольку гормоны щитовидки отвечают за нормальное физическое развитие, рост, обмен веществ и функционирование нервной системы. С появления на свет и до исполнения двух лет объем органа не должен быть больше, чем 0,84 мл. До достижения шести лет нормальным считается рост до 2,9 мл. В период пубертата щитовидная железа начинает очень активно расти. У мальчиков к пятнадцати годам объем органа достигает 8,1 – 11,1 мл. Что касается девочек в данном возрасте, объем будет равняться 9 – 12,4 мл. УЗИ щитовидки крайне необходимо, поскольку при обнаружении патологии в детстве имеется благоприятный прогноз на лечение. Как делается? Нормы селезенки по УЗИ у детейУльтразвуковая диагностика селезенки в детском возрасте чаще всего назначается в том случае, если есть подозрение на увеличение данного органа. Что касается норм по ультразвуковой диагностике, нужно отметить, что многое зависит от того как делается УЗИ и стоит не забывать о том, что у новорожденного размеры селезенки крайне малы: 4,5 см в длину и 2 см в толщину. Если исследуют селезенку годовалого ребенка, ее длина составляет чуть больше 5 см, а толщина – 2,5 см. Что касается пятилетнего ребенка. Длина его селезенки в границах нормы должна равняться 7,5 см, а в толщину – 3,5 см. Для десятилетнего ребенка длина возрастет до 10,5 см, а в толщину до 5 см. Узи брюшной полости у детей (норма)Основными показаниями для проведения УЗИ брюшины детям являются:
В такое УЗИ включают диагностику печени, почек, детской селезенки, поджелудочной и желчного пузыря. Про параметры первых трех органов говорилось выше. Что касается норм поджелудочной железы, они будут следующими для новорожденного: 10 на 14 мм (головка железы), 1 на 1,4 см (хвостовая часть железы). 0,6 на 0,8 см (тело). Для ребенка от года до пяти лет: 1,7 на 2 см (головная часть), 1,8-2,2 см (хвостовая часть), 1 на 1,3 см (тело). Расшифровка УЗИ простаты взрослого будет совсем другой.
Источник: https://ultra-sonographi.ru/normyi-uzi-detyam.html УЗИ тазобедренных суставов у новорожденногоУЗИ тазобедренных суставов новорожденных: норма углов и иные показатели могут быть полноценно расшифрованы только доктором, однако родителям также полезно знать эту информацию в целях понимания того, что происходит с организмом ребенка. Основной задачей данного обследования является обнаружение дисплазии. Эта патология представляет из себя ситуацию, когда развитие суставов идет неправильно. УЗИ показано в таких случаях как:
Исходя из этих и иных данных, сверка которых проводится в соответствии с таблицами, выявляется имеющийся тип дисплазии у новорожденного. Симптоматика гиперэхогенностиСиндром гиперэхогенных пирамидок почек вызывает болевые ощущения в пояснице режущего, колющего характера Синдром гиперэхогенных пирамидок почек имеет ряд признаков:
Синдром и симптоматика говорят о явном заболевании почек, которое необходимо лечить. Выделение пирамидок может быть вызвано различными заболеваниями органов: нефритами, нефрозами, новообразованиями и опухолями. Требуется дополнительная диагностика, осмотр доктора и проведение лабораторных исследований для установления основного заболевания. После чего специалист назначает меры терапевтического лечения. УЗИ почек новорожденного: нормаУльтразвуковое исследование почек у новорожденного крайне необходимо, поскольку сегодня около пяти процентов детей рождаются с патологиями почек и мочевыводящей системы. Кроме того, такое исследование входит в перечень требующихся обследований новорожденного и сроки проведения данной процедуры. Что касается размеров почек у новорожденного, они будут следующими:
Правая почка находится у новорожденного ниже левой ввиду своей локализации под печенью. Контур почек у новорожденных может быть неровным и слегка бугристым, потому что структура почек еще не является завершенной. Почечная паренхима должна дифференцироваться на корковый и мозговой слои. Лоханки рассмотреть при помощи ультразвуковой диагностики не представляется возможным. Диаметр чашечек и толщина лоханки не должны превосходить норму. В любом случае, расшифровку УЗИ должен осуществлять квалифицированный специалист, которому можно будет задать любые тревожащие вопросы по поводу отклонений. Какие существуют нормы показателей для детей?
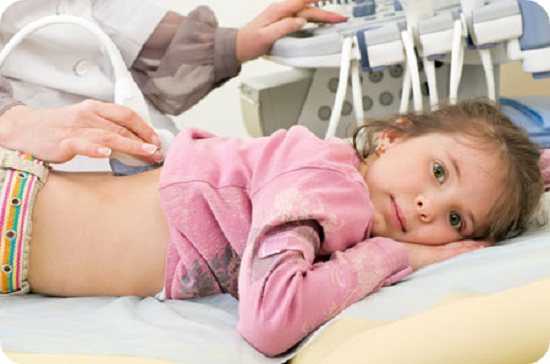
Процедура диагностики узи почек у детей технически проводится так же как у взрослых. Детей укладывают на спину на кушетку, при этом для датчика открывают область живота до лобка и боковые поверхности тела. Гель немного прохладный и если ребенок понимает слова, то можно ему пояснить, что это ненадолго и потом гель сотрут салфеткой. Также ребенок от 1,5 лет уже может повернуться, встать и подышать. Если ультразвуковая диагностика делается совсем малышу, который пока не понимает слов, то его следует отвлечь. Осмотр парного органа делают на наполненный мочевой пузырь. Сделать полный мочевой пузырь деткам непросто, но врачи рекомендуют алгоритм: новорождённому и ребёнку до 1 года за 20 минут дать 100 мл жидкости (воды, сока), а старше двух лет объем жидкости должен составлять из расчета его веса, 10 мл на 1 кг веса. Прежде чем напоить малыша дайте ему помочиться! Чтобы газы не помешали нормальному ультразвуковому исследованию не стоит кормить ребенка фруктами, сырыми овощами, хлебом и кисломолочной продукцией примирено сутки до процедуры. Узи почек норма для детей делать по отдельности, левую и правую, так как органы еще продолжают формироваться. Также обращают внимание на пол, возраст, рост и массу тел малыша. Результаты у девочек могут отличаться от размеров почек у мальчишек. К моменту рождения ребенка его почки еще не сформированы полностью! Лишь ближе к полугоду поверхность почек малыша приобретает нормальные размеры и форму. Когда родители на руки получили заключение узи почек расшифровка должна проводится специалистом в области детской урологии или нефропатологом имеющим опыт работы с малышами.
Энциклопедия УЗИ и МРТ
В настоящее время УЗИ почек у детей – это самый часто назначаемый инструментальный метод диагностики патологии этой области. Он имеет множество преимуществ, среди которых неинвазивность, безболезненность, быстрота проведения, достаточно высокая точность, относительно небольшая стоимость. Этот метод имеет широкое применение не только при наличии симптомов почечных заболеваний, но и в качестве первого метода обнаружения врожденных аномалий и заболеваний почек у ребенка. Разный размер почек у ребенкаПоложение почек у детей слегка ассиметрично. Правая по стандарту немного ниже левой. С течением времени их положение изменяется. «Почечная ножка» изначально у младенца длинная. Все сосуды косо расположены, и это норма. В современных медучреждениях есть специальные виды диагностики, которые базируются на определении почечных габаритов. Они выявляют изменение размеров, а также симметрии детских органов. При этом врач изучает анамнез, прощупывает органы, уточняет симптоматику. В некоторых случаях изменения определяются на ощупь. ПоказанияУЗИ почек у детей может проводиться детям любого возраста, начиная с первых дней жизни. Самыми частыми показаниями к выполнению ультразвукового исследования почек являются: Кроме того, УЗИ проводится как скрининговое обследование у новорожденных в 1-2 месяца, если у родителей есть аномалии почек или у самого ребенка имеются врожденные пороки других систем. Если во время беременности у плода были обнаружены какие-то отклонения в строении почек или гидронефроз, то такому ребенку УЗИ проводят сразу после выписки из родильного дома или внутри него. Исследуемые параметры и показатели
Объясняется это тем, что масса органа уменьшилась вследствие истончения коркового вещества, находящегося в процессе перестройки. К пятилетнему возрасту ребенка масса надпочечников возвращается к начальному показателю, после чего постепенно нарастает. Корковое вещество органа формируется к 12 годам. К 20-летнему рубежу вес надпочечника становится больше, достигается максимум размерных показателей – до 13 г. В дальнейшем ни размеры, ни масса надпочечной ткани не претерпевают изменений. У женских надпочечников отмечаются немного большие размеры сравнительно с мужскими. Во время вынашивания ребенка надпочечник увеличивается на 2 г. На восьмом десятке лет отмечается снижение показателей массы и размеров органа.
Какие патологии можно обнаружить при УЗ-исследовании почек?УЗИ почек может дать достаточно много информации врачу об органе, о его строении и косвенно о работе. С помощью эхографии можно выявить врожденные пороки почек:
УЗИ помогает в диагностике:
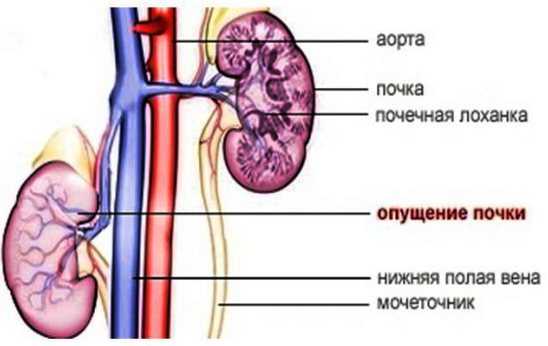
Как правило, нефроптоз (опущение) или повышенную подвижность почек у детей также впервые выявляют во время ультразвукового исследования. Какие заболевания определяет УЗИУльтразвуковое обследование позволяет с высокой точностью определить следующие заболевания почек:
Для точного определения диагноза необходимо правильно подготавливаться к УЗИ. Для этого необходимо несколько дней соблюдать специальную диету, а примерно за 10-14 часов ничего не кушать. Повышенное газообразование (метеоризм) может исказить результаты. Врач, который проводит ультразвуковое обследование, не ставит диагноз, он записывает все показатели. Уролог или нефролог по ним определяют наличие или отсутствие заболеваний. Во время диагностики ультразвуком выявляется 96% новообразований в почках. Как подготовиться ребенку к исследованию почек?УЗИ почек маленькому ребенку можно проводить без какой-либо специальной подготовки. Если обследование назначено подростку в плановом порядке, то за 2-3 дня до визита к врачу следует исключить из его рациона продукты, вызывающие вздутие в кишечнике. Утром в день исследования или накануне следует опорожнить кишечник.
Проведение процедуры УЗИ почек ребенку В некоторых случаях по назначению врача исследование почек проводится на фоне наполненного мочевого пузыря, а затем после мочеиспускания. Для этого ребенка не стоит насильно заставлять выпивать огромное количество жидкости. Обычно мочевой пузырь самостоятельно хорошо наполняется через 1,5 – 2,0 часа после завтрака с чаем или компотом. Детей грудного возраста осматривают через 15-20 минут после кормления. В экстренных ситуациях, когда необходима неотложная визуализация наполненных мочевыводящих путей, ребенку наполняют мочевой пузырь в медицинском учреждении с помощью катетера стерильным физиологическим раствором. Подготовка ребенка к диагностике УЗИДля максимально достоверного результата данной диагностики необходимо подготовить ребенка к исследованию:
Вода в детском организме расправит стенки мочевого пузыря и позволит ультразвуковым волнам максимально проникнуть в органы мочевой системы и почек. Газообразование в организме, искажает достоверный результат исследования, поэтому подготовка к УЗИ почек при таком состоянии предполагает прием лекарственных препаратов с ветрогонным эффектом обязательно необходимо принять.
Нормальные значенияВ нормальном состоянии у ребенка должно быть две почки, расположенные по обе стороны от позвоночного столба на уровне XI-XII ребра – I-III поясничных позвонков в зависимости от возраста. У новорожденных детей и детей грудного возраста они располагаются ниже, так как позвоночник короче, чем у старших детей. У новорожденных продолжается подъем почки из малого таза и к 2-м годам её верхний полюс достигает уровня I поясничного позвонка. Правая в норме находится несколько ниже чем левая, поскольку располагается под печенью. Левая почка обычно больше правой. Допустимая разница между ними – в пределах 1 см. У новорожденных доношенных детей длина почки в среднем составляет 4,5 см. К 1 году она достигает 6,2 см. Затем почка растет равномерно и каждый год в норме прибавляет примерно по 3 мм. Нормальные размеры почек определяются по специальным таблицам в соответствии с возрастом или ростом ребенка. Контур зависит от возраста ребенка. У новорожденных детей и детей грудного возраста он четкий, может быть неровным (бугристым), что связано с дольчатостью почки из-за незавершенной ее структуры. У детей младшего и старшего возраста он становится ровным. При продольном сканировании почка имеет овальную форму. Возможно локальное выбухание в области латерального контура – так называемая “горбатая почка” или в области медиального контура – так называемая “псевдоопухоль” (при нормальной эхоструктуре почки). На поперечном срезе форма почки округлая. В норме у ребенка должна визуализироваться четкая дифференцировка паренхимы почек на корковый и мозговой слои. Эхогенность паренхимы почки у детей после 6 месяцев немного ниже или сопоставима с паренхимой здоровой печени – это показатели здоровых почек. Обычно лоханки не визуализируются. Если же они видны и расположены интраренально, то толщина их у детей до 5 лет не должна превышать 3 мм, до 10 лет – 5 мм, у подростков – до 7 мм. Если лоханки располагается внепочечно, то толщина их не должна превышать 6 мм у детей до 5-летнего возраста, 10 мм – у ребенка от 5 до 10 лет и 14 мм у детей старшего возраста. Диаметр чашечек, если они видны, не должен быть больше такового как и толщина лоханки в соответствующем возрасте. Размеры почек по УЗИ у детей: таблица с нормативамиПочки – это орган мочевыделительной системы, который является своеобразным фильтром, избавляющим организм от вредных веществ. Они отвечают за регуляцию баланса жидкости, а также оказывают влияние на гомеостаз. И если ребенок начинает жаловаться на боли в районе поясницы или проблемы с мочеиспусканием, это может свидетельствовать о наличии патологии органов мочевыводящей системы. Чтобы подтвердить или опровергнуть наличие проблемы, назначается ультразвуковое исследование почек. Процедура является абсолютной безопасной и позволяет увидеть полную картину состояния органа. Когда УЗИ почек было сделано, врач осуществляет расшифровку результатов исследования. Но сделать это возможно самостоятельно, опираясь на таблицу с нормативами, в которой указана норма размеров почек по УЗИ у детей. Когда и кому назначают?УЗИ почек назначается в любом возрасте при наличии показателей. Возможными показаниями для проведения исследования у новорожденных, является:
Нормальные размеры почек на УЗИ у взрослых и детей – расшифровкаОрган человека, почка, жизненно необходимый фильтр человеческого организма. Она отвечает за очищение организма от вредных и токсичных веществ и продуктов распада. При осмотре данного органа с помощью разных диагностических мероприятий, основным показателем их здоровья, являются размеры почек. На данный показатель здоровья органа влияют много факторов, среди которых: пол человека; его возраст; даже масса человеческого тела. Поэтому были проведены измерения данного органа, что стало нормой в определении патологий и отклонений от нормального развития. Полученные данные являются эталоном при проведении диагностических мероприятий.
Почки – анатомические особенности органаСтроение почек имеет структуру и элементы:
Эти перечисленные виды, составляющие строение почек и анатомические способности, приносят пользу для пострадавших подопечных. РасшифровкаДля начала определим, что именно выясняет врач в ходе УЗ-исследования мочевыделительной системы взрослого человека. Приложение 1. Образец протокола УЗИ почек (бланк)
Что смотрят (видео)?В видео ниже рассказывается о том, на что обращает внимание специалист УЗ-диагностики при исследовании почек. Глядя на монитор диагностического аппарата, врач обращает особое внимание на:
Таблица 1. Нормальные показатели размеров паренхимы у взрослого Структурные измененияВо врачебном заключении обязательно будут такие слова, как “гипоэхогенность” и “гиперэхогенность”. Справка! Эти понятия означают разную степень отражения ультразвуковой волны от преграды, которой является ткань почки. Показатели зависимы от плотности того или иного участка. Почечная ткань в норме должна быть однородной структурой:
Изменение плотности ткани говорит о каком-либо болезненном процессе, повлиявшем на “пропускную способность” органа. Изменения почечных лоханокЛоханками называют полости внутри органа, в которых накапливается моча, формирующаяся в почечных чашечках. Из лоханок по мочеточникам она попадает в мочевой пузырь. Ни лоханки, ни чашечки почек в норме не видны, однако:
Какие факторы и имеют влияние на размерКак описывалось выше, на размер почек у человека, влияют определенные факторы. В первую очередь пол человека. Как показывают данные исследований, толщина и размер, а также длина и ширина кортикального соединительного слоя, существенно превышают показатели у женского пола. Данное объясняется просто разницей в строении тела, ведь у мужчины оно еще в добавок массивнее, чем слабого женского пола. Помимо этого, исследования показали, что имеется и отличие в размере почки человека друг от друга, в зависимости левая она или правая. Этому факту, тоже нашли объяснения – печень, мешающая развитию правой почки. Также возраст дает существенные различия размеров почек. Данный орган растет до 27 лет, после чего развитие ее прекращается, и она остается на прежнем уровне. При наступлении пожилого возраста, почки начинают уменьшаться в размере. Развитие и размер органаДля выявления патологии почек применяют ультразвуковую диагностику (УЗИ). Данный аппарат способен выявить отклонения и размер данного органа. Помимо этого, УЗИ покажет функции и строение почек. Правда, при получении итогов исследования, некоторые дополнительные данные можно просчитать согласно таблице. Как говорят специалисты, масса тела и размеры органа тесно переплетаются между собой. Больше вес человека, больше почка и ее рост и ширина. Какая норма у взрослых и их нормальный размер? Размер органа у взрослогоНормальные размеры почек у взрослого человека, имеет от 75 до 135 мм. Взяв анатомические размеры, можно определить длину с помощью позвонков. Ведь по подтвержденным данным, размер соответствует высоте 3-х поясничных позвонков, при этом ширина доходит до 75 мм. Что касается толщины органа, то она составит размер до 55 мм. Некоторые, начинают измерять размер по кулаку человека. Данные были проверены экспериментальным способом, что подтверждает данное утверждение. У мужчин молодого возраста, толщина почки и ее тканей, соответствует от 12 до 27 мм. При пожилом возрасте, соединительная ткань органа существенно снижает свой размер. У людей за 60-лет, толщина становится 12 мм, а в некоторых случаях даже меньше. Размер почечного органа у детейКак писалось выше, почечный орган и его размер зависят от массы тела, пола. С учетом, что дети развиваются по индивидуальным особенностям, четких критерий определения размеров не установлено. Доктора начинают ориентироваться по статистическим данным в разрезе групп развития возраста. Лоханка почки у новорожденного имеет размеры почек в норме 5 мм, до 4 лет, данный показатель повышается на 1мм. По статистике, средний размер почек от рождения человека 48 мм.
Для более точного определения, врач считает ростовые данные и вес подопечного, маленького человека. Характеристика патологийНо прежде чем проводить анализ полученных данных, необходимо знать, что показывает УЗИ почек, так как не все виды патологий визуализируются с помощью данного метода диагностики. Ультрасонография «видит» следующую патологию:
Аномалии развитияКоличественные и качественные изменения мочевой системы, а именно: гипо- или аплазию почки, ее полное либо неполное удвоение. Такие аномалии расположения, как поясничная или тазовая дистопия, подковообразная, L и S-образная почки. Мочекаменная болезньВозможно обнаружить различные камни в почках с помощью УЗИ, которые визуализируются в качестве гиперэхогенных (то есть более ярких, чем сама ткань почки) образований округлой или овальной формы с анэхогенной дорожкой. Находясь в чашечно-лоханочной системе, они могут перемещаться относительно друг друга. Кроме того, врач-диагност должен установить их количество, размеры и расположение. К сожалению, не все конкременты визуализируются с помощью ультразвука, но заподозрить обтурацию просвета лоханки или мочеточника камнем можно по выраженной гидронефротической трансформации почки выше препятствия. Кисты и опухолиОбъемные новообразования. Кисты различной этиологии определяются в виде округлых объемных образований с ровными и четкими контурами, имеющих анэхогенную внутреннюю структуру и дистальное усиление ультразвука. Доброкачественные опухоли имеют однородную гиперэхогенную эхоструктуру, ровный контур и округлую форму. Злокачественных же отличает неровность контура, вплоть до его размытия, и неоднородность структуры. Появление эхонегативных участков в опухоли свидетельствует о наличии в ней кровоизлияний или очагов некроза. ПиелонефритУЗИ почек при пиелонефрите имеет следующие показатели:
ГломерулонефритПри остром гломерулонефрите ультразвуковая диагностика практически неинформативна, диагноз выставляется на основании жалоб, клинических проявлений и результатов лабораторных методов обследования. Лишь изредка опытный врач-диагност может обнаружить выступающие пирамидки мозгового слоя и гиперинфильтрацию ткани. Хронический гломерулонефрит характеризуется гиперэхогенностью ткани, уменьшением почек в размерах, размытостью границ между мозговым и корковым слоями, появлением рубцов, абсцессов и участков некроза. Гидронефроз и абсцессыПри гидронефротической трансформации заключение УЗИ структуры органа выглядит таким образом (в зависимости от стадии):
Абсцессы (осумкованное скопление гноя) выглядят следующим образом – округлые гипоэхогенные образования с гладкими, но неровными контурами. Размер органа на УЗИДанные, когда размеры почек в норме может подтвердить проведение диагностики с помощью УЗИ. Данное мероприятие, является важной при определении заболевания или осмотров подопечного.
В зачастую, он данный вывод передаст лечащему врачу и снимет с себя ответственность. Но любопытство побеждает социума, и он начинает любопытствовать о своем диагнозе. Для этого попытаемся объяснить размеры почек по диагностике. Что это значит? У взрослого человека размеры длинны почек, должны иметь показатели от 11-ти до 12-ти сантиметров, а ширина не менее 5,5 сантиметров, а толщина от 4 до 5,5 см. Что касается органа, то нормальные размеры почек и лоханки – должны иметь допустимое значение от 1 до 1,6 сантиметров. Орган у женщиныПри диагностировании, больших различий между женщиной и мужчиной не проявляется. Возможные изменения могут возникнуть только при беременности в момент ношения плода. Орган в это время удлиняется до 2,5 см. Это допустимые значения при беременности, что не вызывает опасности для здоровья женщины. Почки у мужского полаДля мужского пола, необходимо отталкиваться от общепринятых данных показаний УЗИ. При несоответствии совпадений полученных результатов, врач назначит более тщательную диагностику для выявления патологии заболевания. ПодготовкаЧтобы получить наиболее достоверную информацию, необходимо обратить внимание на подготовительные мероприятия. Перед процедурой важно не принимать пищу в течение 6 часов. На протяжении 3 суток следует исключить употребление продуктов, вызывающих повышенное газообразование. Также не рекомендуется непосредственно перед УЗИ курить, сосать леденцы, жевать резинку. Кроме того, чтобы качественно провести подготовку, следует за час до процедуры выпить не менее 1 л чистой воды. Наполнение мочевого пузыря поможет лучше провести ультразвук и сделать более качественным обследование. Женщинам во время беременности можно проводить диагностирование почек ультразвуком, данная процедура не оказывает пагубного воздействия на неокрепший организм плода. К сведению, если в расшифровке указано о повышенном пневматозе, то это считается признаком повышенного газообразования. Данное обстоятельство является свидетельством того, что была некачественно проведена подготовка к процедуре. УЗИ относится к довольно информативному методу диагностирования состояния почечного аппарата. Оно позволяет выявить многие заболевания на начальной их стадии проявления. Оставьте комментарий 63,558 На сегодняшний момент одним из часто назначаемых методов диагностики, определяющих состояния почек, считается исследование ультразвуком. Результаты УЗИ почек помогут установить возможные заболевания органов или патологические проявления. При помощи ультразвукового исследования определяют такие параметры: количество, локализация, контуры, форма и величина, структура паренхиматозной ткани. Констатируется, есть ли новообразования, конкременты, воспаления и отечности. Визуализируется почечный кровоток. Функциональные особенности органаНа протяжении биологической жизни данного органа, он за сутки через себя пропускает до 250 литров крови. При этом происходит очистка кровотока от болезнетворных бактерий и микробов, очищает кровь от токсинов и вредных веществ. Основные функции и обязанности данного органа:
Выделительная функция почекПроизводство мочи и ее дальнейший вывод из организма, является основной задачей почечного органа. Данная функция предусматривает удаление токсинов или вредных веществ, регулируют наличие солей в организме, усиленно участвует в поддержке артериального давления. Большие проблемы приносит отсутствие необходимого лечения при патологии, а нарушение в выделительных системах, вызывает полное отсутствие контроля над состоянием организма. Сама выделительная функция проходит через нефроны, которые контролируют правильность работы органа и мелкие внутренние механизмы почек. Данная функция имеет свои индивидуальные этапы, что включает в себя:
При сбоях в данной системе, организм начинает захлебываться от токсического отравления. Гомеостатическая функция организмаДанная функция осуществляет контроль над солеродными и кисло-щелочными балансами человеческого организма.
Изменения в лоханкахКак правило, единственными изменениями, которые могут происходить с лоханками, являются утолщение их слизистой или наличие в них камней/песка. В первом случае слизистая лоханок увеличивается при остром пиелонефрите или гидронефрозе. То есть слизистая воспалена из-за переполнения мочой с включением болезнетворных бактерий. Если же в лоханках локализовались камни, то это также свидетельствует о воспалении слизистой. При этом лоханка будет расширена.
Нарушение работы почек – дисфункция органаПочки, при поражении органа, приносят дисфункцию организму человека. Данное возникновение патологии, в большинстве случаев проходит бессимптомно, что создает трудности при выявлении своевременно патологии. Ведь всегда проще и легче лечить начальную стадию заболевания, чем расхлебывать последствия тяжелого заболевания. Какие симптомы могут сказать о возникновении проблем с почками? Существует своя индивидуальная симптоматика:
Пиелоэктазия у ребёнка - Урологияанонимно, Женщина, 35 лет Здравствуйте! Ребенку 3,5 года, были на узи поставили пиелоэктазию почек. Все показатели обычные, ровные, четкие, размеры левой 73*35*35мм, правой 70*35*37мм. Левая лоханка интраренального типа ПЗР 4,6мм, в ортостазе без динамики, Правая лоханкаинтраренального типа ПЗР 4,1мм, в ортостазе без динамики. Надпочечники размеры нормальные, эхоструктура однородная, объемные образования не лоцируются. Мочевой объем 38,5мл, содержимое полости анэхогенное. Насколько я знаю ПЗР 4,6 и 4,1 это норма для нашего возраста. Почему поставили такой диагноз? ОАМ сказали идеальный, ОАК СОЭ 9 а вот лейкоциты 13,6. В начале апреля переболели бронхитом и при бронхте лейкоциты были 8,4 а СОЭ 14. А сейчас при хорошем самочувствие наоборот. Ребенок стала реже ходить в туалет, 2 недели назад был период когда моча была очень темного цвета через раз.Длилось это дней 5. Сейчас моча желтая как обычно. В этот же период были проблемы с калом переходил в желтый цвет постепенно до поноса который длился 2 дня. При этом ребенка ничего не беспокоило ни болей ни температуры, веселый, бодрый. Единственное сегодня поднялась температура 37,5 но через 30 минут вернулась в норму 36,6. К педиатру только во вторник, а к нефрологу только в середине мая. Помогите пожалуйста понять действительно ли у нас пиелоэктазия, принципиально нужен ли анализ по ничепоренко, может ли при этой проблеме происходить такие изменения в моче и кале и быть непонятные скачки температуры. Какие должны быть наши дальнейшие действия. Зарание спасибо!!! Размер почек на УЗИ у детей и взрослыхРазмер почек на УЗИ удобно исследовать со стороны спины. Чтобы вывести верхний полюс почки, попросите пациента сделать глубокий вдох. При ожирении ищите акустическое окно в межреберьях по передне- и заднеподмышечной линии. Новорожденных и детей раннего возраста можно сканировать через переднюю брюшную стенку.
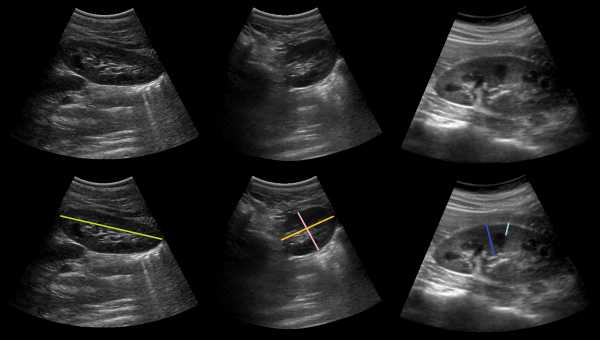
На продольном срезе измеряют длину (зеленый) почки, а так же толщину паренхимы (синий) — расстояние от капсулы до вершины пирамиды, толщину коркового слоя (голубой) — расстояние от капсулы до основания пирамиды. На поперечном срезе измеряют высоту (розовый) почки и ширину (желтый) почки.
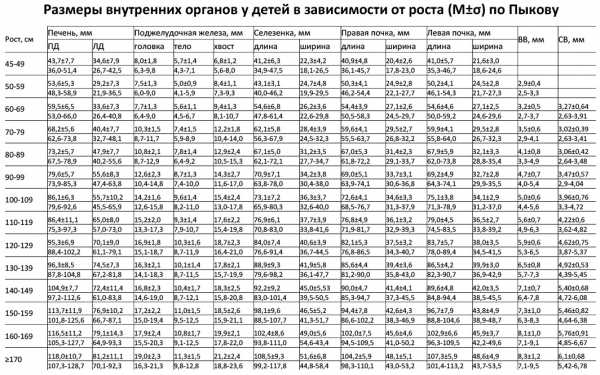
Размер почек на УЗИ у взрослыхУ взрослого длина почки в норме 90-120 мм. Если пациент нестандартный (очень маленький или большой), то длину почки вычисляют по формуле: 35+0,42*рост (см). Часто левая почка длиннее, чем правая. Если разница не превышает 1 см при нормальной эхоструктуре, это не имеет значения. Ширину и высоту почки правильно измерять при поперечном сканировании. У взрослого в норме ПЗР 30-50 мм, ширина 40-70 мм. Длина, ширина и высота относятся как 2:1:0,8. При изменении формы почки данное соотношение нарушено. Некоторые авторы считают, что длина почки мало зависит от длины тела, более значимая связь между объемом почки и массой тела. Объем почки (мл) в норме 300 см³ или в два раза больше массы тела (кг) ± 20%. Объем почки вычисляют по формуле: Длина*ПЗР*Ширина* 0,523. Толщина паренхимы почек в норме — 15-25 мм. Толщина коркового слоя в норме — 8-11 мм. Толщину паренхимы можно оценивать по соотношению паренхимы и синуса. На поперечном срезе в воротах почки измеряют сумму передней и задней паренхимы (синий) и гиперэхогенный синус между ними (красный). Соотношение паренхимы и синуса в норме до 30 лет — >1,6; от 31 года до 60 лет — 1,2-1,6; старше 60 лет — 1,1. Размер почек на УЗИ у детейДлина почки у доношенного новорожденного в среднем 45 мм. К 1 году она увеличивается до 62 мм. Затем каждый год почка прибавляет по длине 3 мм. Между почками допускается разница по длине до 5 мм. Таблица. Размер почек у детей в зависимости от роста (М±σ) по Пыкову — для печати
При отставании или ускоренном физическом развитии лучше использовать индекс почечной массы. Удельный вес почки близок к 1, поэтому объем равен массе. Массу почки вычисляют по формуле: Длина*Высота*Ширина* 0,523. Соотношение суммарной почечной массы и массы тела (в граммах) составляет 0,04-0,06%. Рисунок. Здоровый мальчик, возраст 7 лет. Вес 40 кг, рост 138 см. На УЗИ длина почек 95 и 86 мм. Длина почки по формуле = 62+3*6 = 80 мм, а по таблице при росте 138 см верхняя граница нормы 90 мм. Индекс почечной массы = (88,37+84,90)/40000 = 0,043. Таким образом, для нестандартных детей предпочтительно использовать индекс почечной массы. Заключение: Размеры почек соответствуют весу ребенка. Толщина коркового вещества почки у новорожденного в 2-4 раза меньше толщины пирамидок. С возрастом это соотношение стремится к 1. Размеры лоханки на УЗИМочеточник, малые и большие чашечки в норме не видно на УЗИ. Существует три типа расположения лоханок: интра-, экстраренальный и смешанный тип. При интраренальном строение просвет лоханки в раннем возрасте до 3 мм, в 4-5 лет — до 5 мм, в пубертате и у взрослых — до 7 мм. При экстраренальном и смешанном типе строения — 6, 10 и 14 мм, соответственно. При переполненном мочевом пузыре лоханка может увеличиваться до 18 мм, но через 30 минут после мочеиспускания сокращается. Рисунок. Независимо от наполнения мочевого пузыря на УЗИ видно лоханку смешанного (1) и экстраренального (2) расположения, а также под фиброзной перемычкой (3).
Оценка нормального сагиттального совмещения позвоночника и таза у детей и подростков
BioMed Research International+ Обзор меню журнала Авторы Для рецензентовДля редакторовСодержаниеСпециальные выпуски ОтправитьBioMed Research International / 2013 / СтатьяСтатья РазделыНа этой странице АннотацияВведениеМетодыРезультатыОбсуждение .ТазТазДля большинства людей костный таз очень трудно визуализировать в трехмерном виде. Даже художникам трудно понять это правильно. По этой причине для студентов-анатомов становится важным потратить некоторое время на определение и запоминание различных частей таза, прежде чем узнавать их содержимое. Хорошо зная костный таз, вы будете более уверенно визуализировать, как структуры входят в таз и покидают его, а также как прикрепляются мышцы тазового дна.Вам следует взглянуть на таз со всех сторон. Тазобедренная кость изначально состоит из трех сросшихся костей: 1) подвздошной кости, 2) седалищной кости и 3) лобковой кости. Они соединяются в вертлужной впадине. Костный таз
Связки таза
Вид структур таза на сагиттальном разрезеЛучший способ получить представление о том, как устроены структуры мужского и женского таза, - это рассмотреть их на сагиттальном разрезе. Так вы сможете увидеть, как различные структуры средней линии соотносятся друг с другом.Мужской таз
Женский таз
Мышцы таза
Артерии таза
Нервы таза
Мочевой пузырь
предстательной железы
Клинические аспекты
Матка и широкая связка
Прямая кишка и анальный канал
Вены прямой кишки и ануса
Лимфодренаж
HOME
Норма языкаПонятие нормы в основном относится к литературному языку и всегда предполагает признанные или принятые слова. В то же время это также предполагает колебания принятой нормы. Не существует общепринятой нормы стандартного литературного языка, что существуют разные нормы и что существуют особые виды норм, которые называются стилистическими нормами. Действительно, давно признано, что нормы устной и письменной разновидностей языка различаются более чем в одном отношении. Но все же может быть абстрактное понятие нормы. У каждого стиля языка будет свой инвариант и варианты. Есть много разных терминов нормы. Норма предполагает единство разнообразного. Есть сознательное отношение к тому, что хорошо сформировано, против того, что плохо сформировано. Хорошая форма может быть представлена большим количеством конкретных предложений, допускающих значительный диапазон приемлемости. Норма поэтому должна рассматриваться как инвариант фонематических, морфологических, лексических и синтаксических паттернов, циркулирующих в языке в действии в определенный период времени.Варианты этих паттернов могут иногда отличаться от инварианта, но они никогда не выходят за пределы, установленные инвариантом, чтобы он не стал неузнаваемым или вводящим в заблуждение. Развитие любого литературного языка показывает, что варианты всегда будут сосредоточены вокруг оси инвариантных форм. Варианты, как предполагает сам термин, * никогда не отделятся от инварианта до такой степени, чтобы требовать полной независимости. Тем не менее, существует тенденция оценивать ценность индивидуального стиля по степени его нарушения норм языка. Проблема вариантов нормы, или отклонений от нормы литературного языка, получила широкое внимание лингвистов и является центральной в некоторых из основных текущих противоречий. Споры вызывает неадекватность понятия «норма». На каждом этапе развития литературного языка должна существовать осязаемая норма, которая прежде всего отмечает различие между литературным и нелитературным языком. Тогда должно быть четкое различие между инвариантом нормы (как абстракции) и ее вариантами (в конкретных текстах).Как будет видно позже, почти каждый функциональный стиль языка отмечен особым использованием языковых средств, таким образом устанавливая свои собственные нормы, которые, однако, подчинены инварианту нормы и не нарушают общее понятие литературной нормы. Одним из наиболее характерных и существенных свойств стандарта является его гибкость . Слишком строгое соблюдение нормы клеймит язык писателя как педантичный, независимо от того, идет ли речь о речи или письме.Но с другой стороны, пренебрежение нормой всегда будет рассматриваться с подозрением как попытка нарушить установленные сигналы языкового кода, которые охраняют и ускоряют процесс общения. В то же время свободное обращение с нормами можно рассматривать как допустимое применение гибкости нормы. Следует признать, что провести границу между фактами, демонстрирующими гибкость нормы, и фактами, свидетельствующими о ее нарушении, не так просто. Но «тихий гром», «или и если» и тому подобное могут с одной точки зрения рассматриваться как практическое применение принципа гибкости нормы, а с другой - как нарушение семантических и морфологических норм английского языка. язык. Варианты, взаимодействующие со строгими правилами использования, могут раскрыть возможности языка для обогащения до такой степени, которой никогда не сможет достичь никакая искусственная чеканка. Это можно объяснить тем фактом, что семантические изменения, особенно синтаксические, протекают довольно медленно, и они отвергают любое внезапное наложение нововведений на уже действующий код.Существует постоянный процесс постепенного изменения форм языка и их значения в любой данный период развития языка. Поэтому очень важно усвоить полученную норму данного периода в языке, чтобы понять соответствие той или иной формы признанной норме периода. Некоторые люди думают, что нужно обладать так называемым «чувством языка», чтобы понимать норму языка и ее возможные варианты.Но это чувство глубоко укоренено в бессознательном знании законов, согласно которым функционирует язык, и даже в его истории, что многое объясняет в том, в каком направлении он развивался. Когда в уме внушается чувство нормы, которое растет с познанием законов языка, человек начинает ценить красоту оправданных колебаний.
Дата: 17.12.2015; просмотр: 3058 . Что нормально, что нужно оценитьТипичный двухлетний ребенок может сказать около 50 слов и говорить предложениями из двух и трех слов. К 3 годам их словарный запас увеличивается примерно до 1000 слов, и они говорят предложениями из трех и четырех слов. Если ваш малыш не достиг этих этапов, у него может быть задержка речи. Контрольные этапы развития помогают оценить успехи вашего ребенка, но это всего лишь общие рекомендации. Дети развиваются своим темпом. Если у вашего ребенка задержка речи, это не всегда означает, что что-то не так.Возможно, у вас просто поздно распустившийся цветочек, который мгновенно заговорит вам на ухо. Задержка речи также может быть связана с потерей слуха или основными неврологическими нарушениями или нарушениями развития. Многие типы задержки речи можно эффективно лечить. Продолжайте читать, чтобы узнать о признаках задержки речи у детей ясельного возраста, методах раннего вмешательства и о том, как вы можете помочь. Чем отличаются задержки речи и языкаХотя их часто трудно отличить друг от друга - и их часто называют вместе - есть некоторые различия между задержкой речи и языковой задержкой. Речь - это физический акт произнесения звуков и произнесения слов. Малыш с задержкой речи может попробовать, но у него возникнут проблемы с формированием правильных звуков для составления слов. Задержка речи не связана с пониманием или невербальным общением. Задержка речи включает понимание и общение, как вербально, так и невербально. Малыш с задержкой речевого развития может произносить правильные звуки и произносить некоторые слова, но не может составлять фразы или предложения, которые имеют смысл. Им может быть трудно понимать других. У детей может быть задержка речи или задержка речи, но эти два условия иногда перекрываются. Если вы не знаете, какой из них может быть у вашего ребенка, не волнуйтесь. Необязательно проводить различие, чтобы пройти обследование и начать лечение. Речевые и языковые навыки начинаются с воркования младенца. По прошествии месяцев, казалось бы, бессмысленный лепет превращается в первое понятное слово. Задержка речи - это когда ребенок не достигает стандартных этапов развития речи.Дети прогрессируют в соответствии с их собственной временной шкалой. Немного опоздание с разговором не обязательно означает серьезную проблему. Что типично для трехлетнего ребенка?Типичный трехлетний ребенок может:
Люди, которые проводят больше всего времени с малышом, как правило, лучше всего их понимают.Примерно от 50 до 90 процентов трехлетних детей могут говорить достаточно хорошо, чтобы незнакомцы могли их понять большую часть времени. Если ребенок не воркует или не издает других звуков в 2 месяца, это может быть самым ранним признаком задержки речи. К 18 месяцам большинство младенцев могут использовать простые слова, такие как «мама» или «дада». Признаки задержки речи у детей более старшего возраста:
Задержка речи может означать, что их расписание немного отличается, и они наверстают упущенное.Но задержка речи или языка также может кое-что сказать об общем физическом и интеллектуальном развитии. Вот несколько примеров. Проблемы со ртомЗадержка речи может указывать на проблемы со ртом, языком или небом. В состоянии, которое называется анкилоглоссия (уздечка языка), язык соединяется со дном рта. Это может затруднить создание определенных звуков, в частности: Уздечка языка также может затруднить кормление грудью младенцев. Речевые и языковые расстройстваТрехлетний ребенок, который может понимать и невербально общаться, но не может сказать много слов, может иметь задержку речи.У того, кто может сказать несколько слов, но не может выразить их в понятные фразы, может возникнуть языковая задержка. Некоторые речевые и языковые расстройства связаны с функцией мозга и могут указывать на нарушение обучаемости. Одна из причин задержки речи, языка и других нарушений в развитии - преждевременные роды. Детская апраксия речи - это физическое расстройство, из-за которого трудно формировать звуки в правильной последовательности для образования слов. Это не влияет на невербальное общение или понимание языка. Потеря слухаМалыш, который плохо слышит или слышит искаженную речь, скорее всего, будет иметь трудности с формированием слов. Одним из признаков потери слуха является то, что ваш ребенок не узнает человека или объект, когда вы его называете, но делает это, если вы используете жесты. Однако признаки потери слуха могут быть очень незначительными. Иногда задержка речи или языка может быть единственным заметным признаком. Отсутствие стимуляцииМы учимся говорить, чтобы вступить в разговор.Трудно уловить речь, если с вами никто не общается. Окружающая среда играет решающую роль в развитии речи и языка. Жестокое обращение, пренебрежение или отсутствие вербальной стимуляции могут помешать ребенку достичь вех в развитии. Расстройство аутистического спектраРечевые и языковые проблемы очень часто наблюдаются при расстройстве аутистического спектра. Другие признаки могут включать:
неврологические проблемыНекоторые неврологические расстройства могут воздействуют на мышцы, необходимые для речи.К ним относятся: В случае церебрального паралича потеря слуха или другие нарушения развития также могут влиять на речь. Умственная отсталостьРечь может задерживаться из-за умственной отсталости. Если ваш ребенок не говорит, возможно, это связано с когнитивной проблемой, а не с неспособностью формировать слова. Поскольку малыши прогрессируют по-разному, бывает сложно отличить задержку от речевого или языкового расстройства. От 10 до 20 процентов детей в возрасте 2 лет опаздывают с развитием речи, а вероятность попадания в эту группу мужчин в три раза выше.У большинства из них фактически нет речевых или языковых расстройств, и их догоняют к 3 годам. Ваш педиатр задаст вопросы о речевых и языковых возможностях вашего малыша, а также о других этапах развития и поведении. Они исследуют рот, нёбо и язык вашего ребенка. Они также могут захотеть проверить слух вашего малыша. Даже если кажется, что ваш ребенок реагирует на звуки, возможна потеря слуха, из-за которой слова звучат нечетко. В зависимости от первоначальных выводов ваш педиатр может направить вас к другим специалистам для более тщательного обследования.Сюда могут входить:
логопедияПервая линия лечения - это логопедия. Если речь является единственной задержкой в развитии, возможно, это единственное необходимое лечение. Предлагает отличный обзор. При раннем вмешательстве ваш ребенок может иметь нормальную речь к моменту поступления в школу. Речевая терапия также может быть эффективной как часть общего плана лечения, когда есть другой диагноз.Логопед будет работать непосредственно с вашим ребенком, а также расскажет, как ему помочь. Услуги раннего вмешательстваИсследования показывают, что задержка речи и языка в возрасте от 2 1/2 до 5 лет может привести к затруднениям с чтением в начальной школе. Задержка речи также может привести к проблемам с поведением и социализацией. Если врач поставит диагноз, ваш трехлетний ребенок может иметь право на получение услуг раннего вмешательства до того, как пойдет в школу. Лечение основного состоянияКогда задержка речи связана с основным заболеванием или возникает с сопутствующим расстройством, важно также решить эти проблемы.Это может быть: Вот несколько способов поощрения речи вашего малыша:
Вполне может быть, что все в порядке, и ваш ребенок доберется до этого в свое время.Но иногда задержка речи может сигнализировать о других проблемах, таких как потеря слуха или другие задержки в развитии. В таком случае лучше всего вмешаться на раннем этапе. Если ваш ребенок не достигает основных этапов развития речи, запишитесь на прием к педиатру. А пока продолжайте говорить, читать и петь, чтобы стимулировать речь вашего малыша. Задержка речи у малышей означает, что они еще не достигли рубежа в речи для определенного возраста. Иногда задержка речи возникает из-за основного состояния, которое требует лечения.В этих случаях речевую или языковую терапию можно использовать в сочетании с другими методами лечения. Многие малыши говорят раньше или позже среднего, так что это не всегда вызывает беспокойство. Если у вас есть вопросы по поводу речи или языковых способностей вашего ребенка, обратитесь к его педиатру. В зависимости от своих выводов они могут направить вас к соответствующим ресурсам. Раннее вмешательство по поводу задержки речи может заставить вашего трехлетнего ребенка вовремя пойти в школу. .Ортоэпическая нормаСуществует множество разновидностей произношения на любом языке, в том числе и на английском. В произношении почти каждой местности на Британских островах есть особенности, которые отличают его от произношения других местностей. Кроме того, пр-н испытывает социальное влияние. Он отражает классовые различия, образование и воспитание. Разновидности, на которых говорит ограниченное количество людей и которые используются только в определенных местах, называются диалектами. Таким образом, существует местных диалекта, и социальных диалекта. У всех этих разновидностей гораздо больше общего. Это разновидности одного и того же языка, английского языка. Диалекты имеют некоторые особенности в пр-н, лексическом и грамматическом строении. Благодаря средствам массовой информации (радио, телевидение, кино), повышенной мобильности населения, концентрации населения в городах диалектные различия становятся менее заметными. Это, конечно, не означает пр-н Говорящий на манчестерском диалекте не отличается от пр-н говорящего на лондонском диалекте.Среди наиболее известных диалектов следует упомянуть кокни (на котором говорит менее образованная часть лондонцев), корнуоллский диалект (в Корнуолле) и другие. Диалектологи, как правило, менее образованная часть населения. У более образованных людей пр-н обычно подчиняется определенному стандарту. Диалекты обогащают язык, делают его более живым и свежим. В современном английском языке количество местных диалектов сокращается до меньшего количества, более или менее общих региональных типов.Каждый региональный тип пр-н характеризуется чертами, общими для всех диалектов региона. Региональные виды пр-н, в свою очередь, отличаются друг от друга рядом особенностей, свойственных каждому из них. Британские английские фонетики обычно выделяют 3 основных региональных типа пр-н: южный, северный и шотландский региональные типы английского пр-н. Один из видов пр-н, обычно тот, на котором говорят образованные люди в столице, признан ортоэпической нормой.Ортоэпическая норма языка - это стандартный пр-н, принятый носителями языка как правильный и правильный способ разговора. Им пользуется наиболее образованная часть населения. Ортоэпическая норма основана на вариантах пр-н, которые широко используются в реальной речи, отражают основные фонетические тенденции и считаются приемлемыми для образованных людей. Так как ортоэпические нормы постоянно меняются и развиваются, время от времени словари произношения должны быть пересмотрены и сброшены.Например. в издании Everymans English Pronouncing Dictionary (1937 г.) Д. Джонса пр-нс следующих слов были указаны в таком порядке: снова / ә'gein - ә 'gen /, национальный - / næ әnәl, nәl, nl /. В издании (1956 г.) порядок обратный: снова / ә'gen - ә 'gein /, национальный - / næ әnl, nәl, nl , nl, әnәl /. В связной речи звуковые структуры слов видоизменяются под влиянием ритма, темпа и ударения при произношении.Но словари произношения не отражают и не могут отражать все эти варианты. . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||