|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Питание ребенка при кишечной инфекции 2 годаДиета при кишечной инфекции у детейДиета при кишечной инфекции направлена на восстановление потерянных в результате многократной рвоты и диареи питательных веществ и солей. Стремительная утрата детским организмом воды после обильного жидкого стула может привести к серьезным нарушениям работы всего желудочно-кишечного тракта. ВозбудителиКишечные инфекции — это одни из самых часто встречаемых заболеваний у детей. Практически каждый третий ребенок летом заболевает. Пик заболеваемости кишечными инфекциями приходится на летнее время. Очень часто ребенок может подхватить болезнь после употребления некачественной еды или плохо вымытых фруктов.
Если водоем - со стоячей водой, риск заражения возрастает в несколько раз. В теплое время в ней активно растут и размножаются различные болезнетворные бактерии. Наиболее часто кишечные инфекции вызывают:
Дети страдают кишечными расстройствами гораздо чаще, чем взрослые. Это связано с несовершенством строения их пищеварительной системы. Иммунитет ребенка очень лабильный. Он не всегда способен противостоять агрессивному воздействию бактерий. Если ребенок ослаблен или недавно переболел любым простудным заболеванием, он может с легкостью заразиться кишечной инфекцией. Принципы питанияДоктор Комаровский считает, что при любом кишечном расстройстве лечебная диета является самым важным условием для быстрого выздоровления малыша. Во время острого периода кишечного расстройства в рацион следует включать пищу комфортной для пищеварения температуры. Она должна быть измельченной. Подробнее смотрите в видео ниже. Главные принципы лечебной диеты при инфекционном кишечном расстройстве:
Рацион ребенка при кишечном расстройстве в острой форме
Можно смело готовить гречневую, кукурузную, овсяную каши. Выбирайте измельченные хлопья, а не цельные злаки. Они легче усваиваются и не смогут поцарапать раздраженную стенку кишечника. В первые дни каши придется сильно разваривать. По консистенции они должны быть довольно жидкими, больше напоминая суп. Потом это уже не требуется. Варите привычную для ребенка кашу. Некоторые добавляют протертое овощное или фруктовое пюре. Пищу можно немножко подсолить.
На 7-10 день можно вводить в рацион кисломолочные продукты. Начинайте с небольшого количества. Вполне достаточно 1-2 чайных ложек на один прием. Можно выбрать нежирный творожок, кефир или йогурт, обогащенный лакто- и бифидобактериями. Они помогут восстановить нормальную микрофлору в кишечнике. Это необходимо для активизации иммунитета в борьбе с кишечной инфекцией. Обращайте внимание на то, чтобы все кисломолочные продукты были свежими. Некачественная пища может значительно усилить понос или вызвать несварение.
Подойдут различные морсы и компоты. Их можно приготовить из сухофруктов или ягод. Если у ребенка сильный понос, для нормализации стула не добавляйте в компот чернослив. Каких продуктов лучше избегать?Некоторые продукты следует совсем исключить из рациона питания больного ребенка (особенно в первые 2-3 недели после начала заболевания). Расширять стол и доводить меню до прежнего уровня можно через три недели. Причинить вред могут следующие продукты:
Рецепты для быстрого выздоровленияКуриный супчик с фрикадельками и цветной капустойСварите нежирный бульон из курицы. Предварительно снимите кожу и уберите все пленки из курицы. Готовое мясо вытащите из бульона. Прокрутите его 2 раза на мясорубке с мелкой сеткой. Добавьте немного соли и 1 яйцо. Сформируйте небольшие фрикадельки. В кипящий бульон добавьте пару соцветий цветной капусты и 1 картофелину, порезанную на мелкие кубики. Варите все 10-15 минут. Когда овощи станут мягкими, они готовы. Выключите плиту. Блендером измельчите все ингредиенты. Должен получиться суп-пюре. В остывший супчик перед подачей добавьте 2-3 фрикадельки. Такой супчик можно кушать с пшеничными сухариками. Фруктовое пюре из запеченных грушПомойте и хорошо высушите груши. Снимите с них шкурку, удалите серединку и плодоножку. Разрежьте груши на половинки. Возьмите противень, застелите его пекарским пергаментом и немного смажьте сливочным маслом. Положите груши на пергамент, сверху посыпьте сахарной пудрой. Запекайте их 15-20 минут при температуре 180 градусов. Охладите, затем протрите через сито. Пюре будет отличным дополнением к разваренной рисовой каше или творожку.
Лечебная диета поможет скорректировать и восстановить потерянную жидкость и питательные вещества, необходимые для роста и развития малыша. Подробнее о лечении кишечной инфекции вы узнаете, посмотрев передачу доктора Комаровского. Диета при кишечной инфекции у детей, питание послеЗакрыть
Питание при кишечной инфекции у детейКишечных инфекций родители маленьких детей боятся особенно сильно. Ведь для мамы важно, чтобы ее малыш был сыт и здоров. А наличие кишечной инфекции в организме не позволяет даже накормить ребенка как следует. Любой прием пищи сопровождается рвотой, диареей, а при тяжелых формах заболевания дети совсем не могут кушать. Опытные бабушки советуют подержать ребенка на сухом пайке (т.е. кушать сухари, сушки, галетное печенье), другие предлагают сразу лечить отварами из трав. Питание детей при кишечной инфекции – вопрос очень важный и деликатный, поэтому следует знать, не только как и чем кормить ребенка, но и другие важные принципы, например, борьба с обезвоживанием, питьевой режим и прочее. Обо всем об этом вы сможете прочитать в материалах этой статьи. Что такое кишечная инфекцияКишечные инфекции занимают второе место среди детских заболеваний и чаще встречаются у детей раннего возраста (до 3х лет). Еще утром, ребенок был здоров и весел, как спустя пару часов у малыша резко начинается рвота, проявляется расстройство стула и повышение температуры. Все эти симптомы указывают на наличие в организме кишечной инфекции. Кишечная инфекция может быть как вирусная, так и бактериальная. Из самих названий становится ясно, в чем состоит разница между их возбудителями. В детском возрасте чаще встречается именно ротовирусный возбудитель кишечной инфекции. Как разновидность кишечной инфекции, можно назвать:
При первых признаках кишечной инфекции у ребенка родителям не стоит отчаиваться и впадать в депрессию. Врачи утверждают, что в 90% случаев медицинская помощь не нужна и родители могут справиться с болезнью самостоятельно в домашних условиях, необходимо только придерживаться правил, которые предотвратят обезвоживание организма. Но, в оставшихся 10%, ситуация сложнее и в домашних условиях можно лишь усугубить ситуацию. Здесь необходимо срочное медицинское вмешательство и квалифицированная помощь. Стоит помнить, что при острых формах кишечной инфекции происходит быстрое обезвоживание организма и если замедлить с лечением, то может привести к смертельному исходу.
Скорую помощь необходимо вызывать, если:
Как можно заразиться кишечной инфекцией?Сам момент заражения кишечной инфекцией происходит тогда, когда бактерия или вирус попадает в организм, а именно осаживается в ЖКТ. Заразиться кишечной инфекцией можно несколькими путями:
Лечение кишечной инфекцииПри лечении острой кишечной инфекции особое внимание уделяют восполнению жидкости в организме, а также применению ряда антибиотиков. Бытует мнение, что антибиотики следует применять при средней и тяжелой формах заболевания. Ведь на фоне угнетения жизнеспособности микробов, антибиотики ослабляют и иммунитет организма, что приводит к развитию дисбактериоза, а значит и выведению всех полезных веществ. Назначают антибиотики строго после сдачи ряда анализов, выявление причин заболевания и наблюдение медицинским персоналом.  Показания к назначению лечебного питанияОдним из важных факторов лечения детей, которые перенесли кишечную инфекцию, является правильное питание или диетотерапия. При неправильном питании может просматриваться затянутая диарея, резкое снижение веса и лактозная непереносимость (молоко не усваивается организмом). Главной функцией диетотерапии является умение скорректировать режим приема пищи, питание ребенка и своевременно вносить поправки, основываясь на форму заболевания, состояние организм и темпы выздоровления. Учеными было доказано, что даже в тяжелых формах заболевания, за желудочно-кишечным трактом сохраняется функция приема пищи и всасывания полезных веществ, но если пища долгое время не поступает в организм ребенка (водно-чайные диеты), то организм теряет функцию восстановления, что и приводит к резкой потере веса. Принципы питания при кишечной инфекцииГлавный принцип современного подхода к питанию детей перенесших острые кишечные инфекции — отказ от водно-чайных диет и правильный подбор продуктов, которые способствовали повышению уровня сопротивляемости организма. Вид питания, объем порций и количество потребляемой пищи в день, будут определены целым рядом факторов:
Существуют несколько принципов, которые следует применять ко всем формам заболевания. Обязательно должен быть сохранен перерыв в ночное время, не должно быть перекармливаний и насильного кормления. Не следует забывать, что в кормлении необходимо всегда придерживаться режима. У детей старшего возраста позывы к рвоте связаны с перееданием. Необходимо придерживаться общепринятого принципа: лучше кушать чаще, но меньшими порциями. Если ребенок переносит легкую форму кишечной инфекции, без сильной интоксикации организма, врачи советуют в первые дни уменьшить объем потребляемой пищи, недостаток в еде можно восполнить жидкостью. Это могут быть несладкие чаи, компоты, отвары с ромашки, очищенная негазированная вода. Пищу лучше употреблять в протертом виде (суп-пюре, каши и омлет), так организму будет легче ее воспринимать. Вся приготовленная пища должна быть отварная или на пару. И уже на 5-6 сутки можно будет вернуться к нормальной жизнедеятельности. При легких формах диареи рекомендуют на 15-20% уменьшить объем пищи и увеличить количество приемов на 1-2. К четвертым суткам после наступления болезненного состояния объем пищи становится прежним и режим питания восстанавливается. В тяжелых формах кишечных инфекций больного переводят на дробное получение пищи, а суточный объем уменьшают на половину-45-50%. На четвертые сутки объем постепенно увеличивают и только на 8 сутки рацион возобновляется. Питьевой режимВ первую очередь при кишечной инфекции, врачи стараются возобновить водный баланс организма. Больному рекомендуют пить по 1 чайной ложке чистой воды, каждые 5 минут. Вода позволяет вывести все токсины из организма. Также можно пить и отвары ромашки, компоты, чаи. Важно принимать жидкость именно маленькими порциями. Слишком большой объем жидкости, принятый за один раз, может спровоцировать повторную рвоту и сильное обезвоживание организма. Вместо воды моно давать ребенку раствор регидрона, чуть сладкий компот из сухофруктов, минеральную негазированную воду. При диарее и рвоте нарушается водно-солевой баланс организма. Для его восстановления рекомендуют пить Регидрон. Данный препарат можно приобрести в аптеке или приготовить в домашних условиях. На литр воды необходимо взять 2 ст. ложки сахара, 1 ст. ложку крупной соли (мелкой необходимо взять 0,5 ст. ложки) и 0,5 чайной ложки соды. Большими дозами употреблять такой напиток не стоит, необходимо чередовать. Подростку будет достаточно 50 мл 1 раз в 1,5-2 часа, ребенку не больше 1 ложку в таких же интервалах. При недостатке пищи, нужно ее дополнять жидкостью. Что можно и чего нельзя при кишечной инфекции детямПри кишечной инфекции следует помнить, что вся еда должна быть приготовленная на пару или отварная, в виде пюре, редко супа, суфле или омлета. Чем реже и легче применяемая пища, тем быстрее она усваивается организмом. Если съев одну порцию, больной не наелся и хочет еще, это верный признак, что он идет на поправку. Но не стоит спешить, а лучше поберечь организм. В этом случае постарайтесь выдержать интервал хотя бы в 30 минут и после этого предложите ребенку еще покушать. При перенесении кишечной инфекции в рацион можно употреблять:
Запрещается употреблять в пищу при кишечной инфекции:
Первые несколько дней рацион ребенка будет максимально скуден, но уже на 4 сутки можно постепенно вводить фрикадельки, паровые котлеты, супы на нежирном бульоне, рыбу отварную или на пару, яйца, бананы и очищенные яблоки. По рекомендации врача можно вводить молочные каши в соотношении 1:1. Позже можно добавить хлебобулочные изделия: сухое печенье, галетное, сухари из темных сортов хлеба, приготовленные собственными руками. К концу третьей недели, можно постепенно водить сдобную выпечку. Особенности кормления грудничков при кишечной инфекцииЕсли ребенок грудного возраста, то отказываться от грудного вскармливания не стоит, а можно увеличить количество прикладываний, если это необходимо малышу – перейти на кормление по требованию. Единственным продуктом питания в этом возрасте является материнское молоко. Ведь считается, что дети с сильной диареей легче переносят лактозу женского молока, поэтому отказываться от него совсем не нужно. Кроме этого в лактозе сохраняется большое количество полезных веществ и тех, которые способствует росту. Все они и влияют на скорейшее восстановление кишечника. Но следует запомнить, что детям, которые находятся на искусственном вскармливании, наоборот, врачи рекомендуют уменьшить дозы получаемой смеси и увеличить количество приемов пищи (чаще, но меньшими порциями). Но более подробные рекомендации по питанию, можно получить только у лечащего врача-педиатра. Детям, которым уже ввели прикорм, педиатры рекомендуют заменить молочные каши на водяные. Могут разрешить добавить в рацион печеные яблоки и кисломолочные продукты. Для увеличения количества пектина в организме, можно употреблять в пищу бананы, морковное и яблочное пюре. Так же можно кушать овощные пюре и пюре картошку. Для восстановления водного баланса организма применяют регидратацию (повторное введение жидкости в обезвоживаемый организм). Вместо заключенияПри соблюдении всех принципов и рекомендаций по правильному питанию после перенесения кишечной инфекции в короткие сроки можно без вреда восстановить нормальную жизнедеятельность ЖКТ ребенка и его организма в целом. Главное, вовремя обратиться за помощью и доверять своему врачу. Диета при кишечной инфекции у детей: меню питания, что можно кушать ребенкуЕжедневно мы сталкиваемся с большим количеством вирусов и бактерий, сопротивляться которым способен крепкий иммунитет. Однако похвастаться хорошей сопротивляемостью организма может далеко не каждый, поэтому крайне важно разобраться в том, какие признаки появляются после заражения и как защитить свой организм. Возбудителями кишечной инфекции могут быть вирусы, бактерии и простейшие. Дети наиболее подвержены атакам патогенных микроорганизмов. Наиболее уязвимы груднички и дети до семи лет. Всплески кишечных инфекций наблюдаются с середины весны по осень. Температура окружающей среды способствует активизации патогенной микрофлоры. Но отдельные вспышки болезни фиксируются круглогодично. Каждый из микроорганизмов действует на человеческий организм по-разному. Однако схожи они в том, что начинают выделять в кишечнике биологически активные вещества, вызывающие интоксикацию организма. Симптомы заболевания обычно появляются постепенно. Инкубационный период длится от одного до пяти дней. Далее инфекционный процесс вызывает тошноту, рвоту, боли в животе, диарею, повышение температуры тела. О развитии интоксикации свидетельствует появление слабости, головокружения, головной боли, спутанности сознания, ломоты в теле. Их лечение – это всегда серьезная проблема. Оно подразумевает не только прием медикаментозных средств, но и диетическое питание. Что можно есть малышам, а от чего лучше отказаться? Об этом поговорим в этой статье. Общие принципыКишечный грипп еще называют болезнью грязных рук. Согласно медицинской терминологии, инфекция попадает в организм фекально-оральным путем. Патоген проникает в желудок, а затем закрепляется в тонком отделе кишечника. Полный отказ от пищи при кишечных инфекциях – это неверная тактика, ведь организму крайне нужны питательные вещества для борьбы с болезнью. При выявлении кишечной инфекции у детей назначаются средства для восстановления естественного баланса микрофлоры, растворы для нормализации водно-солевого баланса и профилактики обезвоживания, а также препараты против рвоты и диареи. Первое время ребенок теряет большое количество, поэтому крайне важно соблюдать питьевой режим. При кишечных инфекциях слизистая оболочка пищеварительного тракта сверхчувствительна, поэтому следует подобрать щадящую диету. Пища должна быть легкоусвояемой, но при этом приятной на вкус и разнообразной. Диету придется соблюдать на протяжении всего периода лечения и еще две недели после выздоровления. Только так можно полностью восстановить повреждённую слизистую оболочку. Если степень обезвоживания не превысила среднюю, принимать жидкость следует перорально. Любые растворы можно чередовать с некрепким чаем, травяными настоями и минеральной водой без газа. Малыша следует поить часто и понемногу, чтобы не вызвать рвоту. Не исключено, что у крохи будет отсутствовать аппетит. В первые часы острой фазы уделить внимание стоит регидратационной терапии, то есть восполнению потерянной жидкости. Но после нее малыша все-таки стоит накормить. Ранее педиатры настоятельно рекомендовали при острой кишечной инфекции соблюдать строжайшую диету. Была разрешена только вода, рисовый отвар и чай с сухариками. Но в настоящее время специалисты считают вредным голодание для детей до семи лет. Оно ослабляет организм и не дает возможности ему противостоять инфекции. При этом не стоит заставлять ребенка кушать, но если он проголодался, необходимо предложить ему полезные и легкие блюда. Поначалу лучшей пищей будет куриный бульон или сваренный на воде рис. На третий день можно давать творог, каши, постное мясо.
Под запретом находится молоко, соки, жирная и тяжелая пища. Если присутствует непрерывная рвота, прием пищи может спровоцировать новый приступ. Поэтому перед едой рвотные позывы необходимо купировать. Ребенок должен есть маленькими порциями, иначе вы снова спровоцируете рвоту и понос. Блюда следует подавать в пюреобразном виде. В рационе должно быть достаточное количество белка. Помочь детскому организму бороться смогут кисломолочные продукты. Лактофильные бактерии и молочная кислота негативно воздействуют на патогенные микроорганизмы, приводя к их гибели. Важно! Введение нового продукта в больших количествах может спровоцировать очередной приступ диареи и рвоты. В острый период, сопровождающийся рвотой и поносом, ребенка следует кормить кашей на воде. Использовать лучше рисовую, кукурузную или гречневую крупу. Овсяная каша усиливает процессы брожения в кишечнике, поэтому от нее на время придется отказаться. Также следует избегать перловой и пшенной крупы. Постепенно в рацион вводят йогурт, кефир, творог. Начинать следует с одной ложечки, каждый день, увеличивая порцию в два раза. Это схоже с введением прикорма малышам. Если состояние не ухудшается, стул не изменился и не появились боли в животе, количество кисломолочного продукта можно увеличить до возрастной нормы. Овощи и фрукты можно вводить при улучшении самочувствия. Ни в коем случае не стоит давать ребенку продукты в сыром виде. Овощи и фрукты запекаются или готовятся на пару. Перед подачей к столу, их лучше измельчить до пюреобразного состояния. Хорошо усваиваются детским организмом кабачки, картофель, брокколи, морковь, тыква, цветная капуста. Примерно через неделю, после соблюдения строгой диеты, разрешается паровой омлет, сухарики и галетное печенье. Диета для детей раннего возрастаОстрые кишечные инфекции по распространённости среди детей занимают второе место после ОРВИ. В грудном возрасте заболевание может послужить причиной летального исхода в результате присоединения серьезных осложнений. В детском возрасте пищеварительный тракт имеет особое строение и функциональную активность, а также специфические реакции иммунной системы, являющиеся предрасполагающим фактором к развитию острых кишечных инфекций (ОКИ). Чаще всего источником инфекции для грудничков становятся взрослые, болеющие инфекцией или являющиеся носителями. Инкубационный период очень короткий. Он может длиться всего несколько часов. Также источником инфекционных агентов может быть зараженная пища и вода. Специалисты выделяют некоторые провоцирующие факторы, которые формируют более тяжелое течение ОКИ: искусственное вскармливание, недоношенность, введение неподходящего по возрасту прикорма, ослабленный иммунитет, поражение нервной системы. Внимание! Если у ребенка присутствуют признаки обезвоживания, его следует госпитализировать. Родителям крайне важно обращать внимание на признаки обезвоживания, так как это может стать причиной смертельного исхода. Насторожить вас должен плач ребенка без слез, шелушение и появление яркой сухой каймы губ, сухость языка. Моча имеет интенсивный и насыщенный запах а также цвет. У малыша выделяется маленькое количество урины.
Для отпаивания грудничка лучше всего использовать глюкозо-солевые растворы, которые чередуют между собой. Можно применять кипяченную или специальную детскую бутилированную, минеральную воду без газа. Полезным будет также рисовый отвар, некрепкий чай с медом и лимоном, отвар из сухофруктов, изюмная вода. Раствор для регидратации можно приготовить самостоятельно в домашних условиях. Для этого возьмите литр воды, 30 г сахара, 3,5 г соли и 2,5 г соды. Важно чередовать между собой глюкозные, солевые и бессолевые жидкости. Смешивать их между собой нежелательно. Жидкость малышам дают с ложечки, а если они капризничают, то используют в этих целях шприц без иглы и вливают за щеку. Если дать в руки бутылку с водой, кроха может жадно пить, тем самым вызвав рвотный позыв. Если на протяжении шести часов отпаивания ребенку не стало лучше, не нормализовалась температура, а также продолжается рвота и понос, его нужно срочно госпитализировать в детское отделение. Для детей первого года жизни самым идеальным питанием при ОКИ является грудное молоко, которое хорошо усваивается. В нем содержатся бактерицидные и иммунные вещества, а также защитные факторы, которые помогут малышу бороться с недугом. При этом не следует держать кроху слишком долго возле груди, чтобы он не съел лишнего. Также следует сократить количество вскармливаний. Если ребенок плохо сосет грудь, необходимо сцеживать молоко и кормить его со шприца.
Питание в зависимости от возбудителя ОКИКак уже было сказано выше, вызвать появление кишечной инфекции могут самые различные патогены, в частности, вирусы и бактерии. Поговорим о самых распространенных заболеваниях, встречающихся в детском возрасте. РотавирусРотавирусная инфекция – это заразное вирусное заболевание, которое передается воздушно-капельным путем, через грязные руки, а также при употреблении некачественных или испорченных продуктов. Наиболее подвержены недугу дети до двух лет. У больных повышается температура тела, появляется чихание, диарея рвота, недомогание, слабость, а также резкие боли в животе. Специалисты назначают мягкую и щадящую диету, которая направлена на восполнение дефицита жидкости в организме. Из рациона полностью исключаются молочные продукты, хлебобулочные изделия, свежая выпечка, а также жирные, жареные, копченые и маринованные продукты. Внимание! Питье при ротавирусной инфекции показано каждые полчаса. Если кроха находится на грудном вскармливании, то следует и дальше продолжать обычный режим питания. Материнское молоко содержит необходимые вещества для борьбы с вирусной инфекцией. При этом лучше отказаться от другого прикорма. Если грудничок находится на искусственном кормлении, его стоит перевести на каши и смеси, не содержащие лактозу.
Диета при кишечной инфекции у детей от двух до пяти лет направлена на подавление воспалительной реакции и восполнение недостатка жидкости. В первые несколько дней ребенку следует давать каши на воде без добавления масла, сухарики, постные бульоны. В последующие дни можно вводить в меню нежирное мясо и рыбу, паровые омлеты, а также яблочное, картофельное или морковное пюре. В качестве перекусов можно использовать запеченные в духовке груши и яблоки.
Меню при ротавирусной инфекции может включать в себя такие продукты:
К запрещенным продуктам относится свежий хлеб, сдоба, жирные блюда, колбасные изделия, макаронные изделия. В острый период необходимо исключить кофе, газированные напитки, молоко, сыр, цитрусовые. Отказаться также придется от употребления шоколада, какао, сыр, лук, чеснок. СальмонеллаВозбудителями сальмонеллеза являются бактерии. Бурное размножение и гибель инфекции сопровождается высвобождением токсических веществ, которые вызывают отравление организма, диарею и нарушение водно-электролитного баланса. Лучшей питательной средой для патогенных микроорганизмов являются продукты животного происхождения с высоким содержанием белка: яйца домашней птицы, молоко, мясо. Основным принципом рациона является сокращение жиров и углеводов, но сохранением достаточного количества белков. Это позволяет избежать размножения патогенной микрофлоры и ускорить процесс выздоровления. Все блюда должны быть отварными или паровыми. Они подаются в протертом виде без добавления соли. Первый день является разгрузочным, разрешается только обильное питье. Запрещено употреблять сдобу, хлебобулочные изделия, молочные продукты, жирные бульоны, свежие фрукты, кофе. После улучшения состояния, ребенку вводят в рацион молочную кашу и овощи (картофель, тыкву, морковь). Диетического питания следует придерживаться в течение месяца. Даже после исчезновения клинических симптомов родители должны следить за соблюдение щадящей диеты. В противном случае может возникнуть рецидив. Дизентерийная палочкаПри дизентерии поражается толстый отдел кишечника. Заболевание вызывает подавление секреции желудочного сока. При среднетяжелом и тяжелом течении, которое сопровождается рвотой, назначает водно-чайная пауза. Для регидратации можно использовать раствор глюкозы, подслащенный крепкий чай с лимоном, отвар изюма, яблочный и рисовый отвар. С третьего или четвертого дня рацион расширяется. Ребенку можно приготовить протертую кашу на овощном отваре, картофельное пюре, слизистый суп. Также разрешается творог, рыбные или мясные фрикадельки, сухарики, сливочное масло. При легком течении дизентерии можно пропустить одно–два кормления, а затем давать сцеженное молоко. Крохам, находящимся на искусственном вскармливании, разрешается кефир. Из рациона следует исключить продукты, усиливающие перистальтику, процессы брожения и газообразование:
Рацион после ОКИЛечебное питание после кишечной инфекции у детей направлено восстановление слизистых оболочек желудочно-кишечного тракта. Разгрузите желудок и кишечник ребенка, не стоит принуждать его к пище. Перетирайте еду до полужидкого состояния, минимизируйте потребление жиров. Организм должен получить биологически активные вещества, которые он потерял во время инфекционного процесса. Нормальное питание вводится аккуратно и постепенно. Особое внимание следует уделить первым двум неделям после заболевание, когда происходит восстановление защитных сил организма. Диета ребенка после кишечной инфекции включается себя употребление каш: гречневой, рисовой, кукурузной, овсяной. В первые недели их готовить следует на воде, без использования молока. При очень жидком стуле кроху лучше какое-то время кормить только рисовой кашей, которая оказывает скрепляющим действием. При устранении диареи можно пробовать вводить в рацион гречневую кашу. При этом следует начинать с крошечных порций и следить за реакцией детского организма. Если же малыш, наоборот, страдает запором, то с первых дней после выздоровление можно давать кукурузную и гречневую кашу. Важно! В первые несколько дней не нужно давать ребенку фрукты. Исключением являются яблоки и бананы. Их подают в протертом виде и не более столовой ложки в день. Из мясных продуктов предпочтение стоит отдавать нежирным сортам мяса:
Из мяса можно приготовить тефтели или котлеты. Лучше всего продукты запекать, варить, тушить или готовить на пару. Ребенку до года разрешается кушать мясо в баночках. Вообще вводить мясные блюда нужно осторожно, начиная с одной ложечки в день. Из кисломолочных продуктов приоритетным в период восстановления является творог без наполнителей и фруктов. Также разрешается употреблять нежирный творог и сметану. Также можно кушать овощи в пюрированном виде. Хорошо подойдут кабачки, картофель, тыква, брокколи, цветная капуста. Из хлебобулочных изделий разрешаются сушки, печенье, сухарики, вчерашний хлеб. Мы ответили на вопрос о том, чем кормить ребенка при кишечной инфекции. Это во многом зависит от возраста, формы заболевания, тяжести патологического процесса. Лечебное питание для ребенка подбирает врач после прохождения обследования и постановки диагноза. Если кроха находится на грудном вскармливании, отменять его не стоит. Материнское молоко содержит все необходимые вещества, которые необходимы для борьбы с инфекционным процессом. Если же малыш находится на искусственном кормлении, его следует перевести на безлактозные смеси. Детям постарше разрешается рисовая каша, нежирные кисломолочные продукты. Ребенок должен питаться маленькими порциями. Если он не хочет есть, не принуждайте его. Во избежание обезвоживания следите за тем, чтобы ребенок употреблял жидкость. Это может быть природная вода, компот, отвар. В первые дни ОКИ назначаются глюкозо-солевые растворы. Не занимайтесь самолечением. В некоторых случаях может потребоваться госпитализация. Не медлите с лечением, так как потеря жидкости может привести к осложнениям, угрожающим жизни малыша. Загрузка...правильное меню и советы педиатраУ детей острые кишечные инфекции (сокращенно пишут ОКИ) встречаются нередко. Это заболевание может иметь разную природу – бактериальную или вирусную, поэтому, чем лечить больного ребенка должен решать врач. Родителям же нужно знать, чем кормить ребенка при кишечной инфекции. Правильно составленная диета – это одна из основных составляющих успешного лечения. Ведь при ОКИ отмечается воспаление и раздражение слизистой оболочки органов ЖКТ, поэтому пищу нужно подбирать так, чтобы она не усугубляла ситуацию. Основные требования к питанию в остром периодеРаньше считалось, что при ОКИ необходимо делать «голодные паузы» или, в крайнем случае, давать ребенку только чай и сухарики. Современные педиатры отказываются от этого принципа, считая, что для годовалого ребенка и даже для малыша в 3-4 года голодание неполезно. В таком возрасте голодание сильно ослабляет организм и замедляет восстановление пострадавшей слизистой. Конечно, кормить ребенка во время кишечной инфекции насильно не нужно. Но если у малыша есть аппетит, то нужно обязательно давать ему кушать, только пищу нужно подбирать правильно. Например, доктор Комаровский рекомендует использовать следующие принципы диеты:
Питьевой режимОсновной опасностью при ОКИ является обезвоживание организма, так как при поносе и рвоте человек теряет много воды, а также, необходимые минеральные вещества. Для маленьких детей обезвоживание может быть очень опасным. Но стараться всеми силами остановить диарею, давая ребенку специальные препараты, нельзя. Ведь и понос, и рвота – это своеобразная защита организма, таким образом он избавляется от инфекции и токсинов. Задача родителей в этот период давать ребенку много пить, чтобы восстановить водно-минеральный баланс. Желательно давать не просто воду, а специальные растворы, которые восстанавливают запасы минеральных солей. Порошки для приготовления таких растворов можно купить в аптеке, но в крайнем случае, можно приготовить раствор и дома. Для этого размешать в литре воды:
Поить ребенка нужно часто, буквально каждые 5-7 минут давать по чайной ложечке. Для малыша в возрасте 3 года и старше разовую дозу можно увеличить до двух столовых ложек, а интервал между приемами увеличить до четверти часа. Чем кормить грудничка?К сожалению, от ОКИ не застрахованы даже младенцы до года. Если малыш находится на естественном вскармливании, то в остром периоде болезни для него нет лучшей пищи, чем молоко матери. Прикладывать больного ребенка нужно чаще, так как высасывает ослабленный малыш немного. Кроме того, ему нужно восполнять потери жидкости.
Если ребенок искусственник, то, обычно, рекомендуют продолжать кормить его той смесью, к которой он привык. Но в некоторых случаях целесообразнее перевести малыша на время болезни и реабилитации на кисломолочные смеси, обогащенные бифидобактериями. При тяжелой форме ОКИ может быть назначен переход на лечебные гидролизатные смеси, но этот вопрос нужно решать с педиатром. Как и в случае с грудным вскармливанием частоту кормлений нужно будет увеличить, а размер порций уменьшить. В том случае, если ребенок уже получает прикорм, то его временно нужно отменить или сократить. Например, если ребенок ел прикорм дважды в день – кашу и овощное пюре, то нужно будет оставить только кашу, отдавая предпочтение рисовой, сваренной на воде. Питание в период реабилитацииА чем кормить ребенка после кишечной инфекции? Ведь период восстановления после ОКИ занимает не менее двух недель, на протяжении которых нужно будет продолжать соблюдать диету. Даже если малыш чувствует себя хорошо, не стоит торопиться переводить его на обычный рацион. Действовать нужно постепенно и очень аккуратно. Чем кормить в период реабилитации? Основным блюдом должна быть хорошо разваренная каша, причем, готовить ее нужно на воде. Варить кашу можно из гречневой, рисовой, овсяной или кукурузной крупы. Пока стул жидкий, стоит отдавать предпочтение рисовой каше. Когда стул нормализуется, можно вводить и другие крупы, начав с гречневой. При введении нового продукта нужно внимательно наблюдать за состоянием малыша. В первый раз давать не полную порцию продукта (например, гречневой каши), а только половину. Если негативной реакции нет, то можно в следующий раз дать полную порцию. Из белковых продуктов нужно давать постное отварное мясо в виде пюре или паровых тефтелек. Малышам до 2 лет, лучше давать пюре из баночек. Вводить мясные продукты в рацион нужно с большой осторожностью, начиная буквально с 1-2 чайных ложек. Если состояние ребенка не ухудшается, постепенно можно вернуться к прежним размерам порций.
После перенесенной ОКИ можно давать и творог, только нужно избегать творожной массы с наполнителями. Начинать нужно с простого творога, который можно заправить кефиром или сметаной жирностью 10%. Что касается овощей, то лучше всего давать кабачки, брокколи, картофель, цветную капусту. Давать овощи следует в виде пюре. Из фруктов в период реабилитации можно давать только яблоко (лучше печеное) и банан. Другие фрукты можно начать предлагать не раньше, чем через две недели после болезни. Яйца можно включать в меню к концу второй недели после выздоровления и только в виде парового омлета. Из хлебобулочных изделий в рацион стоит включать белые сухарики, сушки, сухое печенье. Свежий хлеб и выпечку из ржаной муки нужно пока исключить. Макароны можно включать в рацион после нормализации стула, однако, увлекаться этим продуктом не следует, появляться на столе они должны не чаще двух раз в неделю. Жиры нужно пока ограничивать. В питании ребенка старше трех лет должно присутствовать не более 15 граммов сливочного масла в день и такое же количество растительного. Если малыш хорошо кушает супы, то ему стоит варить их почаще, особенно, хороши супы-пюре, которые следует готовить из перечисленных выше сортов мяса и овощей. Много проблем может возникнуть со сладкоежками, так как в период реабилитации запрещается давать ребенку конфеты, шоколадки пирожные. Если ребенок чувствует себя хорошо, то ему можно давать понемногу сладостей: кусочек зефира, немного расстилы или мармелада.
Что нужно исключить?Есть продукты, которые не нужно давать малышу в период восстановления после болезни, даже если внешне он выглядит вполне здоровым. В их число включается вся тяжелая пища, которая плохо переваривается. Временно нужно исключить:
Итак, правильно составленная диета – это одно из условий быстрейшего выздоровления после ОКИ. Поэтому к выбору продуктов, способу их приготовления и подбору блюд нужно отнестись с особым вниманием. Нужно помнить, что неправильное питания может спровоцировать обострение болезни. Меню при кишечной инфекции у детей: меню как лекарствоКишечным инфекциям, вызванным вирусами или бактериями, чаще других подвергаются дети. Лечить их труднее в силу ослабленного иммунитета и сложностей при диагностике. Кроме рекомендованного лечащим врачом медикаментозного лечения, большую роль играет правильное питание и специально составленное меню. При кишечной инфекции у детей меню должно быть скорректировано, чтобы пища не усугубляла течение болезни, а способствовала скорому выздоровлению. Только в комплексном лечении и соблюдении всех предписаний педиатра можно без осложнений и последствий справиться с инфекцией. Детское меню на период болезниОдной из составляющих успешного лечения является соблюдение диеты и следование принципам правильного питания. В период активности бактерий и вирусов желудочно-кишечный тракт подвергается высокой нагрузке, слизистые оболочки пищеварительных органов раздражаются, развивается воспаление. В соответствии с этим и меню должно быть подобрано так, чтобы не раздражать пищеварительную систему еще больше и не создавать условий для размножения бактерии. Все продукты в период активности кишечной инфекции должны быть легко усваиваемыми. Еда только разнообразная, так как выраженная симптоматика у малыша, как правило, вызывает отвращение к еде и потерю аппетита.
Соблюдать диетическое питание важно с первых дней проявления болезни и не игнорировать его с первыми признаками выздоровления. Еще около двух недель после перенесенной кишечной инфекции слизистые кишечника будут восстанавливаться. Часто одним из симптомов заболевания является рвота, которая не только вызывает дискомфорт, но также становится причиной обезвоживания. Если еда не успевает перевариться и выходит со рвотой, это грозит усугублением ситуации. Важно купировать позывы до приема пищи, а кушать чаще, но меньшими порциями. Полностью отказываться от еды нельзя, даже в самых тяжелых случаях объем суточного питания можно сократить вполовину, но не меньше. Ребенок не сможет получать энергию и силы для борьбы с бактериями, а иммунитет будет ослаблен еще больше. Возникающий дефицит витаминов и микроэлементов даст возможность бактериям размножаться, а также присоединиться другим инфекциям. Работа пищеварительного тракта не прекращается даже в период сильного воспаления, но в результате поражения не может выполнять полностью свои функции. Что можно включить в рацион ребенкаВ период болезни ребенку важно получать в полном объеме все необходимые вещества. Пища при этом должна легко усваиваться, не раздражать дополнительно пораженную слизистую в кишечнике. С едой в организм должно поступать соответствующее суточной потребности количество белка. При этом следует исключить продукты, стимулирующие сокращение стенок желудка и кишечника, вызывающие образование газа и брожение. Все пища должна готовиться тщательным образом и пройти термообработку. Лучше всего готовить на пару или отваривать еду. Чтобы желудку было легче переваривать готовые блюда, они должна быть жидкими или по консистенции напоминать пюре.
Приемы пищи разделить минимум на 5–6 раз за сутки, а для грудничков 7–8 предпочтительно с одинаковым интервалом. Строго запрещена горячая и холодная пища, а оптимальная температура для блюда составляет 34–37 градусов. Полезными будут молочные продукты с бифидобактериями, но с минимальным содержанием лактозы или с полным ее отсутствием. В период воспалительного процесса и в первые недели после выздоровления в организме ребенка снижена активность лактазы, поэтому употребление цельного молока с этим ферментом строго запрещено.
А вот кисломолочные продукты должны быть неотъемлемой частью рациона. Молочнокислые бактерии подавляют патогенные микробы и создают оптимальную микрофлору в кишечнике. К тому же йогурты, кефиры богаты витаминами и аминокислотами, которые важны как для организма малыша, так и для регенерации пораженного эпителия. Важным моментом в лечении кишечной инфекции является соблюдение питьевого режима. Жидкость необходима для предупреждения обезвоживания, а также обильное питье восстановит баланс, вызванный частой рвотой. В период обострения кишечной инфекции малыш может питаться только злаковыми кашами на воде, для этого подойдет рис, гречневая или кукурузная крупа. А вот от овсянки, пшенной и перловой лучше отказаться. Мясо необходимо как источник белка, но в меню можно включать только нежирные сорта. Лучше всего подойдут:
Оно готовится в пароварке или отваривается, а потом измельчается до состояния пюре. Белковую пищу вводят в рацион после нормализации стула. После постепенно в меню включают кисломолочную продукцию, а овощи и фрукты в последнюю очередь. Их желательно обрабатывать паром или отваривать. Важно вводить новые продукты постепенно, чтобы не вызвать повторное проявление симптомов. Как кормить ребенка на этапе выздоровленияСоблюдать диету важно не только в период активности бактерий вызывающих расстройство, но и в первые недели после выздоровления. При остром течении ребенку противопоказаны мучные изделия, а в процессе реабилитации печенье, хлеб и сухари вводят постепенно с маленьких порций. У ребенка после кишечной инфекции очень слабый организм и другое восприятие пищи, чем у здоровых детей. Для пораженного болезнью кишечника будет полезна тыква, она способствует быстрому восстановлению микрофлоры и успокаивает слизистую. Кроме того, диета после кишечной инфекции должна включать и другие овощи, лучше сезонные.
Молочные продукты начинают включать в питание по 1 чайной ложке, постепенно увеличивая порции. Также поступают и с овощами, их рекомендуется готовить на пару. А также можно разнообразить меню омлетом из яиц и постепенно заменять чистую воду слабо заваренным чаем и компотом из фруктов. Важно наблюдать за реакцией организма малыша и не давать ничего, что может спровоцировать тошноту и рвоту. А чем кормить ребенка при кишечной инфекции и после всегда подскажет педиатр, а также поможет подобрать специальное меню. Если после овощного мусса, через время не возникло никаких побочных реакции, это блюдо можно давать снова и добавить новый продукт. После кишечной инфекции ребенку нужно привыкать к еде заново, только тогда со временем он сможет употреблять любую другую пищу. Меню для детей на деньМеню должно включать легкую, сбалансированную и питательную еду. Диета при кишечной инфекции у детей подбирается согласно его общего самочувствию. Когда, кроме каши на воде, ребенку можно давать и другие продукты, а симптомы постепенно отступают, рацион на день распределяется на 6 приемов пища и выглядит оно так. ЗавтракПосле пробуждения необходимо выпить стакан чистой воды. После кормить ребенка завтраком:
Второй завтракЧерез время, даже если у ребенка нет чувства голода, необходим легкий перекус. Подавить чрезмерную секрецию желудочного сока могут:
ОбедОбед должен быть сытным, а порции небольшие. Для этого подойдет:
ПолдникПосле полноценного обеда, чтобы не нарушать режим, а также подкрепить организм через время можно приготовить ребенку кисель из черной смородины или обезжиренный питьевой йогурт. УжинВечером можно приготовить ребенку:
Второй ужинПоследний прием пищи должен быть за 2 часа до сна. Для восстановления микрофлоры кишечника нужно выпить нежирный кефир или йогурт. Вариантов меню на день много, что можно не повторять одни и те же продукты в блюдах. Не следует забывать следить за реакцией ребенка на еду. 20 лучших продуктов для людей с заболеванием почекЗаболевание почек - распространенная проблема, от которой страдает около 10% населения мира (1). Почки - это маленькие, но мощные бобовидные органы, выполняющие множество важных функций. Они отвечают за фильтрацию отходов, высвобождение гормонов, регулирующих артериальное давление, баланс жидкости в организме, выработку мочи и многие другие важные задачи (2). Эти жизненно важные органы могут быть повреждены различными способами. Диабет и высокое кровяное давление являются наиболее частыми факторами риска заболевания почек. Однако ожирение, курение, генетика, пол и возраст также могут увеличить риск (3). Неконтролируемый уровень сахара в крови и высокое кровяное давление вызывают повреждение кровеносных сосудов в почках, снижая их способность оптимально функционировать (4). Когда почки не работают должным образом, в крови накапливаются отходы, в том числе пищевые отходы (5). Следовательно, людям с заболеваниями почек необходимо соблюдать особую диету. Диетические ограничения зависят от степени поражения почек. Например, люди на ранних стадиях заболевания почек имеют другие ограничения, чем люди с почечной недостаточностью, также известной как терминальная стадия почечной недостаточности (ТПН) (6, 7). Если у вас заболевание почек, ваш лечащий врач подберет наиболее подходящую диету для ваших нужд. Для большинства людей с запущенным заболеванием почек важно соблюдать безопасную для почек диету, которая помогает уменьшить количество отходов в крови. Эту диету часто называют почечной. Он помогает улучшить функцию почек, предотвращая дальнейшее повреждение (8). Хотя диетические ограничения различаются, обычно всем людям с заболеваниями почек рекомендуется ограничивать следующие питательные вещества:
Белок - еще одно питательное вещество, которое людям с заболеванием почек может потребоваться ограничить, поскольку поврежденные почки не могут выводить продукты жизнедеятельности из белкового метаболизма. Однако пациенты с терминальной стадией почечной недостаточности, которым проводят диализ, лечение, которое фильтрует и очищает кровь, имеют большую потребность в белке (15, 16). Каждый человек с заболеванием почек индивидуален, поэтому важно обсудить с врачом свои индивидуальные диетические потребности. К счастью, многие вкусные и полезные блюда содержат мало фосфора, калия и натрия. Вот 20 лучших продуктов для людей с заболеваниями почек. Цветная капуста - это питательный овощ, который является хорошим источником многих питательных веществ, включая витамин C, витамин K и фолиевую кислоту. Он также полон противовоспалительных соединений, таких как индолы, и является отличным источником клетчатки (17). Plus, пюре из цветной капусты можно использовать вместо картофеля в качестве гарнира с низким содержанием калия. Одна чашка (124 грамма) вареной цветной капусты содержит (18):
Черника богата питательными веществами и один из лучших источников антиоксидантов, которые вы можете съесть (19). В частности, эти сладкие ягоды содержат антиоксиданты, называемые антоцианами, которые могут защитить от болезней сердца, некоторых видов рака, снижения когнитивных функций и диабета (20). Они также являются фантастическим дополнением к диете, благоприятной для почек, поскольку в них мало натрия, фосфора и калия. Одна чашка (148 грамм) свежей черники содержит (21):
Морской окунь высокого качества белок, содержащий невероятно полезные жиры, называемые омега-3. Омега-3 помогают уменьшить воспаление и могут помочь снизить риск снижения когнитивных функций, депрессии и беспокойства (22, 23, 24). Хотя вся рыба богата фосфором, морской окунь содержит меньше фосфора, чем другие морепродукты. Тем не менее, важно употреблять небольшие порции, чтобы контролировать уровень фосфора. Три унции (85 граммов) вареного морского окуня содержат (25):
Красный виноград - не только вкусно, но также доставит тонну питательных веществ в небольшой упаковке. Они богаты витамином С и содержат антиоксиданты, называемые флавоноидами, которые, как было показано, уменьшают воспаление (26). Кроме того, красный виноград богат ресвератролом, типом флавоноидов, который, как было показано, полезен для здоровья сердца и защищает от диабета и снижения когнитивных функций (27, 28). Эти сладкие фрукты благоприятны для почек, в половине чашки (75 грамм) содержится (29):
Хотя яичные желтки очень питательны, они содержат большое количество фосфора, что делает яичные белки лучшим выбором для людей, соблюдающих почечную диету. Яичные белки являются высококачественным и безопасным для почек источником белка. Plus, они являются отличным выбором для людей, проходящих диализ, которые имеют повышенную потребность в белке, но нуждаются в ограничении фосфора. Два крупных яичных белка (66 г) содержат (30):
Людям с проблемами почек рекомендуется ограничить количество натрия в своем рационе, включая добавленную соль. Чеснок - вкусная альтернатива соли, добавляющая аромат блюдам и обеспечивающая питательные свойства. Это хороший источник марганца, витамина С и витамина В6, а также содержит соединения серы, которые обладают противовоспалительными свойствами. Три зубчика (9 граммов) чеснока содержат (31):
Многие цельные зерна имеют тенденцию быть высокими фосфором, но гречка - здоровое исключение. Гречка очень питательна, она содержит большое количество витаминов группы В, магния, железа и клетчатки. Это также зерно без глютена, что делает гречку хорошим выбором для людей с глютеновой болезнью или непереносимостью глютена. Полстакана (84 грамма) вареной гречки содержит (32):
Оливковое масло полезно для здоровья источник жира и не содержит фосфора, что делает его отличным вариантом для людей с заболеваниями почек. Часто людям с запущенной болезнью почек трудно поддерживать вес, поэтому им важны здоровые высококалорийные продукты, такие как оливковое масло. Большая часть жира в оливковом масле - это мононенасыщенный жир, называемый олеиновой кислотой, который обладает противовоспалительными свойствами (34). Более того, мононенасыщенные жиры стабильны при высоких температурах, что делает оливковое масло полезным для приготовления пищи. Одна столовая ложка (13,5 г) оливкового масла содержит (35):
Булгур - это продукт из цельнозерновой пшеницы, который является прекрасной, благоприятной для почек альтернативой другим цельнозерновым продуктам с высоким содержанием фосфора и калия. Это питательное зерно является хорошим источником витаминов группы В, магния, железа и марганца. Это также отличный источник растительного белка и богатой диетической клетчаткой, которая важна для здоровья пищеварительной системы. Полчашки (91 грамм) булгура содержат (36):
Капуста относится к семейству крестоцветных овощей и богата витаминами, минералами и мощными растительными соединениями. Это отличный источник витамина К, витамина С и многих витаминов группы В. Кроме того, он содержит нерастворимую клетчатку, тип клетчатки, которая поддерживает здоровье пищеварительной системы, способствуя регулярному опорожнению кишечника и увеличивая объем стула (37). Плюс, в нем мало калия, фосфора и натрия, с одной чашкой (70 граммов) нашинкованной капусты, содержащей (38):
Хотя некоторым людям с проблемами почек необходимо ограниченное потребление белка, обеспечение организма достаточным количеством высококачественного белка жизненно важно для здоровья. Куриная грудка без кожи содержит меньше фосфора, калия и натрия, чем куриная грудка без кожи. Покупая курицу, выбирайте свежую курицу и избегайте предварительно приготовленной жареной курицы, поскольку она содержит большое количество натрия и фосфора. Три унции (84 грамма) куриной грудки без кожи содержат (39):
Болгарский перец содержит впечатляющий количество питательных веществ, но с низким содержанием калия, в отличие от многих других овощей. Эти ярко окрашенные перцы содержат мощный антиоксидант витамин С. Фактически, один маленький красный болгарский перец (74 грамма) содержит 105% рекомендуемой дозы витамина С. Они также богаты витамином А, важное питательное вещество для иммунной функции, которая часто нарушается у людей с заболеванием почек (40). Один маленький красный перец (74 грамма) содержит (41):
Лук отлично обеспечивает натрий- свободный ароматизатор для почечной диеты. Уменьшение потребления соли может быть сложной задачей, поэтому поиск ароматных альтернатив соли становится обязательным. Обжаривание лука с чесноком и оливковым маслом придает блюдам аромат без ущерба для здоровья почек. Более того, лук богат витамином C, марганцем и витамином B и содержит пребиотические волокна, которые помогают поддерживать здоровье пищеварительной системы, питая полезные кишечные бактерии (42). Одна маленькая луковица (70 грамм) содержит (43):
Многие полезные овощи, такие как шпинат и капуста, являются с высоким содержанием калия и трудно вписаться в почечную диету. Тем не менее, руккола - это богатая питательными веществами зелень с низким содержанием калия, что делает ее хорошим выбором для салатов и гарниров, не влияющих на почки. Руккола является хорошим источником витамина К и минералов марганца и кальция, которые важны для здоровья костей. Эта питательная зелень также содержит нитраты, которые, как было показано, снижают кровяное давление, что является важным преимуществом для людей с заболеваниями почек (44). Одна чашка (20 грамм) сырой рукколы содержит (45):
Большинство орехов содержат много фосфора и не рекомендуется тем, кто соблюдает почечную диету. Однако орехи макадамия - восхитительный вариант для людей с проблемами почек. В них намного меньше фосфора, чем в популярных орехах, таких как арахис и миндаль. Они также богаты полезными жирами, витаминами группы В, магнием, медью, железом и марганцем. Одна унция (28 граммов) орехов макадамии содержит (46):
Редис - это хрустящие овощи, из которых здоровое дополнение к почечной диете. Это потому, что в них очень мало калия и фосфора, но много других важных питательных веществ. Редис - отличный источник витамина С, антиоксиданта, который, как было доказано, снижает риск сердечных заболеваний и катаракты (47, 48). Кроме того, их острый вкус прекрасно дополняет блюда с низким содержанием натрия. Полстакана (58 граммов) нарезанного редиса содержит (49):
Репа полезна для почек и сделать отличную замену овощам с высоким содержанием калия, таким как картофель и тыква. Эти корнеплоды богаты клетчаткой и витамином С. Они также являются достойным источником витамина В6 и марганца. Их можно жарить или варить и растирать как полезный гарнир, который хорошо подходит для почечной диеты. Полстакана (78 грамм) вареной репы содержит (50):
Многие тропические фрукты, такие как апельсины , бананы и киви очень богаты калием. К счастью, ананас является сладкой альтернативой с низким содержанием калия для людей с проблемами почек. Кроме того, ананас богат клетчаткой, марганцем, витамином С и бромелайном - ферментом, который помогает уменьшить воспаление (51). Одна чашка (165 грамм) ломтиков ананаса содержит (52):
Клюква приносит пользу как мочевыводящим путям и почки. Эти крошечные терпкие фрукты содержат фитонутриенты, называемые проантоцианидинами А-типа, которые предотвращают прилипание бактерий к слизистой оболочке мочевыводящих путей и мочевого пузыря, предотвращая таким образом инфекцию (53, 54). Это полезно для людей с заболеваниями почек, поскольку они имеют повышенный риск инфекций мочевыводящих путей (55). Клюкву можно есть сушеную, приготовленную, свежую или в виде сока. В них очень мало калия, фосфора и натрия. Одна чашка (100 грамм) свежей клюквы содержит (56):
Грибы шиитаке являются пикантным ингредиентом которые можно использовать в качестве заменителя мяса на растительной основе для тех, кто соблюдает почечную диету, и которым необходимо ограничить потребление белка. Они являются отличным источником витаминов группы В, меди, марганца и селена. Кроме того, они содержат большое количество растительного белка и пищевых волокон. Грибы шиитаке содержат меньше калия, чем портобелло и белые шампиньоны, что делает их разумным выбором для тех, кто соблюдает почечную диету (57, 58). Одна чашка (145 грамм) вареных грибов шиитаке содержит (59):
Пищевые продукты, полезные для почек Вышеуказанные продукты являются отличным выбором для людей, соблюдающих почечную диету. Не забывайте всегда обсуждать свой выбор продуктов питания со своим лечащим врачом, чтобы убедиться, что вы соблюдаете диету, которая наилучшим образом соответствует вашим индивидуальным потребностям. Диетические ограничения различаются в зависимости от типа и уровня поражения почек, а также от применяемых медицинских вмешательств, таких как лекарства или диализ. Хотя соблюдение почечной диеты иногда может показаться ограничивающим, существует множество вкусных продуктов, которые подходят для здорового, хорошо сбалансированного и благоприятного для почек режима питания. .17 продуктов, которых следует избегать при заболевании почекВаши почки - это органы в форме бобов, которые выполняют множество важных функций. Они отвечают за фильтрацию крови, удаление шлаков с мочой, выработку гормонов, баланс минералов и поддержание баланса жидкости. Существует множество факторов риска заболевания почек. Наиболее распространены неконтролируемый диабет и высокое кровяное давление. Причинами также являются алкоголизм, сердечные заболевания, вирус гепатита С и ВИЧ-инфекция (1). Когда почки повреждены и не могут нормально функционировать, в организме может накапливаться жидкость, а отходы могут накапливаться в крови. Однако отказ от определенных продуктов в рационе или их ограничение может помочь уменьшить накопление продуктов жизнедеятельности в крови, улучшить функцию почек и предотвратить дальнейшее повреждение (2). Диетические ограничения зависят от стадии заболевания почек. Например, люди, которые находятся на ранних стадиях хронического заболевания почек, будут иметь другие ограничения в питании, чем люди с терминальной стадией почечной недостаточности или почечной недостаточностью. Люди с терминальной почечной недостаточностью, которым требуется диализ, также имеют различные диетические ограничения. Диализ - это вид лечения, при котором удаляется лишняя вода и фильтруются отходы. Большинству людей с поздней или конечной стадией заболевания почек необходимо соблюдать благоприятную для почек диету, чтобы избежать накопления определенных химических или питательных веществ в крови. У людей с хроническим заболеванием почек почки не могут адекватно удалить избыток натрия, калия или фосфора.В результате они подвергаются более высокому риску повышения уровня этих минералов в крови. Диета, благоприятная для почек, или почечная диета, обычно включает ограничение натрия и калия до 2 000 мг в день и ограничение фосфора до 800–1 000 мг в день. Поврежденные почки также могут иметь проблемы с фильтрацией продуктов метаболизма белков. Поэтому людям с хроническим заболеванием почек на стадиях 1–4 может потребоваться ограничить количество белка в своем рационе (3). Однако пациенты с терминальной почечной недостаточностью, находящиеся на диализе, имеют повышенную потребность в белке (4). Вот 17 продуктов, которых вам следует избегать при почечной диете. Помимо калорий и сахара, которые содержат газированные напитки, они содержат добавки, содержащие фосфор, особенно темные газированные напитки. Многие производители продуктов питания и напитков добавляют фосфор во время обработки для улучшения вкуса, продления срока хранения и предотвращения обесцвечивания. Ваш организм усваивает этот добавленный фосфор в большей степени, чем естественный, животный или растительный фосфор (5). В отличие от природного фосфора, фосфор в виде добавок не связывается с белком. Скорее, он находится в форме соли и хорошо всасывается в кишечном тракте (6). Добавочный фосфор обычно содержится в списке ингредиентов продукта. Однако производители пищевых продуктов не обязаны указывать точное количество добавляемого фосфора на этикетке пищевых продуктов. Хотя добавочное содержание фосфора варьируется в зависимости от типа газированной воды, считается, что большинство газированных напитков темного цвета содержат 50–100 мг на 200 мл порции (7). Поэтому при почечной диете следует избегать газированных напитков, особенно темных. РЕЗЮМЕ Авокадо часто рекламируют за их многочисленные питательные качества, включая полезные для сердца жиры, клетчатку и антиоксиданты. Хотя авокадо обычно является полезным дополнением к рациону, людям с заболеваниями почек, возможно, следует избегать их. Это потому, что авокадо - очень богатый источник калия. Одна чашка (150 граммов) авокадо обеспечивает колоссальные 727 мг калия (8). Это вдвое больше калия, чем в банане среднего размера. Поэтому авокадо, включая гуакамоле, следует избегать при почечной диете, особенно если вам сказали следить за потреблением калия. РЕЗЮМЕ Консервы, такие как супы, овощи и бобы, часто покупаются из-за их низкой стоимости и удобства. Однако большинство консервов содержат большое количество натрия, поскольку соль добавляется в качестве консерванта для увеличения срока их хранения (9). Из-за большого количества натрия в консервированных продуктах людям с заболеваниями почек часто рекомендуется избегать или ограничивать их потребление. Обычно лучше всего выбирать сорта с низким содержанием натрия или сорта с надписью «без добавления соли». Кроме того, слив и промывание консервированных продуктов, таких как консервированная фасоль и тунец, могут снизить содержание натрия на 33–80%, в зависимости от продукта (10). РЕЗЮМЕ Выбор правильного хлеба может сбить с толку людей с заболеванием почек. Часто здоровым людям рекомендуется цельнозерновой хлеб, а не рафинированный хлеб из белой муки. Цельнозерновой хлеб может быть более питательным выбором, в основном из-за более высокого содержания клетчатки. Тем не менее, белый хлеб обычно рекомендуется людям с заболеваниями почек, а не цельнозерновыми. Это связано с содержанием фосфора и калия. Чем больше в хлебе отрубей и цельного зерна, тем выше содержание фосфора и калия. Например, порция цельнозернового хлеба в 1 унцию (30 грамм) содержит около 57 мг фосфора и 69 мг калия.Для сравнения, белый хлеб содержит всего 28 мг фосфора и калия (11, 12). Обратите внимание, что большинство хлеба и хлебобулочных изделий, независимо от того, белые они или цельнозерновые, также содержат относительно высокое количество натрия (13). Лучше всего сравнивать этикетки с питанием для различных типов хлеба, по возможности выбирать вариант с меньшим содержанием натрия и следить за размером порций. РЕЗЮМЕ Подобно цельнозерновому хлебу, коричневый рис представляет собой цельнозерновое зерно с более высоким содержанием калия и фосфора, чем его аналог из белого риса. Одна чашка вареного коричневого риса содержит 150 мг фосфора и 154 мг калия, а одна чашка вареного белого риса содержит только 69 мг фосфора и 54 мг калия (14, 15). Возможно, вам удастся включить коричневый рис в почечную диету, но только если порция будет контролироваться и сбалансирована с другими продуктами, чтобы избежать чрезмерного ежедневного потребления калия и фосфора. Булгур, гречка, перловый ячмень и кускус - это питательные зерна с низким содержанием фосфора, которые могут стать хорошей заменой коричневому рису. РЕЗЮМЕ Бананы известны высоким содержанием калия. Хотя они содержат мало натрия, 1 средний банан обеспечивает 422 мг калия (16). Если банан является основным продуктом питания в день, может быть трудно удержать суточное потребление калия на уровне 2000 мг. К сожалению, многие другие тропические фрукты также имеют высокое содержание калия. Однако ананасы содержат значительно меньше калия, чем другие тропические фрукты, и могут быть более подходящей, но вкусной альтернативой (17). РЕЗЮМЕ Молочные продукты богаты различными витаминами и питательными веществами. Они также являются естественным источником фосфора и калия и хорошим источником белка. Например, 1 стакан (240 мл) цельного молока содержит 222 мг фосфора и 349 мг калия (18). Тем не менее, употребление слишком большого количества молочных продуктов в сочетании с другими продуктами, богатыми фосфором, может нанести вред здоровью костей у людей с заболеваниями почек. Это может показаться удивительным, поскольку молоко и молочные продукты часто рекомендуются для укрепления костей и здоровья мышц. Однако, когда почки повреждены, чрезмерное потребление фосфора может вызвать накопление фосфора в крови, который может вытягивать кальций из ваших костей. Это может со временем сделать кости тонкими и слабыми и повысить риск их перелома (19). Молочные продукты также богаты белком. Одна чашка (240 мл) цельного молока обеспечивает около 8 граммов белка (18). Может быть важно ограничить потребление молочных продуктов, чтобы избежать накопления белковых отходов в крови. Альтернативные молочные продукты, такие как необогащенное рисовое молоко и миндальное молоко, содержат намного меньше калия, фосфора и белка, чем коровье молоко, что делает их хорошей заменой молока при почечной диете. РЕЗЮМЕ Хотя апельсины и апельсиновый сок, возможно, наиболее известны своим содержанием витамина С, они также являются богатыми источниками калия. Один большой апельсин (184 грамма) содержит 333 мг калия. Кроме того, в 1 стакане (240 мл) апельсинового сока содержится 473 мг калия (20, 21). Учитывая содержание калия, апельсинов и апельсинового сока, вероятно, следует избегать или ограничивать почечную диету. Виноград, яблоки и клюква, а также их соки являются хорошими заменителями апельсинов и апельсинового сока, поскольку они имеют более низкое содержание калия. РЕЗЮМЕ Обработанное мясо уже давно ассоциируется с хроническими заболеваниями и обычно считается вредным для здоровья из-за содержания в нем консервантов (22, 23, 24, 25). Обработанное мясо - это соленое, сушеное, вяленое или консервированное мясо. Некоторые примеры включают хот-доги, бекон, пепперони, вяленое мясо и колбасу. Обработанное мясо обычно содержит большое количество соли, в основном для улучшения вкуса и сохранения аромата. Следовательно, может быть трудно удержать суточное потребление натрия на уровне менее 2000 мг, если в вашем рационе много обработанного мяса. Кроме того, переработанное мясо богато белком. Если вам сказали следить за потреблением белка, важно ограничить потребление обработанного мяса и по этой причине. РЕЗЮМЕ Соленья, обработанные оливки и приправы - все это примеры вяленых или маринованных продуктов. Обычно большое количество соли добавляется в процессе отверждения или травления. Например, одно копье для рассола может содержать более 300 мг натрия. Аналогичным образом, в 2 столовых ложках сладкого маринованного приправы содержится 244 мг натрия (26, 27). Обработанные оливки также имеют тенденцию быть солеными, поскольку они подвергаются обработке и ферментации, чтобы вкус был менее горьким. Пять зеленых маринованных оливок содержат около 195 мг натрия, что составляет значительную часть дневной нормы только в небольшой порции (28). Многие продуктовые магазины продают огурцы, оливки и приправы с пониженным содержанием натрия, которые содержат меньше натрия, чем традиционные сорта. Однако даже варианты с пониженным содержанием натрия могут содержать много натрия, поэтому вам все равно нужно следить за своими порциями. РЕЗЮМЕ Абрикосы богаты витамином С, витамином А и клетчаткой. Они также богаты калием.Одна чашка свежих абрикосов обеспечивает 427 мг калия (29). Кроме того, в кураге содержание калия еще больше. Одна чашка кураги обеспечивает более 1500 мг калия (30). Это означает, что всего 1 стакан сушеных абрикосов обеспечивает 75% от 2 000 мг низкого ограничения калия. При почечной диете лучше избегать абрикосов и, что наиболее важно, сушеных абрикосов. РЕЗЮМЕ Картофель и сладкий картофель являются овощами, богатыми калием. Всего один печеный картофель среднего размера (156 г) содержит 610 мг калия, тогда как один запеченный сладкий картофель среднего размера (114 г) содержит 541 мг калия (31, 32). К счастью, некоторые продукты с высоким содержанием калия, в том числе картофель и сладкий картофель, можно замачивать или промывать, чтобы снизить содержание в них калия. Нарезание картофеля на мелкие тонкие кусочки и кипячение не менее 10 минут может снизить содержание калия примерно на 50% (33). Картофель, замачиваемый в воде не менее 4 часов перед приготовлением, имеет еще более низкое содержание калия, чем картофель, не замачиваемый перед приготовлением (34). Этот метод известен как «выщелачивание калия» или «метод двойной варки». Хотя картофель двойного приготовления снижает содержание калия, важно помнить, что его содержание калия этим методом не устраняется. В картофеле, приготовленном дважды, все еще может присутствовать значительное количество калия, поэтому лучше всего практиковать контроль порций, чтобы контролировать уровень калия. РЕЗЮМЕ Помидоры - это еще один фрукт с высоким содержанием калия, который может не соответствовать требованиям почечной диеты. Их можно подавать в сыром или тушеном виде, их часто используют для приготовления соусов. Всего в 1 чашке томатного соуса может содержаться более 900 мг калия (35). К сожалению, для тех, кто соблюдает почечную диету, помидоры обычно используются во многих блюдах. Выбор альтернативы с более низким содержанием калия во многом зависит от вкусовых предпочтений. Тем не менее, замена томатного соуса на соус из жареного красного перца может быть не менее вкусной и обеспечивает меньше калия на порцию. РЕЗЮМЕ Обработанные продукты могут быть основным компонентом натрия в рационе. Среди этих пищевых продуктов упакованные, быстрорастворимые и полуфабрикаты обычно подвергаются наибольшей обработке и поэтому содержат больше всего натрия. Примеры включают замороженную пиццу, блюда, пригодные для использования в микроволновой печи, и лапшу быстрого приготовления. Удерживать потребление натрия на уровне 2000 мг в день может быть сложно, если вы регулярно едите продукты с высокой степенью переработки. Пищевые продукты, подвергшиеся интенсивной переработке, не только содержат большое количество натрия, но и обычно не имеют питательных веществ (36). РЕЗЮМЕ Швейцарский мангольд, шпинат и зелень свеклы - это листовые зеленые овощи, которые содержат большое количество различных питательных веществ и минералов, включая калий. В сыром виде количество калия колеблется в пределах 140–290 мг на чашку (37, 38, 39). В то время как листовые овощи при варке уменьшаются до размера порции, содержание калия остается прежним. Например, полстакана сырого шпината при варке уменьшится до 1 столовой ложки. Таким образом, полстакана вареного шпината будет содержать гораздо больше калия, чем полстакана сырого шпината. Сырой швейцарский мангольд, шпинат и свекольную зелень предпочтительнее вареной, чтобы избежать избытка калия. Тем не менее, умерьте потребление этих продуктов, так как они также содержат большое количество оксалатов, что для чувствительных людей увеличивает риск образования камней в почках. Камни в почках могут еще больше повредить почечную ткань и снизить функцию почек. РЕЗЮМЕ Финики, изюм и чернослив - обычные сухофрукты. Когда фрукты сушат, все их питательные вещества концентрируются, включая калий. Например, 1 стакан чернослива содержит 1274 мг калия, что почти в 5 раз превышает количество калия, содержащегося в 1 стакане его сырого аналога, сливы (40, 41). Более того, всего 4 финика содержат 668 мг калия (42). Учитывая высокое количество калия в этих обычных сухофруктах, лучше всего отказаться от них во время почечной диеты, чтобы уровень калия оставался приемлемым. РЕЗЮМЕ Готовые к употреблению закуски, такие как крендели, чипсы и крекеры, как правило, не содержат питательных веществ и имеют относительно высокое содержание соли. Кроме того, легко съесть больше рекомендованной порции этих продуктов, что часто приводит к даже большему потреблению соли, чем предполагалось. Более того, чипсы из картофеля также будут содержать значительное количество калия. РЕЗЮМЕ Если у вас заболевание почек, снижение потребления калия, фосфора и натрия может быть важным аспектом борьбы с этим заболеванием. Перечисленные выше продукты с высоким содержанием натрия, калия и фосфора, вероятно, лучше всего ограничивать или избегать. Диетические ограничения и рекомендации по потреблению питательных веществ будут зависеть от тяжести поражения почек. Соблюдение почечной диеты может показаться пугающим и временами немного ограничивающим. Однако совместная работа с вашим лечащим врачом и диетологом может помочь вам разработать почечную диету, соответствующую вашим индивидуальным потребностям. .26 лучших продуктов, которые помогают облегчить запор у детейЗапор часто вызывает дискомфорт у детей из-за нечастого дефекации. Даже стул, который выделяется, бывает сухим, твердым и даже болезненным (1). По данным Министерства здравоохранения и социальных служб США, одно из 20 посещений педиатра связано с запором (2). В большинстве случаев запоры редко требуют медицинского вмешательства, поскольку изменение рациона ребенка может принести облегчение. Сбалансированная диета, включающая продукты с высоким содержанием клетчатки, продукты с высоким содержанием магния, такие как кокосовая вода, и употребление большого количества воды могут сыграть значительную роль в облегчении запора. В этом посте рассказывается о различных продуктах от запора, которые можно подавать детям / подросткам для эффективного избавления от запора. 26 Продукты, помогающие облегчить запор у детейПо данным Американской академии педиатрии, «клетчатка поддерживает работу пищеварительного тракта». Диета с достаточным количеством клетчатки способствует гладкой работе кишечника и предотвращению запоров (3). Ниже приведен список продуктов с высоким содержанием клетчатки, которые вы можете включить в сбалансированный рацион ребенка для облегчения и предотвращения запоров.Дети должны потреблять не менее 19-25 г клетчатки в день. Цельнозерновые и крупыЦельнозерновые и крупы являются богатейшими источниками нерастворимых пищевых волокон, которые добавляют объем рациону и эффективно лечат запоры (4). Для детей и подростков рекомендуемая суточная доза цельнозерновых составляет не менее половины от общего суточного потребления зерна (5) (6). Однако в идеале 100% потребляемого зерна должны составлять цельнозерновые продукты. 1. Готовые к употреблению хлопья с отрубями Каши со 100% и 40% отрубями доступны без рецепта как готовые к употреблению зерновые.От одной трети до трех четвертых стакана этих злаков содержит от 9,1 до 14,3 граммов клетчатки, которая может увеличить объем рациона и сохранить активность пищеварительного тракта (7). 2. Квиноа Квиноа - это превосходный, не содержащий глютена псевдозерновой корм с высоким содержанием клетчатки и незаменимыми аминокислотами, необходимыми для здорового роста (8). Одна чашка (185 г) вареной киноа может обеспечить 5,18 грамма пищевых волокон, которые помогают поддерживать гладкость кишечника (9). 3. Овес Овес - это цельнозерновой продукт, богатый растворимой и нерастворимой клетчаткой (10).В то время как растворимая клетчатка способствует общему здоровью, нерастворимая клетчатка способствует регулярной работе кишечника и предотвращает запоры. Вы можете подавать цельнозерновую крупу, овсяные хлопья, овсяные хлопья и овсяные отруби, чтобы повысить общее потребление клетчатки вашим ребенком. 4. Коричневый рис Это рис с неповрежденной шелухой, богатый витаминами, минералами и клетчаткой (11). Чашка (195 г) вареного коричневого риса содержит 3,12 грамма пищевых волокон, которые могут быть полезны при запоре (12). 5.Цельная пшеница Цельная пшеница содержит значительное количество пищевых волокон, которые могут поддерживать здоровье пищеварительной системы (13). В 100 граммах цельнозерновой муки содержится 13,1 грамма пищевых волокон. Обычные продукты из цельной пшеницы, которые вы можете рассмотреть, - это цельнозерновой хлеб, макаронные изделия, печенье и блины (14). 6. Просо Просо - это зерновые культуры с высоким содержанием нерастворимых пищевых волокон, которые могут способствовать регулярному кишечнику (15). Дети и подростки могут употреблять в пищу различные виды проса, такие как просо, сорго, просо, просо и т. Д.в умеренных количествах, чтобы воспользоваться их преимуществами. Блинчики из пшена, хлеб, мюсли и жареные закуски - вот некоторые из доступных вариантов. Бобовые и бобовыеБобовые и бобовые (фасоль, чечевица и горох) являются питательными веществами и продуктами, богатыми клетчаткой, и представляют собой отличную альтернативу мясу благодаря низкому содержанию жира (16). Добавление различных бобовых и зернобобовых в рацион вашего ребенка / подростка может добавить цвет и несколько питательных веществ в его пищу. 7. Сушеные бобы Полстакана различных видов сушеных бобов может обеспечить 9.От 6 до 3,8 граммов пищевых волокон в вкусных салатах, ростках, супах, запеканках, карри и закусках (7). Некоторые из распространенных сушеных бобов - это фасоль лима, фасоль, морская фасоль, бобы гарбанзо (нут), бобы пегой лошади и соя. 8. Чечевица Чечевица - это вид бобовых, доступных в зеленом, коричневом, черном, красном, желтом и оранжевом цветах (17). Полстакана вареной чечевицы содержит 7,8 грамма пищевых волокон (7). Вы можете подавать чечевицу своему ребенку в супах, карри и овощах с чечевицей. 9. Колотый горох Колотый горох относится к семейству бобовых, доступных зеленого и желтого цветов. Чашка приготовленного колотого гороха содержит около 17 граммов пищевых волокон, которые ваш ребенок может получать через карри, супы и закуски (18). 10. Эдамаме Эдамаме относится к незрелым соевым бобам, находящимся в стручках. Добавление чашки приготовленного эдамаме в рацион вашего ребенка дает 4,84 грамма клетчатки. Дип или хумус из эдамаме, чипсы из эдамаме, салаты и супы - вот некоторые рецепты, которые вы можете попробовать для детей и подростков (19). Овощи и фруктыЦелые овощи и фрукты (с кожурой) добавляют цвет, аромат и множество питательных веществ в рацион. Кроме того, они обеспечивают ряд преимуществ для здоровья, например, облегчение и предотвращение запоров в долгосрочной перспективе (20). Дети и подростки должны употреблять не менее пяти порций фруктов и овощей в день (21). 11. Ростки брокколи Ростки брокколи показали эффективность в регулировании перистальтики кишечника благодаря богатому серой соединению, называемому сульфорафан, которое содержится в крестоцветных овощах, таких как брокколи, капуста и цветная капуста (22).Дети и подростки могут употреблять ростки брокколи в качестве смузи, супов и салатов. 12. Артишок Артишок богат пищевыми волокнами (14,4 г на чашку), которые помогают поддерживать здоровье пищеварительной системы, облегчая запоры (7). Инулин, содержащийся в артишоке, обладает пребиотическим действием, что может способствовать общему здоровью кишечника (23). В целом, клетчатка - отличный пребиотик для питания нашего кишечника пробиотиками. 13. Листовая капуста Он принадлежит к тому же семейству, что и брокколи, и имеет превосходный профиль пищевых и диетических волокон (24).Зелень капусты на пару в салатах, супах или в качестве гарнира к жареной курице или мясу - хороший выбор для увеличения потребления клетчатки вашим ребенком. 14. Сладкий картофель Сладкий картофель содержит значительное количество клетчатки, которая может способствовать беспрепятственному опорожнению кишечника (25). Приготовьте вареный, запеченный или жареный сладкий картофель с кожурой, чтобы увеличить потребление клетчатки вашим ребенком. 15. Морковь Приготовленная или сырая морковь в салатах, бутербродах, рулетах, супах и гарнирах значительно увеличивает потребление клетчатки.Кроме того, он содержит различные питательные вещества и биоактивные соединения, которые могут улучшить общее состояние здоровья (26). 16. Брюссельская капуста Брюссельская капуста богата пищевыми волокнами и другими микроэлементами, которые полезны для микробиоты кишечника (27) (28). Это может способствовать здоровому опорожнению кишечника, облегчая тем самым запор. 17. Гуава Одна гуава с кожурой содержит несколько питательных веществ и три грамма пищевых волокон, что полезно для общего состояния здоровья (7) (29).Дети могут употреблять гуаву как полдник или как часть фруктового салата, смузи и десерта. 18. Яблоко Целое яблоко (с кожурой) - отличный источник пищевых волокон и питательных веществ, улучшающих пищеварение (30). Детям можно съесть целое яблоко в качестве закуски или в составе салата. 19. Виноград Виноград с кожурой является здоровым источником клетчатки и увеличивает объем рациона для сглаживания дефекации (31). Кроме того, они содержат несколько питательных веществ и антиоксидантов, которые поддерживают общее состояние здоровья. 20. Ягоды Стакан свежей малины и ежевики, каждая, может обеспечить около восьми граммов клетчатки и нескольких биоактивных соединений (32). Ягоды можно легко сделать частью вкусных блюд, таких как салаты, йогурт, домашние батончики из мюсли и десерты. 21. Киви Киви или киви увеличивают задержку воды в тонком кишечнике и увеличивают объем толстой кишки, чтобы облегчить работу гладкой кишки (33). Подавайте аппетитные рецепты киви, например смузи с киви и бананом или пунш из киви и ананаса, чтобы увеличить потребление клетчатки вашим ребенком. 22. Папайя Папайя богата водой, клетчаткой и папаином - ферментом, который помогает пищеварению (34). Употребление свежей спелой папайи с фруктовыми салатами или йогуртом может эффективно облегчить запор. 23. Орехи Несоленые орехи, такие как фисташки, грецкие орехи, пекан, фундук и миндаль, могут содержать значительное количество питательных веществ и пищевых волокон. Сухие завтраки, каши, коктейли, смузи и десерты - вот некоторые рецепты, в которые вы можете добавлять орехи (35). 24. Семена Семена тыквы, подсолнечника, семена чиа, семена льна и т. Д. Являются источниками пищевых волокон и способствуют улучшению функции кишечника (36) (37). Вы можете добавлять семена в хлеб, печенье, кексы, печенье, салаты, супы, коктейли, смузи или простой йогурт, чтобы увеличить потребление клетчатки вашим ребенком. 25. Сухофрукты Сухофрукты богаты пищевыми волокнами и помогают поддерживать здоровье желудочно-кишечного тракта, регулируя работу кишечника (38).Горсть чернослива, изюма, фиников и сушеного инжира - это вкусная и питательная закуска для детей и подростков. 26. Ферментированные продукты Естественно ферментированные продукты, такие как простой йогурт, кефир, кимчи, темпе и т. Д., Являются источниками пробиотиков, которые могут улучшить здоровье кишечника и предотвратить запоры (39). Вы можете в умеренных количествах предлагать детям и подросткам различные ферментированные продукты как часть их ежедневного рациона. Возможная польза для здоровья от продуктов, богатых клетчаткой, для детейПродукты, богатые клетчаткой, могут предотвратить запор и способствовать плавному опорожнению кишечника.Кроме того, продукты, богатые клетчаткой, могут помочь (40):
Запор - это неприятное желудочно-кишечное заболевание, которое может поражать детей любого возраста. Своевременные изменения в питании и образе жизни могут эффективно лечить и предотвращать заболевание. Поощряйте ребенка потреблять разнообразные продукты с высоким содержанием клетчатки, пить много воды и оставаться активным, чтобы поддерживать здоровье кишечника и тела. Литература:1. Запоры у детей; Здоровые дети; AAP2. Определение и факты запора у детей; Национальный институт здоровья 3.Детям нужна клетчатка: вот почему и как; AAP 4. Здоровье пищеварительной системы; Совет по питанию зерновых и бобовых 5. Изменения, необходимые для приведения в соответствие со здоровым режимом питания; Рекомендации по питанию для американцев на 2015-2020 годы 6. Питание, диета и питание при запоре у детей; Национальный институт здоровья 7. Приложение 13. Пищевые источники пищевых волокон; Рекомендации по питанию для американцев на 2015-2020 годы 8. Квиноа; Гарвард Т. Chan 9. Квиноа, приготовленная, код FDC: 168917; FoodData Central; USDA 10.Овес; Гарвард Т. Чан 11. Рис; Гарвард Т. Chan 12. Рис, коричневый, вареный, жир без добавления при варке; FoodData Central; USDA 13. Питер Р. Шури корреспондент и Сандра Дж. Хей; Вклад пшеницы в рацион и здоровье человека; NCBI 14. Мука пшеничная, цельнозерновая, мягкая пшеница, FDC ID: 168944; FoodData Central; USDA 15. Пищевая ценность и польза для здоровья просо; Индийский институт исследования проса 16. Здоровое питание для детей; Правительство Великобритании 17. Чечевица; Гарвард Т.H. Chan 18. Колотый горох: это горох или чечевица ?; Дополнительный номер Университета Иллинойса 19. Эдамаме, приготовленный, код FDC: 784302; FoodData Central; USDA 20. Марк Л. Дреер; Воздействие на здоровье цельных фруктов и фруктовых волокон; NCBI 21. 5 Дневные размеры порций; NHS 22. Акинори Янака; Ежедневное потребление ростков брокколи нормализует работу кишечника у здоровых людей; NCBI 23. Adele Costabile et al .; Двойное слепое плацебо-контролируемое перекрестное исследование для установления бифидогенного эффекта инулина с очень длинной цепью, экстрагированного из луковичного артишока (Cynara scolymus), у здоровых людей; NCBI 24.Колларды; Расширение Университета Иллинойса 25. Jing-Ying Zou et al .; Уменьшение запора у больных лейкемией, проходящих химиотерапию с использованием сладкого картофеля; NCBI 26. Krishan Datt Sharma et al .; Химический состав, функциональные свойства и обработка моркови - обзор; NCBI 27. Растение недели: брюссельская капуста; Система Университета Арканзаса 28. Fei Li et al .; Сообщества кишечных бактерий человека изменяются при добавлении крестоцветных овощей к контролируемой диете без фруктов и овощей; NCBI 29.Арун К. Верма и др .; Порошок гуавы (Psidium guajava L.) как антиоксидантное диетическое волокно в наггетсах из баранины; NCBI 30. Сун Хван Бэ; Диеты от запора; NCBI 31. 5 вещей, которые виноград может сделать для вашего общего здоровья; Университет Южной Калифорнии, 32. Ягода полезна для здоровья; Harvard Health Publishing 33. Виктория Уилкинсон-Смит и др .; Механизмы, лежащие в основе воздействия киви на функцию кишечника, продемонстрированные МРТ у здоровых добровольцев; NCBI 34. Аравинд. G et al .; Традиционное и лекарственное использование папайи Carica; Reasearchgate 35.Советы по питанию для снятия запора; Питайся правильно; Академия питания и диетологии 36. 5 семян, поддерживающих здоровое пищеварение; Американский колледж медицинских наук 37. Отказ от орехов и семян для улучшения здоровья кишечника? Вы не должны; Harvard Health Publishing 38. Запор; Mount Sinai 39. Стефани Н. Чилтон и др .; Включение ферментированных продуктов в пищевые руководства по всему миру; NCBI 40. Информационный бюллетень по волокну; Фонд Международного совета по продовольственной информации Рекомендуемые статьи.Кишечная инфекция: 3 распространенные причины и 2 варианта леченияКишечная инфекция не приносит ничего хорошего. Вот как позаботиться о себе при ударе.Кишечные инфекции, как правило, поражаются в самые худшие времена. Пять лет назад мы с мужем и двумя детьми путешествовали от одного хорватского острова к другому, когда это случилось - мучительные судороги сдвинули меня вдвое, а пот стекал по каждой щели. Меня перешло от легкой тошноты к желанию умереть в считанные минуты - все из-за кишечной инфекции, которую я развил в результате употребления плохого тунца 12 часов назад. Будь они вызваны пищевым заболеванием, как у меня, паразитом или бактериями, полученными вами от своих детей, кишечные инфекции опасны. Они вызывают воспаление желудочно-кишечного тракта (то есть желудка и тонкой кишки). Их наиболее тревожный побочный эффект: обезвоживание. Вот что вам нужно знать о кишечных инфекциях: от распознавания ключей, необходимых для диагностики вашего заболевания, до изучения способов лечения и предотвращения его распространения. Каковы наиболее распространенные признаки и симптомы желудочно-кишечных расстройств?Признак номер один того, что вы заразились кишечной инфекцией? Диарея.«Большинство инфекций желудочно-кишечного тракта вызываются вирусами, которые проявляются в виде кратковременной водянистой диареи», - говорит д-р Даниэль Фридберг, доктор медицины, доцент медицинского центра Колумбийского университета. «Дизентерия (кровавый понос), скорее всего, вызвана бактериями». Другие симптомы включают тошноту, рвоту, судороги, а иногда и лихорадку. Сколько времени нужно, чтобы избавиться от кишечной инфекции?Это зависит от типа кишечной инфекции. В то время как с некоторыми заболеваниями, такими как пищевое заболевание, можно справиться в течение 24 часов, для преодоления других, например некоторых паразитов, могут потребоваться месяцы. Какие антибиотики лечат кишечную инфекцию?В некоторых случаях время и большое количество жидкости - единственное лечение кишечной инфекции. Для других, таких как бактериальные инфекции или паразиты, могут помочь антибиотики. По словам Фридберга, наиболее часто назначаемые лекарства для лечения кишечных инфекций включают фторхинолоны и метриндазол, азитромицин и триметерприм-сульфаметоксазол. «Но это полностью зависит от организма, и используются самые разные лекарства, в том числе и антипаразитарные.” Распространенные типы кишечных инфекцийЕсть три основных типа кишечных инфекций.
Дрожжевая инфекция у детей раннего возраста: как лечитьПрофилактика является ключевым фактором при дрожжевых инфекциях. Посоветуйтесь с лечащим врачом о применении антибиотиков только при необходимости. Если вашему ребенку слишком часто назначают антибиотики, они могут убить «хорошие» бактерии или некоторые из необходимых бактерий, сдерживающих развитие дрожжей. Другие советы по лечению текущей дрожжевой инфекции и профилактике дрожжевых инфекций в будущем включают:
Если ваш малыш по-прежнему часто болеет дрожжевыми инфекциями, обратитесь к врачу. Повторяющиеся грибковые инфекции могут иметь первопричину и требуют лечения на месте. Дрожжевые инфекции в области подгузников обычно прекращаются, когда ребенок снимает подгузники. .Распространенность и сопутствующие факторы кишечных паразитарных инфекций среди работников пищевой промышленности в тюрьмах, Восточный и Западный Годжам, ЭфиопияВведение . Одной из десяти основных проблем общественного здравоохранения в развивающихся странах, включая Эфиопию, является кишечная паразитарная инфекция. В большинстве случаев кишечные паразитарные инфекции не проявляют клинических признаков и симптомов, а также имеют ряд потенциальных носителей, таких как работники еды, что затрудняет их искоренение и контроль. Цель . Целью этого исследования является оценка распространенности и связанных факторов кишечной паразитарной инфекции среди лиц, занимающихся обработкой пищевых продуктов в тюрьмах, Восточный и Западный Годжам, Эфиопия, 2017. Методы . Дизайн поперечного исследования на базе учреждения был проведен в тюрьмах Восточный и Западный Годжам. Всего в исследование были включены 416 участников исследования с показателем ответа 82,7% как для исследования стула, так и для опроса. Данные были собраны с помощью структурированного вопросника, а образец был собран и исследован на основе стандартной паразитологической процедуры.Данные Epi версии 3.1 использовались для ввода данных, а SPSS версии 20 - для анализа данных. Результаты . Общая распространенность кишечных паразитарных инфекций в настоящем исследовании составила 61,9%. Наиболее распространенным паразитом был A. lumbricoides (157 (45,6%)). Инфекция простейшими была выше, чем зараженность гельминтами. Выявлены множественные кишечные инфекции; среди участников исследования у 34,6% было двойное инфицирование. Наиболее значимыми сопутствующими факторами кишечных паразитарных инфекций были состояние ногтей, место жительства, информация о загрязнении пищевых продуктов, связанное с кишечной паразитарной инфекцией, доход и мытье рук до контакта с пищей и только после туалета с водой. Выводы . Высокая доля кишечных паразитарных инфекций была обнаружена среди лиц, занимающихся обработкой пищевых продуктов, работающих в тюрьмах Восточного и Западного Годжама. Работники, работающие с пищевыми продуктами, должны пройти обучение правилам личной гигиены (обрезание пальцев, мытье рук после туалета и перед контактом с пищей с водой и мылом и т. Д.). 1. Общие сведенияПаразитарные болезни широко распространены во всем мире и продолжают вызывать проблемы в развитых, развивающихся и менее развитых странах.Болезнетворные паразиты могут вызывать серьезные инфекции, а иногда и смерть их хозяев [1]. В большинстве случаев кишечные паразитарные инфекции (ИПИ) не проявляют клинических признаков и симптомов, а также имеют ряд потенциальных носителей, таких как работники еды, что затрудняет их искоренение и контроль [2]. Распространение болезней людьми, работающими с пищевыми продуктами, - обычная и постоянная проблема во всем мире [3]. Обработчики пищевых продуктов с плохой личной гигиеной, работающие в учреждениях общественного питания, могут легко заразиться кишечными патогенами [4], что может вызвать фекальное заражение продуктов руками во время приготовления пищи и, в конечном итоге, может быть причастным к передаче многих инфекций в организм человека. общественность в местном сообществе [5]. Исследования, проведенные по всему миру, например, в Пакистане, Кении, Иране, Саудовской Аравии и Нигерии, показали, что наблюдается повышенная распространенность ИПИ, вызванных Entamoeba histolytica / dispar , Ascaris lumbricoides , Giardia lamblia , и анкилостомы [6–10]. Было проведено несколько исследований о распространенности кишечных паразитов, которые показали, что простейшие инфекции встречаются чаще, чем гельминтозы [11–14]. Причина этого в том, что перенос простейших намного проще, чем перенос яиц или личинок глистов [15, 16], а использование самолечения ограничивается гельминтами [17]. Общая распространенность кишечной паразитарной инфекции в исследовании, проведенном в Медицинском центре Теда, Северо-Западная Эфиопия, составила 62,3%. A. lumbricoides был наиболее распространенным паразитом (23,2%), за ним следовали Giardia Кишечник (12,4%), Entamoeba histolytica / dispar (4,6%), Schistosoma mansoni (8,9%), анкилостомоз (6,6%) , Hymenolepis nana (1,5%), Enterobius vermicularis (0,4%) и Strongyloides stercoralis (0.2%) [18]. Что касается факторов риска, исследование, проведенное в различных частях Эфиопии, показало, что существует значительная связь между плохой практикой мытья рук после туалета с мылом и водой и социально-демографическими переменными (пол, возраст, уровень образования и стаж работы) и IPI. [3, 17, 18, 19]. Для этого исследования мы подготовили концептуальную основу для факторов риска (рисунок 1). Несмотря на то, что были проведены многочисленные исследования распространенности кишечных паразитов в Эфиопии, в стране все еще есть ряд населенных пунктов, включая нынешний район исследования, тюрьмы Восточного и Западного Годжама, по которым имеется информация о распространенности и связанных факторов кишечных паразитарных инфекций не имеется.Таким образом, целью данного исследования было получение информации о распространенности и связанных с ними факторах риска от лиц, занимающихся обработкой пищевых продуктов в тюрьме Восточный и Западный Годжам, Эфиопия. 2. МетодыПоперечное исследование на базе учреждения было проведено в тюрьме Восточный и Западный Годжам для оценки распространенности и связанных факторов кишечной паразитарной инфекции среди лиц, занимающихся обработкой пищевых продуктов в тюрьме с 12 марта по 9 апреля 2017 г. Размер выборки каждой тюрьмы определялся пропорционально.Для отбора образцов из каждой тюрьмы использовалась простая техника случайной выборки. Список поставщиков еды из каждой тюрьмы был взят из соответствующей тюремной администрации. Всего участвовало 416 обработчиков еды. Были исключены обработчики пищевых продуктов, которые принимали противоглистные и противопротозойные средства во время сбора данных. Затем были взяты образцы, которые использовались как для анкетирования, так и для исследования кала (рис. 2). 3. Инструмент для сбора данных3.1. АнкетаДля сбора данных использовалась предварительно протестированная и структурированная анкета.Данные были собраны путем интервьюирования и наблюдения за участником. Анкета была закодирована и подготовлена на английском языке, а затем переведена на амхарский и обратно на английский, чтобы убедиться в ее соответствии с PI. В анкету были включены факторы, связанные с IPI, такие как социально-демографический фактор, социально-экономический фактор, личные факторы и медицинское обследование. 3.2. НаблюдениеСостояние ногтей и информация о ношении волосяного покрова / шапочки, перчатки и халата, а также о том, были ли участники босиком или нет, наблюдались. 3.3. ПерсоналВсего было задействовано 15 сборщиков данных. Были наняты семь сборщиков данных / интервьюеров (с 10 классом и выше), 4 супервизора (с дипломом и выше) и 4 лаборанта (бакалавр). В каждой тюрьме один руководитель и один выпускник бакалавриата присутствовали в лабораториях для исследования стула, и были назначены два сборщика данных в Финотеселам, Дебре Маркос и Бичена, а также один сборщик данных в тюремном центре Мота. 4.Паразитологические процедурыПрямой влажный образец с физиологическим раствором (0,85% раствор NaCl) был приготовлен в месте исследования и обследован на наличие подвижных кишечных паразитов, трофозоитов и яиц под световым микроскопом при 10- и 40-кратном увеличении. Окрашивание Люголем йодом также использовалось для наблюдения кист кишечных паразитов. Метод концентрации был использован для обнаружения яиц кишечных паразитов, которые выделяются только периодически или в небольшом количестве, например, Taenia или Schistosoma видов [20]. 5. Контроль качества данныхПеред сбором данных для сборщиков данных и руководителей было проведено двухдневное обучение. До сбора данных в тюрьме проводилось 10% предварительных тестов. Качество собранных данных ежедневно проверялось главным исследователем и / или руководителями. Перед анализом ведущие исследователи провели перекрестную проверку данных, чтобы убедиться в их качестве. 6. Анализ данныхДанные были закодированы, введены в Epi Data версии 3.1 и экспортирован в статистический пакет SPSS версии 20 для анализа. Частота, проценты, таблицы и цифры использовались для описания результатов. Среднее значение и стандартное отклонение использовались для обобщения данных. Связь между зависимыми переменными и независимыми переменными определялась с использованием отношения шансов с доверительным интервалом 95% и значениями 0,05. Переменные со значением менее 0,2 были взяты для многомерного анализа. Значение менее 0,05 считалось значимым. 7. РезультатИз 416 участников исследования в исследование были включены участники с показателем ответов 82,7%. Средний возраст участников исследования составлял 28,00 лет (+ SD), SD = 10,590, возраст варьировался от 14 до 60 лет, и 70% (241) участников исследования были мужчинами. 8. Личная гигиена и характеристики окружающей среды участников исследованияПри мытье рук 272 (79,1%) работников, занимающихся обработкой пищевых продуктов, имели привычку мыть руки после туалета, а 226 (83.1%) люди, работающие с пищевыми продуктами, имели обыкновение мыть руки водой с мылом после туалета. Почти все обработчики пищевых продуктов (342 (99,4%)) имели привычку мыть руки перед контактом с продуктами питания. Большинство участников исследования (кулинары) (222 (64,5%)) ранее не проходили медицинское обследование, включая исследование стула. Все кулинары, работающие в тюремном центре, не прошли сертификацию. 148 (43,0%) обработчиков еды хорошо подстригали ногти, 112 (32,6%) подстригали ногти частично, а остальные (84 (24.4%)) не подстригали ногти (таблица 1). Санитарное учреждение участников исследования, работающих во всех четырех тюремных центрах, имело уборную на рабочем месте, но ни у одного из них не было приспособления для мытья рук внутри уборной. Большинство участников (282 (81,9%)) имели доступ к водопроводной воде, а 160 (46,5%) использовали твердые отходы сжигания (Таблица 2).
9. Распространенность кишечных паразитов. Инфекции среди лиц, занимающихся обработкой пищевых продуктов, которые работали в тюрьмах Восточного и Западного Годжама, сведены в Таблицу 4. Общая распространенность кишечных паразитов как минимум по одной инфекции составила 213 (61.9%). Наиболее распространенными паразитами были A. lumbricoides (157 (45,6%)), за ними следовали E. histolytica 83 ((24,1%)), H. nana (48 (14,0%)), анкилостомы (28 ( 8,1%)), E. vermicularis (17 (4,9%)) и G. lamblia (13 (3,8%)) (Рисунок 3). Наибольшая распространенность кишечных инфекций была зарегистрирована в тюрьме Дебре Маркос (63 (67%)), за ней следуют тюрьмы Фенотеселам (52 (65%)) и Мота (51 (61%)). Из четырех тюрем, расположенных в Восточном и Западном Годжаме, самая низкая распространенность ИПИ была обнаружена в тюрьме Бичена (47 (55%)) (Рисунок 4).
Уровень инфекцийИз общего числа участников 75 (34,6%) имели двойную инфекцию, 26 (7,3%) имели тройную инфекцию и 3 (0,8%) имели множественную инфекцию. Множественная инфекция включает четыре вероятных уровня заражения кишечными паразитами (рис. 5). 11. Результаты бинарной и множественной логистической регрессии участников исследованияДля оценки независимого эффекта каждого фактора был проведен бинарный логистический регрессионный анализ. Затем была проведена многомерная логистическая регрессия для факторов, которые оказались связаны с бинарным анализом логистической регрессии.Местожительство участников исследования, ежемесячный доход, привычка мыть руки после туалета водой, информация о загрязнении пищевых продуктов, связанная с IPI, привычка мыть руки только водой перед контактом с пищей, и состояние ногтей на руках были признаны независимыми факторами IPI. уровень значимости 0,05. Было обнаружено, что место жительства является сильным и значимым предиктором IPI; сельские жители более подвержены заражению кишечными паразитами, чем горожане (AOR = 4.675, 95% ДИ = 1,533–14,255,). Месячный доход также был еще одним сильным определяющим фактором для IPI; по сравнению с обработчиками пищевых продуктов, которые зарабатывают более 2000 ETH Birr, люди с ежемесячным доходом от 500 до 999 ETH Birr с большей вероятностью будут заражены IP (AOR = 45,891, 95% CI = 4,070–517,485,). Мытье рук водой только после туалета было значительным фактором риска IPI. Те обработчики пищевых продуктов, которые мыли руки только водой, были более подвержены заражению, чем те обработчики пищевых продуктов, которые мыли руки водой с мылом после туалета (AOR = 6.734, 95% ДИ = 1,291–35,120,). Точно так же мытье рук только водой перед контактом с пищей было значительным фактором риска IPI. Люди, работающие с пищевыми продуктами, которые мыли руки водой только до контакта с пищей, были более подвержены заражению ИП, чем те, кто мыли руки водой с мылом до контакта с пищей (AOR = 7,334, CI = 1,815–29,637,) ( Таблица 3). Наличие информации о заражении пищевых продуктов, особенно кишечных паразитов, было тесно связано с IPI.Те, кто занимался обработкой пищевых продуктов, не располагали информацией, имели больший риск IPI (AOR = 11,947, CI = 3,681–38,77,). Состояние ногтей было другим тесно связанным фактором IPI. По сравнению со статусом обрезанного ногтя у тех, кто частично обрезал ноготь, был больший риск IPI (AOR = 9,959; CI = 3,182–31,173) (Таблица 4).
12. ОбсуждениеОбщая распространенность кишечных паразитов в настоящем исследовании составила 213 (61,9%). Этот результат сопоставим с исследованием, проведенным в Центре здоровья Теда, Северо-Западная Эфиопия (62.3%) [18]. По сравнению с исследованием, проведенным в Хамадане, этот результат был ниже, чем в исследовании, проведенном в Хамадане, Западный Иран (74%) [8]. Тем не менее, этот результат был выше, чем в исследовании, проведенном среди кулинаров в студенческой столовой при университете Аддис-Абеба, Эфиопия (45,3%) [21], в городе Йебу, на юго-западе Эфиопии (44,1%) [22] и в южной части Бразилии (28%) [23]. Возможно, разница может быть связана с географическим положением, условиями проживания и социально-экономическим статусом участников исследования. Ведущим / преобладающим кишечным паразитом в настоящем исследовании был A. lumbricoides (45,6%). Это сопоставимо с результатами исследования, проведенного в Центре здоровья Теда, Северо-Западная Эфиопия [18], и городе Йебу, Юго-Западная Эфиопия [22]. Вторым по распространенности кишечным паразитом в этом исследовании был E. histolytica (24,1%), что ниже, чем в исследовании, проведенном в столовой для студентов университета Аддис-Абебы (70,8%) [21], в Пакистане (48,86%). [6], и в Нигерии (52.4%) [10]. Возможная разница может быть связана с географической разницей, уровнем жизни и социально-экономическим статусом. Но этот результат был также выше, чем в исследовании, проведенном в Медицинском центре Теда, Северо-Западная Эфиопия (4,6%) [18], в Кении (12,5%) [7], в Хамадане, Западный Иран (14,5%) [8] и в Саудовской Аравии (2,78%) [9]. Несоответствие может быть связано с уровнем жизни и географической разницей. В настоящем исследовании распространенность кишечных паразитарных инвазий простейшими (27.9%) был ниже, чем у гельминтов кишечной паразитарной инфекции (72,6%). Этот результат не согласуется с результатами исследований, проведенных в районе Омдурмана в Судане [13], южнее Тегерана, Иран [11] и Исламской Республике Иран [14]. Распространенность двойных кишечных паразитарных инфекций составила 34,6%, что намного выше, чем в Северо-Восточном Таиланде (5,9%) [24]. Резиденции обработчиков пищевых продуктов были в значительной степени связаны с IPI. Продавцы еды, которые были сельскими жителями, были более подвержены паразитарным инфекциям, чем разносчики еды, которые были городскими жителями; Возможная причина этого может быть связана с условиями жизни, связанными с санитарией и экономическими различиями. Те обработчики пищевых продуктов, которые не стригут ногти полностью / частично стригут ногти, были в большей степени связаны с паразитарной инфекцией, чем те обработчики пищевых продуктов, которые полностью стригли ногти. Этот вывод согласуется с исследованием, проведенным в студенческой столовой Арба Минч [19] и в городе Йебу на юго-западе Эфиопии [22]. Другим важным фактором, связанным с паразитарной инфекцией, было то, что те, у кого была информация о загрязнении пищевых продуктов, связанном с кишечной паразитарной инфекцией, имели положительную связь, чем те, кто не имел информации.Возможное объяснение может заключаться в том, что уровень осведомленности о загрязнении пищевых продуктов, связанных с IPI, у тех, кто не имел информации, был ниже, чем у тех, кто имел. Разносчики еды, которые работали в тюрьме Восточного и Западного Годжама и зарабатывали 500–999 ETH Birr, были более подвержены заражению кишечной паразитарной инфекцией, чем те, кто зарабатывал> 2000 ETH Birr. Те обработчики пищевых продуктов, которые мыли руки водой только до контакта с пищевыми продуктами, были значительно связаны с IPI, чем те, кто мыл руки водой с мылом. Те, кто мыли руки после туалета только водой, подвергались кишечной паразитарной инфекции с большей вероятностью, чем те, кто мыл руки водой с мылом. Этот вывод согласуется с исследованием, проведенным в университете Гондэр [17] и в студенческой столовой университета Арба Минч [19]. Другие факторы риска, такие как ношение обуви и халата, медицинский осмотр, источник воды и секс, не были существенно связаны с паразитарной инфекцией. Тем не менее, это исследование предоставило ценную информацию о распространенности и сопутствующих факторах кишечной паразитарной инфекции среди лиц, занимающихся обработкой пищевых продуктов в тюрьмах, и имелись некоторые ограничения, которые можно было устранить в ходе исследования.Одним из ограничений этого исследования было то, что паразитологические методы, используемые для диагностики различных паразитов, были менее чувствительными. Это может напрямую повлиять на распространенность паразитов. Причина такой компрометации была связана с ограниченным бюджетом, разрешенным для проведения исследования. 13. Выводы и рекомендацииВысокая распространенность кишечных паразитарных инфекций наблюдалась среди лиц, занимающихся обработкой пищевых продуктов, работающих в тюрьмах Восточного и Западного Годжама. В этом исследовании кишечные паразиты, такие как A.lumbercoides , E. histolytica , анкилостомы, H. nana , E. vermicularis и G. lamblia . Это исследование показало, что количество случаев двойного и множественного инфицирования было выше, чем в предыдущих исследованиях. Во всех тюрьмах не было приспособлений для мытья рук внутри туалета, и все обработчики пищи никогда не использовали перчатки. Такие факторы, как состояние ногтей, ежемесячный доход, мытье рук водой только до контакта с пищей и после туалета, а также наличие информации о загрязнении пищевых продуктов, связанном с кишечной паразитарной инфекцией, были в значительной степени связаны с возникновением кишечной паразитарной инфекции в нашей области исследования.По результатам исследования предлагаются следующие рекомендации: Повышение уровня знаний и осведомленности лиц, занимающихся обработкой пищевых продуктов, путем предоставления информации о загрязнении пищевых продуктов кишечными паразитарными инфекциями. Работники, работающие с пищевыми продуктами, должны пройти обучение правилам личной гигиены (например, обрезание пальцев и мытье рук после туалета и перед контактом с пищей с водой и мылом). Тюрьма должна оборудовать помещения для мытья рук внутри туалета, и лучше, если бы тюремные сотрудники были обучены и сертифицированы обработчиками пищевых продуктов.Необходимо провести дальнейшие исследования распространенности кишечных паразитарных инфекций и связанных с ними факторов риска. Постоянный осмотр лиц, занимающихся обработкой пищевых продуктов, должен быть обязательным для решения проблемы соответствующим органом. Список сокращений
Доступность данныхВ статью включены данные исследования, использованные для подтверждения выводов этого исследования. Этическое разрешениеЭтическое разрешение было впервые получено от комитета по этическому допуску Колледжа медицинских наук Университета Дебре Маркос. Письменное разрешение было получено от соответствующей администрации тюремных центров. СогласиеУстное информированное согласие было получено от участников исследования, которые работают обработчиками еды в тюремном центре.Приватность и конфиденциальность сохранялись на протяжении всего периода исследования; каждая анкета была закодирована без идентификации личности. Положительный результат был направлен в лечебное учреждение с выдачей результата. Раскрытие информацииФинансирующая организация не играет роли в разработке исследования и сбора, анализа и интерпретации данных, а также в написании рукописи. Конфликт интересовАвторы заявляют об отсутствии конфликта интересов. Вклад авторовАлемайеху Рета провел анализ и интерпретацию данных, составил рукопись, критически отредактировал ее с учетом важного интеллектуального содержания и окончательно утвердил версию, которая будет опубликована. Могес Вуби проводил анализ и интерпретацию данных и критически пересматривал их с точки зрения важного интеллектуального содержания. Все авторы читали и одобрили окончательный вариант рукописи. Азмерав Асирес сыграл роль в разработке исследования, сборе, анализе и интерпретации данных. БлагодарностиПрежде всего, мы хотели бы выразить нашу глубочайшую благодарность Университету Дебре Маркоса за финансирование. Мы хотели бы выразить особую благодарность профессионалам здравоохранения (г-ну Месфину и г-ну Могне), которые работают в медицинском центре тюрьмы Восточный и Западный Годжам, за их техническую помощь во время сбора данных и лабораторных исследований образцов. Мы также выражаем искреннюю признательность тюремному медицинскому центру Дебре Маркос, Бичена, Мота и Фенотеселам за предоставление химикатов и материалов, необходимых для этого исследования, а также за предоставление нам возможности использовать все лабораторные помещения.Финансирующее учреждение - Университет Дебре Маркоса. . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
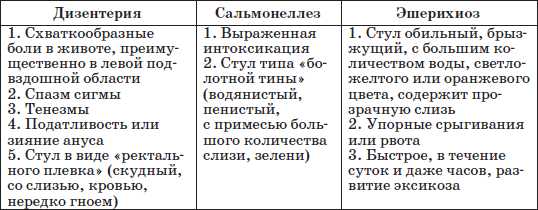








 Что можно кушать при ротавирусной инфекции?
Что можно кушать при ротавирусной инфекции?