|
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Норма лимфоцитов в крови у ребенка до годаколичество для грудного ребенка до года и более взрослых детей, атипичные лимфоцитыКаждому ребенку время от времени приходится сдавать анализ крови. Кто-то проходит плановое обследование, например, в 2 года или в 6-7 лет. Кого-то беспокоят симптомы болезни, а кто-то лечится и нужно узнать, насколько активно идет выздоровление. Одними из наиболее важных для иммунитета и борьбы с болезнями клеток крови являются лимфоциты. За что отвечают они в детском организме, сколько таких клеток должно быть в норме и что делать при отклонениях их уровня? Роль лимфоцитовТак называют группу кровяных клеток, представляющую собой один из видов лейкоцитов. Такие клетки не включают гранулы, поэтому их вместе с моноцитами относят к агранулоцитам. Лимфоциты важны для:
Просмотрите короткий видеоролик, отображающий работу лимфоцитов: Виды лимфоцитовВ зависимости от места пребывания и функции все лейкоциты разделяют на:
Нормальный уровень лимфоцитов у детейУ ребенка, который только появился на свет, лимфоцитов не очень много, ведь его иммунная система еще не начала работать в полную силу. Но уже к четвертому-пятому дню жизни процент лимфоцитов сравнивается с уровнем нейтрофилов, после чего растет до 4-летнего возраста, превышая все остальные лейкоциты. У ребенка 4-5 лет процент нейтрофилов и лимфоцитов практически одинаковый, а далее нейтрофильных лейкоцитов становится больше, соответственно, уровень лимфоцитов понижается. Нормальным показателем для ребенка в разном возрасте будет такой процент лимфоцитов: Превышение верхней границы называют лимфоцитозом, а если уровень лимфоцитов не дотягивает до нижней границы нормы, такое состояние носит название «лимфопения» или «лимфоцитопения». Как определяют лимфоциты у детей
Также в бланке может быть отмечено, что в крови обнаружены атипичные лимфоциты (они отличаются крупным размером и неправильной формой). Если есть показания, ребенка направляют на более детальное обследование системы иммунитета. Специальные анализы подсчитывают число В- и Т-клеток по отдельности, определяют уровень иммуноглобулинов, число активированных В-лимфоцитов и другие показатели. Такие исследования помогают в диагностике иммунодефицитов, аутоиммунных процессов и других патологий. ЛимфоцитозУвеличенный уровень лимфоцитов в крови ребенка бывает обусловлен как повышенным числом лимфоцитов (такой лимфоцитоз называется абсолютным), так и пониженным числом нейтрофилов (этот лимфоцитоз является относительным, так как в действительности количество лимфоцитов не превышает норму, а лишь выглядит таким из-за другого перераспределения разных видов белых кровяных клеток в лейкограмме). Причиной лимфоцитоза у ребенка бывает:
Педиатр в постановке диагноза учтет жалобы, все показатели анализа крови, перенесенные болезни, прием медикаментов и прочие факторы. Это позволит назначить ребенку с лимфоцитозом правильное лечение, в результате которого постепенно уровень лимфоцитов вернется к нормальным показателям. ЛимфопенияЕсли в организме ребенка лимфоциты вырабатываются в недостаточном количестве, такая лимфопения называется абсолютной. В случаях, когда низкий процент лимфоцитов обусловлен повышенным количеством нейтрофилов, диагностируется относительная лимфоцитопения. Причиной снижения уровня лимфоцитов у ребенка бывает:
Также количество лимфоцитов бывает сниженным во время выздоровления после инфекционной болезни, когда «старые» лимфоциты разрушены, а «новые» пока не поступили в кровь в достаточном количестве. В следующем видео доктор Комаровский расскажет, что означает повышение уровня лейкоцитов в анализе крови ребенка.
Обнаружив у ребенка дефицит лимфоцитов, важно как можно скорее выяснить причину такого состояния, ведь у такого малыша защитные силы ослаблены и есть высокий риск присоединения инфекции. После дополнительных анализов и консультаций специалистов ребенку назначают подходящее лечение с учетом причины лимфопении. Иногда приходится вводить иммуноглобулины или пересаживать костный мозг. Подробнее об общем анализе крови смотрите в передаче доктора Комаровского. Расшифровка общего анализа крови у ребёнка самостоятельно. Советы.Для начала запомним несколько важных вещейПервое: не надо сдавать анализы «просто так». Для этого всегда должна быть веская причина — болезнь или период скрининга. Каждый прокол кожи — это стресс для ребёнка, особенно маленького. Любой стресс замедляет развитие малыша и приводит к нарушению метаболизма, пусть и на короткое время. Второе: результаты анализов — это просто цифры, которые говорят вам и врачу, что в такой-то день и время кровь ребёнка выглядела именно таким образом. Всё. Сейчас, возможно, в крови у малыша всё совсем не так. Кровь — жидкость, не имеющая постоянного состава. Она меняется каждую минуту, если не секунду. Увидев результат, выходящий за пределы нормы, не паникуйте сразу. Возможно, это — случайность или ответ на какое-то кратковременное воздействие. К примеру, ребёнок сильно боялся сдавать кровь и плакал. В результате у него выработалось очень много стрессовых гормонов, которые повлияли на общий состав крови. Или накануне малыш съел приличную порцию сладкого, а может быть — жирного. Всё имеет значение. Поэтому врач, увидев отклонение анализов от нормы, обязательно назначит дообследование, хотя бы повторный анализ крови через 2-3 недели. И если ситуация не изменится, тогда будет думать, что делать. Третье: проведите забор крови максимально комфортно для ребёнка. Чтобы не было испуга, слёз и криков. Подготовьте его к этому событию, приведите в пример мужество друзей и любимых киногероев, родственников. Тогда шансов на достоверность результатов будет больше. А теперь познакомимся с показателями клинического анализа крови. ГемоглобинГемоглобин захватывает из лёгких и переносит кислород к органам и тканям человека. Состоит из белка и железа. Если железа недостаточно, говорят о железодефицитной анемии и фиксируют снижение уровня гемоглобина в крови. Гемоглобин в результатах может быть обозначен как: Таблица № 1: Нормы гемоглобина у детей разного возраста по данным ВОЗ Всемирная организация здравоохранения считает нормальным достаточно широкий диапазон данных для детей даже одного и того же возраста. У детей, находящихся только на грудном вскармливании, гемоглобин обычно ниже, чем у их сверстников-искусственников. Природа этого явления до конца не изучена, однако патологией такое снижение уровня гемоглобина в крови у грудничков уже не считают. Читаем результат: ЭритроцитыЭритроциты — клетки крови человека (красные кровяные тельца), напоминающие сильно сплюснутые с двух сторон шарики. В них содержится тот самый гемоглобин, который переносит кислород. Эритроциты в результатах обозначают:
Таблица № 2: Содержание эритроцитов в норме С двух месяцев и примерно до двух лет содержание эритроцитов несколько ниже в связи с особенностями детского организма. Читаем результат: Цветной (цветовой) показатель кровиЦветовой показатель (ЦП) крови показывает относительное содержание гемоглобина в эритроцитах. То есть, сколько гемоглобина находится в эритроците по сравнению с нормальными величинами. Для определения ЦП используют формулу: 3х гемоглобин (г/л)/эри, где эри — три первые цифры в числе, показывающем количество эритроцитов в крови. Пример: у ребёнка гемоглобин =100г/л, а эритроциты 3,0х1012/л, тогда его ЦП = 3х100/300 = 1,0. Нормой считается ЦП от 0,85 до 1,15. Снижение ЦП говорит об анемии или наследственном заболевании. Сейчас в крупных лабораториях этот показатель не определяют. Вместо него используют эритроцитарные индексы. Эритроцитарные индексыMCVMCV (Mean Cell Volume) переводится как средний объём эритроцита. Это, фактически, величина эритроцита. Может измеряться в микрометрах (мкм), но чаще — в фемтолитрах (фл). Таблица № 3: Нормы МСV В зависимости от размеров, эритроциты называют:
Читаем результат: MCHMCH (mean corpuscular hemoglobin) показывает сколько гемоглобина содержится в каждом усреднённом эритроците. Это современный более точный аналог цветового показателя. Разница одна: результаты цветового показателя определяются в условных единицах, а MCH — в пикограммах. Таблица № 4: нормы MCH Повышение МСН называют гиперхромией, а понижение — гипохромией. Читаем результаты: MCHCMCHC показывает среднюю концентрацию гемоглобина во всех эритроцитах сразу. Показатель рассчитывает анализатор, который может быть неправильно настроен. Таблица № 5: MCHC у детей Внимание! Результаты определения этого индекса могут отличаться в разных лабораториях. Смотрите нормы именно вашей лаборатории! Расшифровка: ТромбоцитыТромбоциты тоже относятся к красным клеткам крови. Они выглядят как небольшие пластинки. Их основная цель — нормальная свертываемость крови. Тромбоциты в результатах анализов обозначают: Таблица № 6: нормы тромбоцитов у детей Различают:
Расшифровываем результаты: В современных лабораториях определяют ещё и тромбоцитарные индексы. Тромбоцитарные индексыТромбоцитарные индексы определяются только при заборе крови из вены в современных лабораториях. MPVMPV — от английского «mean platelet volume», что означает «средний объем тромбоцитов». Молодые тромбоциты более крупные. Они рождаются и живут не более двух недель, с возрастом становясь всё меньше. Нормальным считается, когда: 90% тромбоцитов имеют значения средние, а 10% - меньшие или большие. Анализатор строит кривую. Если она сдвигается влево — в крови преобладают незрелые тромбоциты (крупные), если вправо — старые (мелкие). Нормальные показатели MPV 7,4 — 10,4 фл. Что означает повышение и понижение MPV: PDWPDW — относительная ширина распределения тромбоцитов по объёму. То есть, измеряется объём тромбоцитов и их распределяют в группы. Абсолютное большинство тромбоцитов должны иметь стандартный объём. Допускается «нестандарт» у 10-17%. PDW выше и ниже нормы: PctPct, от английского platelet crit, означает «тромбокрит», то есть — сколько тромбоцитов находится в цельной крови. Результат получают в процентах. Нормальные значения находятся в границах 0,15-0,35%. Если есть отклонения: P-LCRP-LCR — это индекс, обозначающий число больших тромбоцитов в анализе крови. Определяется в процентах. В норме его пределы 13-43%. Имеет значение только вместе с анализом всех тромбоцитарных коэффициентов. Нормы зависят от конкретной лаборатории. ЛейкоцитыЛейкоциты это целая группа клеток, отличающихся по форме, размерам и по своим свойствам. Все они защищают наш организм от инфекций, вызванных бактериями, вирусами и другими чужеродными агентами. Поэтому общее количество лейкоцитов имеет существенное диагностическое значение. Упрощённо лейкоциты можно считать солдатами, стоящими насмерть на страже границ нашего организма. Предотвращая проникновение врага, они гибнут, существуя всего 10-12 дней. Постоянно организм восполняет эти потери, производя новые клетки в костном мозге, селезёнке, лимфоузлах и миндалинах. В анализах лейкоциты обозначают как:
Нормы лейкоцитов у детей: Что означает, если лейкоциты повышены или понижены: Лейкоциты разнородны, поэтому врачи всегда учитывают не только их количество, но и показатели так называемой лейкоцитарной формулы, в которой различают: эозинофилы, нейтрофилы, базофилы, моноциты и лимфоциты. ЭозинофилыЭозинофилы — разновидность лейкоцитов, по которым доктора судят о наличии или отсутствии аллергической реакции у ребёнка. Эозинофилы входят в состав лейкоцитарной формулы, а потому их считают в процентах. То есть, сколько процентов лейкоцитов (из всех) является эозинофилами. Лаборатория обозначает так:
Нормы эозинофилов в крови ребёнка Обычно врачи не считают эозинофилы до единиц, а рассуждают так:
При каких заболеваниях повышаются эозинофилы у ребёнка? БазофилыБазофилы относятся к лейкоцитам и играют в организме человека важную роль. Они первыми реагируют на появление чужаков, пытаясь если не нейтрализовать их, то хотя бы остановить, пока не прибудет «подкрепление». Базофилы «набрасываются» на аллергены и яды, идут в места воспалительной реакции, помогая восстанавливать кровоток. Лаборатории обозначают базофилы как:
В норме количество базофилов у детей колеблется от 0,5 до 1% или, в абсолютных числах, 0,01 млрд/л. ЛимфоцитыЛимфоциты — это тоже разновидность лейкоцитов. Их много и они занимаются сразу несколькими делами:
Лимфоциты делятся на:
Лимфоциты в лабораторном анализе обозначают как:
Нормы лимфоцитов у детей разного возраста: Лимфоциты считают в процентах от общего числа лейкоцитов, однако иногда можно увидеть в анализах и абсолютные числа. В этом случае нормой считают интервал от 1 до 4 млрд в литре. Подсчитать абсолютное количество лимфоцитов можно самостоятельно (если вас тревожит тот факт, что процентное соотношение выше возрастной нормы). Для этого существует формула: ЛК х ЛФ% = ЛФ. То есть, вы смотрите — сколько у ребёнка в анализе лейкоцитов и умножаете это число на проценты лимфоцитов (умножаете на число лимфоцитов и делите на 100), получаете сколько лимфоцитов в абсолютных числах есть у ребенка сейчас. И если это значение укладывается в норму — беспокоиться сильно не надо. Пример: у ребёнка 4,0 млрд лейкоцитов, а лимфоцитов 40%. Значит 4 млрд умножаем на 40 и делим на 100, получается 1,6 млрд. Это укладывается в норму. Что означает, если лимфоцитов больше или меньше нормы? В анализе могут быть указаны атипичные лимфоциты. В норме их должно быть не более 6%. МоноцитыМоноциты — тоже представители группы лейкоцитов. Это очень интересные клетки, которые в крови живут всего 2-3 дня, а затем превращаются в тканевые макрофаги, где приобретают способность самостоятельно двигаться, напоминая крупных амёб. Они не просто двигаются, а, подобно дворникам, очищают ткани от вего ненужного и чужеродного — повреждённых и перерождённых (опухолевых) клеток, бактерий и вирусов. А ещё они вырабатывают интерферон — средство, помогающее справиться с возбудителями разных заболеваний. В анализах моноциты обозначают как:
Чаще всего результаты анализов выдаются в процентах. Нормы моноцитов у детей: Причины повышения и понижения моноцитов у детей Скорость оседания эритроцитовОчень простой тест, который используют практически все лаборатории. Кровь набирается в узкую пробирку, которая устанавливается вертикально. Практически сразу жидкость разделяется на две фракции: тяжёлые эритроциты опускаются вниз. На сколько миллиметров они опустятся за час — такой результат и будет написан в анализе. В анализе этот показатель обозначается как: Нормы СОЭ у детей СОЭ: причины понижения и повышения у детей Это нужно знать обязательно!Общий анализ крови — важный этап контроля здоровья ребёнка и верной диагностики. Однако кровь — динамическая, постоянно меняющаяся жидкость. Она чутко реагирует на все изменения питания, двигательной активности и даже самочувствия ребёнка. Поэтому сдавать кровь на анализ следует с соблюдением следующих правил:
Что делать, если есть отклонения в общем анализе крови ребёнка?
Знаете ли вы, что в некоторых лабораториях специально устраиваются очереди на 20 минут, чтобы дети сидели спокойно и анализы были более достоверными? Расшифровка общего анализа крови у детей: норма результатов, таблица
У Вашего малыша брали кровь, результаты анализов на руках и Вы хотите знать, в норме ли они? Полезная таблица поможет Вам в этом разобраться. Состояние и состав крови является индикатором множества заболеваний. При профилактических осмотрах у детей обязательным является общий анализ крови. Это необходимо для предотвращения развития серьезных заболеваний, ранними признаками которых могут быть только изменения состава крови. Расшифровку анализа крови у детей должен сделать опытный специалист, делать выводы самостоятельно, опираясь на среднестатистические данные нельзя. При переломах, оперативном вмешательстве, лечении медикаментами и других факторах результаты анализа крови у детей могут быть неточными, поэтому лучше всего, чтобы расшифровкой занимался лечащий врач, с учетом конкретной ситуации. Нормальный анализ крови у детей не является показателем полного отсутствия каких-либо заболеваний, но при этом помогает поставить более точный диагноз и определить метод лечения. Показателями анализа крови у детей является соотношение и количество различных элементов, входящих в ее состав, таких как гемоглобин, эритроциты, тромбоциты, лейкоциты и другие. Клинический (общий) анализ крови у детей: Распространена ситуация, когда врачи пытаются исключить воздействие наиболее распространенных факторов без анализов. Родители должны понимать, что такие действия недопустимы и негативно влияют на качество и сроки лечения. Анализ крови у новорожденных Общий анализ крови у детей делают с 3 месяцев, чтобы предотвратить развитие железодефицитной анемии, и проверить состояние здоровья перед плановыми прививками. При неудовлетворительных результатах анализа прививки делать нельзя, так как на момент вакцинации ребенок должен быть абсолютно здоров. В случаях, когда имеются подозрения на заболевания, анализы делают и раньше трех месяцев, по мере надобности. Если в анамнезе семьи имеются заболевания, которые передаются генетически, то потребуется генетический анализ крови грудничка. Считается, что забор крови для анализа вызывает у маленького ребенка стресс, опасный для состояния здоровья, поэтому врачи рекомендуют родителям отвлекать малыша и способствовать созданию спокойной обстановки во время процедуры. Часто происходит так, что получив бланк с результатами анализов крови малыша, родители в растерянности смотрят на него и не могут понять, что же означают те или иные цифры на листочке. Как уже было сказано, расшифровкой анализа сможет заняться только врач, который учтёт не один показатель, а все, что есть на бланке. Конечно же, самым любознательным родителям не терпится узнать, нормальный ли анализ крови у ребёнка, но сравнивать стандартные цифры, которые указаны на бланке с результатами анализов не стоит, так как они чаще всего касаются показателей взрослых пациентов, а для малышей существуют свои нормы, которые меняются буквально по дням. Предлагаем вам ознакомится с таблицей норм состава крови детей разных возрастов. Перед сдачей анализа родители должны проконсультироваться с педиатром, подробно узнать, как подготовиться к процедуре, сколько стоит анализ крови, что необходимо иметь при себе для проведения процедуры и в какие дни лучше всего приводить ребенка. Нужно серьезно относиться к профилактическим анализам крови, так как они могут своевременно выявить и позволить вылечить многие заболевания на самых ранних стадиях. ================================= Эритроциты (RBC — Red Blood Cells) — основные клетки крови, «контейнеры» гемоглобина. Размер контейнеров определяется параметром «Среднее количество гемоглобина в одном эритроците». Цветовой показатель — отношение полученных значений количества гемоглобина и эритроцитов к нормальным. Гематокрит (Hct, PCV — Packed Cell Volume) — характеризует отношение объемов плазмы и форменных элементов (густоту крови). Ретикулоциты — молодые эритроциты, присутствуют в крови всегда, количество зависит от потребности организма в новых эритроцитах. Тромбоциты — главные клетки свертывания крови, при лечении ОРЗ интереса не представляют! Лейкоциты (WBC — White Blood Cells) — форменные клетки крови, представляющие систему иммунитета. Исследование лейкоцитов позволяет понять причину болезни (бактериальная, вирусная или аллергическая)! Лейкоцитоз — повышение уровня лейкоцитов выше нормы. Возникает при острых (особенно бактериальных) инфекциях, гнойных воспалительных процессах, кислородной недостаточности и т. д. Лейкопения — снижение уровня лейкоцитов ниже нормы. Возникает при вирусных инфекциях, при тяжелых токсических и инфекционных состояниях, сопровождающихся угнетением костного мозга, при некоторых бактериальных болезнях, лучевой болезни и т. д. Лейкоциты делятся на следующие9 видов: Нейтрофилы — проявляют особую активность в отношении бактерий. Чем более выражен бактериальный воспалительный процесс, тем больше их соотношение в формуле. Созревшие нейтрофилы называются сегментоядерными (своего рода спецназ): Метамиелоциты и миелоциты — появляются только в самых критических случаях, когда организм борется из последних сил. Эозинофилы — обезвреживают комплекс «антиген-антитело» (в норме у ребенка не более 1-4%), т. е. в активной стадии болезни — лейкоцитоз и нейтрофилез, а с наступлением выздоровления уменьшается количество лейкоцитов и нейтрофилов, а эозинофилов увеличивается. Базофилы — к теме ОРЗ отношения не имеют (в норме не более 1%). Лимфоциты — участвуют в иммунных, отвечают за общий и местный иммунитет (обнаружение, распознавание и уничтожение антигенов, синтез антител и т. д.). Главный и чаще всего встречающийся вид лейкоцита в крови. Лимфоцитоз является признаком прежде всего вирусной инфекции. Моноциты — занимаются фагоцитозом (поглощение и переваривание бактерий, погибших клеток и т. д.). Живет в крови около 30 часов, после чего переходит в ткани, где дозревает до макрофага (с др.-греч. — большой пожиратель). Плазматические клетки — отвечают за образование антител (в норме 1 на 200-400 лейкоцитов у детей, у взрослых отсутствуют). Скорость оседания эриктроцитов (СОЭ) — величина столбика осевших эритроцитов за час (мм/ч). Повышение СОЭ указывает на воспалительный процесс в организме (у детей в норме от 2 до 10 мм/ч) P/S. Таблица и расшифровка, даны для общего понятия:
Но лучше идите к специалисту и он Вам все грамотно объяснит!!! Читайте также: что такое GRA в анализе крови Общий анализ крови ребенка. Расшифровка результатов, норма, причины отклоненийОбщий анализ крови (сокращенно ОАК), пожалуй, самый распространенный вид лабораторной диагностики, который дает возможность сделать первые выводы о состоянии больного. В педиатрии это исследование играет особую роль, ведь маленькие пациенты часто попросту не могут подробно рассказать о своих жалобах. Несколько миллилитров крови, взятой из пальца, позволяют подтвердить подозрение на инфекцию или, напротив, исключить некоторые предположения о возможных причинах болезни ребенка. А повторный анализ крови является надежным способом оценить эффективность лечения малыша. Особенности анализа крови детейВажно и то, что сложной подготовки к процедуре не требуется: общий анализ крови назначается даже при экстренном поступлении в больницу. Однако если спешки нет, то для получения объективных результатов лучше соблюдать некоторые правила. Главное — не кормить и не поить детей перед посещением лаборатории, это искажает некоторые показатели. Оптимально сдавать кровь рано утром, чтобы малыш не успел проголодаться. Также важно настроить ребенка на процедуру, чтобы он не нервничал перед уколом, поскольку сильный стресс влияет на свойства крови. Кровь для общего анализа у детей берут из пальца. Важно знать! Показатели общего анализа крови ребенкаКровь — сложная по составу жидкость, которая состоит из жидкой части и форменных элементов — клеток, отвечающих за транспорт кислорода и выполняющих защитные функции. Именно эти клетки — эритроциты, тромбоциты и лейкоциты — являются основным предметом исследования при выполнении общего анализа крови, ведь их количество и внешний вид могут многое рассказать о вероятных причинах болезни маленького пациента. Оформление и содержание бланка с результатами ОАК, который вы получите из лаборатории, имеют свои особенности. Это определяется прежде всего тем, был ли проведен краткий или развернутый вариант такого исследования. Решение об этом принимает доктор. В профилактических целях, когда причин для беспокойства нет, детям назначают «тройчатку» — анализ, включающий в себя определение только уровня гемоглобина, скорости оседания эритроцитов (СОЭ) и количества лейкоцитов. Эта процедура позволяет составить общее представление о состоянии здоровья ребенка. Однако гораздо более полную картину можно увидеть при развернутом анализе крови, включающем в себя подсчет количества всех разновидностей форменных элементов, а также некоторые дополнительные показатели.
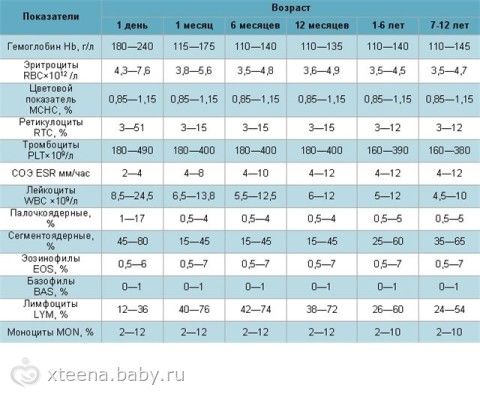
Результаты общего анализа крови у детей: норма и отклоненияВслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице: Снижение гемоглобина в общем анализе крови у ребенка заставляет заподозрить анемию, внутреннее кровотечение или наличие злокачественной опухоли. Выраженное повышение этого показателя также является признаком заболеваний, обезвоживания или интенсивных физических нагрузок. Снижение эритроцитов (эритропения) — признак анемии, кровопотери и хронического воспаления. Повышение количества красных кровяных телец (эритроцитоз) отмечается при обезвоживании, врожденных проблемах с кроветворением и при некоторых опухолях. Вслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице (см. таблицу ниже). Это интересно! Важно обратить внимание и на значения СОЭ: у детей беспричинное повышение этого показателя всегда является поводом для повторного анализа. В ситуации же, когда рост СОЭ связан с инфекцией, изменение скорости оседания эритроцитов происходит, как правило, на следующие сутки после подъема температуры. А вот снижение СОЭ у новорожденных почти всегда — физиологичное явление. Недостаток тромбоцитов (тромбоцитопения) говорит о нарушениях в свертывающей системе крови при гемофилии и других наследственных заболеваниях или о недавнем кровотечении. Иногда дефицит кровяных пластинок наблюдается при инфекциях, некоторых видах анемий и при злокачественных заболеваниях, а также при приеме определенных лекарств. Если тромбоцитов больше нормы (тромбоцитоз), то педиатр заподозрит у ребенка хроническое воспалительное заболевание (например, туберкулез). Изменение содержания лейкоцитов в общем анализе крови у детей (лейкоцитоз или лейкопения) почти всегда говорит об инфекции в организме или о нарушении кроветворной функции. Более точное заключение врач сделает на основе анализа показателей лейкоцитарной формулы — преобладание тех или иных видов клеток и сдвиг формулы влево или вправо являются важным диагностическим признаком вирусных, бактериальных и паразитарных заболеваний.
Сегодня, когда общий анализ крови в большинстве случаев производится при помощи автоматизированных лабораторных систем, а не за счет кропотливой работы лаборантов у микроскопа, доктора без раздумий назначают его в любой ситуации, если есть подозрение на детскую инфекцию или иные проблемы со здоровьем у ребенка. И это правильно — при условии качественного выполнения процедуры, ее результаты помогут быстро сориентироваться в сложившейся ситуации и врачу, и взволнованным родителям. А профилактический анализ крови, который и детям, и взрослым рекомендуется сдавать как минимум один раз в год, позволяет избежать лишних волнений по поводу легких недомоганий и других незначительных изменений в самочувствии. Повышены лимфоциты в крови у ребенка: причины повышенного количества лимфоцитовЛюбые изменения анализа крови ребенка вызывают у родителей переживания, особенно, если меняется количество лейкоцитов, ведь известно, что такие клетки являются представителями системы иммунитета. Если мама видит в бланке анализа превышение лимфоцитов или слышит от врача слово «лимфоцитоз», ей хочется узнать, что это, от чего повышены такие кровяные клетки и опасен ли высокий уровень лимфоцитов для ребенка. Когда уровень лимфоцитов повышенЛимфоцитами называют группу лейкоцитов, главной функцией которой в организме ребенка является участие в иммунных реакциях. Такие клетки защищают детей от вирусов и прочих отрицательных воздействий. Они производятся в костном мозге, тимусе, лимфатических узлах и некоторых других органах, затем выходят в кровоток или хранятся в лимфоидной ткани, а когда срок их «жизни» завершается, разрушаются в тканях селезенки.
У только что родившихся малышей лимфоцитов не очень много, поскольку их иммунная система еще не функционирует в полной мере. Но уже через несколько дней после родов число лимфоцитов начинает увеличиваться и до 4-летнего возраста превышает число других видов лейкоцитов.
Верхней границей нормы лимфоцитов у детей считают: Если результат анализа показал повышенное количество лимфоцитов, превышающее указанные цифры, это называют лимфоцитозом. Он бывает относительным, если число лимфоцитов не превышает норму, а лишь кажется завышенным из-за уменьшения уровня других лейкоцитов. При этом общее число лейкоцитов может оставаться в норме или быть повышенным. Также встречается абсолютный лимфоцитоз, вызванный избыточным количеством лимфоцитов в периферическом кровотоке из-за их активного образования в костном мозге и других местах или недостаточного разрушения в селезенке. Причины лимфоцитоза
К заболеваниям, из-за которых в крови детей завышены лимфоциты, относят:
Тем не менее, высокий процент лимфоцитов не всегда связан с вирусной инфекцией или опухолевым процессом. Если лимфоцитоз относительный, причиной такого результат анализа крови выступают факторы, уменьшающие число других видов лейкоцитов, например, нейтропения вследствие дефицита витамина В12 или применения некоторых лекарственных средств, угнетающих нейтрофилы. Также к неинфекционным причинам появления лимфоцитоза относят:
Отдельно следует отметить, что после выздоровления уровень лимфоцитов не сразу возвращается к нормальным показателям. У большинства детей в течение нескольких недель, а иногда и месяцев, после того, как болезнь завершилась, лимфоциты будут определяться в повышенном количестве, но постепенно их уровень снизится. Мнение КомаровскогоИзвестный педиатр считает определение лейкограммы у болеющего ребенка важным анализом, позволяющим узнать, какая именно инфекция у маленького пациента. В своей практике Комаровский не раз сталкивался с лимфоцитозом и подтверждает, что самой частой причиной повышения процента таких кровяных клеток в детском возрасте выступает вирусная инфекция. Советуем посмотреть запись программы доктора Комаровского, в котором подробно освещается тема клинического анализа крови малышей: СимптомыЕсли лимфоцитоз спровоцирован вирусной инфекцией, у ребенка ухудшается общее состояние, появляется слабость, лихорадка, одышка. Ребенок хуже ест, возможны нарушения сна, а также появление сыпи. У грудных малышей симптоматика может быть невыраженной и ограничиваться лишь капризным поведением, плачем и повышенной температурой тела.
Что делатьВыявив у ребенка превышение уровня лимфоцитов, следует обратиться с малышом к врачу. Доктор оценит общее состояние маленького пациента и его возраст, учтет имеющиеся жалобы, недавно перенесенные болезни, употребление лекарств, а также другие показатели анализа крови. К примеру, о наличии активного вирусного заболевания педиатру подскажут определенные симптомы, лейкоцитоз и повышение СОЭ.
Выраженный лейкоцитоз с высоким процентом лимфоцитов станет поводом более детального обследования работы иммунной системы ребенка. С целью выяснить, реактивный у ребенка лимфоцитоз (так называют увеличение лимфоцитов из-за вирусной инфекции) либо опухолевый (его также называют злокачественным), определяют по отдельности уровень Т- и В-лимфоцитов. Если необходимо, назначается обследование костного мозга. ЛечениеУзнав, почему у ребенка лимфоцитоз, врач назначит подходящую терапию. Во многих случаях такое изменение клеточного состава крови просто указывает на активное сопротивление иммунной системы ребенка инфекционному заболеванию. И поэтому никаких препаратов, уменьшающих число лимфоцитов, не требуется. Ребенку обеспечивают правильный режим сна, достаточный отдых, прогулки на свежем воздухе, полноценное питание. Это способствует быстрому выздоровлению и нормализации самочувствия, поддерживает иммунитет малыша и помогает нормализовать количество лимфоцитов в его крови. Среди медикаментозных средств по показаниям применяют противовирусные, противовоспалительные, жаропонижающие и другие лекарства, а если присоединяется осложнение в виде бактериальной инфекции, приходится давать ребенку и антибиотики. Если лимфоцитоз оказался признаком опухолевого процесса, тактика врача будет определяться формой новообразования, его распространенностью и активностью. Таким детям рекомендуют постельный режим и ограничение контактов с другими людьми. Чаще всего им назначают химиотерапию, а в некоторых случаях - трансплантацию костного мозга. ПрофилактикаЧтобы предотвратить повышение лимфоцитов в крови у ребенка, родителям следует сосредоточиться на укреплении иммунной системы дочки или сына:
Норма лимфоцитов в крови у ребенка — как она меняется с возрастом?Дети не любят сдавать анализы крови. Родителям и врачам приходится уговаривать малыша, доказывать, что ничего страшного в этом нет. Дескать, комарик легонько укусит пальчик, и все. Но если дети боятся боли, то родители чаще всего тревожатся из-за результатов анализа. Особенно если при расшифровке врач произносит пугающие незнакомые термины: лимфоцитоз или лимфопения.
Виды и функции лимфоцитовОдин из важнейших показателей – содержание лимфоцитов в крови у детей. Почему их уровень столь важен для их здоровья? Потому что лимфоциты – главные клетки иммунной системы. Они отвечают за гуморальный иммунитет (выработку антител), клеточный иммунитет (контакт с клетками, подлежащими ликвидации) и регулируют деятельность кровяных клеток других типов. Различаются три вида лимфоцитов, и у каждого из них свои функции по защите организма от непрошеных чужаков.
Т-лимфоциты первого типа включают в работу другие лейкоциты путем передачи фрагментов чужеродного антигена при контакте и секреции информационных молекул (цитокинов). Т-киллеры, как и следует из названия, уничтожают собственные клетки организма, которые повреждены патогенными возбудителями, и опухолевые клетки. Т-супрессоры – клетки, отвечающие за силу и продолжительность иммунной реакции на чуждый антиген.
Образование и развитие иммунной системы ребенкаИммунная система ребенка проходит несколько важных этапов развития: Первый этап: внутриутробный период
Это обстоятельство накладывает свой отпечаток на функционирование иммунной системы ребенка в первые годы жизни и на содержание тех или иных компонентов крови, в том числе и лимфоцитов.
В этот период будущей маме, чтобы не навредить ребенку, рекомендуется:
Второй этап: рождениеРождение представляет для ребенка гигантский стресс. Он покидает привычную обжитую среду и входит в новый мир. Иммунная система малыша во время родов работает на половину своих возможностей. Мудрая природа не дает включиться на полную мощность иммунитету, потому что, проходя по родовым путям, ребенок сталкивается с огромным числом новых микроорганизмов, и полномасштабная реакция на них могла бы закончиться печально. Каково в норме количество лимфоцитов у новорожденного в абсолютном и относительном содержании? Нормальный абсолютный показатель находится в диапазоне 2-11 × 10⁹ единиц из расчета на один литр крови. Нормальное относительное содержание составляет 15-35%. Напомним, что новорожденным считается малыш в возрасте до одного месяца. Абсолютное содержание (АС) характеризует количество лимфоцитов в одном литре крови. Относительно содержание показывает соотношение этих клеток к общему числу лейкоцитов. Данные, характеризующие норму лимфоцитов для всех возрастных категорий (новорожденные, груднички и далее по возрастам) можно найти в специальной таблице, которая имеется у врача-гематолога. Из нее можно узнать все о нормах по лимфоцитам. Через 24 часа после появления на свет ребенка норма потихоньку сдвигается в сторону повышения. Это связано с тем, что новорожденный сталкивается с множеством чужеродных микроорганизмов, которые поступают в организм через кожу, слизистые оболочки, дыхательные пути, пищу, провоцируя иммунный ответ. Уровень лимфоцитов крови у новорожденных в норме: 2-17 × 10⁹ клеток. Относительное содержание у новорожденных считается нормальным, когда находится в пределах 22-50%. Третий этап: от месяца до годаКогда ребенку от месяца до года, его принято относить к грудничкам. В начале количество лимфоцитов продолжает повышаться, и их максимальные значения фиксируются в период от одного до 6 месяцев. Нижний минимум абсолютного показателя в норме у грудничка поднимается до 4 × 10⁹ единиц. Верхний предел нормы у грудных детей – 17 × 10⁹ единиц. Нормальное относительное содержание у грудничков колеблется в диапазоне 45-72%.
Поскольку иммунная система еще довольно слаба, у детей до года отмечается уязвимость к инфекциям, поражающим дыхательную и пищеварительную систему. Четвертый этап: 1-3 года
На втором году жизни иммунная система малыша переживает еще один критический период в своем развитии. Это связано с тем, что дети резко расширяют контакты с внешним миром – в это время они начинают самостоятельно ходить, их отдают в ясли. Контакты же с внешним миром – это прежде всего столкновение с микроорганизмами, его населяющими. Как правило, дети довольно часто болеют, однако родителям не стоит излишне переживать по этому поводу – болезни закаляют иммунитет. Что важно знать родителям о возрасте от одного до 3 лет? В этот период очень напряженно работает вилочковая железа ребенка, которая генерирует Т-лимфоциты. Поэтому именно в течение этих 2 лет эффективнее всего проводить вакцинацию против опасных патогенных возбудителей:
Иммунный ответ на вакцинацию сопровождается образованием Т-клеток памяти. Они обладают большой продолжительностью жизни и формируют приобретенный иммунитет, защищающий человека при повторном контакте с этими инфекциями. Пятый этап: 5-7 летНачиная с 5 лет, норма лимфоцитов у детей постепенно приближается к взрослым показателям. Для детей в этот период нормой считается абсолютное содержание в пределах 1,5-7 × 10⁹ единиц, относительное – 30-50%. Антитела M и G находятся практически на том же уровне, что и у взрослых. Содержание антител Е к этим годам достигает своего максимального значения из-за заражений гельминтами. Поэтому нередко у детей этого возраста возникают аллергические реакции. Уровень антител А все еще недостаточен для полноценной защиты от вирусных и бактериальных инфекций. Шестой этап: подростковый возрастОн начинается у девочек в среднем в 10-12 лет, у мальчиков с опозданием на два – три года. Стремительный рост тела в эти годы приводит к тому, что вес лимфоидных органов уменьшается по отношению к общей массе тела. Усиленное выделение половых гормонов тормозит механизмы клеточного иммунитета, поэтому подростки восприимчивы к вирусным возбудителям. Лимфоциты у детей в этом возрасте чуть выше, чем у взрослых. Нормами являются следующие показатели: 1,2-5,2 × 10⁹ единиц, 30-45% Отклонения от нормыСостояние, при котором лимфоциты выше нормального уровня, называется лимфоцитозом. Если же в крови эти клетки находятся в меньшем количестве, чем предписывает таблица нормальных показателей, речь идет о лимфопении. Лимфоцитоз
Однако повышенные лимфоциты в крови у ребенка могут быть вызваны другими причинами.
Повышенным содержание лимфоцитов может оставаться в течение длительного времени после перенесенной инфекции.
ЛимфопенияУ врачей пониженное количество лимфоцитов в крови ребенка вызывает большую тревогу, чем лимфоцитоз, поскольку это может быть сигналом о серьезных проблемах со здоровьем у малыша.
Дополнительная информация по теме в видеоролике: Читайте также: Анализ крови – расшифровка у детей, норма в таблице, что делать в случаях отклонений показателей Загрузка...Лимфоцитов: уровни, диапазоны и функцииЛимфоциты - это белые кровяные тельца, которые также являются одним из основных типов иммунных клеток организма. Они вырабатываются костным мозгом и обнаруживаются в крови и лимфатической ткани. Иммунная система представляет собой сложную сеть клеток, известных как иммунные клетки, которые включают лимфоциты. Эти клетки работают вместе, чтобы защитить организм от посторонних веществ, таких как бактерии, вирусы и раковые клетки, которые могут угрожать его функционированию. В этой статье мы рассмотрим различные типы лимфоцитов, их нормальные уровни в крови и что произойдет, если уровни станут слишком низкими или слишком высокими. Есть две категории лимфоцитов, известные как В-лимфоциты и Т-лимфоциты. Их обычно называют В-клетками и Т-клетками. Оба типа происходят из стволовых клеток костного мозга. Оттуда некоторые клетки попадают в тимус, где становятся Т-лимфоцитами. Другие остаются в костном мозге, где становятся В-клетками. Работа В-клеток - вырабатывать антитела, которые представляют собой белки, вырабатываемые иммунной системой для борьбы с чужеродными веществами, известными как антигены. Каждая В-клетка настроена на выработку одного специфического антитела. Каждое антитело соответствует антигену так же, как ключ соответствует замку, и когда это происходит, антиген маркируется для разрушения. Задача Т-клеток - помочь организму убивать раковые клетки и контролировать иммунный ответ на чужеродные вещества. Они делают это, уничтожая клетки в организме, которые были захвачены вирусами или стали злокачественными. Третий тип лимфоцитов, известный как естественные киллеры или NK-клетки, происходит из того же места, что и B- и T-клетки.NK-клетки быстро реагируют на несколько чужеродных веществ и специализируются на уничтожении раковых и инфицированных вирусом клеток. Существуют различные типы В-клеток и Т-клеток, которые играют определенную роль в организме и иммунной системе. В-клеткиВ-клетки памяти В-клетки памяти циркулируют в организме, чтобы запустить быстрый антительный ответ при обнаружении чужеродного вещества. Они остаются в организме на десятилетия и становятся клетками памяти, которые запоминают ранее обнаруженные антигены и помогают иммунной системе быстрее реагировать на будущие атаки. Регуляторные В-клетки Регуляторные В-клетки или Breg составляют около 0,5 процента всех В-клеток у здоровых людей. Хотя их немного, но они играют жизненно важную роль. Bregs обладают защитным противовоспалительным действием в организме и останавливают лимфоциты, вызывающие воспаление. Они также взаимодействуют с некоторыми другими иммунными клетками и способствуют выработке регуляторных Т-клеток или Treg. Т-клеткиТ-киллеры Киллерные или цитотоксические Т-клетки сканируют поверхность клеток тела, чтобы узнать, инфицированы ли они микробами или превратились в злокачественные.Если так, они убивают эти клетки. Т-хелперы Т-хелперы «помогают» другим клеткам иммунной системы запускать и контролировать иммунный ответ против чужеродных веществ. Существуют разные типы Т-хелперных клеток, и некоторые из них более эффективны, чем другие, против различных типов микробов. Например, Th2-клетка более эффективна против микробов, вызывающих инфекцию внутри других клеток, таких как бактерии и вирусы, тогда как Th3-клетка более эффективна против микробов, вызывающих инфекцию вне клеток, таких как определенные бактерии и паразиты. Регуляторные T-клетки или Tregs Tregs контролируют или подавляют другие клетки в иммунной системе. У них есть как полезные, так и вредные эффекты. Они поддерживают толерантность к микробам, предотвращают аутоиммунные заболевания и ограничивают воспалительные заболевания. Но они также могут подавлять работу иммунной системы против определенных антигенов и опухолей. Т-клетки памяти Т-клетки памяти защищают организм от ранее обнаруженных антигенов.Они живут долгое время после того, как инфекция прошла, помогая иммунной системе вспомнить предыдущие инфекции. Если тот же самый микроб попадает в организм во второй раз, Т-клетки памяти запоминают его и быстро размножаются, помогая организму быстрее бороться с ним. Природные Т-клетки-киллеры Природные Т-клетки-киллеры представляют собой смешанную группу Т-клеток, которые имеют общие характеристики как Т-клеток, так и естественных клеток-киллеров. Они могут влиять на другие иммунные клетки и контролировать иммунные реакции против веществ в организме, которые вызывают иммунный ответ. Уровни лимфоцитов могут меняться в зависимости от расы, пола, местонахождения и образа жизни человека. Нормальный диапазон лимфоцитов у взрослых составляет от 1000 до 4800 лимфоцитов в 1 микролитре (мкл) крови. У детей нормальный диапазон составляет от 3000 до 9500 лимфоцитов в 1 мкл крови. Необычно высокое или низкое количество лимфоцитов может быть признаком болезни. Поделиться на Pinterest Высокий уровень лимфоцитов может быть признаком лимфоцитоза, который связан с воспалительным заболеванием кишечника.Количество лимфоцитов выше нормы может быть безвредной и временной ситуацией из-за нормальной реакции организма на инфекцию или воспалительное состояние. Но высокий уровень лимфоцитов также может быть признаком лимфоцитоза, который является более серьезным заболеванием. Лимфоцитоз часто ассоциируется с хроническими инфекциями, некоторыми видами рака крови и аутоиммунными заболеваниями, такими как воспалительные заболевания кишечника. У взрослых лимфоцитоз обычно соответствует количеству лимфоцитов выше 3 000 лимфоцитов в 1 мкл крови.У детей количество лимфоцитов составляет около 9000 лимфоцитов в 1 мкл крови, хотя это значение может меняться с возрастом. Число лимфоцитов ниже нормы также может быть временным. Они могут возникать после простуды или другой инфекции или быть вызваны интенсивными физическими упражнениями, сильным стрессом или недоеданием. Низкий уровень также может быть признаком состояния, известного как лимфоцитопения или лимфопения. Лимфоцитопения может передаваться по наследству или передаваться вместе с некоторыми заболеваниями, включая:
Лимфоцитопения также может быть побочным эффектом лекарств или некоторых других медицинских методов лечения. Количество лимфоцитов, сигнализирующих о лимфоцитопении, варьируется у взрослых и детей. Обычно они составляют менее 1000 лимфоцитов в 1 мкл крови для взрослых и менее 3 000 лимфоцитов в 1 мкл крови для детей. Анализ крови, который определяет количество лимфоцитов в крови человека, называется скринингом B- и T-клеток. В этом тесте измеряется уровень основных типов лейкоцитов в организме. Подсчет лимфоцитов - это часть большого анализа цельной крови, называемого полным анализом крови (ОАК).Врачи могут запросить общий анализ крови, если они подозревают наличие заболевания или инфекции. В некоторых случаях вместо крови можно использовать образец костного мозга. Экран B- и T-клеток даст оценку количества T- и B-клеток в крови. Результаты могут указывать на нормальное или ненормальное количество клеток, последнее указывает на возможное наличие заболевания. В этом случае врач, скорее всего, попросит провести другие анализы для подтверждения диагноза. Количество Т-клеток выше нормального диапазона может указывать на любое из следующих состояний: Количество В-клеток выше нормального диапазона может указывать на:
Число Т-клеток ниже нормального диапазона может указывать на:
Число В-клеток ниже нормального диапазона может означать: Необычно высокое или низкое количество лимфоцитов само по себе может не вызывать никаких признаков, симптомов или серьезных проблем.Они могут быть нормальной реакцией организма на инфекцию, воспалительное состояние или другое необычное состояние и через некоторое время вернутся к нормальному уровню. Если количество лимфоцитов остается высоким или низким с течением времени, это может быть признаком состояния здоровья и может быть диагностировано как лимфоцитопения или лимфоцитоз. Эти состояния могут варьироваться от легких до тяжелых, и их продолжительность зависит от того, что их вызвало. Лечение аномального уровня лимфоцитов будет зависеть как от причины, так и от степени тяжести, а легкие формы могут вообще не потребоваться. .Дети: повышение выживаемости и благополучияКто подвергается наибольшему риску?Дети в возрасте до 5 летС 1990 года был достигнут значительный глобальный прогресс в сокращении детской смертности. Общее количество смертей среди детей в возрасте до 5 лет во всем мире снизилось с 12,6 миллиона в 1990 году до 5,2 миллиона в 2019 году. С 1990 года , глобальный уровень смертности детей в возрасте до 5 лет снизился на 59%, с 93 смертей на 1000 живорождений в 1990 году до 38 в 2019 году. Это эквивалентно тому, что каждый одиннадцатый ребенок умирает, не дожив до пяти лет в 1990 году, по сравнению с одним из 27 детей в 1990 году. 2019. Хотя мир в целом ускоряет прогресс в снижении уровня смертности детей в возрасте до 5 лет, существуют различия в показателях смертности детей в возрасте до 5 лет по регионам и странам. Страны Африки к югу от Сахары остаются регионом с самым высоким в мире уровнем смертности детей в возрасте до 5 лет: 1 ребенок из 13 умирает до своего пятилетия, что на 20 лет ниже среднемирового показателя, который в 1999 году составлял 1 из 13. Два региона , Страны Африки к югу от Сахары и Центральная и Южная Азия составляют более 80 процентов от 5.В 2019 году умерло 2 миллиона детей в возрасте до пяти лет, в то время как они составляют лишь 52 процента мирового населения в возрасте до пяти лет. Половина всех случаев смерти детей в возрасте до пяти лет в 2019 году произошла всего в пяти странах: Нигерии, Индии, Пакистане, Демократической Республике Конго и Эфиопии. Только на Нигерию и Индию приходится почти треть всех смертей. На уровне страны уровень смертности детей старшего возраста колеблется от 0,2 до 16,8 смертей на 1000 детей в возрасте 5 лет. Что касается детей в возрасте до пяти лет, страны с более высокой смертностью сконцентрированы в Африке к югу от Сахары.Страны с наибольшим числом смертей среди детей в возрасте от 5 до 9 лет включают Индию, Нигерию, Демократическую Республику Конго, Пакистан и Китай. 10 стран с наибольшим числом смертей (в тысячах) среди детей до 5 лет, 2019 г.
Инфекционные заболевания, включая пневмонию, во всем мире, диарея и малярия, а также преждевременные роды, асфиксия при рождении и травмы, а также врожденные аномалии остаются основными причинами смерти детей в возрасте до пяти лет.Доступ к базовым мероприятиям по спасению жизни, таким как квалифицированные роды при рождении, послеродовой уход, грудное вскармливание и адекватное питание, вакцинация и лечение распространенных детских болезней, может спасти многие молодые жизни. Дети, страдающие от недоедания, особенно с тяжелым острым недоеданием, имеют более высокий риск смерти от таких распространенных детских болезней, как диарея, пневмония и малярия. Факторы, связанные с питанием, являются причиной около 45% случаев смерти детей в возрасте до 5 лет. Характер смертности среди детей старшего возраста отражает основные профили риска для этой возрастной группы с переходом от инфекционных болезней детства к несчастным случаям и травмам, особенно к утоплениям и дорожно-транспортным травмам.Рост смертности от травм меняет характер мероприятий, направленных на повышение выживаемости детей старшего возраста. Наблюдается сдвиг от действий сектора здравоохранения по профилактике и лечению инфекционных заболеваний в раннем детстве в пользу других государственных секторов, включая образование, транспорт и дорожную инфраструктуру, водоснабжение и санитарию, а также правоохранительные органы. Все это должно работать вместе, чтобы предотвратить преждевременную смертность у детей старшего возраста. Глобальные ответные меры: цель 3.2.1 в области устойчивого развитияЦели в области устойчивого развития (ЦУР), принятые Организацией Объединенных Наций в 2015 году, были разработаны для содействия здоровому образу жизни и благополучию всех детей.Цель 3.2.1 ЦУР - положить конец предотвратимой смертности новорожденных и детей в возрасте до 5 лет к 2030 году. Есть две задачи:
Задача 3.2.1 тесно связана с задачей 3.1.1 по снижению глобального коэффициента материнской смертности до менее 70 смертей на 100 000 живорождений и задачей 2.2.1 о ликвидации всех форм недоедания, поскольку недоедание является частой причиной смерти детей в возрасте до 5 лет. Они были воплощены в новой «Глобальной стратегии охраны здоровья женщин, детей и подростков» (Глобальная стратегия), в которой содержится призыв положить конец предотвратимой детской смертности при одновременном решении возникающих приоритетов в области охраны здоровья детей. Государства-члены должны установить свои собственные цели и разработать конкретные стратегии по снижению детской смертности, а также следить за своим прогрессом в направлении снижения. В 2019 году 122 страны выполнили задачу ЦУР по смертности детей в возрасте до 5 лет, и ожидается, что еще 20 стран выполнят эту задачу к 2030 году, если нынешние тенденции сохранятся.Однако ускоренный прогресс потребуется в 53 странах, которые не смогут достичь цели к 2030 году при нынешних тенденциях. Тридцати из этих стран потребуется удвоить текущие темпы сокращения, а 23 - утроить текущие темпы сокращения. Достижение цели ЦУР снизит количество смертей среди детей в возрасте до 5 лет на 11 миллионов в период с 2019 по 2030 год. В странах Африки к югу от Сахары и Юго-Восточной Азии по-прежнему необходимы целенаправленные усилия для предотвращения 80 процентов этих смертей. Ответ ВОЗВОЗ призывает государства-члены обеспечить справедливость в отношении здоровья посредством всеобщего охвата услугами здравоохранения, чтобы все дети могли получить доступ к основным медицинским услугам без чрезмерных финансовых трудностей.Переход от «обычного ведения дел» к инновационным, множественным и индивидуализированным подходам к увеличению доступа, охвата и качества услуг по охране здоровья детей потребует стратегического направления и оптимального сочетания помощи на уровне общины и учреждения. Сектор здравоохранения и многосекторальные усилия также необходимы для преодоления неравенства и социальных детерминант здоровья. . Причины, лечение и первые признакиЛейкоз - это рак крови или костного мозга. Костный мозг производит клетки крови. Лейкемия может развиться из-за проблем с производством клеток крови. Обычно он поражает лейкоциты или белые кровяные тельца. Лейкозом чаще всего болеют люди старше 55 лет, но это также наиболее распространенный вид рака у людей в возрасте до 15 лет. По оценкам Национального института рака, в 2019 году диагноз лейкемии поставят 61 780 человек.Они также предсказывают, что лейкемия станет причиной 22 840 смертей в том же году. Острый лейкоз быстро развивается и быстро ухудшается, но хронический лейкоз со временем ухудшается. Существует несколько различных типов лейкемии, и лучший курс лечения и шансы человека на выживание зависят от того, какой у него тип. В этой статье мы даем обзор лейкемии, причин, лечения, типа и симптомов. Лейкоз развивается, когда ДНК развивающихся кровяных телец, в основном лейкоцитов, подвергается повреждению.Это заставляет клетки крови бесконтрольно расти и делиться. Здоровые клетки крови умирают, и их заменяют новые. Они развиваются в костном мозге. Аномальные клетки крови не умирают в естественный момент своего жизненного цикла. Вместо этого они увеличиваются и занимают больше места. По мере того, как костный мозг производит больше раковых клеток, они начинают переполнять кровь, препятствуя нормальному росту и нормальному функционированию здоровых белых кровяных телец. В конце концов, раковых клеток в крови больше, чем здоровых. Существует ряд факторов риска лейкемии. Некоторые из этих факторов риска имеют более значительную связь с лейкемией, чем другие: Искусственное ионизирующее излучение: Это может включать получение лучевой терапии от предыдущего рака, хотя это более значительный фактор риска для некоторых типов, чем для других. Определенные вирусы: Т-лимфотропный вирус человека (HTLV-1) связан с лейкемией. Химиотерапия: Люди, прошедшие курс химиотерапии от ранее перенесенного рака, имеют более высокий шанс развития лейкемии в более позднем возрасте. Воздействие бензола: Это растворитель, который производители используют в некоторых чистящих химикатах и красках для волос. Некоторые генетические заболевания: У детей с синдромом Дауна есть третья копия хромосомы 21. Это увеличивает риск острого миелоидного или острого лимфолейкоза до 2–3%, что выше, чем у детей без этого синдрома. Еще одно генетическое заболевание, связанное с лейкемией, - это синдром Ли-Фраумени. Это вызывает изменение гена TP53. Семейный анамнез: наличие братьев и сестер с лейкемией может привести к низкому, но значительному риску лейкемии. Если у человека есть идентичный близнец, заболевший лейкемией, вероятность того, что он сам заболеет раком, составляет 1 из 5. Унаследованные проблемы с иммунной системой: Определенные унаследованные иммунные состояния повышают риск как тяжелых инфекций, так и лейкемии. К ним относятся:
Подавление иммунитета: Детский лейкоз может развиться из-за преднамеренного подавления иммунной системы.Это может произойти после трансплантации органа, когда ребенок принимает лекарства, чтобы его тело не отторгало орган. Некоторые факторы риска нуждаются в дальнейших исследованиях для подтверждения их связи с лейкемией, например:
Существует четыре основных категории лейкемии:
Хронический и острый лейкоз На протяжении своей жизни лейкоцит проходит несколько стадий. При остром лейкозе развивающиеся клетки быстро размножаются и накапливаются в костном мозге и крови. Они слишком рано выходят из костного мозга и не работают. Хронический лейкоз прогрессирует медленнее. Это позволяет производить более зрелые и полезные клетки. Острый лейкоз захватывает здоровые клетки крови быстрее, чем хронический лейкоз. Лимфоцитарные и миелогенные лейкозы Врачи классифицируют лейкоз в соответствии с типом клеток крови, на которые они влияют. Лимфоцитарный лейкоз возникает, если раковые изменения влияют на тип костного мозга, который производит лимфоциты. Лимфоцит - это лейкоцит, играющий роль в иммунной системе. Миелогенный лейкоз возникает, когда изменения затрагивают клетки костного мозга, которые производят клетки крови, а не сами клетки крови. Острый лимфолейкозДети в возрасте до 5 лет подвергаются наибольшему риску развития острого лимфобластного лейкоза (ОЛЛ). Однако он также может поражать взрослых, как правило, старше 50 лет.Из каждых пяти смертей от ОЛЛ четыре приходится на взрослых. Подробнее про ВСЕ. Хронический лимфолейкозЧаще всего встречается у взрослых старше 55 лет, но может развиться и у более молодых людей. Около 25% взрослых больных лейкемией страдают хроническим лимфолейкозом (ХЛЛ). Это чаще встречается у мужчин, чем у женщин, и редко поражает детей. Узнайте больше о CLL здесь. Острый миелогенный лейкозОстрый миелогенный лейкоз (ОМЛ) чаще встречается у взрослых, чем у детей, но в целом это редкий рак.Он чаще развивается у мужчин, чем у женщин. Развивается быстро, симптомы включают жар, затрудненное дыхание и боль в суставах. Факторы окружающей среды могут вызвать этот тип. Узнайте больше о ПОД. Хронический миелоидный лейкозХронический миелолейкоз (ХМЛ) чаще всего развивается у взрослых. Около 15% всех случаев лейкемии в США приходится на ХМЛ. У детей этот вид лейкемии развивается редко. Варианты лечения зависят от типа лейкемии, возраста и общего состояния здоровья человека. Основное лечение лейкемии - химиотерапия. Бригада по лечению рака адаптирует это к типу лейкемии. Если лечение начнется раньше, шансы на достижение ремиссии выше. Типы лечения включают: Бдительное ожидание: Врач не может активно лечить медленно растущие лейкозы, такие как хронический лимфолейкоз (ХЛЛ). Химиотерапия: Врач вводит лекарства внутривенно (IV) с помощью капельницы или иглы.Они нацелены и убивают раковые клетки. Однако они также могут повредить доброкачественные клетки и вызвать серьезные побочные эффекты, включая потерю волос, потерю веса и тошноту. Химиотерапия является основным методом лечения ОМЛ. Иногда врачи могут порекомендовать пересадку костного мозга. Таргетная терапия: В этом типе лечения используются ингибиторы тирозинкиназы, которые воздействуют на раковые клетки, не затрагивая другие клетки, что снижает риск побочных эффектов. Примеры включают иматиниб, дазатиниб и нилотиниб. Многие люди с ХМЛ имеют мутацию гена, которая отвечает на иматиниб. Одно исследование показало, что люди, получавшие лечение иматинибом, имели 5-летнюю выживаемость около 90%. Терапия интерфероном: Это замедляет и в конечном итоге останавливает развитие и распространение лейкозных клеток. Этот препарат действует аналогично веществам, которые естественным образом вырабатываются иммунной системой. Однако это может вызвать серьезные побочные эффекты. Лучевая терапия: Людям с определенными типами лейкемии, такими как ОЛЛ, врачи рекомендуют лучевую терапию для разрушения ткани костного мозга перед трансплантацией. Операция: Операция часто включает удаление селезенки, но это зависит от типа лейкемии у человека. Трансплантация стволовых клеток: В этой процедуре бригада по лечению рака разрушает существующий костный мозг с помощью химиотерапии, лучевой терапии или того и другого. Затем они вводят новые стволовые клетки в костный мозг, чтобы создать доброкачественные клетки крови. Эта процедура может быть эффективной при лечении ХМЛ. Более молодые люди с лейкемией с большей вероятностью перенесут успешную трансплантацию, чем пожилые люди. Симптомы лейкемии включают следующие: Плохая свертываемость крови: Это может вызвать у человека легкие синяки или кровотечения и медленное заживление. У них также могут развиваться петехии - маленькие красные и пурпурные пятна на теле. Это указывает на то, что кровь не свертывается должным образом. Петехии развиваются, когда незрелые белые кровяные тельца вытесняют тромбоциты, которые имеют решающее значение для свертывания крови. Частые инфекции: Лейкоциты имеют решающее значение для борьбы с инфекциями.Если белые кровяные клетки не работают должным образом, у человека могут часто развиваться инфекции. Иммунная система может атаковать собственные клетки организма. Анемия: По мере того, как становится доступным меньше эффективных красных кровяных телец, у человека может развиться анемия. Это означает, что у них недостаточно гемоглобина в крови. Гемоглобин переносит железо по телу. Нехватка железа может привести к затрудненному или затрудненному дыханию и бледности кожи. Другие симптомы могут включать:
Если печень или селезенка опухают, a человек может чувствовать сытость и меньше есть, что приводит к потере веса. Потеря веса может происходить даже без увеличения печени или селезенки. Головная боль может указывать на попадание раковых клеток в центральную нервную систему (ЦНС). Однако все это может быть симптомами других болезней. Для подтверждения диагноза лейкемии необходимы консультация и обследование. Поделиться на PinterestВрач проведет медицинский осмотр, чтобы помочь диагностировать лейкемию.Врач проведет медицинский осмотр и спросит о личном и семейном анамнезе.Они будут проверять наличие признаков анемии и прощупывать увеличенную печень или селезенку. Они также возьмут образец крови для оценки в лаборатории. Если врач подозревает лейкемию, он может предложить исследование костного мозга. Хирург извлекает костный мозг из центра кости, обычно из бедра, с помощью длинной тонкой иглы. Это может помочь им определить наличие и тип лейкемии. Прогноз для людей с лейкемией зависит от типа. Прогресс медицины означает, что теперь люди могут достичь полной ремиссии с помощью лечения.Ремиссия означает, что больше нет признаков рака. В 1975 году шансы выжить в течение 5 и более лет после постановки диагноза лейкемии составляли 33,4%. К 2011 году этот показатель вырос до 66,8%. Когда человек достигает ремиссии, ему по-прежнему требуется наблюдение, и он может сдать анализы крови и костного мозга. Врачам необходимо провести эти тесты, чтобы убедиться, что рак не вернулся. Врач может решить сократить частоту обследований, если лейкемия не вернется со временем. .Клетки, ткани, функции и болезниНаша иммунная система необходима для нашего выживания. Без иммунной системы наши тела были бы открыты для атак бактерий, вирусов, паразитов и многого другого. Наша иммунная система поддерживает наше здоровье, пока мы дрейфуем сквозь море патогенов. Эта обширная сеть клеток и тканей постоянно ищет захватчиков, и как только враг обнаружен, начинается комплексная атака. Иммунная система распространяется по всему телу и включает в себя множество типов клеток, органов, белков и тканей.Что особенно важно, он может отличить нашу ткань от чужеродной - собственную от чужой. Мертвые и поврежденные клетки также распознаются и удаляются иммунной системой. Если иммунная система сталкивается с патогеном, например, с бактерией, вирусом или паразитом, у нее возникает так называемый иммунный ответ. Позже мы объясним, как это работает, но сначала мы познакомим вас с некоторыми из основных персонажей иммунной системы. Поделиться на PinterestЛейкоцит (желтый), атакующий бактерии сибирской язвы (оранжевый).Белая линия внизу имеет длину 5 микрометров.Изображение предоставлено: Фолькер Бринкманн Белые кровяные тельца также называют лейкоцитами. Они циркулируют в организме в кровеносных и лимфатических сосудах, которые проходят параллельно венам и артериям. Белые кровяные тельца постоянно патрулируют и ищут патогены. Когда они находят цель, они начинают размножаться и посылать сигналы другим типам клеток, чтобы сделать то же самое. Наши лейкоциты хранятся в разных частях тела, которые называются лимфоидными органами.К ним относятся следующие:
Существует два основных типа лейкоцитов: 1.ФагоцитыЭти клетки окружают и поглощают патогены и разрушают их, эффективно поедая их. Существует несколько типов, в том числе:
2. ЛимфоцитыЛимфоциты помогают организму запоминать предыдущих захватчиков и распознавать их, если они снова атакуют. Лимфоциты начинают свою жизнь в костном мозге. Некоторые остаются в костном мозге и развиваются в В-лимфоциты (В-клетки), другие направляются в тимус и становятся Т-лимфоцитами (Т-лимфоцитами). Эти два типа клеток выполняют разные роли:
Иммунная система должна уметь отличать себя от чужого. Он делает это, обнаруживая белки, которые находятся на поверхности всех клеток. Он учится игнорировать свои собственные или собственные белки на ранней стадии. Антиген - это любое вещество, которое может вызвать иммунный ответ. Во многих случаях антигеном является бактерия, грибок, вирус, токсин или инородное тело. Но это также может быть одна из наших собственных ячеек, неисправная или мертвая. Первоначально ряд типов клеток работают вместе, чтобы распознавать антиген как захватчика. Роль В-лимфоцитовКак только В-лимфоциты обнаруживают антиген, они начинают секретировать антитела («антиген» - это сокращение от «генераторы антител»). Антитела - это особые белки, которые связываются со специфическими антигенами. Каждая В-клетка вырабатывает одно специфическое антитело. Например, один может создать антитело против бактерий, вызывающих пневмонию, а другой может распознать вирус простуды. Антитела являются частью большого семейства химических веществ, называемых иммуноглобулинами, которые играют множество ролей в иммунном ответе:
Антитела фиксируют антиген, но не убивают его, а лишь отмечают смерть. Убийство - это работа других клеток, таких как фагоциты. Роль Т-лимфоцитовСуществуют различные типы Т-лимфоцитов: Т-хелперные клетки (Th-клетки) - они координируют иммунный ответ. Некоторые связываются с другими клетками, а некоторые стимулируют В-клетки производить больше антител. Другие привлекают больше Т-клеток или фагоцитов, поедающих клетки. Т-киллеры (цитотоксические Т-лимфоциты) - как следует из названия, эти Т-клетки атакуют другие клетки. Они особенно полезны для борьбы с вирусами.Они работают, распознавая небольшие части вируса снаружи инфицированных клеток и уничтожая инфицированные клетки. Иммунная система каждого человека разная, но, как правило, она становится сильнее в зрелом возрасте, поскольку к этому времени мы подвергаемся воздействию большего количества патогенов и развиваем больший иммунитет. Именно поэтому подростки и взрослые болеют реже, чем дети. После того, как антитело было произведено, его копия остается в организме, так что, если тот же антиген появится снова, с ним можно будет справиться быстрее. Вот почему при некоторых заболеваниях, таких как ветряная оспа, вы получаете их только один раз, поскольку в организме есть антитела к ветряной оспе, готовые и ждущие, чтобы уничтожить их в следующий раз, когда они появятся. Это называется иммунитетом. Есть три типа иммунитета у людей, называемые врожденным, адаптивным и пассивным: Врожденный иммунитетВсе мы рождаемся с некоторым уровнем иммунитета к захватчикам. Иммунная система человека, как и иммунная система многих животных, будет атаковать иностранных захватчиков с первого дня.Этот врожденный иммунитет включает внешние барьеры нашего тела - первую линию защиты от патогенов, например кожу и слизистые оболочки горла и кишечника. Этот ответ более общий и не конкретный. Если патогену удается увернуться от врожденной иммунной системы, срабатывает адаптивный или приобретенный иммунитет. Адаптивный (приобретенный) иммунитетЭта защита от патогенов развивается по мере того, как мы идем по жизни. По мере того, как мы подвергаемся болезням или вакцинируемся, мы накапливаем библиотеку антител к различным патогенам.Иногда это называют иммунологической памятью, потому что наша иммунная система помнит предыдущих врагов. Пассивный иммунитетЭтот тип иммунитета «позаимствован» из другого источника, но не действует бесконечно. Например, ребенок получает антитела от матери через плаценту до рождения и с грудным молоком после рождения. Этот пассивный иммунитет защищает ребенка от некоторых инфекций в первые годы его жизни. ИммунизацияИммунизация вводит человеку антигены или ослабленные патогены таким образом, чтобы человек не заболел, но по-прежнему вырабатывал антитела.Поскольку в организме сохраняются копии антител, оно защищено, если угроза снова появится в более позднем возрасте. Поскольку иммунная система очень сложна, существует множество потенциальных причин, по которым она может пойти не так. Типы иммунных расстройств делятся на три категории: ИммунодефицитыОни возникают, когда одна или несколько частей иммунной системы не функционируют. Иммунодефицит может быть вызван разными причинами, включая возраст, ожирение и алкоголизм. В развивающихся странах недоедание - частая причина.СПИД - это пример приобретенного иммунодефицита. В некоторых случаях иммунодефицит может передаваться по наследству, например, при хронической гранулематозной болезни, когда фагоциты не функционируют должным образом. АутоиммунитетПри аутоиммунных состояниях иммунная система ошибочно нацелена на здоровые клетки, а не на чужеродные патогены или дефектные клетки. В этом сценарии они не могут отличить себя от чужого. Аутоиммунные заболевания включают целиакию, диабет 1 типа, ревматоидный артрит и болезнь Грейвса. ГиперчувствительностьПри гиперчувствительности иммунная система чрезмерно реагирует, повреждая здоровые ткани. Примером может служить анафилактический шок, когда организм реагирует на аллерген настолько сильно, что это может быть опасно для жизни. Иммунная система невероятно сложна и чрезвычайно важна для нашего выживания. Несколько различных систем и типов клеток работают в идеальной синхронности (большую часть времени) по всему телу, чтобы бороться с патогенами и очищать мертвые клетки. .видов рака, которые развиваются у детейТипы рака, которые чаще всего встречаются у детей, отличаются от тех, которые наблюдаются у взрослых. Самые распространенные виды рака у детей:
Другие виды рака у детей редки, но иногда случаются.В очень редких случаях у детей может развиться рак, который гораздо чаще встречается у взрослых. ЛейкемияЛейкозы, представляющие собой рак костного мозга и крови, являются наиболее распространенными видами рака у детей. На их долю приходится около 28% всех онкологических заболеваний у детей. Наиболее распространенными типами у детей являются острый лимфолейкоз (ОЛЛ) и острый миелоидный лейкоз (ОМЛ). Эти лейкозы могут вызывать боль в костях и суставах, усталость, слабость, бледность кожи, кровотечение или синяки, лихорадку, потерю веса и другие симптомы.Острые лейкозы могут быстро расти, поэтому их необходимо лечить (обычно с помощью химиотерапии), как только они обнаруживаются. Для получения дополнительной информации см. Лейкемия у детей. Опухоли головного и спинного мозгаОпухоли головного и спинного мозга являются вторыми по распространенности видами рака у детей, составляя около 26% всех онкологических заболеваний у детей. Есть много типов опухолей головного и спинного мозга, и лечение и перспективы для каждого различаются. Большинство опухолей головного мозга у детей возникают в нижних отделах мозга, таких как мозжечок или ствол мозга.Они могут вызывать головные боли, тошноту, рвоту, помутнение зрения или двоение в глазах, головокружение, судороги, затруднения при ходьбе или обращении с предметами и другие симптомы. Опухоли спинного мозга встречаются реже, чем опухоли головного мозга, как у детей, так и у взрослых. Для получения дополнительной информации см. Опухоли головного и спинного мозга у детей. НейробластомаНейробластома начинается с ранних форм нервных клеток, обнаруживаемых у развивающегося эмбриона или плода. Около 6% детских онкологических заболеваний - нейробластомы.Этот вид рака развивается у младенцев и детей раннего возраста. Это редко встречается у детей старше 10 лет. Опухоль может начаться где угодно, но обычно начинается в животе (брюшной полости), где она проявляется как опухоль. Он также может вызывать другие симптомы, такие как боль в костях и жар. Для получения дополнительной информации см. Нейробластома. Опухоль ВильмсаОпухольВильмса (также называемая нефробластомой ) начинается в одной или, реже, в обеих почках. Чаще всего встречается у детей в возрасте от 3 до 4 лет и редко у детей старшего возраста и взрослых.Это может проявляться в виде припухлости или шишки на животе. Иногда у ребенка могут быть другие симптомы, такие как жар, боль, тошнота или плохой аппетит. Опухоль Вильмса составляет около 5% всех онкологических заболеваний у детей. Для получения дополнительной информации см. Опухоль Вильмса. ЛимфомыЛимфомы начинаются в клетках иммунной системы, называемых лимфоцитами . Эти виды рака чаще всего начинаются в лимфатических узлах или других лимфатических тканях, таких как миндалины или тимус. Они также могут повлиять на костный мозг и другие органы.Симптомы зависят от того, где начинается рак, и могут включать потерю веса, лихорадку, потоотделение, усталость (утомляемость) и шишки (увеличение лимфатических узлов) под кожей в области шеи, подмышек или паха. Двумя основными типами лимфомы являются лимфома Ходжкина (иногда называемая болезнью Ходжкина) и неходжкинская лимфома. Оба типа встречаются у детей и взрослых. Лимфома Ходжкина составляет около 3% всех онкологических заболеваний у детей. Однако это чаще встречается в раннем взрослом возрасте (обычно у людей в возрасте от 20 лет) и в позднем взрослом возрасте (после 55 лет).Лимфома Ходжкина редко встречается у детей младше 5 лет. Этот тип рака очень похож у детей и взрослых, включая то, какие виды лечения работают лучше всего. Неходжкинская лимфома составляет около 5% всех онкологических заболеваний у детей. Она чаще встречается у детей младшего возраста, чем лимфома Ходжкина, но все еще редко встречается у детей младше 3 лет. Наиболее распространенные типы неходжкинской лимфомы у детей отличаются от таковых у взрослых. Эти виды рака часто растут быстро и требуют интенсивного лечения, но они также лучше поддаются лечению, чем большинство неходжкинских лимфом у взрослых. Для получения дополнительной информации см. Неходжкинская лимфома у детей и Лимфома Ходжкина. РабдомиосаркомаРабдомиосаркома начинается в клетках, которые обычно развиваются в скелетные мышцы. (Это мышцы, которые мы контролируем, чтобы двигать части нашего тела.) Этот тип рака может начаться практически в любом месте тела, включая голову и шею, пах, живот (живот), таз, руку или ногу. . Это может вызвать боль, отек (шишку) или и то, и другое.Это наиболее распространенный тип саркомы мягких тканей у детей. На него приходится около 3% онкологических заболеваний у детей. Для получения дополнительной информации см. Рабдомиосаркома. РетинобластомаРетинобластома - это рак глаза. На его долю приходится около 2% детских онкологических заболеваний. Обычно это происходит у детей в возрасте около 2 лет и редко у детей старше 6 лет. Ретинобластомы обычно обнаруживаются, потому что родители или врач замечают, что глаз ребенка выглядит необычно.Обычно, когда вы светите в глаз ребенка (или делаете снимок со вспышкой), зрачок (темное пятно в центре глаза) выглядит красным из-за крови в сосудах в задней части глаза. В глазу с ретинобластомой зрачок часто выглядит белым или розовым. Для получения дополнительной информации см. Ретинобластома. Рак костейРаковые образования, начинающиеся с костей (первичный рак костей), чаще всего возникают у детей старшего возраста и подростков, но они могут развиться в любом возрасте. На их долю приходится около 3% детских онкологических заболеваний. У детей встречаются два основных типа первичного рака костей: Остеосаркома чаще всего встречается у подростков и обычно развивается в областях, где кость быстро растет, например, около концов костей ног или рук. Это часто вызывает боль в костях, которая усиливается ночью или при физической активности. Это также может вызвать отек в области вокруг кости. Саркома Юинга - менее распространенный тип рака кости. Чаще всего встречается у подростков.Наиболее частыми местами для его начала являются кости таза (бедра), грудная клетка (например, ребра или лопатки) или середина костей ног. Симптомы могут включать боль в костях и отек. Для получения дополнительной информации см. Остеосаркома и семейство опухолей Юинга. .Дефицит железа - дети - Better Health ChannelЖелезо - важный диетический минерал, который участвует в различных функциях организма, включая перенос кислорода в крови. Это важно для обеспечения энергией повседневной жизни. Железо также жизненно важно для развития мозга.Младенцы, дети ясельного возраста, дошкольники и подростки подвержены более высокому риску дефицита железа, в основном из-за повышенной потребности в железе в периоды быстрого роста. Без вмешательства у ребенка, чья диета не обеспечивает его достаточным количеством железа, в конечном итоге разовьется железодефицитная анемия.Обратитесь к врачу, если подозреваете, что у вашего ребенка дефицит железа. Железо может быть токсичнымЖелезо токсично в больших дозах. Избегайте соблазна самостоятельно поставить диагноз и давать ребенку препараты железа, отпускаемые без рецепта, потому что передозировка железа может привести к смерти. Для младенцев и детей раннего возраста безопасным верхним пределом является 20 мг в день - большинство добавок железа содержат около 100 мг на таблетку. Важно хранить добавки с железом в плотно закрытых крышках и в недоступном для детей месте, поскольку дети часто принимают таблетки железа за леденцы. Если вы подозреваете передозировку железа, немедленно позвоните своему врачу или в Информационный центр по ядам штата Виктория по телефону 13 11 26 или обратитесь в отделение неотложной помощи местной больницы. Симптомы железодефицитной анемииПризнаки и симптомы железодефицитной анемии у детей могут включать:
Причины дефицита железа у детейОсновные факторы риска развития дефицита железа у детей включают:
Рекомендации для родителей - младенцыНекоторые советы по предотвращению дефицита железа у детей младше 12 месяцев включают:
Рекомендации для родителей - детей раннего возрастаДля предотвращения дефицита железа у детей ясельного и дошкольного возраста:
Рекомендации для родителей - подростковЧтобы предотвратить дефицит железа у подростков:
Диагностика дефицита железаВажно обратиться к врачу, если вы подозреваете, что у вашего ребенка дефицит железа. Диагностика направлена на исключение других заболеваний, которые могут иметь похожие симптомы, например целиакии. Методы диагностики включают:
Лечение дефицита железаЛечение может включать:
Куда обратиться за помощью
Что следует помнить
Контент-партнерЭта страница была подготовлена после консультаций и одобрена: Университет Дикина - Школа физических упражнений и диетологии Последнее обновление: Февраль 2020 г. Контент страницы в настоящее время проверяется.Контент на этом веб-сайте предоставляется только в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте.Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте. . |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||