|
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Лейкоциты у грудного ребенка в крови норматаблица по возрасту, у новорожденныхЧисло белых клеток крови имеет большое значение для выявления у ребенка разных заболеваний. Поэтому родителям стоит знать, сколько лейкоцитов должно быть у малышей в норме, что такое лейкоцитоз в крови у ребенка и почему число таких клеток может понижаться. Роль лейкоцитов и их видыЛейкоцитами или белыми тельцами называется группа клеток крови, обеспечивающая защиту детского организма от разных внешних воздействий. В отличие от других кровяных клеток лейкоциты неоднородны и представлены разными видами:
Что влияет на количество лейкоцитовЧисло белых клеток крови может меняться в зависимости от:
Как определяют число лейкоцитовОпределение количества белых кровяных клеток происходит во время клинического анализа крови одновременно с подсчетом числа эритроцитов, тромбоцитов, определением уровня гемоглобина, СОЭ, гематокрита и других показателей. Кровь для такого анализа зачастую берут из пальца, но в некоторых случаях оценивается венозная кровь, а у новорожденного младенца забор крови может проводиться из пятки.
Как сдавать анализЧтобы число лейкоцитов в результате анализа отвечало реальной картине, важно учитывать следующие моменты:
Таблица по возрастуЧисло белых кровяных клеток в норме у детей разного возраста представлено такими показателями: Лейкоциты выше нормыЕсли в анализе крове определили много лейкоцитов и показатель превышает нормальный, такое состояние называют лейкоцитозом. Он бывает и при заболеваниях, и при воздействии некоторых внешних факторов, не представляющих опасности для детей. Также немаловажным для оценки лейкоцитоза является определение его выраженности, поскольку она напрямую связана с активностью патологического процесса. В следующем видеоролике доктор Комаровский попытается дать ответ на вопрос, что означает повышение лейкоцитов в анализе крови. Причины лейкоцитозаКак уже отмечалось выше, большое количество лейкоцитов может наблюдаться при неопасных состояниях, например, после физической нагрузки, стресса, плача, испуга, горячей ванны или приема пищи. Патологический лейкоцитоз у детей диагностируют:
Симптомы лейкоцитозаУ многих детей лейкоцитоз проявляется лихорадкой, сниженным аппетитом, слабостью, головокружениями, потливостью, усталостью, плохим сном, болезненностью в суставах и мышцах, уменьшением массы тела и другими симптомами, характерными для инфекционных болезней, отравлений, рака, хронических воспалительных заболеваний и прочих патологий, сопровождающихся высокими лейкоцитами. Как уменьшить уровень лейкоцитовПри выявлении лейкоцитоза в анализе крови врач направит ребенка на дополнительные обследования, ведь такое состояние является признаком наличия в детском организме воспалительного процесса. Как только причина высоких лейкоцитов будет обнаружена, ребенку предпишут нужное лечение, а когда малыш поправится, уровень белых кровяных клеток нормализуется. Лейкоциты ниже нормыЕсли в бланке анализа крови отмечено, что лейкоцитов меньше, чем должно быть в этом возрасте, это называют лейкопенией. Данное состояние редко бывает у здоровых детей и зачастую свидетельствует о присутствии какого-то заболевания. Главной опасностью лейкопении является ослабление защитных сил детского организма, ведь лейкоцитов, способных бороться с вирусами, паразитами, аллергенами, бактериями и прочими вредоносными факторами, становится недостаточно. Причины лейкопенииУменьшение количества белых кровяных телец наблюдают:
Симптомы лейкопенииНикаких характерных признаков лейкопении нет, однако такое состояние грозит ребенку «присоединением» инфекции, которая будет проявляться лихорадкой, тахикардией, слабостью, увеличением лимфоузлов, головными болями и прочими симптомами. Что делатьПри случайном выявлении лейкопении следует дополнительно обследовать ребенка. Если показатель уменьшен незначительно и это связано с гиповитаминозом, терапия ограничивается применением витаминных препаратов и коррекцией рациона. При обнаружении какого-то серьезного заболевания ребенку назначают подходящее лечение. В течение некоторого времени после выздоровления число лейкоцитов восстанавливается до возрастной нормы. Посмотрев следующий видеоролик можно узнать больше о том, насколько важны лейкоциты в крови и чем чреваты отклонения от нормы. Таблица норм лейкоцитов в крови у детей и причины их низких и повышенных значенийБелые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса. Общие сведенияОтвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя. Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования. Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии. Виды лейкоцитовВ настоящее время принято различать 5 основных групп:
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания. Норма лейкоцитов в крови у детей в таблице
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента. Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности. В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
Что это значит, если у ребенка повышены лейкоциты в крови?Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины. Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов. Расшифровка лейкоцитарной формулыИзменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией. Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг. Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток. Моноциты повышаются при:
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами. Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок. Читайте далее: Лейкоцитарная формула крови — расшифровка у взрослых и детей, нормы показателей Симптомы лейкоцитозаЛейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
Низкие лейкоциты в крови у ребенкаРодителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
Подготовка к анализуКлеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток. Подводим итогиСледует подчеркнуть, что:
Читайте далее: Лейкоциты в кале у ребенка – норма и причины повышения Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности "микробиолог". Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе "Бактериология". Лауреат всероссийского конкурса на лучшую научную работу в номинации "Биологические науки" 2017 года. Автор многих научных публикаций. Подробнее Лейкоцитоз у новорожденных : причины, симптомы, диагностика, лечениеЛечение лейкоцитоза у новорожденных не проводится по причине того, что превышение нормы показателей лейкоцитов не является самостоятельной болезнью. Лечение лейкоцитоза – это скорее лечение первопричины, которая провоцирует сдвиг в лейкограмме. Терапевтические назначения напрямую связаны с видом патологии, заболевания и его этиологии, зависит от состояния ребенка на момент рождения и выявления патологического процесса, и с другими факторами. Воспалительные процессы в разных формах и стадиях лечатся специфическими препаратами, которые не несут побочных действий, инфекции купируются группой антибиотиков последнего поколения, преходящий физиологический лейкоцитоз в принципе не подлежит лечению и не требует каких-либо медицинских процедур. Немного подробнее о лечении лейкоцитоза у новорожденных в зависимости от вида и выявленного состояния, заболевания:
В более серьезных ситуациях, когда есть угроза здоровью и жизни младенца могут быть назначены – цитостатики (химиотерапия), лейкофорез, плазмофорез и другие процедуры, связанные с заболеваниями крови и кроветворящих органов. ЛекарстваЛекарства, которые могут быть назначены для снижения уровня лейкоцитов, выбираются с учетом выявленного заболевания, психометрических параметров младенца и тяжести состояния его здоровья. Следует помнить, что иммунная система новорожденного только формируется и еще не способна функционировать как полноценная защита, в том числе и от медикаментозного отравления. Поэтому лекарства для младенцев подбираются очень осторожно и только в случаях, когда перед врачом стоит выбор - дать возможность развиться и работать иммунитету, или же сохранить здоровье и жизнь в целом. Также следует помнить, что почти вся группа антибиотиков способна угнетать специфическое звено иммунитета и подавлять неспецифическое сопротивление (резистентность) к инфекционным возбудителям. Эта информация особенно важна в терапии новорожденных, так как их защитная система несовершенна и обладает низким уровнем сопротивляемости. Рассмотрим некоторые виды лекарств, показания к их назначению, дозировки и возможные последствия их приема.
Характеристики лекарств, которые потенциально могут использоваться в лечении воспалений, инфекций у новорожденных:
Цефалоспорины 2 поколения для новорожденных противопоказаны и не назначаются в отличие от цефтриаксона, который относится уже к третьему поколению этой категории. Клафоран, цефтриаксон способны купировать штаммы стафилококка золотистого, эпидермальные инфекции, менингококка. Чаще всего эту группу препаратов назначают как дополнение к пенициллиновой группе, спустя 7 дней после первичной терапии как стабилизационное мероприятие. Наиболее результативна подобная методика при выявлении генерализованного инфекционного воспаления, менингита бактериальной этиологии. Дозировка: новорожденные до 14-го дня жизни – один раз в сутки в дозе, не превышающей 20-50 мг/кг массы малыша. Продолжительность курса, как правило, не превышает 7 дней. Возможные побочные реакции – высыпания аллергического характера, повышение температуры тела, полиморфная эритема, диарея, рвота. Довольно часто организм младенца реагирует на антибиотики такого ряда лейкоцитозом, что считается нормальным показателем сопротивляемости иммунитета.
ВитаминыВитамины в терапии новорожденных почти не используются, особенно, если речь идет о лейкоцитозе. Если малыш рождается без видимых отклонений в развитии, без патологий и получает грудное молоко, дополнительные витамины ему не требуются. Весь комплекс витаминов и микровеществ он получает из материнского молока либо искусственных молочных смесей. Исключением может быть дефицит холикальциферола (витамина Д), его недостаток чреват рахитом, хрупкостью и уязвимостью костно-мышечной системы младенца. Также новорожденный может испытывать потребность в дополнительном количестве витамина К, это случается на фоне приема антибиотиков или стероидных препаратов. Необходимая доза для новорожденных – 11-12 мкг, если филлохинона (витамина К) не хватает, ребенку грозят геморрагические кровоизлияния. Дефицит витаминов может восполняться как приемом дополнительного питания ( сухие смеси), так и с помощью рационального, сбалансированного питания матери, дающей ребенку все необходимое в виде грудного вскармливания. Витамины для новорожденного, у которого выявили лейкоцитоз:
Отметим, что в природе не существует витаминов, которые способны снизить или повысить уровень лейкоцитов в крови младенца. Если врач диагностирует авитаминоз у новорожденного, это скорее свидетельствует о дефиците витаминов у матери, в том числе в грудном молоке. Следовательно, принимать витаминные препараты нужно кормящей женщине, конкретную дозировку, режим приема назначает лечащий гинеколог или педиатр, наблюдающий за развитием новорожденного. Физиотерапевтическое лечениеФизиотерапевтическое лечение новорожденных, у которых определен лейкоцитоз, обычно не назначается. Это объяснимо свойствами процедур, аппаратуры, которые не оказывают влияния на уровень лейкоцитов. В педиатрии физиотерапия считается довольно популярным методом поддерживающей терапии. Такие процедуры практически не имеют побочного действия, безопасны, результативны при их грамотном назначении. Целевое воздействие на системы и органы малыша могут быть хорошим, общеукрепляющим приемом, позволяющим восстановить здоровье младенца после заболевания. Тем не менее, при лейкоцитозе физиотерапевтическое лечение не используется по причине таких противопоказаний:
Физиотерапевтическое лечение как общеукрепляющие процедуры часто назначаются недоношенным детям в стадии их адаптации, когда масса тела находится уже в пределах нормы, организм стремится к восстановлению. Правила физиотерапевтических процедур для новорожденных:
Показания для физиотерапевтического лечения новорожденных определяет врач-акушер, учитывая анамнез, анатомические и физиологические показатели, уровень нервной возбудимости, наличие возможных отклонений от норм, в том числе в формуле крови. Что может быть назначено малышу в качестве физиотерапии?
Народное лечениеНародное лечение и статус новорожденного в принципе не должны рассматриваться вместе в рамках серьезного обсуждения. Особенно, если речь идет о новорожденном младенце, у которого определены повышенные лейкоциты. Изменения состава крови в принципе не являются болезнью, которую нужно лечить, в том числе и народными методами. Это диагностический критерий, один из многих, указывающий как на физиологический, временный фактор, так и возможное заболевание. Тем не менее, встречаются «любопытные» мамы, продолжающие экспериментировать и применять всевозможное народное лечение к своему малышу. Поэтому стоит еще раз напомнить, что такой лейкоцитоз, как он проявляется, о чем говорит и можно ли его устранить с помощью народных методов и рецептов. Повышенные лейкоциты – это прежде всего признак защитных функций организма, ответ на различные, дискомфортные для малыша, факторы. Лейкоцитоз может быть временным, таким, который считается физиологически допустимым и патологическим.
Если лейкоцитоз у новорожденных обусловлен инфекцией, воспалением, другими серьезными болезнями, лечение первопричины назначает врач. Это правило в отношении терапии новорожденных младенцев должно быть незыблемым. Ни советы подруг, знакомых, родителей, ни, тем более, рекомендации из сети Internet, не могут считаться приемлемыми в качестве терапии малыша. Народное лечение может применяться только с разрешения врача-акушера и чаще всего это может быть наружный способ применения фитотерапии. Например, купания в отваре трав, примочки, обтирания салфеткой, смоченной в травяном настое. Внутреннее применение фитосредств ограничивается питьем укропной воды при повышенном метеоризме. Пожалуй, это все, что можно применять как народное лечение для новорожденного ребенка. Что касается лейкоцитоза, его невозможно устранить или нейтрализовать с помощью фитолечения, более того, бесконтрольное применение таких способов может навредить малышу. Взрослые пациенты, у которых повышены лейкоциты в анализе крови, могут пробовать дополнительные к базовой терапии средства, в том числе из категории «народное лечение». Рецепты:
Помочь справиться с негативными факторами, вызывающими лейкоцитоз у новорожденных, может либо устранение причины физиологического характера (пищевой режим, полноценное питание, комфортная окружающая среда, тепло), либо медикаментозное лечение. Также укрепить защитные функции иммунитета ребенка может кормление материнским молоком. В нем находится достаточно веществ, способствующих нормальному формированию органов, тканей, желудочно-кишечного тракта, включая клеточное и гуморальное звено иммунной системы. [56], [57], [58], [59], [60], [61], [62], [63], [64], [65] Лечение травамиЛечение травами ребенка в возрасте от рождения до полугода (вплоть до 1 года) чаще всего не используется. Исключением может быть наружное применение травяных отваров, настоев (купание), компрессы, реже – питье специального отвара семян укропа при избыточном газообразовании. При лейкоцитозе лечение травами не применяется, однако, нужно учитывать влияние состава грудного молока на защитные функции организма младенца. То есть, кормящая мама может попробовать добавить в рацион фитосредство, если это действительно улучшит качество молока. Следовательно, лечение травами матери косвенно может воздействовать на состояние здоровья новорожденного. Рецепты, которые входят в категорию «лечение травами», следует внимательно изучать и проверять, лучше в сотрудничестве с лечащим врачом- акушером. Нельзя забывать, что миф о безопасности траволечения – это действительно миф. Существует немало растений, способных нанести вред организму, в том числе довольно серьезный. Рассмотрим несколько способов фитолечения, применения растительных настоев, отваров:
Кормящей маме перед приемом отвара березовых листьев и почек необходимо проконсультироваться с педиатром и своим гинекологом. Березовые почки – это довольно сильное средство, поэтому назначение дозы, режима приема отвара все же следует доверить доктору. ГомеопатияГомеопатия с одной стороны считается популярным и безопасным методом, с другой - до сих пор малоизученным и не общепринятым способом традиционного лечения. Гомеопатия и лейкоцитоз – это сочетание, которое редко встречается в практике педиатров-неонатологов. Возможно, это объяснимо тем, что гомеопатические препараты чаще назначаются детям более старшего возраста. Что касается новорожденных, то им дают шанс справиться с повышенным уровнем лейкоцитов самостоятельно, с помощью формирующейся иммунной системы. Тем не менее, врачи-гомеопаты утверждают, что их лекарственные формы эффективны в лечении многих заболеваний, в том числе болезней новорожденных младенцев. Подбор гомеопатии для грудных малышей – дело серьезное, требующее детальной информации о самом ребенке, а также и о его родителях. Главным принципом для гомеопата традиционно является правило - минимальная доза и максимально быстрый эффект. Опытный врач обязательно расспросит маму и отца о состоянии их здоровья, затем обо всех особенностях младенца, о его анатомо-физиологических параметрах. Также необходим и визуальный осмотр новорожденного для конкретизации выбора препарата, дозы и курса лечения. Какие проблемы новорожденного может решить гомеопатия?
Гомеопатия в лечении провоцирующих лейкоцитоз заболеваний – это ответственность, знания и практический опыт врача-акушера. Самостоятельное применение гомеопатических лекарственных средств недопустимо так же, как и самолечение другими медикаментами, особенно, если речь идет о здоровье новорожденного малыша. причины повышенного уровня лейкоцитов, у новорожденного, у грудничкаУровень лейкоцитов, определяемый при клиническом анализе крови ребенка, показывает состояние иммунной системы детей. Его повышение, называемое лейкоцитозом, помогает диагностировать разные заболевания, поэтому родителям стоит знать, какие проблемы со здоровьем ребенка могут вызвать лейкоцитоз и что предпринять, если анализ крови дочки или сына показал завышенное число белых клеток крови. Какой уровень лейкоцитов считают повышеннымВ норме максимальный уровень лейкоцитов наблюдается у новорожденных, а затем он постепенно понижается. Верхней границей нормального показателя в разном возрасте считают: Если результат в бланке анализа ребенка превышает такие цифры, это считают лейкоцитозом. Такое повышение является поводом для дополнительного обследования с целью выявить причину более высокого числа белых телец, а также их соотношения, называемого лейкоцитарной формулой. Причины повышенного уровня лейкоцитовБелые кровяные клетки могут быть повышенными как при заболеваниях, так и у здоровых детей, на которых воздействовали некоторые факторы. В большинстве случаев повышение лейкоцитов при заболевании обусловлено активизацией иммунной системы ребенка, что зачастую происходит при инфекциях, аутоиммунных процессах, травмах и других проблемах. Подробнее о причинах повышенного уровня лейкоцитов в крови у малыша расскажет Доктор Евгений Комаровский: Физиологический лейкоцитозНеопасное повышение числа белых клеток крови наблюдается:
Если на ребенка повлиял любой из этих факторов, ничего предпринимать не нужно, поскольку лейкоциты вернутся в норму самостоятельно через несколько часов. Их воздействие важно учитывать, когда проводится забор крови для общего анализа. Заболевания, при которых лейкоциты повышеныЕсли анализ крови был сделан по правилам, повышение лейкоцитов будет указывать на патологический процесс в организме ребенка. Показатель выше нормы характерен для таких патологий:
Также повышенный уровень лейкоцитов выявляют у деток, которые перенесли операцию. Пока ребенок восстанавливается, лейкоциты в его крови будут повышенными. Изменения лейкоцитарной формулыВрачи оценивают не только общее количество лейкоцитов и его повышение, но также и соотношение разных форм белых клеток крови, поскольку лейкоцитоз указывает на инфекцию, но без оценки лейкоцитарной формулы нельзя понять, о какой именно инфекции идет речь. На это делает акцент и популярный врач Комаровский. К примеру, если эозинофилы и лейкоциты повышены у ребенка (такой результат анализа называют эозинофилией), это подскажет врачу, что нужно искать аллергию и обследовать малыша на наличие глистов. В ситуации, когда моноциты и лейкоциты повышены у ребенка (это называют моноцитозом), в первую очередь нужно исключить мононуклеоз.
Наиболее частыми причинами повышения числа отдельных форм лейкоцитов являются: СимптомыКогда лейкоциты у ребенка повышены, это нередко проявляется:
Что делатьЕсли в крови ребенка определили лейкоциты выше нормы, это не остается без внимания врача и требует более детального обследования, особенно при наличии каких-либо жалоб. Сам по себе лейкоцитоз не является заболеванием, а лишь выступает одним из признаков того, что в организме малыша имеется воспалительный процесс.
Как сдавать анализ крови, чтобы показатель был достовернымЧтобы число белых кровяных клеток отвечало реальной картине, ребенок перед сдачей анализа не должен принимать пищу. Если речь о грудничке, то после кормления должно пройти минимум 2 часа. Из напитков ребенку следует давать лишь питьевую воду, так как она не влияет на показатели крови. Важно также исключить физическую нагрузку и переживания. Если анализ сдается в поликлинике, с ребенком туда следует прийти заблаговременно, дав малышу 10-15 минут отдохнуть в коридоре. Также перед забором крови нужно успокоить ребенка, чтобы он не боялся манипуляции, и это не сказалось на уровне лейкоцитов. Подробнее об общем анализе крови смотрите в передаче доктора Комаровского. Расшифровка общего анализа крови у ребёнка самостоятельно. Советы.Для начала запомним несколько важных вещейПервое: не надо сдавать анализы «просто так». Для этого всегда должна быть веская причина — болезнь или период скрининга. Каждый прокол кожи — это стресс для ребёнка, особенно маленького. Любой стресс замедляет развитие малыша и приводит к нарушению метаболизма, пусть и на короткое время. Второе: результаты анализов — это просто цифры, которые говорят вам и врачу, что в такой-то день и время кровь ребёнка выглядела именно таким образом. Всё. Сейчас, возможно, в крови у малыша всё совсем не так. Кровь — жидкость, не имеющая постоянного состава. Она меняется каждую минуту, если не секунду. Увидев результат, выходящий за пределы нормы, не паникуйте сразу. Возможно, это — случайность или ответ на какое-то кратковременное воздействие. К примеру, ребёнок сильно боялся сдавать кровь и плакал. В результате у него выработалось очень много стрессовых гормонов, которые повлияли на общий состав крови. Или накануне малыш съел приличную порцию сладкого, а может быть — жирного. Всё имеет значение. Поэтому врач, увидев отклонение анализов от нормы, обязательно назначит дообследование, хотя бы повторный анализ крови через 2-3 недели. И если ситуация не изменится, тогда будет думать, что делать. Третье: проведите забор крови максимально комфортно для ребёнка. Чтобы не было испуга, слёз и криков. Подготовьте его к этому событию, приведите в пример мужество друзей и любимых киногероев, родственников. Тогда шансов на достоверность результатов будет больше. А теперь познакомимся с показателями клинического анализа крови. ГемоглобинГемоглобин захватывает из лёгких и переносит кислород к органам и тканям человека. Состоит из белка и железа. Если железа недостаточно, говорят о железодефицитной анемии и фиксируют снижение уровня гемоглобина в крови. Гемоглобин в результатах может быть обозначен как: Таблица № 1: Нормы гемоглобина у детей разного возраста по данным ВОЗ Всемирная организация здравоохранения считает нормальным достаточно широкий диапазон данных для детей даже одного и того же возраста. У детей, находящихся только на грудном вскармливании, гемоглобин обычно ниже, чем у их сверстников-искусственников. Природа этого явления до конца не изучена, однако патологией такое снижение уровня гемоглобина в крови у грудничков уже не считают. Читаем результат: ЭритроцитыЭритроциты — клетки крови человека (красные кровяные тельца), напоминающие сильно сплюснутые с двух сторон шарики. В них содержится тот самый гемоглобин, который переносит кислород. Эритроциты в результатах обозначают:
Таблица № 2: Содержание эритроцитов в норме С двух месяцев и примерно до двух лет содержание эритроцитов несколько ниже в связи с особенностями детского организма. Читаем результат: Цветной (цветовой) показатель кровиЦветовой показатель (ЦП) крови показывает относительное содержание гемоглобина в эритроцитах. То есть, сколько гемоглобина находится в эритроците по сравнению с нормальными величинами. Для определения ЦП используют формулу: 3х гемоглобин (г/л)/эри, где эри — три первые цифры в числе, показывающем количество эритроцитов в крови. Пример: у ребёнка гемоглобин =100г/л, а эритроциты 3,0х1012/л, тогда его ЦП = 3х100/300 = 1,0. Нормой считается ЦП от 0,85 до 1,15. Снижение ЦП говорит об анемии или наследственном заболевании. Сейчас в крупных лабораториях этот показатель не определяют. Вместо него используют эритроцитарные индексы. Эритроцитарные индексыMCVMCV (Mean Cell Volume) переводится как средний объём эритроцита. Это, фактически, величина эритроцита. Может измеряться в микрометрах (мкм), но чаще — в фемтолитрах (фл). Таблица № 3: Нормы МСV В зависимости от размеров, эритроциты называют:
Читаем результат: MCHMCH (mean corpuscular hemoglobin) показывает сколько гемоглобина содержится в каждом усреднённом эритроците. Это современный более точный аналог цветового показателя. Разница одна: результаты цветового показателя определяются в условных единицах, а MCH — в пикограммах. Таблица № 4: нормы MCH Повышение МСН называют гиперхромией, а понижение — гипохромией. Читаем результаты: MCHCMCHC показывает среднюю концентрацию гемоглобина во всех эритроцитах сразу. Показатель рассчитывает анализатор, который может быть неправильно настроен. Таблица № 5: MCHC у детей Внимание! Результаты определения этого индекса могут отличаться в разных лабораториях. Смотрите нормы именно вашей лаборатории! Расшифровка: ТромбоцитыТромбоциты тоже относятся к красным клеткам крови. Они выглядят как небольшие пластинки. Их основная цель — нормальная свертываемость крови. Тромбоциты в результатах анализов обозначают: Таблица № 6: нормы тромбоцитов у детей Различают:
Расшифровываем результаты: В современных лабораториях определяют ещё и тромбоцитарные индексы. Тромбоцитарные индексыТромбоцитарные индексы определяются только при заборе крови из вены в современных лабораториях. MPVMPV — от английского «mean platelet volume», что означает «средний объем тромбоцитов». Молодые тромбоциты более крупные. Они рождаются и живут не более двух недель, с возрастом становясь всё меньше. Нормальным считается, когда: 90% тромбоцитов имеют значения средние, а 10% - меньшие или большие. Анализатор строит кривую. Если она сдвигается влево — в крови преобладают незрелые тромбоциты (крупные), если вправо — старые (мелкие). Нормальные показатели MPV 7,4 — 10,4 фл. Что означает повышение и понижение MPV: PDWPDW — относительная ширина распределения тромбоцитов по объёму. То есть, измеряется объём тромбоцитов и их распределяют в группы. Абсолютное большинство тромбоцитов должны иметь стандартный объём. Допускается «нестандарт» у 10-17%. PDW выше и ниже нормы: PctPct, от английского platelet crit, означает «тромбокрит», то есть — сколько тромбоцитов находится в цельной крови. Результат получают в процентах. Нормальные значения находятся в границах 0,15-0,35%. Если есть отклонения: P-LCRP-LCR — это индекс, обозначающий число больших тромбоцитов в анализе крови. Определяется в процентах. В норме его пределы 13-43%. Имеет значение только вместе с анализом всех тромбоцитарных коэффициентов. Нормы зависят от конкретной лаборатории. ЛейкоцитыЛейкоциты это целая группа клеток, отличающихся по форме, размерам и по своим свойствам. Все они защищают наш организм от инфекций, вызванных бактериями, вирусами и другими чужеродными агентами. Поэтому общее количество лейкоцитов имеет существенное диагностическое значение. Упрощённо лейкоциты можно считать солдатами, стоящими насмерть на страже границ нашего организма. Предотвращая проникновение врага, они гибнут, существуя всего 10-12 дней. Постоянно организм восполняет эти потери, производя новые клетки в костном мозге, селезёнке, лимфоузлах и миндалинах. В анализах лейкоциты обозначают как:
Нормы лейкоцитов у детей: Что означает, если лейкоциты повышены или понижены: Лейкоциты разнородны, поэтому врачи всегда учитывают не только их количество, но и показатели так называемой лейкоцитарной формулы, в которой различают: эозинофилы, нейтрофилы, базофилы, моноциты и лимфоциты. ЭозинофилыЭозинофилы — разновидность лейкоцитов, по которым доктора судят о наличии или отсутствии аллергической реакции у ребёнка. Эозинофилы входят в состав лейкоцитарной формулы, а потому их считают в процентах. То есть, сколько процентов лейкоцитов (из всех) является эозинофилами. Лаборатория обозначает так:
Нормы эозинофилов в крови ребёнка Обычно врачи не считают эозинофилы до единиц, а рассуждают так:
При каких заболеваниях повышаются эозинофилы у ребёнка? БазофилыБазофилы относятся к лейкоцитам и играют в организме человека важную роль. Они первыми реагируют на появление чужаков, пытаясь если не нейтрализовать их, то хотя бы остановить, пока не прибудет «подкрепление». Базофилы «набрасываются» на аллергены и яды, идут в места воспалительной реакции, помогая восстанавливать кровоток. Лаборатории обозначают базофилы как:
В норме количество базофилов у детей колеблется от 0,5 до 1% или, в абсолютных числах, 0,01 млрд/л. ЛимфоцитыЛимфоциты — это тоже разновидность лейкоцитов. Их много и они занимаются сразу несколькими делами:
Лимфоциты делятся на:
Лимфоциты в лабораторном анализе обозначают как:
Нормы лимфоцитов у детей разного возраста: Лимфоциты считают в процентах от общего числа лейкоцитов, однако иногда можно увидеть в анализах и абсолютные числа. В этом случае нормой считают интервал от 1 до 4 млрд в литре. Подсчитать абсолютное количество лимфоцитов можно самостоятельно (если вас тревожит тот факт, что процентное соотношение выше возрастной нормы). Для этого существует формула: ЛК х ЛФ% = ЛФ. То есть, вы смотрите — сколько у ребёнка в анализе лейкоцитов и умножаете это число на проценты лимфоцитов (умножаете на число лимфоцитов и делите на 100), получаете сколько лимфоцитов в абсолютных числах есть у ребенка сейчас. И если это значение укладывается в норму — беспокоиться сильно не надо. Пример: у ребёнка 4,0 млрд лейкоцитов, а лимфоцитов 40%. Значит 4 млрд умножаем на 40 и делим на 100, получается 1,6 млрд. Это укладывается в норму. Что означает, если лимфоцитов больше или меньше нормы? В анализе могут быть указаны атипичные лимфоциты. В норме их должно быть не более 6%. МоноцитыМоноциты — тоже представители группы лейкоцитов. Это очень интересные клетки, которые в крови живут всего 2-3 дня, а затем превращаются в тканевые макрофаги, где приобретают способность самостоятельно двигаться, напоминая крупных амёб. Они не просто двигаются, а, подобно дворникам, очищают ткани от вего ненужного и чужеродного — повреждённых и перерождённых (опухолевых) клеток, бактерий и вирусов. А ещё они вырабатывают интерферон — средство, помогающее справиться с возбудителями разных заболеваний. В анализах моноциты обозначают как:
Чаще всего результаты анализов выдаются в процентах. Нормы моноцитов у детей: Причины повышения и понижения моноцитов у детей Скорость оседания эритроцитовОчень простой тест, который используют практически все лаборатории. Кровь набирается в узкую пробирку, которая устанавливается вертикально. Практически сразу жидкость разделяется на две фракции: тяжёлые эритроциты опускаются вниз. На сколько миллиметров они опустятся за час — такой результат и будет написан в анализе. В анализе этот показатель обозначается как: Нормы СОЭ у детей СОЭ: причины понижения и повышения у детей Это нужно знать обязательно!Общий анализ крови — важный этап контроля здоровья ребёнка и верной диагностики. Однако кровь — динамическая, постоянно меняющаяся жидкость. Она чутко реагирует на все изменения питания, двигательной активности и даже самочувствия ребёнка. Поэтому сдавать кровь на анализ следует с соблюдением следующих правил:
Что делать, если есть отклонения в общем анализе крови ребёнка?
Знаете ли вы, что в некоторых лабораториях специально устраиваются очереди на 20 минут, чтобы дети сидели спокойно и анализы были более достоверными? Общий анализ крови ребенка. Расшифровка результатов, норма, причины отклоненийОбщий анализ крови — одна из наиболее востребованных медицинских услуг для определения программы лечения. Сколько стоит услуга? Нарушение обмена белков и аминокислот – одна из причин снижения иммунных функций организма и возникновения множества других серьезных заболеваний. Узнать больше... Содержание в крови специфических белков может указывать на наличие того или иного заболевания. Узнать больше... Глюкоза является одним из центральных метаболитов обменных процессов в организме. Отклонение от нормы ее содержания в крови представляет угрозу не только здоровью, но и жизни человека. Как узнать уровень глюкозы? Некоторые медицинские центры предлагают бесплатные консультации специалиста по оказываемым услугам. Записаться... Для того чтобы результаты анализов были максимально достоверными, необходимо правильно подготовиться к их сдаче. Как подготовиться? Сэкономьте на медицинском обследовании, став участником специальной дисконтной программы. Узнать больше... Контроль качества клинических лабораторных исследований, осуществляемый по международным стандартам, – весомый аргумент при выборе лаборатории. Подробнее... Общий анализ крови (сокращенно ОАК), пожалуй, самый распространенный вид лабораторной диагностики, который дает возможность сделать первые выводы о состоянии больного. В педиатрии это исследование играет особую роль, ведь маленькие пациенты часто попросту не могут подробно рассказать о своих жалобах. Несколько миллилитров крови, взятой из пальца, позволяют подтвердить подозрение на инфекцию или, напротив, исключить некоторые предположения о возможных причинах болезни ребенка. А повторный анализ крови является надежным способом оценить эффективность лечения малыша. Особенности анализа крови детейВажно и то, что сложной подготовки к процедуре не требуется: общий анализ крови назначается даже при экстренном поступлении в больницу. Однако если спешки нет, то для получения объективных результатов лучше соблюдать некоторые правила. Главное — не кормить и не поить детей перед посещением лаборатории, это искажает некоторые показатели. Оптимально сдавать кровь рано утром, чтобы малыш не успел проголодаться. Также важно настроить ребенка на процедуру, чтобы он не нервничал перед уколом, поскольку сильный стресс влияет на свойства крови. Кровь для общего анализа у детей берут из пальца. Важно знать! Показатели общего анализа крови ребенкаКровь — сложная по составу жидкость, которая состоит из жидкой части и форменных элементов — клеток, отвечающих за транспорт кислорода и выполняющих защитные функции. Именно эти клетки — эритроциты, тромбоциты и лейкоциты — являются основным предметом исследования при выполнении общего анализа крови, ведь их количество и внешний вид могут многое рассказать о вероятных причинах болезни маленького пациента. Оформление и содержание бланка с результатами ОАК, который вы получите из лаборатории, имеют свои особенности. Это определяется прежде всего тем, был ли проведен краткий или развернутый вариант такого исследования. Решение об этом принимает доктор. В профилактических целях, когда причин для беспокойства нет, детям назначают «тройчатку» — анализ, включающий в себя определение только уровня гемоглобина, скорости оседания эритроцитов (СОЭ) и количества лейкоцитов. Эта процедура позволяет составить общее представление о состоянии здоровья ребенка. Однако гораздо более полную картину можно увидеть при развернутом анализе крови, включающем в себя подсчет количества всех разновидностей форменных элементов, а также некоторые дополнительные показатели.
Результаты общего анализа крови у детей: норма и отклоненияВслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице: Снижение гемоглобина в общем анализе крови у ребенка заставляет заподозрить анемию, внутреннее кровотечение или наличие злокачественной опухоли. Выраженное повышение этого показателя также является признаком заболеваний, обезвоживания или интенсивных физических нагрузок. Снижение эритроцитов (эритропения) — признак анемии, кровопотери и хронического воспаления. Повышение количества красных кровяных телец (эритроцитоз) отмечается при обезвоживании, врожденных проблемах с кроветворением и при некоторых опухолях. Вслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице (см. таблицу ниже). Это интересно! Важно обратить внимание и на значения СОЭ: у детей беспричинное повышение этого показателя всегда является поводом для повторного анализа. В ситуации же, когда рост СОЭ связан с инфекцией, изменение скорости оседания эритроцитов происходит, как правило, на следующие сутки после подъема температуры. А вот снижение СОЭ у новорожденных почти всегда — физиологичное явление. Недостаток тромбоцитов (тромбоцитопения) говорит о нарушениях в свертывающей системе крови при гемофилии и других наследственных заболеваниях или о недавнем кровотечении. Иногда дефицит кровяных пластинок наблюдается при инфекциях, некоторых видах анемий и при злокачественных заболеваниях, а также при приеме определенных лекарств. Если тромбоцитов больше нормы (тромбоцитоз), то педиатр заподозрит у ребенка хроническое воспалительное заболевание (например, туберкулез). Изменение содержания лейкоцитов в общем анализе крови у детей (лейкоцитоз или лейкопения) почти всегда говорит об инфекции в организме или о нарушении кроветворной функции. Более точное заключение врач сделает на основе анализа показателей лейкоцитарной формулы — преобладание тех или иных видов клеток и сдвиг формулы влево или вправо являются важным диагностическим признаком вирусных, бактериальных и паразитарных заболеваний.
Сегодня, когда общий анализ крови в большинстве случаев производится при помощи автоматизированных лабораторных систем, а не за счет кропотливой работы лаборантов у микроскопа, доктора без раздумий назначают его в любой ситуации, если есть подозрение на детскую инфекцию или иные проблемы со здоровьем у ребенка. И это правильно — при условии качественного выполнения процедуры, ее результаты помогут быстро сориентироваться в сложившейся ситуации и врачу, и взволнованным родителям. А профилактический анализ крови, который и детям, и взрослым рекомендуется сдавать как минимум один раз в год, позволяет избежать лишних волнений по поводу легких недомоганий и других незначительных изменений в самочувствии. Нормальные лейкоциты | eClinpathПять основных категорий лейкоцитов у млекопитающих - это нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты. Первые три вместе называются гранулоцитами , потому что они содержат гранулы в своей цитоплазме, а последние два вместе называются мононуклеарными клетками по отношению к их круглым ядрам. Эти собирательные термины несколько вводят в заблуждение, поскольку некоторые гранулоциты имеют едва заметные гранулы, а большинство моноцитов не имеют круглых ядер.Гранулоциты большинства млекопитающих классифицируются как нейтрофилы, эозинофилы и базофилы на основании реакции их конкретных гранул с красителями в полихромных пятнах крови, называемых пятнами Романовского. прототипов для классификации гранулоцитов являются люди, у которых нейтрофильные гранулы маленькие и розовые со слабым сродством к лазурным комплексам, базофильные гранулы темно-фиолетовые из-за сильного сродства к лазурным комплексам, а эозинофилы ярко-оранжевые из-за сильного связывания эозина.Классификация гранулоцитов у видов животных основана частично на гомологии внешнего вида с гранулоцитами человека и частично на демонстрации гомологии содержания и функции ферментов. Есть много различий, некоторые тонкие, а некоторые очевидные, между видами и внутри видов. Зрелые нейтрофилыСинонимы : Полиморфноядерные клетки (PMN), сегментированные нейтрофилы Нейтрофилы и эозинофилы верблюдовых Сегментированный нейтрофил или гетерофил у птиц, рептилий и некоторых млекопитающих является преобладающим гранулоцитом.У многих видов это преобладающий лейкоцит в здоровье. В здоровом организме обычно только зрелые нейтрофилы выделяются из костного мозга и циркулируют в крови. Поскольку зрелые нейтрофилы в прототипной крови человека имеют ядра, которые сегментированы на доли конденсированного хроматина, соединенные нитями, зрелые нейтрофилы называются сегментированных нейтрофилов («сегменты» или «нейтрофилы»). Зрелые нейтрофилы многих видов животных не имеют четкого расположения долей и нитей (у них действительно есть суженные ядра или нерегулярные / узловатые ядерные очертания), тем не менее, их также называют сегментированными нейтрофилами.Нейтрофилы являются частью врожденной иммунной системы и являются первой линией (и важны для) защиты от бактериальных патогенов. Нейтрофилы имеют короткий период полувыведения - они сохраняются только 10-15 часов после того, как попали в периферическую кровь (Carakostas et al 1981). При анализе крови мы отбираем пробы только из циркулирующего пула нейтрофилов, а не из пограничного или резервного пула в костном мозге. У большинства видов, за исключением кошек, соотношение циркулирующих и граничных пулов составляет 1: 1 (Carakostas et al 1981) (по оценкам, у лошадей оно составляет 3: 1).Высвобождение нейтрофилов из маргинального пула происходит в ответ на кортикостероиды (эндогенные или экзогенные), которые подавляют молекулы адгезии, ответственные за маргинацию (или патрулирование эндотелия посредством опосредованного селектином сворачивания), и могут удвоить количество зрелых нейтрофилов (так что- называется «стресс-лейкограмма»). Незрелые нейтрофилыНормальные нейтрофилы разных видов У некоторых животных незрелые нейтрофилы можно увидеть в периферической крови, и их присутствие называется сдвигом влево влево .Присутствие повышенного количества незрелых нейтрофилов (то есть выше установленного референтного интервала для этого вида) обычно указывает на реакцию на воспалительные цитокины и воспалительную лейкограмму. Наиболее распространенным типом незрелых нейтрофилов, обнаруживаемых в крови, является нейтрофил группы , который на одну стадию менее зрелый, чем сегментированный нейтрофил. Полосатые нейтрофилы отличаются от зрелых нейтрофилов формой ядра, в котором отсутствует четкая сегментация (сегмент определяется как сужение ядра более чем на 50% по ширине) и неправильные очертания зрелого нейтрофила.В некоторых ситуациях высвобождаются стадии раньше, чем полосы (например, метамиелоциты; см. Ниже). Сдвиг влево обычно (но не всегда) сопровождается токсическим изменением (токсическое изменение может не наблюдаться, если есть легкий сдвиг влево или если есть только высвобождение незрелых клеток из костного мозга без ускоренного созревания). Однако незрелые нейтрофилы также могут преждевременно высвобождаться при заболеваниях костного мозга, таких как лейкемия или тяжелое повреждение костного мозга (незрелые нейтрофилы также обычно не токсичны в этих условиях). Сравнение незрелых нейтрофилов и моноцитов у собаки с дегенеративным сдвигом влево Предшественники нейтрофилов из мазка крови коровы с тяжелым воспалением. Незрелые нейтрофилы классифицируются в зависимости от стадии их созревания. Самым ранним идентифицируемым специфическим предшественником нейтрофилов является миелоцит , который дифференцируется в метамиелоцит , затем в полосовой нейтрофил и, наконец, в зрелый сегментированный нейтрофил.Только миелоцит способен к делению - все более зрелые стадии (метамиелоцит, полоса, сегментированный нейтрофил) неспособны к делению (постмитотический). Основным критерием дифференциации незрелых нейтрофилов друг от друга является форма их ядра, которое по мере созревания клетки начинает вмятин или сужаться. Миелоцит имеет круглое ядро, метамиелоцит имеет углубленное ядро или ядро в форме фасоли, а полоса имеет ядро подковообразной или параллельной формы (для скомпилированного изображения незрелых нейтрофилов см. Сдвиг влево или токсическое изменение страниц).Важно различать незрелые нейтрофилы и моноциты, особенно у собак, где эти клетки могут напоминать друг друга (см. Моноциты ниже). Это достигается путем одновременного изучения всех характеристик клетки (хроматина ядра, формы ядра, расположения ядра в клетке, цвета цитоплазмы, границ цитоплазмы, наличия или отсутствия вакуолей и гранул) (см. Изображение справа). При проведении дифференциального подсчета клеток мы классифицируем нейтрофилы в категорию «сегментированных», если ядро имеет области, которые явно сужены (более 50% ширины ядра) или имеют латеральные выступы, приводящие к неправильным краям ядер.Клетка с гладкими и параллельными (или почти параллельными) краями ядер является «полосовым» нейтрофилом и должна считаться таковой. Более незрелые стадии классифицируются по форме ядра, как описано выше. Обратите внимание, что клетки между этими четко определенными стадиями всегда будут видны в крови. В этих обстоятельствах рассматриваемая клетка будет помещена в более зрелую категорию, то есть клетка с ядерными характеристиками на полпути между полосой и сегментированным нейтрофилом будет называться сегментированным нейтрофилом.Более незрелые нейтрофилы можно считать отдельно как их особые категории или сгруппировать вместе как «полосовые» нейтрофилы. В Корнельском университете все незрелые нейтрофилы (полосовые нейтрофилы, метамиелоциты и миелоциты) сгруппированы в категорию «полос» нашего дифференциального подсчета клеток. Используя изображение выше в качестве примера, клетки от B до D будут считаться «полосами», и только клетка A будет считаться «сегментированными» нейтрофилами. Однако если мы наблюдаем стадии, которые менее зрелы, чем у полосового нейтрофила (метамиелоцита или миелоцита), мы предоставляем эту информацию в результатах (например,г. левый сдвиг распространяется на миелоциты). Наличие этих более незрелых стадий обычно указывает на более тяжелое воспаление, чем присутствие одних только полосовых нейтрофилов. ЭозинофилыВидовая изменчивость эозинофилов Гранулы эозинофилов у большинства животных оранжевого цвета, но всегда есть исключения, особенно у экзотических животных. Гранулы в эозинофилах игуан и некоторых птиц на самом деле бледно-голубые. В целом ядра зрелых эозинофилов короче и менее сегментированы, чем ядра нейтрофилов, а цитоплазма, если она видна, имеет бледно-голубой цвет.Заметные разновидности существуют в отношении количества, размера и формы гранул эозинофилов. Наибольшая внутривидовая изменчивость обнаружена в эозинофилах собак. Заметные различия в размере, количестве и форме гранул наблюдаются внутри и между особями любой породы. Специфический и предсказуемый морфологический вариант эозинофила наблюдается у борзых, других борзых (например, уиппетов, дирхаундов) и некоторых золотистых ретриверов. У эозинофилов этих пород отсутствуют видимые гранулы и они выглядят как клетки со слегка сегментированными ядрами, серой цитоплазмой и вакуолями.Иногда их принимают за токсичные нейтрофилы или моноциты и называют «вакуолизированными» или «серыми» эозинофилами (см. Репрезентативные изображения этих эозинофилов в галерее крови собак под гематологическим альбомом). На гематологическом анализаторе ADVIA они попадают в ворота моноцитов (содержат меньше пероксидазы, чем нейтрофилы или нормальные гранулированные эозинофилы). БазофилыБазофилы разных видов Прототипные базофилы крови человека заполнены маленькими круглыми гранулами темно-фиолетового цвета.Подобные базофилы обнаружены у лошадей, верблюдов и жвачных животных. Эти клетки содержат множество маленьких темно-фиолетовых гранул, которые скрывают ядра многих клеток. Некоторые базофилы имеют немного гранул, что, вероятно, является результатом дегрануляции в образце. Низкое количество базофилов обычно обнаруживается в крови здорового крупного рогатого скота и лошадей, но в меньшей степени верблюдовых. Базофилы собак трудно распознать, так как многие из них не имеют четко видимых гранул. Это потому, что гранулы имеют бледно-лиловый цвет по сравнению с фиолетовым.Основными отличительными чертами базофилов собак являются длинное складчатое ядро, описываемое как «лентообразное», и необычный оттенок цитоплазмы от серого до лавандового. Некоторые базофилы содержат несколько очевидных светло-фиолетовых гранул (гранулы легче увидеть в разорванных клетках). Базофилы в крови здоровых собак встречаются редко. Базофилы кошек упакованы небольшими, слегка овальными гранулами, бледно-лавандовыми, а не темно-фиолетовыми. Во многих ядрах, по-видимому, есть вакуоли, которые на самом деле представляют собой гранулы, лежащие на поверхности хроматина.Базофилы в крови здоровых кошек встречаются редко. ЛимфоцитыВариабельность лимфоцитов крупного рогатого скота Лимфоциты разных видов Большинство из лимфоцитов , которые циркулируют у здоровых собак, кошек, верблюдов и лошадей, представляют собой маленькие (зрелые) клетки, которые имеют круглые ядра с гладким, плотным хроматином и небольшой ободок из голубой цитоплазмы. Хроматин такой плотный, потому что он в основном гетерохроматин (клетка не транскрибирует ДНК активно).Лимфоциты следует отличать от ядерных эритроцитов (см. Ниже). Некоторые лимфоциты всех видов могут иметь повышенное количество от очень светло-голубой до бесцветной цитоплазмы. Их не называют реактивными, они просто считаются обычными «вариантами». Некоторые лимфоциты немного крупнее и имеют более тонкий и рыхлый хроматин. Лимфоциты, обнаруженные в крови нормальных жвачных животных, весьма разнообразны по внешнему виду. Многие из них представляют собой промежуточные лимфоциты с рыхлым сгустком хроматина и довольно обильной цитоплазмой.Не все лимфоциты в мазках крови круглые. Некоторые из них искажаются в другую форму под действием механических сил, приложенных к ним во время размазывания, а некоторые формируются при контакте с эритроцитами. Обычно мы определяем размер лимфоцитов по размеру ядра по отношению к нейтрофилам (которые имеют одинаковый размер у разных видов), как показано в таблице ниже. Кроме того, нормальные лимфоциты необходимо дифференцировать от ядерных эритроцитов, реактивных лимфоцитов и неопластических клеток (которые могут быть миелоидными или лимфоидными). Более подробная информация об этом приведена ниже.
Другие лимфоциты, которые можно увидеть в крови:
nRBC против лимфоцитов Лимфоциты в сравнении с ядросодержащими эритроцитамиЯРБК очень поздней стадии, такие как метарубрицит , отличаются от лимфоцитов по их полихроматофильной цитоплазме и пикнотическим ядрам.Более ранние стадии, такие как базофильный рубрицит , , хотя и представляют большую проблему, имеют более глубокую синюю цитоплазму и более грубый образец хроматина по сравнению с лимфоцитом. Также можно учитывать общий контекст мазка; например, nRBCs будут ожидаемым , чтобы сопровождать отмеченную полихромазию (регенеративный ответ). Это не относится к верблюдам и кошкам, у которых якорные эритроциты часто обнаруживаются в крови в различных ситуациях, не только при регенеративных анемиях. Реактивные лимфоциты против бластовВажно отличать крупные реактивные кроветворные клетки от неопластических («бластов»). Последние не наблюдаются у нормальных животных, а только у животных с неоплазией кроветворения (острый лейкоз, лимфома с лейкемической фазой или редко при миелодиспластическом синдроме). Обратите внимание, что дифференциация реактивных лимфоцитов от лейкозных «бластов» может быть очень сложной у животных с низким количеством проблемных клеток, так называемых « big blue» клеток.Присутствие неопластических клеток указывает на лейкоз, тогда как реактивные лимфоциты указывают на антигенную стимуляцию ( очень разных значений ). Причина, по которой мы называем клетки «бластами», состоит в том, что мы не можем окончательно определить их происхождение по их морфологическим особенностям; необходимы другие инструменты, такие как иммунофенотипирование и цитохимическое окрашивание. Для получения дополнительной информации о том, как мы различаем эти два очень разных типа лейкоцитов в крови (реактивные или неопластические), обратитесь к странице с «большими синими» клетками. МоноцитыВарианты моноцитов Моноциты - это лейкоциты, которые наиболее проблематичны для идентификации, поскольку они могут быть довольно разными по размеру и внешнему виду. Они часто больше, чем нейтрофилы, и обычно являются самыми крупными лейкоцитами, но устойчивых видовых различий нет. Ядро может быть круглым, почковидным или псевдодольчатым (может имитировать нейтрофил). Иногда он даже может иметь форму полосы, особенно у собак, и ее можно спутать с полосовыми нейтрофилами.Однако хроматин моноцитов менее плотный, чем нейтрофилы, и описывается как липкий или слегка слипшийся. Цитоплазма обычно гладкая, сине-серого цвета и может содержать несколько вакуолей разного размера, а иногда и несколько очень мелких гранул розово-красного цвета. Некоторые, например моноциты лошади, напоминают лимфоциты. Текстура цитоплазмы в моноците слегка зернистая или грубая по сравнению с цитоплазмой лимфоцитов, которая очень гладкая и стекловидная. Ссылки по теме.Лейкоцитов в моче: причины, симптомы и диагностика.Лейкоциты, также известные как лейкоциты, являются центральной частью иммунной системы. Они помогают защитить организм от инородных веществ, микробов и инфекционных заболеваний. Эти клетки производятся или хранятся в различных частях тела, включая тимус, селезенку, лимфатические узлы и костный мозг. Высокий уровень лейкоцитов свидетельствует о том, что организм пытается бороться с инфекцией. Лейкоциты перемещаются по всему телу, перемещаясь между органами и узлами и отслеживая любые потенциально опасные микробы или инфекции. В моче обычно обнаруживается только очень низкий уровень лейкоцитов, если таковые имеются. Высокое содержание лейкоцитов в моче может указывать на инфекцию или другие воспалительные заболевания. В этой статье будут рассмотрены пять наиболее распространенных причин образования лейкоцитов в моче. Лейкоциты могут появляться в моче по разным причинам. 1. Инфекции мочевого пузыряПоделиться на Pinterest Большое количество лейкоцитов в моче может указывать на наличие инфекции мочевыводящих путей.Инфекция мочевыводящих путей (ИМП) - частая причина лейкоцитов в моче. ИМП может поразить любую часть мочевыделительной системы, включая мочевой пузырь, уретру и почки. Нижние отделы мочевыводящих путей, особенно мочевой пузырь и уретра, являются частыми локализациями инфекции. ИМП обычно возникает, когда бактерии попадают в мочевыводящие пути через уретру. Затем они размножаются в мочевом пузыре. Женщины имеют более высокий риск заражения ИМП, чем мужчины. Примерно 50–60 процентов женщин в какой-то момент страдают ИМП. Если ИМП возникает в мочевом пузыре и человек не обращается за лечением, инфекция может распространиться на мочеточники и почки. Это может стать серьезным. 2. Камни в почкахБольшое количество лейкоцитов иногда может указывать на камни в почках. В моче обычно присутствует низкий уровень растворенных минералов и солей. У тех, у кого высокий уровень этих веществ в моче, могут развиться камни в почках. Симптомы включают:
Если камни в почках попадают в мочеточники, они могут нарушить отток мочи.Если происходит закупорка, могут скапливаться бактерии, и может развиться инфекция. 3. Инфекция почекКоличество лейкоцитов в моче может возрасти, если есть инфекция почек. Инфекции почек часто начинаются в нижних отделах мочевыводящих путей, но распространяются на почки. Иногда бактерии из других частей тела попадают в почки через кровоток. Вероятность развития почечной инфекции выше, если у человека:
4.Закупорка мочевыводящей системыЕсли закупорка мочевыделительной системы развивается, это может привести к:
Непроходимость может возникнуть в результате травматического повреждения. травмы, камни в почках, опухоли или другой инородный материал. 5. Задержание в мочеЗадержание в моче может вызвать ослабление мочевого пузыря, затрудняя его опорожнение. Если моча накапливается в мочевом пузыре, присутствие бактерий увеличивает риск инфекции. Это может повысить уровень лейкоцитов в моче. Это лишь некоторые из распространенных причин, но есть и другие. Следующее может также вызвать повышение уровня лейкоцитов в моче: Лейкоциты в моче вызывают разные симптомы у разных людей, но есть несколько симптомов или признаков, указывающих на то, что лейкоциты могут присутствовать в моче. Один из наиболее заметных признаков - мутная моча или моча с неприятным запахом. Другие признаки включают частое мочеиспускание, боль или жжение при мочеиспускании или наличие крови в моче. Другие симптомы включают:
Люди, которые замечают любое из вышеперечисленного Симптомы следует обратиться к врачу для дальнейшего обследования. Общий анализ мочиАнализ мочи (общий анализ мочи) используется для проверки мочи на отклонения от нормы и может быть достаточным для выявления любых проблем. Люди, подозревающие лейкоциты в моче, предоставляют образец мочи, который их врач может проанализировать тремя способами: визуальный осмотр, тест с помощью индикаторной полоски и микроскопическое исследование.
Анализ мочи - это первый этап исследования. Другие тестыЕсли в моче присутствует кровь или другие вещества, врач может провести дополнительные тесты, чтобы определить причину проблемы. Проблема может заключаться в любом из перечисленных выше состояний или в более серьезном неинфекционном заболевании, таком как заболевание крови, аутоиммунное заболевание или рак.При необходимости врач назначит дополнительные анализы. Стерильная пиурияЛейкоциты в моче могут быть без бактериальной инфекции. Стерильная пиурия - это стойкое присутствие лейкоцитов в моче, когда лабораторное исследование не обнаруживает бактерий. Согласно The New England Journal of Medicine , 13,9 процента женщин и 2,6 процента мужчин страдают этим заболеванием. Некоторые заболевания, передаваемые половым путем, вирусные или грибковые инфекции или даже туберкулез могут вызывать стерильную пиурию. Правильный диагноз жизненно важен для определения пути лечения. Лечение лейкоцитов в моче зависит от причины и наличия инфекции. При некоторых состояниях, таких как бактериальная инфекция мочевыводящих путей, лечение антибиотиками может относительно быстро избавиться от инфекции. В случае более тяжелых инфекций или инфекций, которые трудно вылечить, может потребоваться более тщательное лечение. В некоторых случаях может потребоваться госпитализация. Изменение образа жизни может помочь уменьшить симптомы некоторых состояний, вызывающих попадание лейкоцитов в мочу. К ним относятся:
Прием парацетамола, ибупрофена или лекарств, отпускаемых по рецепту, также может помочь облегчить боль в мочевыделительной системе. .крови | Определение, состав и функции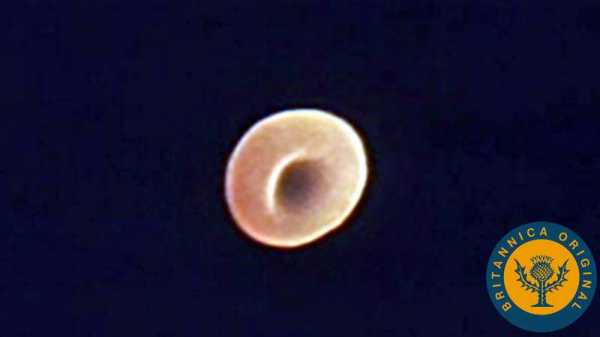 Путешествуйте вместе с эритроцитом, поскольку он переносит кислород и углекислый газ через сердце, легкие и ткани тела Путешествуйте вместе с эритроцитом, поскольку он переносит кислород и углекислый газ через сердце, легкие и ткани тела По цепи сердечно-сосудистой системы красные кровяные тельца переносят кислород из легких в ткани тела и переносят углекислый газ из тканей тела обратно в легкие. Encyclopædia Britannica, Inc. См. Все видео по этой статьеКровь , жидкость, которая переносит кислород и питательные вещества к клеткам и уносит углекислый газ и другие отходы.Технически кровь - это транспортная жидкость, перекачиваемая сердцем (или аналогичной структурой) ко всем частям тела, после чего она возвращается в сердце, чтобы повторить процесс. Кровь - это одновременно ткань и жидкость. Это ткань, потому что это набор похожих специализированных клеток, которые выполняют определенные функции. Эти клетки взвешены в жидком матриксе (плазме), что делает кровь жидкостью. Если кровоток прекратится, смерть наступит в течение нескольких минут из-за воздействия неблагоприятной окружающей среды на высокочувствительные клетки.  Британская викторина Кровь: факт или вымысел? Эта специализированная жидкость оживляет человеческий организм, но что вы действительно знаете о крови? От клеток крови до групп крови - погрузитесь в этот тест с зубами вампира.  Наблюдайте, как красные кровяные тельца перемещаются от сердца к легким и другим тканям тела для обмена кислорода и углекислого газа Наблюдайте, как красные кровяные тельца перемещаются от сердца к легким и другим тканям тела для обмена кислорода и углекислого газа По контуру сердечно-сосудистой системы красные кровяные тельца транспортируют кислород от легких к тканям тела и транспортируют углерод диоксид из тканей тела в легкие. Encyclopædia Britannica, Inc. Посмотреть все видео для этой статьиПостоянство состава крови стало возможным благодаря циркуляции, которая передает кровь через органы, регулирующие концентрацию ее компонентов. В легких кровь поглощает кислород и выделяет углекислый газ, переносимый тканями. Почки выводят лишнюю воду и растворенные продукты жизнедеятельности. Питательные вещества, получаемые с пищей, попадают в кровоток после всасывания в желудочно-кишечном тракте.Железы эндокринной системы выделяют свои секреты в кровь, которая переносит эти гормоны в ткани, в которых они проявляют свое действие. Многие вещества рециркулируются через кровь; например, железо, высвобождающееся во время разрушения старых эритроцитов, переносится плазмой к участкам производства новых эритроцитов, где оно повторно используется. Каждый из многочисленных компонентов крови поддерживается в соответствующих пределах концентрации с помощью эффективного регулирующего механизма. Во многих случаях действуют системы управления с обратной связью; таким образом, снижение уровня сахара в крови (глюкозы) приводит к ускоренному высвобождению глюкозы в кровь, так что потенциально опасное истощение глюкозы не происходит. Одноклеточные организмы, примитивные многоклеточные животные и ранние эмбрионы высших форм жизни лишены кровеносной системы. Из-за своего небольшого размера эти организмы могут поглощать кислород и питательные вещества и могут сбрасывать отходы непосредственно в окружающую среду путем простой диффузии. Губки и кишечнополостные (например, медузы и гидры) также не имеют кровеносной системы; Средства для транспортировки пищевых продуктов и кислорода ко всем клеткам этих более крупных многоклеточных животных обеспечиваются водой, морской или пресной, прокачиваемой через пространства внутри организмов.У более крупных и сложных животных транспортировка достаточного количества кислорода и других веществ требует определенного типа кровообращения. У большинства таких животных кровь проходит через дыхательную обменную мембрану, которая находится в жабрах, легких или даже коже. Там кровь поглощает кислород и выделяет углекислый газ. Клеточный состав крови варьируется от группы к группе в животном мире. У большинства беспозвоночных есть различные крупные клетки крови, способные к амебовидному движению.Некоторые из них помогают транспортировать вещества; другие способны окружать и переваривать инородные частицы или мусор (фагоцитоз). Однако по сравнению с кровью позвоночных в крови беспозвоночных относительно мало клеток. Среди позвоночных есть несколько классов амебоидных клеток (лейкоцитов или лейкоцитов) и клеток, которые помогают остановить кровотечение (тромбоциты или тромбоциты). Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасПотребность в кислороде играет важную роль в определении как состава крови, так и архитектуры кровеносной системы.У некоторых простых животных, включая мелких червей и моллюсков, переносимый кислород просто растворяется в плазме. Более крупные и сложные животные, которые нуждаются в большем количестве кислорода, имеют пигменты, способные переносить относительно большие количества кислорода. Красный пигмент гемоглобин, содержащий железо, встречается у всех позвоночных и некоторых беспозвоночных. Почти у всех позвоночных, включая человека, гемоглобин содержится исключительно в эритроцитах (эритроцитах). Эритроциты низших позвоночных (например,g., птицы) имеют ядро, тогда как у эритроцитов млекопитающих ядро отсутствует. У млекопитающих размер красных клеток заметно различается; у козла гораздо меньше, чем у людей, но коза компенсирует это за счет того, что на единицу объема крови приходится гораздо больше эритроцитов. Концентрация гемоглобина внутри красных клеток мало различается у разных видов. Гемоцианин, медьсодержащий белок, химически непохожий на гемоглобин, обнаружен у некоторых ракообразных. Гемоцианин имеет синий цвет при насыщении кислородом и бесцветный при удалении кислорода.У некоторых кольчатых червей есть железосодержащий зеленый пигмент хлорокруорин, у других - железосодержащий красный пигмент гемеритрин. У многих беспозвоночных дыхательные пигменты переносятся в растворе в плазме, но у высших животных, включая всех позвоночных, пигменты заключены в клетках; если бы пигменты находились в растворе в свободном состоянии, требуемые концентрации пигментов привели бы к тому, что кровь стала бы настолько вязкой, что препятствовала бы циркуляции. В данной статье рассматриваются основные компоненты и функции крови человека.Для полного лечения группы крови см. статья группа крови. Для получения информации о системе органов, которая передает кровь ко всем органам тела, см. сердечно-сосудистая система. Для получения дополнительной информации о крови в целом и сравнении крови и лимфы различных организмов, см. Циркуляр . Компоненты кровиУ человека кровь представляет собой непрозрачную жидкость красного цвета, свободно текущую, но более плотную и вязкую, чем вода. Характерный цвет придает гемоглобин - уникальный железосодержащий белок.Гемоглобин становится ярче при насыщении кислородом (оксигемоглобин) и темнеет при удалении кислорода (дезоксигемоглобин). По этой причине частично дезоксигенированная кровь из вены темнее, чем насыщенная кислородом кровь из артерии. Красные кровяные тельца (эритроциты) составляют около 45 процентов от объема крови, а остальные клетки (белые кровяные тельца или лейкоциты, тромбоциты или тромбоциты) менее 1 процента. Жидкая часть, плазма, представляет собой прозрачную слегка липкую жидкость желтоватого цвета.После жирной еды плазма временно мутнеет. Внутри тела кровь постоянно текучая, а турбулентный поток гарантирует, что клетки и плазма довольно однородно перемешаны. 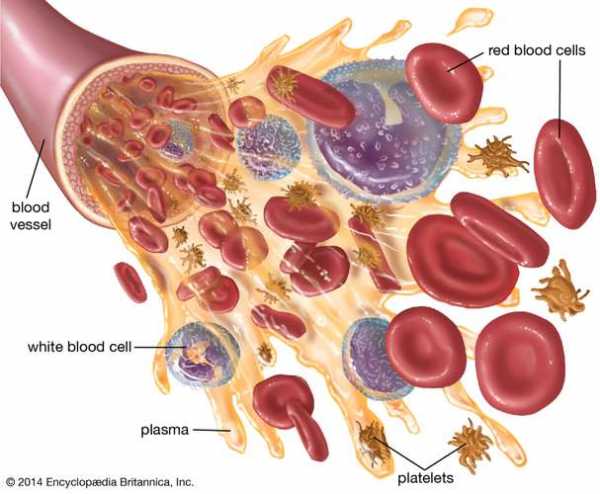 Диаграмма крови Диаграмма крови Кровь состоит из нескольких компонентов, включая эритроциты, лейкоциты, тромбоциты и плазму. Encyclopædia Britannica, Inc.Общее количество крови у людей зависит от возраста, пола, веса, типа телосложения и других факторов, но приблизительное среднее значение для взрослых составляет около 60 миллилитров на килограмм веса тела.У среднего молодого мужчины объем плазмы составляет около 35 миллилитров, а объем эритроцитов - около 30 миллилитров на килограмм веса тела. Объем крови здорового человека в течение длительного периода времени мало изменяется, хотя каждый компонент крови находится в непрерывном состоянии потока. В частности, вода быстро входит и выходит из кровотока, достигая баланса с внесосудистыми жидкостями (находящимися вне кровеносных сосудов) в течение нескольких минут. Нормальный объем крови обеспечивает такой достаточный резерв, что заметная кровопотеря хорошо переносится.Забор 500 миллилитров (примерно пинты) крови у нормальных доноров - безвредная процедура. Объем крови быстро восстанавливается после кровопотери; в течение часов объем плазмы восстанавливается за счет движения внесосудистой жидкости в кровоток. Замена эритроцитов осуществляется в течение нескольких недель. Обширная площадь капиллярной мембраны, через которую вода проходит свободно, позволила бы мгновенно потерять плазму из кровотока, если бы не белки плазмы, в частности, сывороточный альбумин.Мембраны капилляров непроницаемы для сывороточного альбумина, они имеют наименьший вес и самую высокую концентрацию белков плазмы. Осмотический эффект сывороточного альбумина удерживает жидкость в кровотоке, противодействуя гидростатическим силам, которые имеют тенденцию выталкивать жидкость наружу в ткани. .лейкоцитов в моче: что вы должны знатьМы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Что такое лейкоциты? Полный анализ клеток крови (CBC) часто включает измерение уровня лейкоцитов или лейкоцитов (WBC). Более высокий уровень лейкоцитов в кровотоке может указывать на инфекцию. Это потому, что лейкоциты являются частью иммунной системы и помогают бороться с болезнями и инфекциями. Лейкоциты также могут быть обнаружены в анализе мочи или анализе мочи. Высокий уровень лейкоцитов в моче также указывает на наличие инфекции. В этом случае ваше тело пытается бороться с инфекцией в мочевыводящих путях. Обычно это мочевой пузырь или уретра, которая представляет собой трубку, по которой моча выводится из мочевого пузыря. Лейкоциты в моче также могут указывать на инфекцию почек. Инфекции или непроходимость мочевыводящих путей или мочевого пузыря могут вызвать повышенное количество лейкоцитов в моче. Инфекции могут быть более серьезными, если вы беременны, что увеличивает вероятность развития таких проблем, как инфекции мочевыводящих путей (ИМП). Если вы беременны и у вас инфекция мочевыводящих путей, важно пройти курс лечения, поскольку это может осложнить вашу беременность. Вы подвергаетесь риску развития бактериальной инфекции мочевого пузыря, если задерживаете мочу слишком долго, прежде чем освободить себя. Многократное удерживание мочи может слишком сильно растянуть мочевой пузырь. Со временем это снижает вероятность полного опорожнения мочевого пузыря, когда вы идете в туалет.Когда моча остается в мочевом пузыре, повышается вероятность увеличения числа бактерий, что может привести к инфекции мочевого пузыря. Неосложненный цистит - это еще одно название инфекции мочевыводящих путей, которая поражает мочевой пузырь у здоровых людей, которые не беременны. Камни в почках, опухоль в тазу или другой тип закупорки мочевыводящих путей также могут вызвать появление большего количества лейкоцитов. Лейкоциты в моче не обязательно вызывают симптомы сами по себе. Если у вас есть лейкоциты в моче, ваши симптомы будут варьироваться в зависимости от состояния, которое вызывает накопление лейкоцитов в моче. Симптомы ИМП включают:
Обструкции мочевыводящие пути могут вызывать ряд симптомов в зависимости от местоположения и типа непроходимости. В большинстве случаев основным симптомом является боль в одной или обеих сторонах живота. Камни в почках могут вызывать симптомы, аналогичные ИМП, но могут также включать тошноту, рвоту и сильную боль. Женщины, как правило, подвержены большему риску инфекций мочевыводящих путей, и, следовательно, у них больше лейкоцитов в моче. У беременных женщин риск еще выше. Эти инфекции могут развиться и у мужчин. Например, увеличение простаты увеличивает риск ИМП у мужчин. Любой человек с ослабленной иммунной системой также может подвергаться более высокому риску любого типа инфекции. Если вы здоровы, у вас может быть повышенное содержание лейкоцитов в крови и моче.Нормальный уровень в кровотоке составляет от 4500 до 11000 лейкоцитов на микролитр. Нормальный диапазон в моче ниже, чем в крови, и может составлять от 0 до 5 лейкоцитов на поле высокого увеличения (wbc / hpf). Если ваш врач подозревает, что у вас ИМП, он, скорее всего, попросит вас сдать анализ мочи. Они проверит образец мочи на:
У вас обязательно будет несколько лейкоцитов в моче, даже когда вы здоровы, но если Анализ мочи выявляет уровни выше 5 wbc / hpf, вероятно, у вас инфекция.Если обнаружены бактерии, ваш врач может провести посев мочи, чтобы диагностировать тип бактериальной инфекции, которая у вас есть. Анализ мочи также может помочь в диагностике камней в почках. Рентген или компьютерная томография могут помочь врачу увидеть камни. Ваше лечение будет зависеть от причины повышенного уровня лейкоцитов в моче. Лечение инфекций мочевыводящих путейЕсли у вас диагностирован какой-либо тип бактериальной инфекции, ваш врач, скорее всего, посоветует вам принимать антибиотики.Если это первый раз, когда у вас ИМП или если вы нечасто заболеваете ИМП, тогда уместен краткосрочный курс антибиотиков. Если у вас рецидивирующие ИМП, ваш врач может назначить более длительный курс антибиотиков и дальнейшее обследование, чтобы выяснить, есть ли конкретные причины для повторных инфекций. Женщинам может быть полезен прием антибиотиков после полового акта, но вы должны принимать только лекарства, отпускаемые по рецепту, в соответствии с рекомендациями врача. Помимо антибиотиков, увеличение потребления жидкости может помочь избавиться от ИМП.Питье большего количества воды может показаться непривлекательным, если мочеиспускание болезненное, но это может помочь ускорить процесс заживления. ПрепятствияЕсли препятствие, такое как опухоль или камень в почках, вызывает высокий уровень лейкоцитов, вам может потребоваться хирургическая процедура. Если у вас маленькие камни в почках, увеличьте количество выпиваемой воды, чтобы вывести их из организма. Прохождение камней часто бывает болезненным. Иногда более крупные камни разбиваются с помощью звуковых волн.Для удаления крупных камней в почках также может потребоваться операция. Если закупорка возникает из-за опухоли, варианты лечения могут также включать хирургическое вмешательство, химиотерапию или облучение. При ранней диагностике и тщательном лечении ИМП обычно проходят в короткие сроки. Камни в почках также поддаются лечению. Доброкачественные опухоли или другие новообразования в мочевыводящих путях также можно лечить, но они могут потребовать хирургического вмешательства и времени на восстановление. Раковые новообразования могут потребовать более длительного лечения, а также наблюдения за распространением рака на другие части тела. Один из самых простых способов защитить мочевыводящие пути от инфекций или камней в почках - это избегать обезвоживания. Выпивайте несколько стаканов воды в день, но поговорите со своим врачом о том, какое количество воды лучше для вас. Если вы слабы или страдаете сердечной недостаточностью, врач может порекомендовать вам ограничить потребление жидкости. Если вы ведете активный образ жизни или беременны, вам может потребоваться пить больше воды каждый день. Употребление клюквы и клюквенного сока может снизить риск развития ИМП.Это связано с тем, что вещество, содержащееся в клюкве, может защитить ваш мочевой пузырь и затруднить прилипание определенных бактерий к мочевым путям. Подробнее: 7 лучших средств от инфекции мочевого пузыря » Сообщите своему врачу, если вы заметили что-нибудь необычное в своей моче, например ее цвет, запах или дискомфорт, который вы испытываете во время мочеиспускания. Не жди. Инфекция мочевыводящих путей, которая начинается в уретре, может распространиться на мочевой пузырь и почки, что значительно усугубляет проблему и может привести к осложнениям. .Причины, типы и другие нарушения балансаБелые кровяные тельца являются жизненно важными компонентами крови. Их роль - бороться с инфекциями, и они необходимы для здоровья и благополучия. Высокое количество лейкоцитов может указывать на то, что иммунная система работает над уничтожением инфекции. Это также может быть признаком физического или эмоционального стресса. Люди с определенным раком крови также могут иметь высокое количество лейкоцитов. Низкое количество лейкоцитов может сигнализировать о том, что травма или состояние разрушают клетки быстрее, чем они возникают, или что организм вырабатывает их слишком мало. Белые кровяные тельца составляют около 1 процента всех кровяных телец, и они необходимы для нормального функционирования иммунной системы. Лейкоциты также известны как лейкоциты. Костный мозг постоянно производит лейкоциты. Они хранятся в крови и лимфатической системе до тех пор, пока не станут необходимыми для борьбы с инфекцией или заболеванием в организме. Несколько типов белых кровяных телец выполняют разные функции. Большинство людей ежедневно производят около 100 миллиардов лейкоцитов. Обычно в каждом микролитре крови содержится от 4000 до 11000 клеток, хотя это может варьироваться в зависимости от расы. Существует несколько различных типов белых кровяных телец, каждый из которых имеет различную ответственность:
При необходимости моноциты перемещаются в другие органы, такие как селезенка, печень, легкие и костный мозг, где они превращаются в клетку, называемую макрофагом. Макрофаг отвечает за многие функции, включая удаление мертвых или поврежденных тканей, разрушение раковых клеток и регулирование иммунного ответа. Увеличение количества белых кровяных телец известно как лейкоцитоз. Обычно это происходит в ответ на следующие состояния:
Определенные респираторные заболевания, такие как коклюш или туберкулез, могут вызывать повышение уровня лейкоцитов. В некоторых случаях поражаются все лейкоциты. Однако у некоторых людей есть определенное заболевание, при котором поражается только один тип лейкоцитов. Если уровень одного конкретного типа лейкоцитов увеличивается, это может быть связано с определенным триггером.
В некоторых случаях причина увеличения количества белых кровяных телец не определяется. Это известно как идиопатический гиперэозинофильный синдром. Это может привести к серьезным осложнениям, таким как повреждение сердца, легких, печени, кожи и нервной системы. У людей, страдающих идиопатическим гиперэозинофильным синдромом, могут наблюдаться такие симптомы, как:
Если уровень лейкоцитов ниже обычного, это может быть признаком снижения иммунной активности человека. Это может произойти в результате состояний, похожих на ВИЧ или прием иммунодепрессантов. Дефицит белых кровяных телец является причиной повышенного риска инфицирования людей с заболеваниями или принимающими лекарства, подавляющие иммунную систему. Аномальное производство клеток крови также является признаком некоторых видов рака, таких как лейкемия и лимфома. В костном мозге может возникать ряд состояний, известных под общим названием миелопролиферативные заболевания. Они развиваются, когда образуется слишком много незрелых клеток крови, что приводит к дисбалансу. Миелопролиферативные заболевания - это редкие состояния, которые могут стать злокачественными, а могут и не стать. Точные эффекты высокого количества лейкоцитов зависят от состояния или фактора, их вызывающего. Колебания количества клеток крови могут вообще не вызывать никаких симптомов. Обнаружив какие-либо симптомы, врач может использовать анализ крови для оценки количества лейкоцитов, и для определения точной причины проблемы часто могут потребоваться дополнительные тесты и обследования. Q:Всегда ли высокое количество лейкоцитов указывает на инфекцию? A:Высокое количество лейкоцитов не всегда является инфекционным, хотя это наиболее частая причина. Несколько других состояний могут привести к увеличению количества лейкоцитов выше нормы. Стрессовая реакция может вызвать повышенное число, а некоторые лекарства, особенно стероиды, могут приводить к более высокому числу. С другой стороны, некоторые виды рака, такие как лейкемия, также могут содержать много белых кровяных телец. Врач должен оценить количество лейкоцитов выше нормы. Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет. Прочтите статью на испанском языке. .Детская желтуха - Симптомы и причиныОбзорДетская желтуха - это изменение цвета кожи и глаз новорожденного на желтый цвет. Детская желтуха возникает из-за того, что в крови ребенка содержится избыток билирубина (bil-ih-ROO-bin), желтого пигмента красных кровяных телец. Детская желтуха - обычное заболевание, особенно у детей, рожденных до 38 недель беременности (недоношенные дети), и у некоторых детей, находящихся на грудном вскармливании. Детская желтуха обычно возникает из-за того, что печень ребенка недостаточно зрелая, чтобы избавиться от билирубина в кровотоке.У некоторых детей желтуха может быть вызвана основным заболеванием. Большинство младенцев, рожденных в срок между 35 неделями беременности и доношенными, не нуждаются в лечении желтухи. В редких случаях необычно высокий уровень билирубина в крови может подвергнуть новорожденного риску повреждения головного мозга, особенно при наличии определенных факторов риска тяжелой желтухи. Продукты и услугиПоказать больше продуктов от Mayo ClinicСимптомыПожелтение кожи и белков глаз - главный признак детской желтухи - обычно появляется между вторым и четвертым днем после рождения. Чтобы проверить желтуху у младенцев, осторожно нажмите на лоб или нос ребенка. Если кожа в месте нажатия выглядит желтым, скорее всего, у вашего ребенка легкая желтуха. Если у вашего ребенка нет желтухи, цвет кожи должен просто на мгновение выглядеть немного светлее своего обычного цвета. Осматривайте ребенка при хорошем освещении, желательно при естественном дневном свете. Когда обращаться к врачуБольшинство больниц проводят обследование детей на желтуху перед выпиской.Американская академия педиатрии рекомендует обследовать новорожденных на желтуху во время плановых медицинских осмотров и не реже, чем каждые 8–12 часов в больнице. Ваш ребенок должен быть обследован на желтуху между третьим и седьмым днем после рождения, когда уровень билирубина обычно достигает пика. Если ваш ребенок выписан раньше, чем через 72 часа после рождения, запишитесь на прием к врачу, чтобы выявить желтуху в течение двух дней после выписки. Следующие признаки или симптомы могут указывать на тяжелую желтуху или осложнения из-за избытка билирубина.Позвоните своему врачу, если:
ПричиныИзбыточный билирубин (гипербилирубинемия) является основной причиной желтухи.Билирубин, отвечающий за желтый цвет желтухи, является нормальной частью пигмента, выделяемого при распаде «использованных» эритроцитов. Новорожденные вырабатывают больше билирубина, чем взрослые, из-за большей выработки и более быстрого распада красных кровяных телец в первые несколько дней жизни. Обычно печень фильтрует билирубин из кровотока и высвобождает его в кишечник. Незрелая печень новорожденного часто не может достаточно быстро удалить билирубин, что приводит к его избытку.Желтуха, вызванная этими нормальными состояниями новорожденного, называется физиологической желтухой, и обычно она появляется на второй или третий день жизни. Другие причиныЖелтуха у младенцев может вызывать основное заболевание. В этих случаях желтуха часто появляется намного раньше или намного позже, чем более распространенная форма детской желтухи. Заболевания или состояния, которые могут вызвать желтуху, включают:
Факторы рискаОсновные факторы риска желтухи, особенно тяжелой желтухи, которая может вызвать осложнения, включают:
ОсложненияВысокий уровень билирубина, вызывающий тяжелую желтуху, может привести к серьезным осложнениям, если его не лечить. Острая билирубиновая энцефалопатияБилирубин токсичен для клеток головного мозга.Если у ребенка тяжелая желтуха, существует риск попадания билирубина в мозг - состояние, называемое острой билирубиновой энцефалопатией. Своевременное лечение может предотвратить значительный долгосрочный ущерб. Признаки острой билирубиновой энцефалопатии у ребенка с желтухой включают:
KernicterusKernicterus - синдром, который возникает, если острая билирубиновая энцефалопатия вызывает необратимое повреждение мозга.Kernicterus может привести к:
ПрофилактикаЛучшее средство профилактики детской желтухи - адекватное кормление. Младенцы, находящиеся на грудном вскармливании, должны получать от восьми до 12 кормлений в день в течение первых нескольких дней жизни. Младенцы, находящиеся на искусственном вскармливании, обычно должны получать от 1 до 2 унций (примерно от 30 до 60 миллилитров) смеси каждые два-три часа в течение первой недели. . |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||