|
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
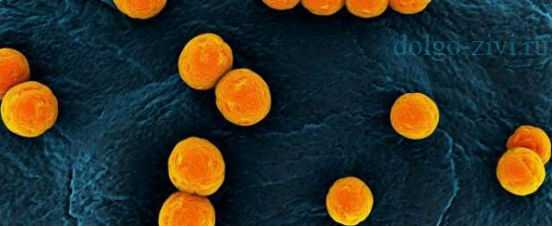
Стафилококк золотистый у ребенка нормаДоктор Комаровский о золотистом стафилококке: лечение, анализУ ребенка в анализах обнаружен золотистый стафилококк. Микроб с этим красивым названием может быть чрезвычайно опасен - об этом знают все родители. Но в чем заключается главная опасность, и как ее избежать, большинство мам и пап не знают. Известный детский врач Евгений Комаровский точно знает, что собой представляет этот «страшный зверь» и что с ним следует делать растерянным родителям. Что это такое?Золотистый стафилококк — один из самых опасных представителей семейства стафилококковых микробов. Свое название он получил из-за цвета — под микроскопом бактерия выглядит как оранжево-золотистое зернышко овальной формы. Он относится к разряду условно-патогенных микробов, способных вызывать тяжелые поражения при определенных условиях. Он довольно устойчив к антибиотикам, долгое время может существовать даже в агрессивной окружающей среде.
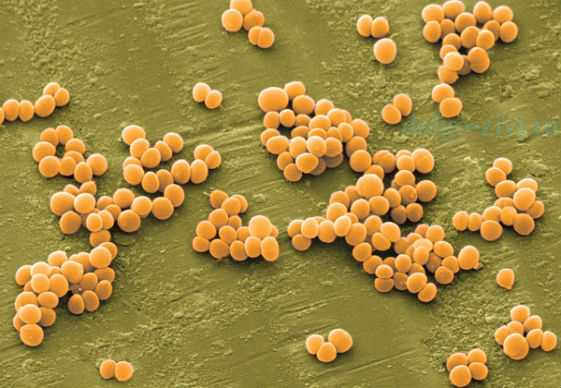
Золотистый стафилококк — единственный в своем семействе в процессе жизнедеятельности выделяет особо опасное вещество (фермент) - коагулазу, которая нарушает состав крови. Микроб проникает в микротромбы, на которые действие иммунитета не распространяется. Это может стать причиной сепсиса, опасного для жизни. При попадании с кровотоком в разные органы, бактерия золотистого цвета вызывает тяжелые поражения. Если микроб попал в легкие — будет стафилококковая пневмония, трудно поддающаяся лечению форма заболевания. Если бактерия «осела» в сердце, поражаются клапаны и нарушается сердечная деятельность. Бактерию при системной инфекции можно обнаружить и в печени, и в почках, и в головном мозге, и в любом другом внутреннем органе. Самое «безобидное» ее существование — жизнедеятельность на поверхности кожи, в этом случае она вызывает возникновения гнойников, фурункулов. Кстати, этот микроб — единственный, кто способен выжить в соленой среде, каковой является человеческий пот. Поэтому, если поражены потовые железы, появились гнойные прыщи или чирьи, то можно не сомневаться — виноват золотистый стафилококк. Часто при кожном поражении бактерией покровов у грудничков, родители не придают высыпаниям особого значения, путая инфекцию с пеленочным дерматитом, с сильными опрелостями и даже с диатезом.
Токсины, которые выделяет золотистый стафилококк в процессе размножения, сами по себе довольно опасны, особенно для новорожденных, именно поэтому в роддоме обязательно делают анализ на наличие этой бактерии у ребенка. С этим микробом сталкивается любой житель планеты каждый день. Самое частое "свидание" с ней происходит при пищевом отравлении, ведь патогенный микроорганизм прекрасно чувствует себя в масляном креме, в мясном и овощном салате, особенно сдобренном майонезом, в консервированных продуктах. Симптомы отравления (рвоту, диарею) вызывает не сам микроб, а опять же токсины, которые он начинает выделять при попадании в организм с инфицированной пищей. Всемирная Организация Здравоохранения подсчитала, что из всех случаев заражения стафилококками, около трети приходится на долю именно золотистого стафилококка. Именно этот возбудитель зачастую способен выжить в условиях больницы (при постоянной обработке антисептиками), такой «модифицированный» возбудитель наиболее опасен,потому что вызывает так называемые больничные или госпитальные инфекции.
СимптомыСам по себе стафилококк никак не проявляет себя, пока под воздействием неких обстоятельств (сниженный иммунитет, сопутствующие инфекции) не начнет активно развиваться и множиться. Это будет началом стафилококковой инфекции, которую довольно просто распознать по обязательному наличию гноя, высокой температуре, острому воспалительному процессу. Симптомы напрямую зависят от типа поражения - куда попал стафилококк, что он поразил, какова тяжесть поражения:
Нормы и патологияНормой считается абсолютное отсутствие этого микроба в бактериальном посеве. Однако такой чистый анализ — это большая редкость, на практике очень редко встречается, оставаясь всего лишь теоретической вероятностью.
Так, если при анализе мазка в горле у малыша старше года обнаружили 10 в 4 степени золотистого стафилококка — это вариант нормы, но если такое же количество выявят в мазке грудного ребенка — это будет считаться угрожающей патологией. Важно следить и за ростом колоний золотистого стафилококка — для этого бактериальный посев, анализ крови и кала повторяют несколько раз, чтобы видеть, насколько быстрыми темпами размножаются бактерии, как быстро набирает обороты начавшаяся инфекция. Лечение по КомаровскомуОбнаружение стафилококка в анализах ребенка — еще не повод для лечения, если нет никаких выраженных симптомов инфекции.
При всей агрессивности стафилококка золотистого цвета у него есть слабое место, которым и пользуются медики. Бактерию, которую сложно убить антибиотиками и антисептиками, легко можно нейтрализовать при помощи самой обычной зеленки, которая есть в каждой домашней аптечке. Медики пока так и не нашли ответа на вопрос, почему это происходит, но это воистину так. Если стафилококковая инфекция обнаружена у ребенка, который находился дома, то прогнозы более благоприятные, чем если ребенок заразился золотистым патогенным микроорганизмом в условиях больницы, где находился на лечение. При тяжелом протекании инфекции ребенка госпитализируют. В стационар с вероятностью 100% положат грудного ребенка с таким диагнозом.
Чаще всего в стандартную схему лечения входят:
СоветыЕсли у кормящей матери в молоке обнаружен золотистый стафилококк, это не повод отказываться от грудного вскармливания. Комаровский поясняет, что довольно сложно взять на анализ молоко матери, при этом обеспечивая полную его стерильность. Стафилококк, который есть на коже у 80% населения, с огромной долей вероятности попадет в сцеженное молоко. Он будет представлен в небольшом количестве и его обнаружение вовсе не означает, что ребенок будет тяжело инфицирован и заболеет стафилококковой инфекцией. Профилактика вряд ли заключается в мытье рук и других частей тела, считает Комаровский. Хотя и соблюдение гигиены, безусловно, очень важно. Однако нет гарантии, что на свежевымытые руки не попадет новый микроб из окружающей среды. Пути передачи микроба разнообразны — от воздушно-капельного до бытового и пищевого. Поэтому главные принципы профилактики стафилококковой инфекции должны заключаться в следующем: укрепление иммунитета ребенка, чтобы никакой стафилококк был ему не страшен, закаливание, активный образ жизни, сбалансированное, здоровое питание. Как лечить золотистый стафилококк, смотрите в передаче доктора Комаровского. Золотистый стафилококк у грудничка в кале: расшифровка анализаКогда ребенок рождается на свет, его организм заселяется разными бактериями, в число которых также может встретиться золотистый стафилококк. Многие специалисты считают, что этот вид микроорганизма влияет на состояние здоровья грудного ребенка. Общие сведения о микроорганизмеСтафилококк относится к ряду анаэробных бактерий. Микроорганизм не подвижен и может существовать без воздуха. Среди всех его типов золотистый считается самым опасным. Бактерия находится повсюду. Ее обнаруживают на кожных покровах, на игрушках, мебели, деньгах или посуде. Такое явление можно объяснить выживаемостью и стойкостью микроорганизма к антисептическим и моющим средствам. Даже кипячение или замораживание предмета не всегда помогает избавиться от золотистого стафилококка. Микроорганизм не боится перекиси водорода и спирта и уступает только зеленке.  Несмотря на разное место обитания, эта бактерия не всегда становится причиной заболевания и может безвредно обитать в теле человека. Провоцирующим фактором развития болезни является ухудшение работы иммунной системы человека. На фоне этого состояния бактерии активизируются, поражают кожные покровы и слизистые оболочки. Серьезную опасность бактерии заключается в ее устойчивости к пенициллинам, что обуславливается выработкой ферментов, которые разрушают белковую природу. Такие вещества повреждают кожные и слизистые покровы. Активация стафилококкаПонятия стафилококк и стафилококковая инфекция отличаются, поэтому важно это учитывать. Если иммунная система функционирует нормально, то эта бактерия живет на теле и внутри организма без отрицательных проявлений. Она активируется и размножается при условиях:
 Серьезной ситуацией является внутрибольничное заражение ребенка при рождении, уколах. Это объясняется отсутствием у него микрофлоры и слабой иммунной системой, которая еще не в состоянии вырабатывать необходимые антитела. Осложнения связанные с золотистым стафилококкомВ независимости от возраста пациента, бактерия может стать причиной развития многих болезней. Если она попадает в открытую ранку, то могут поражаться внутренние органы. К симптомам инфицирования относятся:
Даже, если на коже есть незначительное воспаление, у малыша может повыситься температура тела и ухудшиться самочувствие. Поражения кожных покрововЭто осложнение встречается особенно часто, так как бактерии обитают преимущественно на коже. 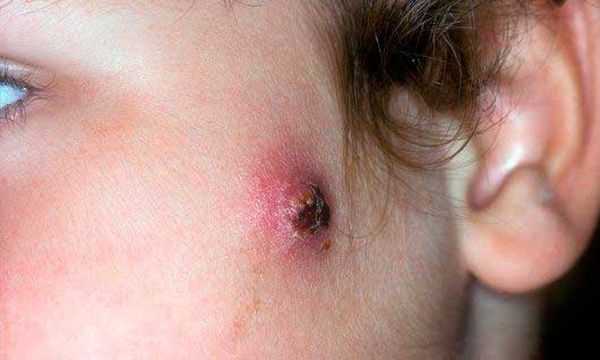 Если для них создаются благоприятные условия (наличие на теле ранок или высыпаний), то человек ребенка могут возникнуть такие заболевания:
Патологии сопровождаются гнойными процессами и характерными симптомами: болью, припухлостью, поражением внутренних слоев кожи, мышц и костей. Поражение костей и суставовИнфекция может попасть в костную ткань через рану, появившуюся при переломе или после хирургических операций. Бактерия способна расплавлять костную ткань и проникать в костный мозг. К последствиям такого поражения относятся:
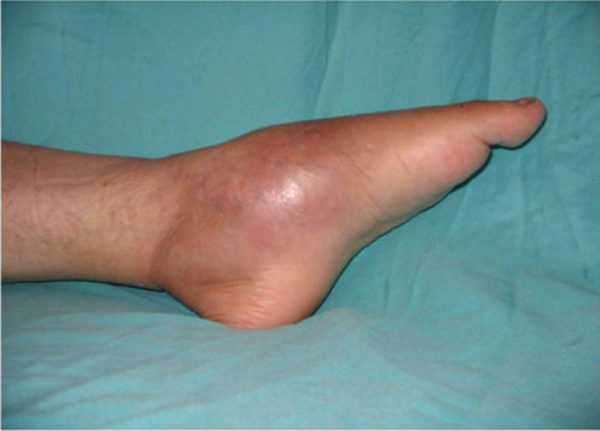 Остеомиелит Поражение органов дыханияЕсли у маленького ребенка ангина не в первый раз и он часто более бронхитом или ОРВИ с осложнениями, то мазок из зева или глотки на обнаружение стафилококка должен проводиться в обязательном порядке. Подозрения на развитие стафилококковой инфекции могут возникнуть, если эти заболевания сопровождаются повышением температуры, увеличением лимфатических узлов и отравлением организма. Особенно опасна пневмония, развивающаяся на фоне стафилококка. Вылечить ее очень сложно, так как бактерия отличается стойкостью ко многим антибиотикам. Когда нужно делать анализ на стафилококк?Если часто без причин возникают кожные высыпания, воспаление сальных желез или фолликулов волос, то стоит обратиться к врачу.  О наличии стафилококка у грудничка могут свидетельствовать такие состояния:
Если наблюдается такая картина, то стоит сдать анализ на стафилококк. В группу риска по заражению также входят люди с онкологическими заболеваниями, сахарным диабетом, ВИЧ, а также пациенты, находящиеся на гемодиализе. Анализ на стафилококк также сдают беременные женщины. Это необходимо для исключения риска внутриутробного заражения плода. Правила подготовки к сдаче анализаПеред сдачей анализа на стафилококк нужно прекратить давать новорожденному антибиотики и антисептические препараты. За 2 недели до бакпосева нельзя обрабатывать его нос и горло медицинскими препаратами, в худшем случае результаты исследования будут искажены.  За полдня до похода в лаборатории нужно давать младенцу пить много жидкости для разжижения секрета слизистых тканей. За 8 часов до сдачи анализа ребенку уже нельзя пить, есть. В большинстве случаев бактериологический посев назначается утром. Результаты исследованияРезультат анализа выдается через сутки после взятия мазка. Если проводится исследование на обнаружение бактерий в кале или моче, то результаты исследования придут на день позже. Отрицательные значения результата указывают на отсутствие в организме золотистого стафилококка. Положительные – подтверждают его присутствие. В обоих случаях врачи рекомендуют пройти лечение, даже если оно будет назначено в профилактических целях.  Незнающий человек самостоятельно не может определить, развивается ли у него стафилококковая инфекция. На самом деле нет специфических симптомов, указывающих на этот факт. В частности, это касается частых заболеваний органов дыхания, воспалительных процессов, а также периодической интоксикации. В подобных ситуациях лучше обратиться к врачу, так как своевременное лечение исключает развитие многих осложнений. Нормы золотистого стафилококкаПравильно расшифровать результат анализа и дать рекомендации может только специалист. Несмотря на это, можно понять, о чем свидетельствуют основные показатели в бланке. В первой его колонке лаборанты указывают вид бактерии, во второй – их количество на 1 мл питательной среды. У взрослых людей норма – с минимального значения до 103 КОЕ, что указывает на естественность микрофлоры. У детей показатель нормы может быть до 104 КОЕ на 1 мл. Если эти цифры больше, то стоит предполагать, что причина воспаления – микробы. Посредством бакпосева специалисты выявляют чувствительность болезнетворных микробов к таким антибиотикам:
Так как нужно быстро подобрать эффективное лечение, такой анализ на резистентность проводится в минимальные сроки. Где пройти обследование?Каждый человек имеет право самостоятельно выбирать медицинское учреждение. Можно обратиться:
Обычно человек выбирает между государственным и частным медицинским учреждением, взвешивая преимущества и свои финансовые возможности. Второй вариант дает возможность пройти более расширенное исследование на стафилококк. лечение и симптомы, норма, мнение КомаровскогоЗатяжной насморк и болезненность в горле часто вызываются стафилококковой флорой. Наиболее опасные формы заболеваний обычно провоцируются золотистыми стафилококками. Эта статья расскажет родителям о том, какие особенности имеют такие инфекционные заболевания у малышей. СимптомыЗолотистые стафилококки весьма болезнетворные микроорганизмы. Попадая в детский организм, они способны вызывать множественные поражения. Степень выраженности неблагоприятных симптомов может быть разной и зависит от многих факторов. Стафилококковая инфекция у новорожденных малышей и грудничков протекает достаточно тяжело.
Заразиться можно от любого больного человека или носителя инфекции, имеющего микроорганизмов в полости носа и ротоглотке. Даже простой разговор с ним может привести к инфицированию. Золотистые стафилококки обладают целым арсеналом различных токсических веществ, которые приводят к сильному воспалению. Выраженный воспалительный процесс приводит к появлению у заболевшего ребенка неблагоприятных симптомов. Проявляются эти симптомы с учетом преимущественной локализации воспалительного процесса. Тяжелое течение заболевания обычно сопровождается выраженным интоксикационным синдромом. Он проявляется повышением температуры тела. При тяжелом течении заболевания она повышается до 38-39 градусов. Заболевший ребенок плохо спит, часто просыпается по ночам. У малышей снижается аппетит. Они становятся более капризными и вялыми. В носуСтафилококки, живущие в носовых ходах, вызывают множество неблагоприятных симптомов. Характерный симптом стафилококкового ринита — появление насморка. Выделения из носа при этом имеют желтый или зеленый свет. Они обычно густые, плохо отделяются. В некоторых случаях насморк становится затяжным. Стафилококковый назофарингит — это инфекционная патология, при которой воспаляются слизистые оболочки в носоглотке. Этот клинический вариант инфекции может встречаться у малышей в любом возрасте.
К развитию стафилококкового ринита приводит воздействие некоторых провоцирующих причин:
В горлеВоздушно-капельным путем золотистые стафилококки достаточно легко проникают в ротоглотку и зев. Это способствует развитию сильного воспалительного процесса в верхних дыхательных путях. Довольно частое проявление стафилококковой инфекции — бактериальный фарингит. Эта патология проявляется появлением гнойного налета, который покрывает снаружи миндалины. Небные дужки при стафилококковом фарингите увеличиваются и сильно свисают над входом в зев. Горлышко заболевшего малыша становятся ярко-красным. Язык обложен серым или желтоватым налетом. Во время болезни у ребенка появляется сильная болезненность в горле, снижается аппетит. Малыши-груднички могут отказываться от грудных кормлений или плохо прикладываются к груди.
Небные миндалины увеличиваются в размерах и разрыхляются. Снаружи они покрываются гнойным налетом, который в некоторых случаях может затвердевать и образовывать плотные корки. При попытке самостоятельно снять налет с помощью чайной ложки или шпателя появляется кровоточивость. Стафилококковая ангина имеет, как правило, достаточно тяжелое течение. У ослабленных малышей и деток, имеющих хронические заболевания внутренних органов, острый тонзиллит может привести к развитию множественных осложнений и неблагоприятных отдаленных последствий.
Она встречается более, чем в 10% случаев перенесенного острого стафилококкового тонзиллита. ДиагностикаПри появлении первых неблагоприятных симптомов в носу или зеве следует обязательно показать малыша лечащему доктору. Осмотреть заболевшего ребенка сможет педиатр или детский отоларинголог. После проведения клинического осмотра доктор устанавливает предварительный диагноз. Для установления возбудителей инфекции требуется проведение дополнительных лабораторных анализов. Общий анализ крови проводится всем малышам, имеющим признаки бактериальных заболеваний. Стафилококковые патологии верхних дыхательных путей сопровождаются появлением лейкоцитоза — увеличением количества лейкоцитов. Сильный воспалительный процесс вызывает ускорение СОЭ. Происходят также и изменения в лейкоцитарной формуле. Анализ крови позволяет выявлять любые отклонения от нормы на самых ранних стадиях. Обнаружить возбудителей инфекции можно также и в патологическом секрете. Определить стафилококковый назофарингит или тонзиллит можно с помощью проведения бактериологического исследования. Биологический материал для проведения таких обследований — выделение из полости носа или слизь с задней стенки глотки. Исследования проводятся в специальной лаборатории. Результативность и специфичность данных тестов достаточно высокие.Маркерным исследованием, позволяющим выявить опасных микробов, является проведение мазка. После нанесения биологического материала на предметное стекло — его помещают в термостат. Результат бактериологического исследования обычно готов через неделю. Для проведения исследования в некоторых случаях берется мокрота, которую откашливает малыш во время острого периода болезни.Для установления возникших осложнений стафилококкового острого тонзиллита проводится дополнительное инструментальное исследование — рентгенография легких. Этот метод позволяет выявлять пневмонию на самых ранних стадиях развития заболевания. ОсложненияЗатяжное течение стафилококкового ринита часто приводит к развитию воспаления в придаточных пазухах носа. Особенно часто это заболевание развивается при несвоевременно назначенном лечении.Золотистые стафилококки, попадая в пазухи носа, способствуют развитию в них сильного воспаления. В конечном итоге это приводит к развитию острого бактериального гайморита или фронтита. Эти патологии сопровождаются развитием сильного изнуряющего насморка. Выделения из носа при этом состоянии довольно густые, желтой или коричневой окраски. Малыш, страдающий синуситом, чувствует постоянную заложенность. Носовое дыхание сильно нарушается. У ребенка усиливается головная боль, которая имеет распирающий и постоянный характер.Стафилококковая пневмония — это также довольно частое осложнение, которое возникает в результате неблагоприятного течения острого тонзиллита, переходящего в бактериальный бронхит. Сопровождается данная патология выраженным интоксикационным синдромом. У малышей раннего возраста могут развиться симптомы дыхательной недостаточности. Терапия стафилококковой пневмонии проводится только в условиях стационара. ЛечениеТерапия стафилококковых инфекций включает в себя назначение целого комплекса разных лекарственных средств. Основная цель — ликвидировать бактериальные очаги и нормализовать полезную микрофлору, обитающую в верхних дыхательных путях. Для этого назначаются различные антибиотики.Отзывы родителей малышей, которые принимали данные препараты, свидетельствуют о том, что эти средства оказывают выраженный положительный эффект. Минусы при использовании антибиотиков — развитие побочных действий, которые в некоторых случаях могут быть весьма неприятными. Золотистые стафилококки особенно чувствительны к антибактериальным препаратам пенициллинового и цефалоспоринового ряда. Дозировка, кратность и длительность применения определяются индивидуально с учетом возраста и веса малыша, а также тяжести течения инфекционной патологии у конкретного ребенка. Длительность схемы терапии может быть разной. В среднем терапия стафилококкового назофарингита составляет 5-10 дней. Острый тонзиллит, вызванный золотистыми стафилококками, лечится за 1,5-2 недели.В некоторых случаях применяется альтернативный способ лечения с помощью применения специфических бактериофагов. Эти препараты имеют узконаправленное действие и вызывают гибель болезнетворных микробов. Лечение с помощью бактериофагов имеет меньше побочных эффектов, чем при использовании антибиотиков. Такая терапия довольно успешно применяется для лечения стафилококковой инфекции у самых маленьких пациентов.Для улучшения носового дыхания используются различные растворы морской соли. Они применяются для орошения носовых ходов. Эти средства помогают промывать носик у малышей и способствуют размягчению слишком плотных выделений. Применять данные растворы можно 3-4 раза в день.
Полость носа можно обрабатывать также с помощью специальных лекарственных препаратов. Для обработки воспаленных носовых ходов хорошо подойдет «Хлорофиллипт». Это средство позволяет уменьшить воспаление и оказывает губительное действие по отношению к патогенным стафилококкам. Для промывания больного горлышка подойдут различные отвары лекарственных трав. Эти доступные растительные средства всегда найдутся в каждой домашней аптечке. Для полоскания горла можно использовать отвар аптечной ромашки, шалфей, календулу. Полоскать горлышко следует 3-4 раза в сутки через час после еды. Для полоскания можно использовать только теплые растворы. Выраженным противовоспалительным действием обладают также многие продукты пчеловодства. Для проведения полосканий зева подойдет обычный прополис. Проводить такие полоскания следует 2-3 раза в сутки в течение 10-14 дней. Применять данное лечение можно только малышам, которые не имеют аллергических реакций на продукты пчеловодства. Для полоскания зева также подойдет и обычный мед. При повышении температуры выше 38 градусов следует использовать жаропонижающие средства.
Врачи не рекомендуют принимать ацетилсалициловую кислоту во время острого периода инфекционного заболевания малышам, так как это может привести к развитию опасных побочных действий данного препарата. Во время разгара болезни малышу следуют находиться дома. Если заболевание у ребенка протекает с выраженной лихорадкой, то кроха должен обязательно соблюдать постельный режим. Такая вынужденная и простая мера поможет существенно снизить риск развития опасных осложнений инфекционной болезни. Во время массивных вспышек стафилококковых инфекций в образовательных учреждениях вводится карантин. Всем малышам, которые контактировали с заболевшими детками, проводится профилактическое лечение. Для восстановления утраченных сил за время болезни малышу назначается общеукрепляющая терапия. Для этого выписываются поливитаминные препараты. Содержащихся в них витамины и микроэлементы помогают восстанавливать иммунитет и улучшают самочувствие ребенка. Применять их следует не менее, чем на протяжении 30 дней. Деткам, имеющим выраженные нарушения иммунитета, назначается иммуномодулирующая терапия. Опасен ли обнаруженный стафилококк в носу, смотрите в следующем видео: что это значит и что делатьВ мире, помимо животных и растений, обитает масса микроорганизмов, которые могут быть полезными или вредными для человека. Это бактерии и вирусы. И если говорить об одном из наиболее сложных в лечении и, соответственно, опасном виде, то это золотистый стафилококк, по латыни – Staphylococcus aureus. 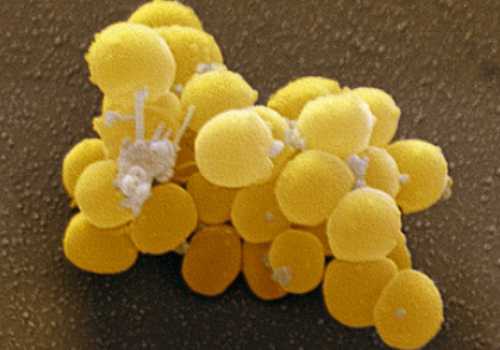 Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>> Общая информация о золотистом стафилококкеЧто это? Бактерия, относящаяся к классу анаэробных, то есть, способных жить без воздуха, неподвижная, Грам-положительная. Существует немало типов стафилококка, но именно золотистый наиболее опасный. Назвали его так не из-за цвета. Ауреус – потому что при посеве в питательную среду колония бактерий дает желто-золотистое окрашивание. Сразу можно подумать, что микроорганизм редко встречается, но на самом деле, его можно обнаружить везде. Бактерия живет на коже и слизистых человека, прекрасно себя чувствует в окружающей среде: на мебели, игрушках, посуде, деньгах. Это объясняется высокой устойчивостью микроорганизма к антисептикам, моющим средства, даже кипячению (гибнет только через 10 минут), замораживанию. Не боится стафилококк и спирта, перекиси водорода. Единственное из доступных средств, которое может убить бактерию – обычная «Зеленка».
Впрочем, несмотря на распространенность, этот микроорганизм вызывает заболевания редко, даже живя на теле человека. Для того чтобы развилось воспаление, необходимо снижение иммунитета. Только в этом случае бактерии начнут активную деятельность и вызовут самые разные болезни кожи и слизистых.  Опасность золотистого стафилококка в том, что он устойчив к пенициллиновым антибиотикам за счет выработки лидазы и пенициллиназы – ферментов, разрушающих белки. Эти же вещества расплавляют кожу и слизистые, помогая бактериям проникнуть в организм. Кроме того, стафилококк вырабатывает эндотоксин, вызывающий у человека интоксикацию, пищевое отравление и инфекционно-токсический шок – опасное состояние, которое крайне сложно поддается лечению. Стоит прибавить к этому отсутствие постоянного иммунитета к таким бактериям. То есть, переболев инфекцией, человек все так же рискует заболеть вновь. Норма показателей золотистого стафилококкаКак уже было сказано выше, бактерия есть везде. Но если был обнаружен стафилококк, это еще не повод для паники, есть определенные нормы содержания его на коже, слизистых, предметах. Многие начинают переживать, получив результаты анализа: стафилококк золотистый 10 в 4, или, к примеру, золотистый стафилококк 10 в 3. Чтобы разобраться, нужно понимать принципы определения количества микроорганизмов в биоматериале. Существует 4 степени роста бактерий:
Понятно, что чем больше степень, тем выше количество бактерий, соответственно, активнее патологический процесс. Первые две степени говорят о присутствии бактерии в биоматериале, третья – о том, что началась болезнь, стафилококк 4 степени – это уже выраженная патология. Как расшифровать данные посева? Для каждого органа есть свои нормы. Так, золотистый стафилококк 10 в 6 степени – верхняя граница нормы. Обнаруживаемый микроорганизм в носу, зеве или горле, посевах кала пока еще не несет опасности. 
Конечно же, чем меньше цифра, тем лучше, но если обнаруживается стафилококк 10 в 3 степени, это вариант нормы. Пройти тест на наличие глистов Диагностика и степени зараженияДанный микроорганизм присутствует в организме каждого человека. Нормальным показателем является 10 в 3 степени. Если степень заражения превышает эти показатели, но негативная симптоматика не наблюдается, лечение не проводят – иммунная система может самостоятельно справиться с таким количеством бактерий. Для обнаружения бактерии назначают:
Лечение Staphylococcus AureusОбычно лечение staphylococcus aureus назначают, если анализы дают результат КОЕ 10*4. Однако важно учитывать – если такая степень заражения не проявляется негативной симптоматикой, лечение не требуется. Показатели 10*5 характеризуются массивным инфицированием, обычно сопровождаются выраженной, интенсивной симптоматикой. В таких случаях необходимо подобрать антибактериальное лечение. Терапия проходит комплексно и включает в себя симптоматическое лечение. Врач подбирает наиболее эффективные антибиотики, которые могут воздействовать на бактерию. Курс лечения сопровождается приемом иммуномодуляторов и витаминных комплексов, пробиотиков.  Все препараты направлены на борьбу с инфекцией, восстановление местной микрофлоры, укрепления защитных функций организма и исключение вероятности рецидива, чему способствует соблюдение профилактических правил.
Золотистый стафилококк является опасным для человека микроорганизмом. Он присутствует в организме каждого и никак себя не проявляет, но если иммунная система ослабевает, человек сталкивается с развитием серьезных патологических состояний. Самолечение в этом случае крайне не рекомендуется – оно может значительно усугубить проблему, осложнить процесс дальнейшей терапии и выздоровления. Без своевременной медицинской помощи инфекция может стать причиной гибели человека. Какой должна быть норма?Норма результата зависит от того, из какой среды взят мазок. В основном действует правило, чем меньше, тем лучше.
Отдельные показателиРезультат выдаётся в виде цифры – это количество бактериальных клеток, ставших основами колонии (КОЕ) на 1 мл среды. Тест проводится на питательной среде для бактерий – исследуемый материал помещают в специальную закрытую ёмкость, и если возбудители присутствуют, то они начнут активно размножаться. 10 в 2 степени
10 в 3
10 в 4
10 в 5
10 в 6
ЗаключениеСвоевременное обнаружение возбудителя необходимо для лечения и профилактики различных проблем со здоровьем. В первую очередь это касается кожного покрова и слизистых оболочек, поскольку именно там чаще всего выявляется патогенная микрофлора. Бороться с ней можно антибиотиками и средствами, повышающими иммунитет (общий и местный). Также не следует забывать о личной гигиене, правильном питании и закаливании. Победить паразитов можно!Антипаразитарный комплекс® - Надежное и безопасное избавление от паразитов за 21 день!
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов. Интересно знать:Список литературы
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.  Лучшие истории наших читателей Тема: Во всех бедах виноваты паразиты! От кого: Людмила С. ([email protected]) Кому: Администрации Noparasites.ru Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта. Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров. Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени. Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше! Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили! Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут - прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>> Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день. Как Избавить свой организм от опасных для жизни паразитов, пока не поздно! Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами. Поиск лекрств от паразитов Советуем почитать Золотистый стафилококк в кале у ребёнка – болезнь или нормаДоброго времени суток, дорогие друзья блога Алексея Шевченко «Здоровый образ жизни». С каждым годом количество людей, у которых в кишечной микрофлоре присутствует золотистый стафилококк (Staphylococcus aureus или S. aureus) становится все больше. И дети не являются исключением. Иногда бактерия успевает колонизовать кишечник даже новорожденных малышей. И если вдруг анализ обнаруживает золотистый стафилококк в кале у ребёнка, это далеко не всегда является поводом для серьезного беспокойства.
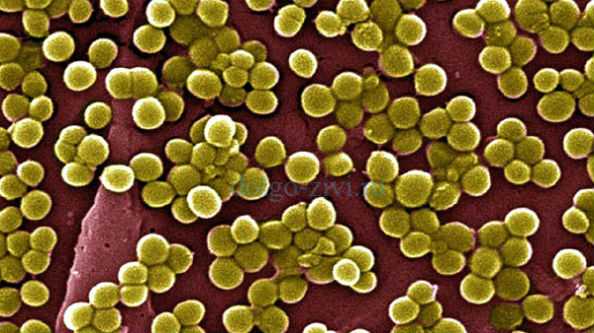
Не дразните золотистого стафилококкаЗолотистый стафилококк, или Staphylococcus aureus, это шаровидная бактерия, относящаяся к многочисленному роду стафилококков. Ее клетки представляют собой почти идеальные шары, а при делении они образуют скопления, похожие на виноградные гроздья. S. aureus, как и все остальные шаровидные бактерии, обладает удивительной живучестью, и является одним из наиболее устойчивых к радиации живых организмов. Она способна переносить дозу облучения в тысячи раз большую, чем люди, и в десятки раз большую, чем другие бактерии. (Об особенностях золотистого стафилококка, и чем опасен данный микроорганизм, также рассказывается тут и тут). Если бактерия попадает в неблагоприятные условия, она может синтезировать вокруг себя капсулу из полисахаридов, которая защищает клетку от агрессивного воздействия окружающей среды.
Медики называют Staphylococcus aureus комменсальной бактерией. Это значит, что она извлекает определенную пользу для себя из организма человека, в котором она присутствует, но при этом не причиняет ему никакого вреда. То есть паразитированием такое сожительство назвать нельзя. Чаще всего эта бактерия присутствует в следующих местах:
Но к сожалению, при некоторых обстоятельствах (в основном они связаны с ослаблением иммунитета) S. aureus из мирного попрошайки превращается в свирепого агрессора и начинает размножаться гигантскими темпами, вызывая гнойные воспаления.
Например, в США ежегодно регистрируется больше ста тысяч случаев тяжелых гнойных заболеваний, вызванных золотистым стафилококком, и многие из них заканчиваются смертью пациентов. Особую тревогу у медиков вызывает тот факт, что бактерия является лидером среди микроорганизмов, вызывающих внутрибольничные инфекции. А ее способность приобретать устойчивость к сильнейшим антибиотикам просто повергает медицинское сообщество в состояние паники. Те, у кого его нет, в меньшинствеМикрофлора, присутствующая в человеческом желудочно-кишечном тракте, имеет очень сложный состав. Она начинает формироваться в момент рождения человека и продолжает совершенствоваться и видоизменяться на протяжении всей его жизни. В современных развитых странах наблюдается ухудшение качества кишечной микрофлоры и обеднение ее состава. Это вызвано чрезмерным увлечением бактерицидными гигиеническими средствами, которые применяются в быту, а также огромным количеством антибиотиков, которые население потребляет не только в виде лекарств, но и вместе с пищей. Результатом такого дисбаланса является колонизация кишечника чуждыми микроорганизмами. Как говорится, «свято место пусто не бывает». Как только полезная микрофлора гибнет под натиском лекарств и гигиенических средств, освободившиеся места немедленно занимают более живучие виды бактерий, а Staphylococcus aureus как раз относится к самым живучим.
Результаты массовых исследований показывают удручающую картину. Например, в Швеции более 75% маленьких детей имеют в кишечнике колонии S. aureus. Иногда носительство является эпизодическим, но значительно чаще бактерия обосновывается в кишечнике на всю жизнь человека. Staphylococcus aureus может быть нормойДля выявления присутствия S. aureus в кишечнике необходимо проводить специальный анализ кала на дисбактериоз. Такое лабораторное исследование могут выполнить прямо в родильном доме, если для этого имеются основания. Оно проводится в два приема, между которыми делается либо однодневный, либо двухнедельный промежуток. Причем материал для анализа должен доставляться в лабораторию немедленно. Если промедление составило более трех часов, то результаты анализа могут быть искажены. Средняя установленная норма присутствия золотистого стафилококка в фекалиях составляется от 10 в 3 степени до 10 в 4 степени КОЕ/мл (то есть количество живых, способных к размножению бактериальных клеток на 1 мл вещества). Если у грудничка количество бактерий более высокое, это считается тревожным знаком. Но все же, до тех пор, пока не появятся общие болезненные симптомы, начинать лекарственную терапию еще рано, так как само, лечение является достаточно тяжелым и может вызывать нежелательные эффекты. Врачи всегда учитывают тот факт, что реакция на присутствие в организме S. aureus слишком индивидуальна. У некоторых детей показатель присутствия может быть очень высоким, но они при этом они чувствуют себя прекрасно и совершенно не нуждаются в неприятном лечении антибиотиками, направленном на уничтожение золотистого стафилококка.
Большую важность имеет определение динамики S. aureus. Если отмечается бурное размножение микроорганизмов, то это может означать, что пора начинать лечение, даже если выраженные признаки заболевания отсутствуют. Как проявляется заболевание?Если золотистый стафилококк пошел в атаку, то болезненные симптомы могут быть удивительно разнообразны. На самых ранних этапах развития инфекции могут отмечаться:
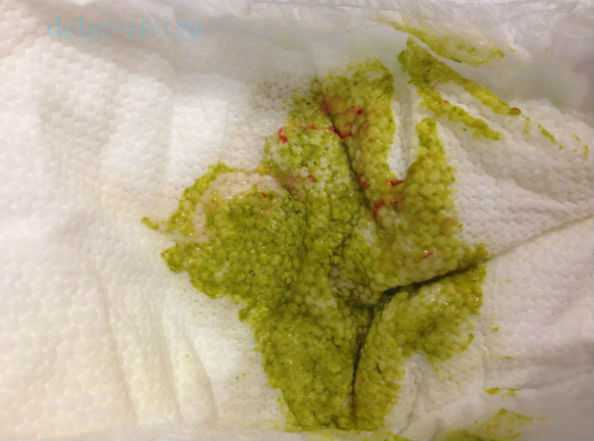
Ребенок становится беспокойным, плачет, пытается тужиться. Если у него запор, то он сопровождается заметным вздутием живота. Если же у малыша понос, то стул имеет зеленоватый оттенок, и в нем могут присутствовать беловатые комочки.
Как можно помочь?S. aureus представляет собой серьезную проблему, и принимать решение о целесообразности лечения, а также назначать лекарства может только врач. Родителям же остается только тщательно следовать указаниям и всячески укреплять здоровье малыша. Абсолютно недопустимо заниматься самолечением и без консультации с врачом давать ребенку антибиотики. Облегчения это не принесет, так как S. aureus не боится щадящих доз и стремительно развивает устойчивость к лекарствам.
Огромное внимание необходимо уделять общему укреплению организма и закаливанию. Также нужно всеми силами нормализовать процесс пищеварения. Запоры для ребенка не менее опасны, чем понос. Если имеется хроническая задержка стула, врач может порекомендовать настой семян льна, плоды фенхеля, ромашку и другие мягкие средства. Часто хороший результат приносят масляные смеси, такие как Плантекс или Беби Калм. В их состав входят различные натуральные компоненты: анисовое, мятное, укропное, фенхелевое масло, лактоза. Эти средства усиливают кишечную перистальтику и нормализуют движение пищевой массы по желудочно-кишечному тракту.
Мускулатура живота у маленьких детей еще не окрепла, что часто становится причиной проблем с пищеварением и в принципе может оказывать содействие развитию S. aureus в кишечнике. Чем быстрее ребенок сможет развить крепкие мускулы, тем лучше. Поэтому массаж и гимнастика необходимы детям буквально с первых дней жизни. Каждый день ребенка нужно выкладывать на животик, массировать его, включать в гимнастический комплекс специальные упражнения для живота. Если ребенок получает материнское молоко, то во избежание у него запора, матери необходимо исключить из своего меню виноград, капусту, чернику, рис, бобовые. Кстати, дети, находящиеся на грудном вскармливании, гораздо реже страдают от стафилококковой инфекции, чем «искусственники». Материнское молоко само является мощным лекарством, а постоянный контакт с кожей при кормлении значительно ускоряет формирование здоровой микрофлоры в кишечнике младенца.
Если запор носит упорный характер, врач может назначить очистительные клизмы, либо глицериновые свечи. Но эти средства применяются только в действительно серьезных случаях, чтобы не мешать формированию нормальной работы кишечника. Если врач назначает антибиотики, их придется принимать до конца курса, несмотря на побочные эффекты. Врач обязательно предупредит, с чем именно можно столкнуться. Если нежелательные эффекты будут слишком тяжелыми, то терапия будет скорректирована. Обычно ликвидация занимает 5–7 дней. Но на этом лечение не заканчивается, так как теперь необходимо восстанавливать нормальную кишечную микрофлору, которая тоже сильно пострадала от действия лекарств. Восстановлению хорошо помогают различные пробиотики, минеральные препараты и витаминные комплексы. Дорогие читатели, если вы решили поделиться этой информацией со своими друзьями в социальных сетях, то вы можете сделать это значительно быстрее, если нажмете на наши удобные кнопочки, которые вы видите сразу под текстом. симптомы, степени, лечение по КомаровскомуСтафилококковая инфекция обитает в организме каждого человека. Обычно она не провоцирует серьезных заболеваний, однако при ослабленной иммунной системе может стать причиной развития воспалительных процессов. Самым опасным считается золотистый стафилококк, поскольку иммунная система грудничка еще не способна противостоять данному возбудителю. В этой статье пойдет речь о том, насколько опасен стафилококк у грудничка и как с ним бороться. Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>  Золотистый стафилококк Пути заражения грудничкаЗаражение происходит тремя основными путями:
Также высока вероятность инфицирования ребенка при несоблюдении правил личной гигиены.  Поскольку ребенок постоянно тянет все, что его окружает в рот, он подвержен заражению. Поэтому родители должны следить за его гигиеной. Инфицирование может произойти от зараженного медперсонала. Такое наблюдается, если у медработника не была своевременно обнаружена болезнь или он в недостаточной мере выполнил гигиенические меры перед процедурами. Так стафилококк попадает к новорожденному из окружающей среды. Воздушно-капельный способ заражения также возможен. Он провоцирует следующие патологические состояния:
Также следует учитывать – стафилококк в некотором количестве присутствует в организме каждого человека, в том числе у грудничков. Обычно он проявляется при ослабленном иммунитете. Развитие инфекции могут спровоцировать:
Инфекция развивается у малышей, которые часто болеют ОРВИ, страдающих от дисбактериоза. У таких детей защитные функции организма значительно ослаблены, поэтому они крайне подвержены инфицированию любыми болезнетворными бактериями. Симптомы и признаки стафилококка у грудничкаСимптоматика стафилококка может отличаться, она зависит от локализации паразита:
Комаровский о стафилококке у грудничкаСо стафилококковыми инфекциями сталкиваются как взрослые, так и дети. Бактерия может провоцировать различные заболевания, приводя к серьезным последствиям и смерти. Бактерия легко проникает в любой орган, систему организма, независимо от возраста человека.  Комаровский считает, что борьба с этим микроорганизмом является самым сложным процессом современности. Стафилококк у грудничка крайне быстро вырабатывает устойчивость к антибиотикам, что значительно усложняет процесс лечения. Рано или поздно новейшие средства медицины становятся не эффективными для борьбы с бактерией. Но устойчивость бактерии это не самая опасная ее сторона. После перенесенной болезни, иммунная система человека не вырабатывает защиту против стафилококка, поэтому риск развития рецидивов крайне высок. Однако обнаружение инфекции в анализах не говорит, что нужно срочно начинать лечение. Комаровский утверждает, что терапия необходима только в случаях, когда микроорганизм начал проявлять себя с негативной стороны. Стафилококк у грудничка в кале и кишечникеМикроорганизм может находиться в грудном молоке, кале, на коже и слизистых оболочках. Если у малыша не возникает негативная симптоматика, не наблюдаются ухудшения самочувствия, значит, количество стафилококка в организме находится в пределах нормы. При ослаблении иммунитета микроорганизм переходит в активную фазу, и начинаются воспалительные процессы. Если паразит присутствует в кишечнике малыша, то каловые массы приобретут зеленоватый оттенок с примесями слизи. Наличие стафилококка в кале сопровождается:
Для выявления стафилококка в фекалиях малыша, необходимо пройти лабораторные исследования. 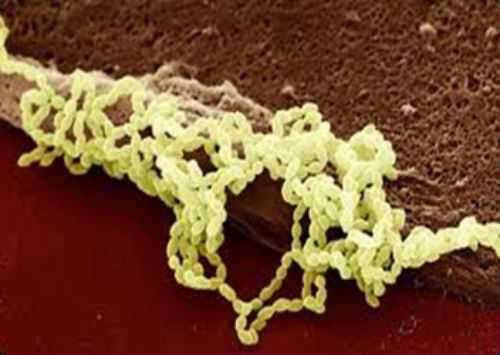 Стрептококк в кале у грудничка Диагностика и степени зараженияДля обнаружения стафилококка у грудничка необходимо провести бактериальный посев. Большинство симптомов воспалительных патологий довольно схожи между собой, поэтому для постановления точного диагноза необходимы максимально достоверные методы диагностики. Показаниями для анализов являются:
Для проведения лечения малыша вместе с мамой изолируют в стационарном отделении. Нормальным показателем в результатах анализов является наличие стафилококка в 4-й степени, идеальным – его отсутствие. Методы леченияУ детей до 4 месяцев анализы кала не должны указывать на наличие стафилококка. В результатах анализов указывают количественный показатель КОЕ/мл. В биоматериале взятого из ротовой полости, носоглотки допускается концентрация 10*3 КОЕ/мл, при условии отсутствия ухудшения состояния, каких-либо болезней. У детей после 1 года наличие бактерий в организме требует внимательного отслеживания состояния малыша – при любых изменениях в здоровье важно обращаться в медицинское учреждение. Показатели 10*5 КОЕ/мл указывают на активное развитие стафилококка, и малышу требуется проведение медикаментозной терапии. Однако следует отметить, что начинать лечение при повышенных показателях нужно только когда у ребенка наблюдается развитие негативной симптоматики. Если признаков болезни нет, лучше воздержаться от терапии – его организм может самостоятельно справиться с таким количеством бактерии. Обычно для лечения подбирают антибиотики широкого спектра действия. Также врачи прибегают к бактериофагам (вирус, который внедряется в клетки микроба и убивает его). Такой метод также не идеален, поскольку каждый бактериофаг может воздействовать на свой определенный вид стафилококка. Для лечения кишечной инфекции назначают Этерофурил, однако после его использования важно провести дополнительную терапию для восстановления кишечной микрофлоры.  Стафилококковая инфекция у грудничка – это опасное заболевание, которое сопровождается множественной симптоматикой, негативно влияющей на самочувствие малыша. При появлении первых признаков болезни лучше обратиться в медицинское учреждение для проведения диагностики и подбора адекватных методов лечения. Победить паразитов можно!Антипаразитарный комплекс® - Надежное и безопасное избавление от паразитов за 21 день!
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов. Интересно знать:Список литературы
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.  Лучшие истории наших читателей Тема: Во всех бедах виноваты паразиты! От кого: Людмила С. ([email protected]) Кому: Администрации Noparasites.ru Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта. Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров. Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени. Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше! Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили! Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут - прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>> Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день. Как Избавить свой организм от опасных для жизни паразитов, пока не поздно! Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами. Поиск лекрств от паразитов Советуем почитать Инфекция, вызванная устойчивым к метициллину золотистым стафилококком у детейЭтот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск. Что такое метициллинрезистентный золотистый стафилококк?
Что увеличивает риск заражения моего ребенка MRSA-инфекцией?
Что еще увеличивает риск заражения моего ребенка MRSA-инфекцией?
Какие проблемы может вызвать инфекция MRSA?MRSA может вызывать серьезные, а иногда и смертельные инфекции. Обратитесь к опекуну вашего ребенка за дополнительной информацией о любой из этих инфекций:
Каковы признаки и симптомы инфекции MRSA?Признаки и симптомы вашего ребенка зависят от того, в какой части его тела есть инфекция. Они могут включать:
Как диагностируется инфекция MRSA?Опекун вашего ребенка проверит его тело.Он может спросить вас, был ли ваш ребенок рядом с кем-нибудь, кто болен MRSA. Вашему ребенку потребуются анализы крови и одно или несколько из следующего:
Как лечится инфекция MRSA?Лечение вашего ребенка будет зависеть от того, в какой части его тела находится инфекция.При лечении такие признаки и симптомы, как жар, кашель и боль, могут уменьшиться, а раны могут зажить. Лечение вашего ребенка может включать в себя любое из следующего:
Каковы риски лечения от инфекции MRSA?
Что я могу сделать, чтобы предотвратить заражение моего ребенка или распространение MRSA?
Где я могу найти поддержку и дополнительную информацию?Инфекция MRSA может изменить жизнь вашего ребенка и вашей семьи. Вы и ваш ребенок можете чувствовать гнев, печаль или страх. Эти чувства нормальные. Ваш ребенок должен поговорить о своих чувствах со своими опекунами, семьей или друзьями. Свяжитесь со следующим:
Когда мне следует позвонить опекуну моего ребенка?Позвоните опекуну вашего ребенка, если у него есть:
Когда мне следует немедленно обратиться за помощью?Немедленно обратитесь за помощью или позвоните 911, если:
Соглашение об уходеВы имеете право участвовать в планировании ухода за своим ребенком.Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с опекунами вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка. Авторские права © 2012. Thomson Reuters. Все права защищены. Информация предназначена только для использования конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Приведенная выше информация является только учебным пособием. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно. Дополнительная информацияВсегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам. Заявление об отказе от ответственности за медицинское обслуживание Узнайте больше об инфекции, вызванной устойчивым к метициллину золотистым стафилококком у детейСопутствующие препаратыIBM Watson Micromedex.Ванкомицин Промежуточная инфекция Staphylococcus AureusЭтот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск. Что представляет собой инфекция, вызванная ванкомицином, промежуточным стафилококком?
Что вызывает заражение VISA?Вы можете заболеть, если у вас был тесный физический контакт с человеком, инфицированным VISA. Бактерии Staph могут быть обнаружены во рту, носу, ране, внутривенных (IV) линиях или катетерных трубках.Зараженные люди, которые не моют руки, могут распространять бактерии. Это может произойти, если вы прикоснетесь к их загрязненным (грязным) рукам или ране, или к предмету, который они недавно держали. Микроб может попасть в организм через рот или нос, или через отверстие в коже. VISA также можно найти на поверхностях перил кроватей, полов, медицинских инструментов и ручек туалетов. Что увеличивает мой риск заражения VISA-инфекцией?Следующие факторы могут увеличить ваш риск заражения VISA-инфекцией:
Какие проблемы может вызвать заражение VISA?Большинство инфекций VISA в основном поражают кожу и мягкие ткани непосредственно под кожей, а затем могут распространяться на другие органы.Staph может напрямую атаковать ваши органы или выделять токсины (яды), вызывая повреждение. У вас может быть любое из следующего:
Каковы признаки и симптомы инфекции VISA?Признаки и симптомы могут зависеть от места заражения VISA. Инфекции кожи и мягких тканей могут включать покраснение, боль, отек и ощущение тепла при прикосновении. Эти инфекции кожи и мягких тканей часто приводят к более серьезным инфекциям VISA, таким как пневмония или бактериемия. У вас может быть жар, озноб или слабость и боль в теле. Также могут присутствовать кашель, боль в груди, затрудненное дыхание и учащенное сердцебиение.Если у вас менингит, у вас может быть частая сонливость, головные боли или ригидность шеи. У вас также может быть сыпь, изменение зрения, тошнота (расстройство желудка) или рвота (рвота). Как диагностируется VISA-инфекция?Лицам, осуществляющим уход, понадобятся образцы вашей кожи, выделений из раны (гноя) или выделений (слизи) из носа. Образец вашей мочи или крови также может быть отправлен в лабораторию для анализа. Эти образцы могут показать, какой микроб вызывает ваше заболевание, и помочь лицам, осуществляющим уход, выбрать лучшее лечение для вас. Как лечится инфекция VISA?Антибиотики используются для лечения инфекции VISA. Они могут включать добавление других антибиотиков, чтобы убить VISA. Если у вас есть инфицированные пробирки, вашим опекунам может потребоваться их удалить или заменить. Вам также может понадобиться любое из следующего:
Как можно предотвратить заражение VISA?
Где я могу найти дополнительную информацию?Инфекция VISA может изменить жизнь вас и вашей семьи. Признать, что у вас инфекция VISA, может быть сложно. Вы и ваши близкие можете чувствовать гнев, печаль или страх.Эти чувства нормальные. Поговорите о своих чувствах со своими опекунами, семьей или друзьями. Для получения дополнительной информации свяжитесь со следующим:
Соглашение об уходеУ вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими опекунами, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.Дополнительная информацияВсегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам. Заявление об отказе от ответственности за медицинское обслуживание Узнайте больше о заражении золотистым стафилококком, промежуточным звеном ванкомицинаIBM Watson Micromedex.Золотистый стафилококк - Википедия, свободная энциклопедияStaphylococcus aureus (pronunciación: / ˌstafiloˈkokus ˈawrews /), conocido como estafilococo áureo o estafilococo dorado o estafilococo dorado , эстафилококкодорадо , бактерии, вызывающие каталитическую энцефалопатию, бактерии, вызывающие энцефалопатию, бактерии, вызывающие бактерии distribuida por todo el mundo, Estimándose que una de cada tres personas se hallan columnsizadas, aunque no infectadas, por ella. [1] Puede producir una ampia gama de enfermedades, que van desde influencciones cutáneas y de las mucosas relativamente benignas, tales como foliculitis, forunculosis or conuntivitis, hasta enfermedades de riesgo vital, como celulitis, enfermedades de riesgo vital, como celulitis, oscesocineos profielderosit neumonía. Además, también puede afectar al aparato gastrointestinal, ya sea por presencia física de Staphylococcus aureus o por la ingesta de la enterotoxina estafilocócica secretada por la бактерии. En la actualidad, este microorganismo se encuentra como el Principal causante de las Infcciones nosocomiales. Esta situación se ve favorecida por el hecho de que esta especiehabita tanto en las mucosas como en la piel de los seres humanos, lo que permite que a través de las heridas quirúrgicas pueda Penetrar en el torrente sanguíneo del paciente direct por o medio contact Indirecto con el personal sanitario, con un objeto contaminado o incluso con otro paciente. [2] Las cepas Habituales de Staphylococcus aureus , устойчивый к пеницилину, эффективен для борьбы с аминоглюкозами, оксацилина или нафцилина. [3] Además de la administración del tratamiento antimicrobiano correiente, puede ser communiente, en función del caso, la elletionación de puertas de entradas como catéteres venosos permanentes or drenajes quirúrgicos. Este microorganismo fue descrito por primera vez en el año 1880, concretamente en la ciudad escocesa de Aberdeen, por el cirujano Alexander Ogston en el pus que drenaba un absceso infectado. [3] En 1884, Friederich Julius Rosenbach acuñó el nombre binominal de esta especie.В 1903 году, Loeb realiza el descubrimiento de la coagulasa y Elek, en 1959, hace un estudio sobre Staphylococcus pyogenes , abarcando una revisión sobre todas las interrogantes existentes para la época. [2] В 1941 году последние зараженные эстафилокококки были эраном эрадикады пор пеницилина. Un poco más tarde, en 1945, Sprink Ferris reportó una cepa de S. aureus resistente a la penicilina que, por la acción de una β-lactamasa, la destruía. [2] [4] Пункт 1950, con la Introduction de la penicilina y las sulfonamidas, los estreptococos fueron desplazados por los estafilococos como Agenttes de Infcción intrahospitalaria; y para 1959, año en que apareció la meticilina (una penicilina semisintética), 60% de las cepas ya eran сопротивляется пеницилину. [4] В 1961 г. Jevons hizo el primer report de la existencia de un Staphyloccocus aureus resistente a meticilina; cuando esta era una causa importante de influencción nosocomial en Europa. [5] Concepto [редактор]Число биноминальных бактерий, содержащихся в григе σταφυλόκοκκος , que se compone de staphylé , que значащее рацимо и кокк , queigna grano, baya o uva; y del latín aureus que miga dorado.Этот номер "racimo de uvas doradas" y lo lleva en función de su morfología microscópica y el color dorado de lascolias en los cultivos. Epidemiología [редактор]Staphylococcus aureus - это патогенетический агент, который рассматривает нормальную микробиоту, которая находится в нормальном состоянии, в отдельности и в естественных условиях, в условиях защиты окружающей среды. [4] El main grupo de riesgo son pacientes hospitalizados o inmunocomprometidos.Cerca de 2 mil millones de personas han sido coliónizadas mundialmente por este microorganismo. [6] Los seres humanos son un reservorio natural de S. aureus . Entre el 30 y el 50% de los adoles sanos están columnsados, y entre el 10 y el 20% se mantienen colizados persistentemente. [2] Существуют бактерии, образующие нормальную микробиоту, человека и человека селективную колонизацию (20-40%, в взрослых), pliegues intertriginosos, perineo, axilas y vagina, no obstante, las personas colizadas tienen un riesgo Mayor de Sufrir Infcciones. [1] La Colonización por S. aureus se da preferentemente en: [2] Los estafilococos se disminan por las actividades domésticas y comunitarias tales como hacer la cama, vestirse o desvestirse. El equipo de salud es uno de los Principales vectores biológicos de disminación de esta бактерии. [3] [12] Есть вид, который манипулирует пищевыми продуктами, вносит свой вклад в заболевание Staphylococcus aureus enterotoxigénicos, вносит свой вклад в лечение интоксикации алиментарии. [13] Se ha visto un incremento en la incidencia defection nosocomiales por Staphylococcus aureus desde 1970. [3] Durante el periodo de 1990 a 1992, S. aureus fue una de los Agientes etiológicos de neumon Hospitales. [14] Así mismo se ha notado un incremento значительный, вероятный debido a la presión antibiótica, de cepas con resistencia a Diferentes fármacos antimicrobianos. Entre ellos están el estafilococo resistente a meticilina y el estafilococo resistente a vancomicina. [3] Entre los factores de riesgo que predisponen a influencciones graves por S. aureus se encuentran: [1] Morfología [редактор]S. aureus es un coco inmóvil, de 0,5 a 1 мкм de diámetro, [15] que se divin tres planos para form grupos de células irregulares semejantes a racimos de uvas. En extendidos de pus los cocos aparecen solos, en pares, en racimos o en cadenas cortas. Los racimos irregulares son característicos de extendidos tomados de cultivos que se desarrollan en medios sólidos, mientras que en otros cultivos son frecuentes las formas de diplococos y en cadenas cortas.Unas pocas cepas производит una cápsula o capa de baba que incrementa la virulencia del microorganismo. S. aureus es un microorganismo grampositivo pero las células viejas y los microorganismos fagocitados se tiñen como gramnegativos. Envoltura celular bacteriana [редактор][редактор]SARM evitando su fagocitosis.Se han reportado cepas de S. aureus que se encuentran recubiertas por una capa de polisacáridos externos, la cual recibe el nombre de slime o cápsula mucoide, que incrementa su Capacidad de adherencia, evita que sea reconocido el efecto antifagocítico.Hasta ahora se han identifyado 11 serotipos capsulares de S. aureus . Los serotipos con las cápsulas más gruesas son el 1 y el 2, y forman columnsias mucoides, no obstante, no se asocian con enfermedad. Los serotipos 5 y 8 son losponsables de la mayor parte de las influencciones humanas [15] y específicamente el serotipo 5 engloba a la mayoría de las cepas de S. aureus Resistente a Meticilina (véase más adelante). [2] La capa polisacárida extracelular es producida por algunas cepas de S.aureus y les confiere la capacityad de adherirse a las células huésped diferentes objetos protésicos, como catéteres, injertos y prótesis plásticas. Esta adherencia poco común se debe a la capa de polisacárido extracelular, formada por monosacáridos, péptidos y proteínas, que es producida por la mayor parte de los estafilococos. La producción de estos dos materiales está influida por factores como la composición del medio y las condiciones de desarrollo. [15] [1] Пептидоглюкано [редактор]Пептидоглюкано в апроксимадаменной форме 50% -ного песо по сравнению с клетками en seco. [3] Está compuesto por cadenas de 10 a 12 glucanos, entre los que destacan el ácido N-acetilmurámico y N-Acetilglucosamina unidos mediante enlaces β 1,4. Estos glucanos se encuentran entrecruzados por oligopéptidos y un puente de pentaglicina por la β-N-acetilglucosaminidasa (específico para S. aureus ). En el caso de S. aureus las cadenas de glucano se entrecruzan mediante puentes de pentaglicina unidos a L-Lisina y D-Alanina. El peptidoglucano funciona como installizador osmótico y evita la lisis de la бактерии, пор лас диференции эн ла концентрацию де сал.Пептидоглюкано действует как тип эндотоксина и оценивает химиотаксис нейтрофилов, вносит свой вклад в формирование абсцесса. Las Proteínas ligadoras de penicilina (PBP) son enzimas que catalizan la construcción de peptidoglucano. [15] Las diferencias en la estructura del peptidoglucano en cepas de S. aureus constituyen diferencias en su Capacidad de causar coagulación внутрисосудистая болезнь. [16] Ácidos teicoicos [редактор]El ácido teicoico supone aproximadamente el 30% del peso de la pared celular en seco.Los ácidos teicoicos son polímeros de fosfato de ribitol [3] unidos mediante enlaces fosfodiéster (differentes para cada especie bacteriana). Se unen ácido N-acetilmurámico de la capa de peptidoglucano или se anclan lipofílicamente a lambrana citoplasmática (ácidos lipoteicoicos). Сын inmunógenos cuando se encuentran unidos al peptidoglucano y Estimulan una respuesta de tipo гуморальный, активный элемент комплемента, средний химиотаксис полиморфонуклеаров лейкоцитов и активный продукт интерлейцина 1.Los ácidos teicóicos actúan en la adherencia específica de las bacterias grampositivas a las superficies mucosas y presenta afinidad por fibronectina. [1] [15] Catalasa [редактор]La catalasa funciona para catalizar la destrucción de peróxido de hidrógeno en oxígeno y agua, y es de utilidad para evitar la formación de Radicales tóxicos formados por el sistema de la mieloperoxidasa en las células fagocities. [17] La catalasa constituye un blanco para pruebas de Identificación bioquímica (véase más adelante). Proteína A [редактор]Las cepas de S. aureus se caracterizan por estar recubiertas de proteína A (42 кДа / 508 аминокислотных остатков). [18] Esta proteína se acopla a la capa de peptidoglucano или a la мембрана цитоплазмоза. Tiene afinidad por la fracción Fc de las inmunoglobulinas IgG (subtipos IgG 1 , IgG 2 , IgG 4 ) lo que le permite fijarlas por el extremo cristalizable (como sostener man extmo yaspada el , de esta manera evita ser opsonizado y fagocitado.Esta proteína es inmunógena y se encuentra (junto con anticuerpos contra ella) en el suero de индивидуальные конфекции северных инфекций по S. aureus . [1] Se han desarrollado pruebas en busca de esta proteína en muestras de S.aureus , no obstante no superan en efectividad a otras pruebas más sencillas. [15] Coagulasa [редактор]Coagulasa es un activador de protrombina [3] presente en la mayoría de las cepas de S.aureus , también conocida como factor de agregación y constituye una prueba muy sensible y específica para esta бактерии. Esta proteína представляет собой важный фактор вирулентности. La coagulasa puede unirse al fibrinógeno y convertirlo en fibrina notoluble, la cual tiende a formar depósitos donde los estafilococos pueden comparegarse (semejando a las plaquetas) y formar grupos. [15] Otras estructuras [editar]Lambrana citoplasmática de S. aureus no Presenta nada en especial.Las Proteínas de superficie del estafilococo Poseen características en común, tales como: [2]
Metabolismo [editar]Staphylococcus aureus se desarrolla rápidamente en todos los medios, fermentan lentamente en carbonhidratos, como el manitol, перо не производит газа.La actividad proteolítica varía mucho de una cepa a otra. S. aureus производят различные пигменты, окрашенные в белый цвет и обладающие интенсивным эффектом амарилло. [17] Staphylococcus aureus tiene un метаболизм анаэробного факультативного, con excepción de las subespecies Staphylococcus aureus anaerobius y Staphylococcus aureus saccharolyticus yy mensaerosicus de la crete de la de la de de la de la de la de la de la de la de la de la de la de la de la de la alическийственный состав. [1] Генома [редактор]С.aureus tiene un cromosoma round de aproximadamente 2800 kopares de base, sin contar el material genético de prófagos, plásmidos y transposones. [3] Los factores de virulencia de la бактерий están contenidos en todos estos vehículos. Estos genes pueden ser transferidos entre las differentes cepas de estafilococos, entre especies differentes y también entre bacterias gram-positivas mediante vectores. [2] La virulencia del estafilococo se regula genéticamente.Se han Identificado varios Genes Regles, el más estudiado es el gen agr ( дополнительный регулятор гена ). Эль , нокаут de este gen causa una marcada disminución en la virulencia. [19]
Инфекция Staphylococcus aureusСтафилококк обычно передается при прямом контакте с человеком, у которого есть кожная инфекция, или переносит бактерии на коже или в носу. Это может происходить в сообществе при тесном контакте кожи с кожей, совместном использовании таких вещей, как полотенца или одежда, или прикосновении к поверхностям, к которым прикоснулся кто-то другой. В больницах возможно распространение, если не мыть руки. Домашние животные иногда могут быть переносчиками штаммов MRSA, которые могут заразить людей, особенно если кто-то в доме уже инфицирован. Кто подвергается риску? Кожные инфекции Staph может поразить любого. Переполненность и частый контакт кожи с кожей могут увеличить риск заражения, поэтому вспышки, как правило, происходят в больницах и других медицинских учреждениях, школах, общежитиях, военных казармах, домашних хозяйствах, тюрьмах и детских садах. Люди, у которых есть проблемы со здоровьем, такие как диабет или слабая иммунная система, или у которых есть сломанная кожа (например, из-за порезов, укусов насекомых, дерматита, недавней операции или внутривенных капельниц), более вероятно, что они заразятся инфекцией. Как диагностируется? Инфекции, вызванные стафилококком, часто диагностируются по их внешнему виду и другим симптомам (например, лихорадке). Чтобы подтвердить диагноз и проверить, какой штамм стафилококка вызывает инфекцию, вашему врачу потребуется взять мазок или образец из фурункула, раны, крови или другого места инфекции для лабораторного исследования. .
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||