|
 |
|||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||
Моноциты выше нормы у ребенка что это значитпричины повышенного значения, увеличены, высокое содержаниеМоноцитами называют один из видов кровяных клеток, который относится к лейкоцитам. Их присутствие в крови ребенка важно для защиты детского организма от опухолевых клеток, микробов и паразитов, а также для удаления отмерших тканей. За то, что моноциты обновляют и очищают кровь, такие лейкоциты даже называются «дворниками организма». Почему же в анализе ребенка может быть повышенное количество таких клеток и что предпринять родителям, если у сына или дочки моноциты увеличены? Как определяют уровень моноцитов
Оценив процент того или иного вида белых кровяных клеток, можно судить о присутствии в организме ребенка воспалительного, инфекционного или другого патологического процесса. Именно на основе результатов анализа крови с лейкограммой педиатр направляет ребенка на дополнительные обследования, учитывая также клиническую картину, перенесенные болезни и прочие факторы. Кровь для оценки лейкоцитарной формулы берут обычно из пальца, забор из вены используют намного реже. У новорожденного младенца из-за очень маленьких пальцев используют забор из пятки. Чтобы уровень моноцитов в крови в результатах анализа был достоверным, важно:
Какой уровень моноцитов будет повышеннымНормальное содержание моноцитов определяется возрастом ребенка:
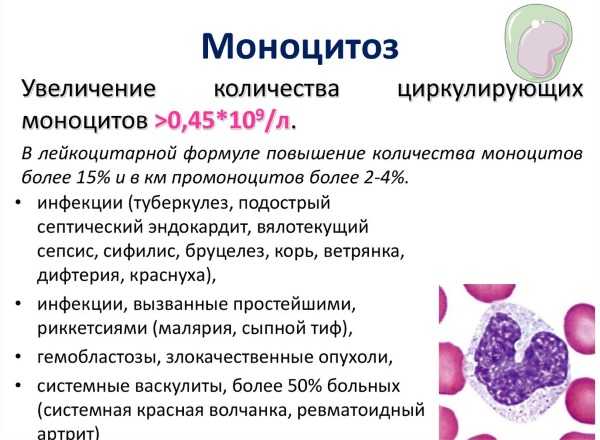
Виды моноцитозаВ зависимости от причины изменения лейкограммы моноцитоз может быть:
Рекомендуем посмотреть видео, в котором специалист одной из московских клиник подробно рассказывает о том, что такое моноциты, какие они бывают и для чего они нужны в человеческом организме: Причины моноцитозаНебольшое повышение моноцитов встречается при гнойных инфекциях и в период выздоровления после простуд. Такое невыраженное изменение крови в виде относительного моноцитоза бывает при прорезывании зубов, сильном ушибе или травме. Также незначительное превышение может обуславливаться наследственным фактором. Если моноцитоз является симптомом серьезной болезни, он, как правило, выраженный. При заболеваниях кровеносная система ребенка не справляется с большим количеством возбудителей или других вредных частиц, в результате чего моноциты производятся в костном мозге в большем количестве, чем у здоровых детей. Высокий процент моноцитов выявляют при:
Кроме того, моноцитоз возможен при:
СимптомыМоноцитоз у детей не проявляется какими-то особенными симптомами. Вся клиническая симптоматика в детском возрасте при сильно завышенных моноцитах будет обуславливаться патологией, которая вызвала такие изменения. У ребенка может быть повышение температуры, боли в суставах, кашель, поражения слизистой оболочки рта, изменения стула, увеличение лимфоузлов и другие признаки заболевания.
Что делатьВысокое содержание моноцитов должно стать поводом для обращения к педиатру. Врач сможет определить, относительный моноцитоз у ребенка или абсолютный, после чего выяснит причину таких изменений. Как правило, незначительное повышение моноцитов не является опасным, ведь его могут провоцировать разные факторы, включая наследственный. Если же цифры высокие, это является тревожным сигналом «неполадок» в работе детского организма. Ребенка с моноцитозом направят сдавать дополнительные анализы, а также осмотрят специалисты. Присутствие в крови малыша большого числа моноцитов свидетельствует об активности патологического процесса и его прогрессировании, поэтому выявить причину такого результата анализа крови следует максимально быстро. Как только врач поставит диагноз и назначит подходящую терапию, состояние ребенка улучшится, а уровень моноцитов постепенно вернется к нормальному показателю. Рекомендуем посмотреть выпуск программы доктора Евгения Комаровского, посвященный клиническому анализу крови: что это значит, причины, нормаМоноциты – разновидность лейкоцитов, а именно одна из фракций, несущая ответственность за неспецифическую защиту организма. Эти клетки крови считаются самыми крупными, они лишены гранул и являются агранулоцитами. Повышенные моноциты у ребенка могут говорить о множестве заболеваний и иметь массу причин. 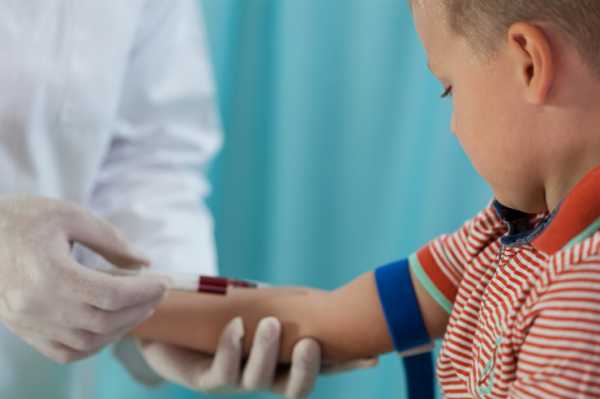 Повышенные моноциты у ребенка - не диагноз, а лишь симптом имеющейся патологии Моноциты в крови: общая информацияБелые кровяные тельца – моноциты (макрофаги, гистиоциты, мононуклеарные фагоциты) - защищают организм от опухолевых клеток, способствуют выведению атрофированных тканей и патогенных микроорганизмов. Количество моноцитов позволяет оценить здоровье ребенка, состоятельность его иммунной системы, предположить или опровергнуть подозрения на патологию. Как одни из основных иммунных клеток, гистиоциты борются с вирусами, бактериями и грибками, выводят токсины и продукты распада из организма. Даже после нейтрализации патогенных микроорганизмов, концентрация макрофагов в крови остается повышенной. Это требуется для осуществления «уборки» продуктов жизнедеятельности и распада чужеродных агентов.
Анализ кровиДля определения содержания макрофагов проводят исследование плазмы. ОАК дает полную картину об их количестве и процентном соотношении с другими видами кровяных клеток (эозинофилы, базофилы, нейтрофилы). Перекосы в лейкоцитарной формуле расцениваются как сигналы о заболевании и служат основанием для проведения более глубокого исследования. В зависимости от возраста ребенка забор биоматериала производят из пальца, вены или пяточки. Подготовка к анализуПринципы подготовки ребенка к исследованию:
Соблюдение рекомендаций минимизирует риск перекосов в анализах и позволит получить наиболее точные результаты. Количественные нормыДля каждого возраста определена своя норма. В большинстве случаев число макрофагов указывается в процентном соотношении к числу других видов белых клеток крови.
Некоторые лаборатории указывают число белых клеток в абсолютном значении. В таком случае нормальные значения выглядят так:
Превышение макрофагов, что это значит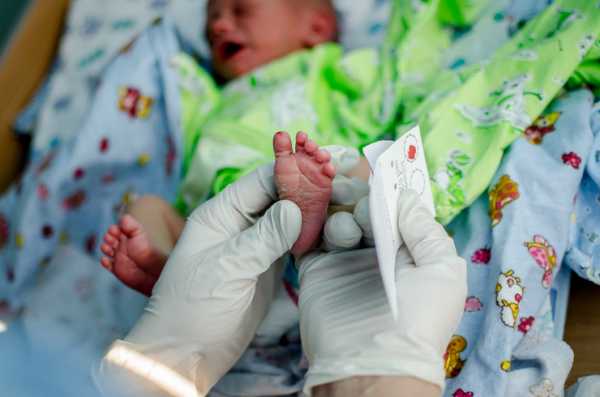 Повышенное содержание моноцитов в крови может говорить о инфекционном, бактериальном, грибковом заболевании Повышение уровня макрофагов, выявленное при сдаче ОАК, является симптомом патологического процесса в организме ребенка. Наряду с высоким уровнем моноцитов могут присутствовать следующие симптомы:
Выделают два типа моноцитоза:
Провоцирующими факторами такого состояния могут стать различные заболевания. К основным причинам относят:
Кроме того причины могут крыться в неопасных физиологических состояниях: период реабилитации после ОРВИ, иссечения миндалин и аденоидов.
Трактовка результатов ОАКВ зависимости от общей картины ОАК, моноцитоз на фоне иных перекосов гематологических показателей, может трактоваться по-разному:
Расшифровку анализа, дообследование и назначение лекарственных препаратов осуществляет врач. Самостоятельное лечение в этом случае недопустимо. Дообследование Моноцитоз: что это значит - расскажет лечащий врач Первичную диагностику и последующую тактику обследования назначает детский врач-педиатр. В зависимости от наличия смежных симптомов ребенок может быть направлен к одному из узких специалистов. Так при подозрении на инфекцию дообследованием ребенка занимается инфекционист. Он назначает сдачу дополнительных анализов, соскоба и кала на яйца глист, бакпосева, капрограммы, УЗИ внутренних органов, ОАМ и специфических серологических тестов.
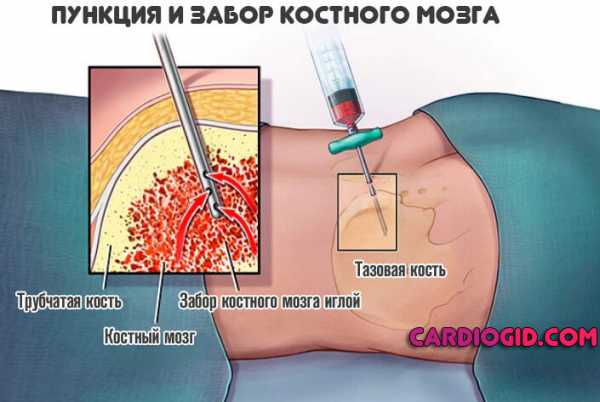
Если у ребенка обнаруживают увеличение лимфатических узлов, то врач-гематолог проводит дообследование, исследует плазму на содержание атипичных мононуклеар, берет спинномозговую пункцию для исключения злокачественных заболеваний кроветворной системы. При наличии жалоб на боль в сердце или суставах, отклонениях в кардиограмме, малыш направляется на обследование к врачу кардиологу-ревматологу, который выполняет исследование биохимического состава крови и выявляет ревматоидные процессы с помощью маркеров аутоиммунных заболеваний.
Расстройства органов пищеварения на фоне высоких показателей моноцитов могут свидетельствовать об аппендиците, язвенной болезни желудка и двенадцатиперстной кишки. Первичной диагностикой состояния ребенка занимается врач-педиатр. Именно он на основании полученных результатов анализов решает к какому специалисту направить пациента для дообследования. Это может быть инфекционист, фтизиатр, хирург, иммунолог, гематолог.
Самостоятельное обследование и лечение повышенных моноцитов у ребенка недопустимо. Это может привести к осложнению имеющегося заболевания, ухудшению состояния и потере времени, необходимого для своевременной специализированной помощи. Читайте также: о чем говорит повышенный уровень эозинофилов у ребенка Норма моноцитов в крови у детей, причины пониженного значения у грудничка и детейБлагодаря клиническому анализу крови у детей можно диагностировать и вовремя лечить как легкие недомогания, так и серьезные патологии. Одним из главных показателей такого исследования является лейкоцитарная формула. Она отображает процент разных видов белых кровяных клеток, среди которых присутствуют и моноциты. Что это за клетки, какой их уровень должен быть у ребенка в норме и что делать при изменениях моноцитов в крови у детей? Роль моноцитовТакие клетки относятся к лейкоцитам, а так как в них отсутствуют гранулы, то их вместе с лимфоцитами называют агранулоцитами. Они являются наиболее крупными кровяными клетками, образуются в костном мозге, относительно недолго пребывают в периферическом кровотоке (около 3-4 дней), после чего перемещаются в разные ткани. Подробнее о моноцитах - в следующем видео.
Моноциты нужны для:
За такие функции моноциты шутливо называют «дворниками организма», поэтому их нормальное количество так важно для здоровья детей. Чтобы уничтожить попавшие в организм малышей микробы, паразиты и прочие чужеродные агенты, моноциты преобразуются в клетки, называемые макрофагами. Как и когда определяют моноциты у детейВ детском возрасте уровень моноцитов определяют при проведении общего анализа крови, в котором обязательно должна присутствовать лейкограмма. Число моноцитов указывается в процентах от всех белых кровяных клеток. Его оценка важна для выявления активного патологического процесса у детей. Ребенка направляют на такой анализ:
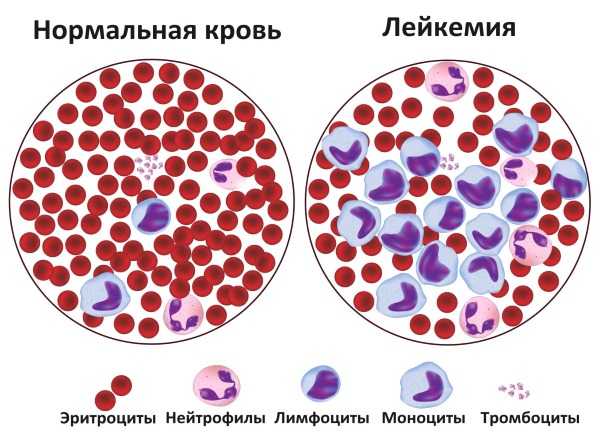
Для достоверного результата важно, чтобы ребенок перед сдачей образца крови ничего не ел, не пил никаких напитков, кроме не очень большого количества воды, не испытывал повышенные физические нагрузки накануне и был спокоен во время манипуляции. Если ребенку перед анализом давали какие-либо медикаменты, это важно сообщить врачу для верной расшифровки результата. Норма моноцитовЧтобы оценить показатель моноцитов в крови ребенка, в первую очередь учитывается возраст маленького пациента. В разном возрасте нормальным процентом таких белых кровяных клеток называют: Изменение уровня моноцитов в кровиВыше нормыЕсли у ребенка обнаруживают большой процент моноцитов, который превышает норму для его возраста, такое состояние называют моноцитозом. Оно бывает вызвано понижением остальных видов лейкоцитов и в таком случае моноцитоз называют относительным. В ситуации, когда в крови ребенка лейкоциты повышены за счет моноцитов, этот моноцитоз называют абсолютным. Самые частые причины моноцитоза у детей:
Выявив у ребенка превышающий норму процент моноцитов, важно учесть клинические проявления (они будут соответствовать основному заболеванию), перенесенные болезни и другие факторы. После более детального обследования ребенку назначается подходящая терапия, которая в результате приведет к нормализации уровня моноцитов в крови. Ниже нормыПониженное значение моноцитов называется моноцитопенией и выявляется в таких случаях:
Обнаружив в крови ребенка очень низкое количество моноцитов, врач должен оценить и другие показатели крови, ведь такое явление может наблюдаться при превышении числа нейтрофилов или других лейкоцитов.
Подробнее о моноцитах вы можете узнать, посмотрев следующее видео. Моноциты в крови у ребенка. Норма, причины повышения в анализе по возрасту. Таблица. Что это значит, как лечитьСамые крупные клетки крови, относящиеся к группе лейкоцитов, называются моноцитами. Повышение уровня макрофагов у ребенка может свидетельствовать о патологическом процессе в организме. Содержание записи: Что такое моноциты и за что отвечают?Моноциты являются частью лейкоцитов и общей системы иммунитета. Макрофаги обладают свойством поглощать вредоносные бактерии достаточного большого размера, что не доступны для других клеток. Так же они работают в той среде, где водородный показатель высокий, очень активно борясь с инфекционными возбудителями, чего не могут делать многочисленные микрофаги-нейтрофилы.  Моноциты в крови у ребенка выполняют ряд важнейших функций. Моноциты в крови у ребенка выполняют ряд важнейших функций.И самое главное, в месте, где непосредственно происходит воспалительный процесс, клетки поглощают все вредоносные микроорганизмы, а так же погибшие частицы иммунитета. В результате такой работы моноцитов повреждения быстрей и лучше заживают. Норма моноцитов в крови у ребенкаМоноциты повышены у ребенка, как правило, по причине патологии в организме. Белые кровяные клетки, относятся к группе лейкоцитов, отвечающих за защиту организма от вредителей. В эту группу входят: микрофаги-нейтрофилы, главные клетки крови, отвечающие за выработку антител – лимфоциты, подвид лейкоцитов — эозинофилы и крупные гранулоциты-базофилы.
Клинический анализ крови подробно показывает все изменения в лейкоцитарной формуле. Количество моноцитов определяется в процентном соотношении ко всем остальным видам лейкоцитов на 1 литр крови и должен меняться с возрастом ребенка. Только с 16 лет и до совершеннолетних 18 лет уровень крупных белых клеток остается в пределах, не превышающих 8% от числа всей лейкоцитарной разновидности. Таблица уровня моноцитов по возрастуДля определения количества макрофагов в анализе крови обязательно необходимо знать возраст ребенка – количество больших белых кровяных телец с возрастом меняется. Нормальный показатель моноцитов по возрасту:
Чем опасно отклонение от нормыМакрофаги – это часть иммунной системы крови, отвечающей за своевременное обезвреживание и уничтожение любых вирусов, бактерий, микроорганизмов, паразитов, грибов. В случае нарушения в выработке моноцитов, организм может остаться либо без защиты или наоборот, чрезмерная выработка лейкоцитов может спровоцировать аутоиммунную агрессию. Опасности отклонения от нормы:
Причины отклонения моноцитов от нормыПониженный показатель моноцитов у детей невелик. Из-за этого процент отклонения принято считать от 0 до 2 ед. В случае такого результата, врач-педиатр ставит вопрос о синдроме моноцитопения или низкого уровня макрофагов-моноцитов в крови. Но это патологическое состояние является не самостоятельным заболеванием, а следствием патологических нарушений в организме.
Возможные причины понижения макрофагов:
В случае обнаружения моноцитопении, педиатр назначает дополнительные анализы и обследование, чтобы узнать причину. Повышенный уровень макрофагов принято называть моноцитозом. Данное состояние то же не является самостоятельным заболеванием, а вторичным. Причины повышения моноцитов в крови у детей:
Симптомы отклонения от нормыМоноциты повышены у ребенка по определенным причинам и сопровождаются разными симптомами. Ненормальные показатели в лейкоцитарной формуле сопровождаются определенными проявлениями со стороны организма. Симптомы повышенного количества моноцитов в организме:
Проявления пониженного количества макрофагов:
К какому врачу обратитьсяДля определения любой патологии у ребенка в первую очередь следует посетить врача-педиатра. Специалист во время консультации сделает осмотр, а так же расспросит о волнующих жалобах. Сделает выводы и назначит необходимые обследования. Показания для анализаПовышенное или пониженное содержание моноцитов выявляется по общей лейкоцитарной формуле клинического анализа крови. Показанием к назначению обследования в первую очередь является изменение возраста у ребенка. А так же для определения:
Как подготовиться к общему анализу крови?Для того чтобы получить действительный результат анализов, необходимо правильно подготовиться к тесту, и делать это следует заранее. Существуют определенные правила приготовления организма к процедуре сдачи ОАК:
Правильная подготовка к сдаче клинического анализа крови будет способствовать более точному результату теста и верно поставленному диагнозу. Правила сдачи кровиМоноциты (повышены у ребенка из-за неправильно взятого анализа) – это клетки, которые входят в лейкоцитарную формулу общего анализа крови. Для того чтобы получить настоящий, соответствующий действительности результат теста, необходимо не только правильно подготовиться к тестированию, но и правильно сдать.
Перед проведением ОАК многие пациенты задаются вопросом, откуда нужно сдавать кровь: из вены или пальца, и как вернее это сделать. Как правило, для клинического анализа крови обычно достаточно взятие крови из пальца или капилляров. В случае если врач-педиатр захочет увидеть более развернутый результат теста, то кровь сдают из вены. Данное обследование считается более точным. Объяснение этому факту то, что во время проведения процедуры палец сжимают, а капилляры сужаются от прокола скарификатором (условный рефлекс) — искажает результат. Так же есть мнение, что некоторые кровяные тельца оседают на лабораторной стеклянной трубке, и этот факт снижает информативность теста.
Взятие крови из вены для маленького пациента наиболее подходящий вариант – это хоть и более длительная процедура, чем со скарификатором, но менее болезненная. Описание процесса:
Правила сдачи клинического анализа крови из пальца:
В этом месте очень хорошо развитая капиллярная сеть. Расшифровка анализаДля определения патологии у ребенка необходимо грамотно интерпретировать результаты анализов. Хороший педиатр обязательно обратит внимание на общую лейкоцитарную формулу, а так же на СОЭ. Повышенные лимфоциты и макрофаги:
Пониженные лимфоциты и повышенные моноциты:
Одновременное увеличение количества макрофагов и эозинофилов:
Повышение гранулоцитов-базофилов и моноцитов:
Увеличение числа азурофильных гранул и макрофагов:
Высокий показатель РОЭ при моноцитозе:
Что такое моноцитоз и моноцитопения?Моноциты повышены у ребенка – это моноцитоз. Изменение в количестве клеток в крови в меньшую сторону называется моноцитопенией. Моноцитозом называется увеличение количества белых кровяных телец в крови. Данное патологическое проявление не является самостоятельным диагнозом (только в случае особенности организма ребенка). Как правило, повышение количества макрофагов спровоцировано какими-то причинами. В детском организме моноцитоз – это проявление того, что иммунитет и система крови не справляются с атакой вредоносных бактерий или вирусов. Иногда повышение моноцитов крови свидетельство недавнего воспалительного процесса в организме или психоэмоциональной нагрузки, что не является отклонением.
Проявляется моноцитоз обычно симптомами болезни, которая спровоцировала повышение уровня макрофагов в крови и это, как правило, начало воспалительных или вирусных болезней. Симптомы:
Само по себе повышение моноцитов в крови без симптомов и отклонений не является нарушением. Но при выявлении моноцитоза необходимо обязательно контролировать общее состояние организма ребенка и делать контрольные клинические анализы через определенные промежутки времени, чтобы не пропустить начало прогрессирования патологического процесса. Уменьшение количества моноцитов в крови или моноцитопения. При данном процессе, у ребенка общее количество макрофагов понижается ниже 2%, что может говорить о резком снижении иммунной защиты организма. Причин для понижения очень много – от стрессовых ситуаций, когда ребенок не справляется с психологической или физической нагрузкой до онкологических болезней. Педиатр, при обнаружении моноцитопении должен назначить определенные дообследования и по результатам сделает рекомендации. Как правило, моноцитопения требует коррекции питания, общеукрепляющих процедур. В случае обнаружения патологий следует назначить корректирующую терапию. Виды моноцитозаМоноцитоз классифицируется по разновидностям – процентный (относительный) и полный (абсолютный). Процентный моноцитоз можно диагностировать в клиническом анализе крови по отношению макрофагов к остальным клеткам лейкоцитарной формулы. При этом показатель уровня моноцитов, по сравнению к другим частям иммунной системы, будет выше в процентном соотношении.
Повышение в больших цифрах всех показателей иммунной системы являются критерием для постановки синдрома полного или абсолютного моноцитоза. В данном случае требуется дообследование, чтобы узнать причину патологического изменения в ОАК. Как проводится дообследование детей с моноцитозом?Принципы обследования при моноцитозе врач-педиатр выстраивает на основании дополнительных изменений в лейкоцитарной формуле:
Любые дополнительные обследования назначает врач-педиатр только после консультации и осмотра ребенка. Как нормализовать уровень моноцитовЛюбые отклонения в работе крупных клеток лейкоцитарной формулы не являются самостоятельным заболеванием, и в первую очередь необходимо выяснить истинную причину изменений. Но следить за качеством жизни ребенка необходимо – это будет лучшим профилактическим методом. Необходимо обеспечить:
Мнение доктора КомаровскогоИзвестный врач Комаровский относительно моноцитоза имеет следующее мнение: чтобы не было отклонений в количестве макрофагов, необходимо с самого рождения следить за иммунитетом своего малыша. Для этого необходимо постоянно гулять с ребенком, следить за влажностью воздуха в доме, постоянно помнить о проветривании, после прогулок на свежем воздухе и утром, после сна, необходимо промывать нос ребенка гипертоническим раствором. Не заниматься самовольным увлечением антибактериальными средствами, что приводит к нарушению работы иммунной системы. Доктор говорит, что болезнь легче предупредить, чем лечить. Чтобы не пропустить повышение уровня моноцитов в крови у ребенка, а соответственно патологический процесс, необходимо своевременно проходить профилактический осмотр у врача-педиатра. Оформление статьи: Лозинский Олег Видео о моноцитах в крови у ребенкаАнализ крови на моноциты: что это значит, причины, как лечить?Из статьи вы узнаете от чего повышаются моноциты у детей, причины моноцитоза в детском возрасте, клинические проявления, что делать.
Какой уровень моноцитов у детей считается повышенным?Норма моноцитов в крови ребенка коррелируется возрастом:
Любое превышение указанных цифр – это моноцитоз или повышенный уровень моноцитов в кровотоке. Виды моноцитозаТриггер, который провоцирует изменение в соотношении лейкоцитов разных групп, делит моноцитоз на: абсолютный или относительный. Абсолютный моноцитоз – это когда общее число лейкоцитов растет за счет увеличения числа моноцитов. Чаще всего так бывает при гиперреакции детского иммунитета в ответ на внедрение в организм патологического агента. И именно в этот момент кровь берут на исследование. Относительный моноцитоз – это когда процент моноцитов увеличен из-за снижения числа других лейкоцитарных групп. При этом общее количество может оставаться неизменным. Это наблюдается после перенесенного заболевания, травмы, а может быть вариантом наследственной нормы. Причины моноцитоза в детском возрастеУвеличение уровня моноцитов в крови ребенка может быть незначительным: при синуситах, ОРЗ, простуде, в период выздоровления после перенесенных травм, болезней. Относительный моноцитоз у детей встречается при прорезывании зубов. Наследственность тоже играет свою роль. Существенное превышение нормы моноцитов в кровотоке – симптом патологического состояния, требующего особенного внимания. Это заболевания, при которых кровоток малыша не справляется с большим количеством возбудителей. Моноциты синтезируются в костном мозге в большем количестве, наводняют кровоток. Так случается при:
Кроме того, моноцитоз у детей возможен при:
Симптомы моноцитоза у детейОсобых клинических проявлений при повышении моноцитов в крови у детей не наблюдается. Вся симптоматика связана с первопричиной патологии: гипертермия, артралгии, стоматит, кашель, диспепсия, лимфаденит, множество других признаков той или иной болезни. Иногда моноцитоз становится случайной находкой при профосмотре. Что делатьВысокое содержание моноцитов в кровотоке – повод для обращения к врачу и полного клинико-лабораторного обследования. Врач определит степень тяжести моноцитоза, его разновидность, выяснит причину изменений. Как правило, незначительный рост моноцитов без негативной симптоматики – не опасен. Но высокие цифры моноцитов в крови – сигнал неблагополучия в организме малыша. Чаще всего – это свидетельство активности воспалительного процесса, прогрессирования локальных изменений. Нужно дообследование с целью установления основной причины патологии, ее устранение. Терапия соответствует коррекции первопричины. Возвращение моноцитов к норме говорит об улучшении или полном выздоровлении малыша. Людмила Жаворонкова Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторепричины и о чем это говорит, диагностика и лечениеПатологические процессы, связанные с кроветворной системой многочисленны. Под них выделена целая рубрика в рамках международного классификатора болезней. Так называемого МКБ-10. Нарушения сопровождаются многочисленными отклонениями в организме. Однако, это не от того, что имеет место повышение количества форменных клеток. Чаще всего речь идет о первичном патологическом процессе-провокаторе. Для начала стоит разобраться. Что же такое моноциты? В теле человека существует широкий ряд форменных клеток. Они подразделяются на три крупных группы. Каждая — выполняет ей присущие функции.
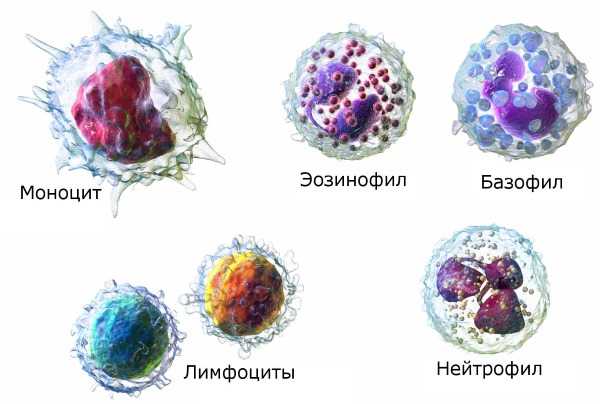
Как только наступает повреждение тканей, клетки прибывают к месту и начинают слипаться. Образуют своего рода пробку, которая не позволяет вытекать жидкой соединительной ткани. Третья группа — лейкоциты. Стражи организма. Участвуют в иммунных реакциях, обеспечивают безопасность. Также называются белыми кровяными тельцами.
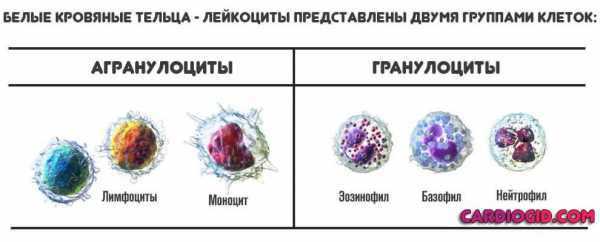
Лейкоциты — сами по себе неоднородны. Соответственно, выделяют несколько подвидов.
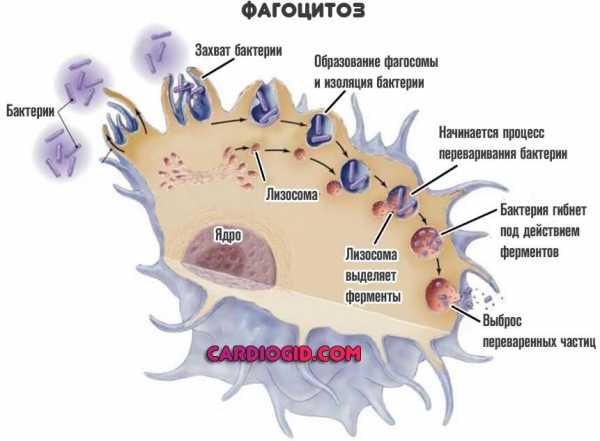
Сюда включают лимфоциты и моноциты (MON). О которых и идет речь. Они — это мусорщики, которые поглощают бактерии, очищают организм от клеточных остатков и вырабатывают интерферон, чтобы снизить вероятность развития раковых опухолей. Функций и задач у этих структур довольно много.
Состояние, при котором растет количество моноцитов, называется моноцитозом. У детей это состояние сопровождает множество заболеваний. Каких же именно и почему повышается концентрация структур? Разберемся подробнее. Механизм развитияВ основе формирования патологического процесса лежит группа нарушений. Все они, так или иначе, несут опасность для здоровья. А порой и для жизни человека. Что касается факторов происхождения отклонения, их можно подразделить на несколько больших групп. Это, собственно, механизмы развития расстройства: ИнфекцииПочему так происходит — вполне понятно и без пространного описания. Моноциты ответственны за нормальный вторичный иммунный ответ. Если говорить понятнее, первыми в бой вступают гранулоциты. Антитела, которые они вырабатывают, функционируют недолго. А вот те, которые синтезируют второй тип лейкоцитов, работают гораздо дольше и отвечают за создание нормального, стойкого иммунитета к конкретному возбудителю. Справедливо сказанное и для моноцитов. Кроме того, они относятся к фагоцитам. То есть непосредственно поглощают бактерии. Физически.
Моноциты повышены у ребенка при любых инфекциях бактериального, вирусного или грибкового происхождения, рост говорит о развитии иммунного ответа. Нарушения работы костного мозгаВстречаются подобные патологии у 1 пациента на 10 000 населения или около того. В подавляющем большинстве случаев имеют приобретенное происхождение. То есть, обусловлены фенотипическими факторами. Теми, которые никак не заложены в генетическом кода пациента, а значит, не переходят потомкам. Что касается врожденных форм, они наследственные и куда более тяжелые. Не поддаются качественному лечению. В том числе встречаются и злокачественные нарушения. Пролиферативные заболевания, при которых концентрация моноцитов у детей растет существенно. В несколько, а то и в десятки раз. Онкологические процессыКлассика жанра. Рак провоцирует интенсивный иммунный ответ. Поскольку измененные клетки хорошо распознаются организмом, правда эффективной борьбы все равно не наблюдается. Сдерживание структур ложится на плечи лимфо- и моноцитов, если можно так сказать, отсюда повышение концентрации форменных элементов. Внимание:У детей раковые опухоли встречаются ничуть не реже, чем у взрослых. К несчастью, такова тенденция нового века. Физиологические состоянияНе всегда речь идет собственно о расстройстве работы организма. В некоторых случаях завышение концентрации моноцитов у ребенка обусловлено вполне естественными факторами. Если говорить о них подробнее, получится такая картина:
Явление вполне нормальное и сходит на нет самостоятельно спустя несколько часов. Потому анализ и сдают натощак.
Повышается вероятность подобного расстройства, если у девочки присутствуют инфекционные болезни в анамнезе. Причины моноцитоза у детей, в целом, похожи на таковые у взрослых пациентов. Отличаются они совсем немного. Потому имеет смысл рассматривать расстройство в целом, в более общем контексте. Причины повышенияО факторах развития патологического процесса уже было сказано ранее. Правда, довольно скудно. Следует рассмотреть провокаторов подробнее. Инфекционные заболеванияРечь идет о самых разных формах расстройства. Возбудителями могут быть вирусы, грибки, бактерии. Это не имеет большого значения в рассматриваемом плане. В основном, моноциты повышаются в первые несколько дней. Затем концентрация держится на одинаковом уровне в течение периода острого состояния. Потом идет на спад, пока не достигнет нормального положения. На все требуется до нескольких недель. Симптоматика патологических процессов зависит от конкретного диагноза. Как правило, всегда присутствуют определенные признаки:
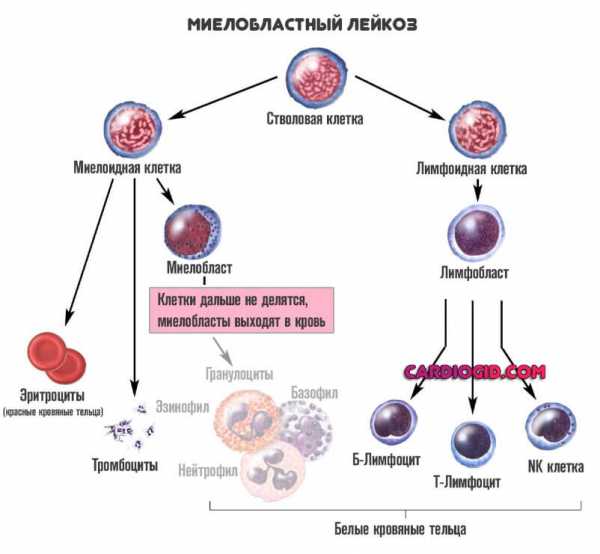
Лечение проводится исходя из возраста больного и типа патологического процесса. Назначаются антибиотики, противовоспалительные средства, медикаменты для понижения температуры тела. Возможно использование противовирусных, фунгицидов (работают с грибками). Зависит от возбудителя. Вопрос решается под контролем педиатра. Возможно привлечение специалиста по инфекциям. Оперативные вмешательстваНесут столь же высокую опасность. Почему так происходит? Дело в том, что результат любого хирургического лечения — это воспалительный процесс. Обычно инфекционный, поскольку местные защитные силы временно дают осечку. Бактерии, вирусные агенты активизируются. Соответственно, приходится привлекать больше моноцитов, создавать их для борьбы с инородными структурами. Кстати говоря, повышаются не только они. Также растет концентрация гранулоцитов всех видов или исключительно нейтрофилов. Зависит от состояния пациента. Организм ребенка более гибкий, потому вероятность нарушений длительного характера серьезно ниже. Как правило, все приходит в норму самостоятельно спустя несколько дней от оперативного вмешательства. Специально ничего делать не приходится, не считая смены повязки и прочих рутинных хирургических мероприятий. Восстановление быстро и качественное только под контролем хирурга. Если взять все в свои руки — не известно, чем закончится патологическое состояния. Возможны опасные осложнения. Болезни системы кроветворенияВ основном речь идет о лейкозах. Для патологического процесса типично развитие спонтанного миелопоэза. Когда белых кровяных клеток становится слишком много. По мере прогрессирования расстройства, начинаются все более существенные изменения. Цитологические единицы не похожи сами на себя, они низкодифференцированные. Быстро нарастают явления дисфункции организма. Если говорить о моноцитах, их содержание в крови также увеличивается для борьбы с инородными структурами. А затем тело начинает вырабатывать незрелые формы таковых.
Конкретные симптомы зависят от стадии и степени нарушения. Обычно присутствуют следующие патологические моменты:
У детей заболевание, как правило, врожденное. Потому обнаруживается быстро. Лечение проводится в онкологическом диспансере. В основном, назначаются препараты химиотерапевтического профиля. Для того чтобы замедлить синтез неполноценных клеток. Единственный радикальный и эффективный способ коррекции — пересадка костного мозга. Но из-за недостатка доноров и общей дороговизны процедуры, проблема часто остается нерешенной. ОнкологияДругого плана. Например, рак желудка, мочевого пузыря. У детей подобные формы встречаются редко. В основном развиваются неоплазии из зародышевых тканей. Хотя и не только. Симптоматика зависит от конкретного патологического состояния. Но всегда присутствуют следующие проявления нарушения:
Восстановление проводится под контролем онкологов. Применяются три метода коррекции:
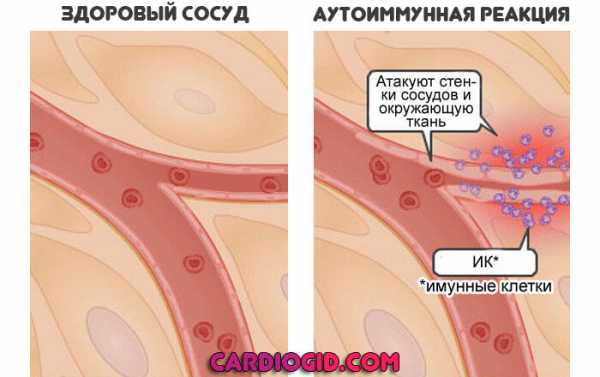
Прогнозы зависят от локализации, формы рака и стадии патологического процесса. Внимание:Чем позже обнаружена проблема, тем меньше вероятность на полное выздоровление. При необходимости для работы с пациентами привлекают иммунологов. Особенно, если используются экспериментальные методики лечения. Аутоиммунные патологические процессыМоноциты у ребенка могут быть повышены в результате влияния неинфекционного фактора. Названная группа болезней — это расстройства воспалительного плана. Но они не провоцируются бактериями, вирусами или грибками. Проблема в собственных защитных силах организма. К таким процессам можно отнести группу заболеваний: например, ревматоидный артрит, поражения системного характера (красная волчанка), щитовидной железы. У молодых пациентов подобные нарушения встречаются несколько реже. А вот частные формы, которые типичны для большинства — весьма распространены. Повышение моноцитов говорит об аллергии, которую тоже можно назвать аутоиммунным расстройством.
Она сопровождается несколькими симптомами:
Лечение проходит под наблюдением аллерголога-иммунолога. Иногда эти специальности выделяются отдельно. Что касается методов. Назначают антигистаминные первого или третьего поколений. Второго — нечасто, поскольку эти препараты опасны для детей и даже для взрослых пациентов. При неэффективности применяют глюкокортикоиды в строго выверенных дозах. Затем используют препараты, так называемые иммуносупрессоры. Но подобное — скорее редкое исключение. Хотя, случается, что без такого метода усмирить защитные силы не удается вообще. Заболевания пищеварительного трактаВ основном инфекционного характера или аутоиммунные патологические расстройства (например, болезнь Крона, когда воспаляется весь ЖКТ). Конкретных диагнозов может быть множество. Будь то гастрит, дуоденит, язвенные процесса или же колиты. Не имеет большого клинического значения в рассматриваемом контексте. Суть в том, что организм ребенка реагирует привычным для себя образом — избыточно синтезирует моноциты и прочие белые кровяные тельца. Клиническая картина зависит от конкретного патологического процесса. Например, присутствуют:
Лечение назначает гастроэнтеролог. Иногда привлекают и инфекциониста, чтобы повысить эффективность проводимой терапии. Восстановление предполагает применение антацидных средств и прочих препаратов. Обязательно назначается диета. Какой именно рацион показан — зависит от конкретного диагноза. Педиатрические болезниКлассика жанра у детей. К увеличению концентрации моноцитов в крови у детей приводит широкая группа болезней: от скарлатины до краснухи и ветряной оспы. Независимо от типа расстройства, все они имеют инфекционный характер. Вирусный, бактериальный — роли это не играет. Что касается методов лечения — они прорабатываются педиатром. Под контролем этого врача проходит вся терапия. После восстановления, повышенные моноциты в крови у ребенка возвращаются в норму. Необходимые обследованияСреди методов диагностики можно выделить несколько ключевых процедур:
Вариантов масса. Вопрос решается специалистом, по ситуации. ПрогнозВ основном — благоприятный. Но все зависит от конкретного патологического процесса. Дело в том, что сами по себе повышенные моноциты — это не диагноз. Часто их роста вообще не замечают. Отталкиваться нужно от первичного состояния. Возможные последствияКак таковых осложнений нет. По уже описанным причинам. Поскольку рост концентрации форменных клеток никоим образом не сказывается на организме больного. Необходимо исследоваться первичный патологический процесс. Повышение уровня моноцитов — это не заболевания, а лабораторный показатель. Его изучают, чтобы подробнее узнать, каково текущее состояние ребенка. Речь о косвенном показателе проблемы со здоровьем. Что означает повышение моноцитов?Моноциты - это белые кровяные тельца. Они помогают бороться с бактериями, вирусами и другими инфекциями в организме. Наряду с другими типами белых кровяных телец моноциты являются ключевым элементом вашего иммунного ответа. Давайте подробнее рассмотрим моноциты, их роль в поддержании вашего здоровья и то, что это значит, когда у вас высокий уровень моноцитов. Помимо тромбоцитов и плазмы, ваша кровь содержит красные и белые кровяные тельца.Лишь около 1 процента вашей крови состоит из белых кровяных телец, но они играют огромную роль в защите вас от болезней. Есть пять типов белых кровяных телец, каждый из которых предназначен для определенной цели. Ваш костный мозг производит моноциты и выпускает их в кровоток. Когда они достигают тканей вашего тела, они называются макрофагами. Там они изолируют и поглощают микробы и другие вредные микроорганизмы. Они также избавляются от мертвых клеток и способствуют иммунному ответу. Вот немного о других типах белых кровяных телец:
Лейкоциты обычно живут от 1 до 3 дней, поэтому ваш костный мозг постоянно производит больше. Чтобы узнать, сколько моноцитов циркулирует в вашей крови, вам понадобится анализ крови.Этот тест определяет уровень каждого типа лейкоцитов в вашей крови. Он также может определить, являются ли некоторые типы белых кровяных телец аномальными или незрелыми. Дифференциальный анализ крови проводится так же, как и большинство других анализов крови. Из вашей руки будет взят образец крови. Вам не нужно голодать или делать что-либо для подготовки к этому экзамену. После того, как ваша кровь взята, специальный краситель помогает патологу подсчитать различные типы лейкоцитов в вашем образце крови. Это тест, который может назначить ваш врач для диагностики инфекции или таких состояний, как анемия и лейкемия. Белые кровяные тельца находятся в хрупком равновесии. Когда один высокий, другой может быть низким. Рассмотрение только моноцитов может не дать вам полной картины. Вот почему каждый тип лейкоцитов будет указан в вашем отчете об анализе крови в процентах. В этом отчете это можно назвать подсчетом лейкоцитов. Это еще один термин, обозначающий количество лейкоцитов. Моноциты обычно составляют довольно небольшой процент ваших лейкоцитов.Нормальный диапазон каждого типа лейкоцитов составляет: Ваш общий показатель лейкоцитов может повыситься в ответ на:
Когда у вас высокий уровень моноцитов - известный как моноцитоз - это означает, что ваше тело с чем-то борется. Некоторые состояния, которые могут вызвать увеличение моноцитов в крови: Слишком большое количество моноцитов также является наиболее частым признаком хронического миеломоноцитарного лейкоза.Это тип рака, который начинается в клетках, вырабатывающих кровь в костном мозге. Недавнее исследование предполагает, что более высокое количество моноцитов может быть связано с сердечно-сосудистыми заболеваниями, и что раннее обнаружение повышенного количества моноцитов может помочь оценить управление здоровьем сердца. Для подтверждения этого необходимы более масштабные исследования. Во многих случаях баланс между разными типами лейкоцитов помогает рассказать историю. Например, исследование 2015 года показало, что соотношение высокого уровня моноцитов и низкого уровня лимфоцитов может помочь определить активность заболевания у людей с язвенным колитом. Лечение повышенных моноцитов зависит от причины. Вашему врачу, возможно, придется провести дополнительные анализы, чтобы определить основную причину. Как правило, лечение может включать следующее:
Лечение рака крови может включать: Когда дело доходит до лейкоцитов, вы хотите, чтобы все они оставались в пределах здорового диапазона. Если у вас слишком низкий уровень лейкоцитов, вы будете более уязвимы для болезней. Если он слишком высокий, значит, ваше тело с чем-то борется. Регулярные упражнения - важный компонент хорошего здоровья в целом и поддержания правильных показателей крови. Есть некоторые свидетельства того, что упражнения могут помочь улучшить функцию моноцитов, особенно с возрастом. Поскольку моноциты реагируют на воспаление, противовоспалительная диета может быть полезной. К противовоспалительным продуктам относятся:
Некоторые продукты, например, перечисленные ниже, могут усилить воспаление. Постарайтесь ограничить:
Средиземноморье диета - хороший пример противовоспалительной диеты.В его состав входит много свежих овощей, фруктов, орехов, семян, рыбы, оливкового масла и цельнозерновых продуктов. Подсчет лейкоцитов затруднен. Если вы считаете, что у вас слишком высокий уровень моноцитов, поговорите со своим врачом о том, почему это так, нужно ли вам лечение и могут ли помочь изменения образа жизни. Моноциты, наряду с другими типами лейкоцитов, являются жизненно важной частью вашей иммунной системы. Они помогают защитить вас от инфекций и болезней. Если ваши моноциты выше, чем они должны быть, ваш врач будет работать с вами, чтобы найти причину и начать лечение, которое может потребоваться. .Типичный диапазон, какие высокие или низкие результаты указываютКогда вы получаете комплексный анализ крови, который включает полный анализ крови, вы можете заметить измерение моноцитов, типа белых кровяных телец. Его часто называют «моноциты (абсолютные)», потому что они представлены как абсолютное число. Вы также можете видеть моноциты в процентах от количества лейкоцитов, а не в абсолютных цифрах. Моноциты и другие виды белых кровяных телец необходимы, чтобы помочь организму бороться с болезнями и инфекциями.Низкий уровень может быть результатом определенных медицинских процедур или проблем с костным мозгом, в то время как высокий уровень может указывать на наличие хронических инфекций или аутоиммунного заболевания. Моноциты - самые крупные из белых кровяных телец, они в три-четыре раза больше красных кровяных телец. Этих мощных защитников не так много в кровотоке, но они жизненно важны для защиты организма от инфекций. Моноциты перемещаются по кровотоку в ткани тела, где они превращаются в макрофаги, другой вид белых кровяных телец. Макрофаги убивают микроорганизмы и борются с раковыми клетками. Они также работают с другими лейкоцитами, удаляя мертвые клетки и поддерживая иммунную систему организма против инородных веществ и инфекций. Макрофаги делают это одним из способов - сигнализировать другим типам клеток о наличии инфекции. Вместе несколько типов белых кровяных телец работают, чтобы бороться с инфекцией. Моноциты образуются в костном мозге из миеломоноцитарных стволовых клеток перед попаданием в кровоток.Они путешествуют по телу в течение нескольких часов, прежде чем попадут в ткани органов, таких как селезенка, печень и легкие, а также в ткань костного мозга. Моноциты отдыхают, пока не активируются, чтобы стать макрофагами. Воздействие патогенов (болезнетворных веществ) может запустить процесс превращения моноцита в макрофаг. После полной активации макрофаг может выделять токсичные химические вещества, убивающие вредные бактерии или инфицированные клетки. Обычно моноциты составляют от 2 до 8 процентов от общего количества лейкоцитов. Абсолютные результаты теста на моноциты могут незначительно отличаться в зависимости от метода, использованного для теста, и других факторов. Согласно данным некоммерческой системы здравоохранения Allina Health, нормальные результаты для абсолютных моноцитов попадают в следующие диапазоны: У мужчин, как правило, больше моноцитов, чем у женщин. Хотя уровни выше или ниже этого диапазона не обязательно опасны, они могут указывать на основное состояние, которое необходимо оценить. Уровень моноцитов падает или повышается в зависимости от того, что происходит с иммунной системой организма.Проверка этих уровней - важный способ контролировать иммунитет вашего организма. Организм может производить больше моноцитов при обнаружении инфекции или при наличии аутоиммунного заболевания. Если у вас аутоиммунное заболевание, такие клетки, как моноциты, по ошибке охотятся за здоровыми клетками вашего тела. У людей с хроническими инфекциями также наблюдается повышенный уровень моноцитов. Общие состояния, которые могут привести к скачку моноцитов абс, включают: Интересно, что низкий уровень моноцитов также может быть результатом аутоиммунных заболеваний. Низкий уровень моноцитов имеет тенденцию развиваться в результате медицинских состояний, которые снижают общее количество лейкоцитов в крови, или лечения рака и других серьезных заболеваний, подавляющих иммунную систему. Причины низкого абсолютного количества моноцитов включают: Стандартный общий анализ крови (ОАК) включает в себя количество моноцитов. Если у вас есть ежегодный медосмотр, который включает регулярный анализ крови, общий анализ крови является довольно стандартным. Помимо проверки количества лейкоцитов (включая моноциты), общий анализ крови проверяет:
Врач также может назначить анализ крови, если они считают, что у вас могут быть аномальные уровни клеток крови.Если ваш общий анализ крови показывает, что определенные маркеры ниже или выше нормального диапазона, дифференциальный тест крови может помочь подтвердить результаты или показать, что уровни, указанные в исходном клиническом анализе крови, были вне нормального диапазона по временным причинам. Дифференциальный анализ крови также может быть назначен, если у вас есть инфекция, аутоиммунное заболевание, заболевание костного мозга или признаки воспаления. И стандартный общий анализ крови, и дифференциальный анализ крови выполняются путем взятия небольшого количества крови из вены на руке.Образцы крови отправляются в лабораторию, и различные компоненты вашей крови измеряются и сообщаются вам и вашему врачу. Помимо моноцитов, ваша кровь содержит другие типы лейкоцитов, которые помогают бороться с инфекциями и защищают вас от болезней. Типы лейкоцитов делятся на две основные группы: гранулоциты и мононуклеарные клетки. НейтрофилыЭти гранулоциты составляют большинство белых кровяных телец в организме - до 70 процентов.Нейтрофилы борются со всеми видами инфекций и являются первыми лейкоцитами, которые реагируют на воспаление в любом месте тела. ЭозинофилыОни также являются гранулоцитами и составляют менее 3 процентов ваших лейкоцитов. Но они могут увеличить этот процент, если вы боретесь с аллергией. Они также увеличивают свою численность при обнаружении паразита. БазофилыЭто наименьшее количество гранулоцитов, но они особенно полезны при борьбе с аллергией и астмой. ЛимфоцитыНаряду с моноцитами, лимфоциты входят в группу мононуклеарных клеток, то есть их ядро состоит из одной части. Лимфоциты - это основные клетки лимфатических узлов. Абсолютные моноциты - это показатель определенного типа белых кровяных телец. Моноциты помогают бороться с инфекциями и заболеваниями, такими как рак. Проверка абсолютного уровня моноцитов в рамках обычного анализа крови - это один из способов мониторинга здоровья вашей иммунной системы и крови.Если в последнее время вам не делали полный анализ крови, спросите врача, пора ли его сделать. .Моноцитов - Общий анализ крови (CBC) Что такое моноциты?Моноциты - это самые крупные типы лейкоцитов (WBC). Они не содержат гранул и имеют бобовидную форму. Моноциты составляют от 2 до 9% от общего количества лейкоцитов (лейкоцитов). Основная работа моноцитов - обеспечение иммунной защиты организма. Все клетки крови происходят из общих родительских клеток, которые являются стволовыми клетками костного мозга (миелопоэз). В костном мозге вырабатываются моноциты, которые попадают в кровоток, будучи не полностью зрелыми клетками.Эти незрелые клетки обладают наибольшей фагоцитарной способностью (они поглощают вредные инородные частицы, бактерии и мертвые или умирающие клетки). Моноциты циркулируют в кровотоке в течение нескольких дней, а затем мигрируют в ткани, где превращаются в макрофаги. Макрофаги встречаются практически во всех тканях организма. Макрофаги являются основными «очистителями» человеческого тела, поскольку их задача - поглощать антигены и обрабатывать их, чтобы лимфоциты могли распознать их как чужеродные вещества. Большинство зрелых моноцитарных макрофагов расположены в печени (56.4%), в легких (14,9%), селезенке (15%) и брюшной полости (7,6%). Функции Интерпретировать сейчас «Комплексная метаболическая панель (CMP)» Моноциты - это основные клетки иммунной системы, которые обладают выраженной фагоцитарной способностью. Они могут поглощать как относительно крупные элементы, так и большое количество мелких, и, как правило, после этого не погибают. Макрофаги намного крупнее других форм лейкоцитов.Макрофаги имеют более длительный срок жизни и способны функционировать в кислой среде, что отличает их от эозинофилов и нейтрофилов, которые поглощают только мелкие элементы и затем немедленно умирают. Моноциты поглощают микробы, тем самым очищая воспаленный участок и подготавливая его к восстановлению (регенерации). Моноциты способны создавать своего рода защиту около крупных веществ, которые невозможно разрушить. Таким образом, они защищают от вирусных повреждений, бактерий, грибков и протозойных инфекций. Моноциты - важные типы клеток в системе врожденного иммунитета. Научные данные свидетельствуют о том, что моноциты не только играют решающую роль в нашей врожденной иммунной системе, защищающей организм от микробных патогенов, но также могут способствовать развитию таких заболеваний, как фиброз печени, атеросклероз, рассеянный склероз и метастазирование опухолей [1]. Моноциты при беременностиЗдоровая беременность связана с активацией и созреванием моноцитов.Моноциты влияют на другие клетки, чтобы сформировать иммунный ответ во время беременности. Плохая плацентация приводит к выработке большего количества различных факторов из пораженной плаценты. Это может вызвать дальнейшую активацию и созревание моноцитов, что приводит к генерализованной воспалительной реакции, типичной для преэклампсии и, как следствие, к гипертонии и протеинурии (белок в моче). Считается, что активация моноцитов, вызванная беременностью, необходима для компенсации изменений адаптивных иммунных ответов во время беременности [2]. Моноциты у детейЗащитная система организма состоит из врожденной и адаптивной (приобретенной) иммунной систем. Врожденная иммунная система является первой линией защиты от патогенов и состоит из физических барьеров (кожа, эпителий, слюна и т. Д.), А также иммунологических барьеров в виде различных иммунных клеток (моноцитов, макрофагов, нейтрофилов и т. Д.) [3]. Количество моноцитов у детей обычно выше, чем у взрослых. Единицы измеренияАбсолютное количество моноцитов в крови может быть выражено в международных единицах:
Условные единицы:
Коэффициенты пересчета: Кубический миллиметр (мм3) = микролитр (мкл, мкл) 10 9 клеток / литр = G / L = 10 3 / мм 3 = 10 3 / мкл = K / мм 3 = K / мкл Нормальный диапазонНормальный уровень моноцитов в крови взрослого человека составляет от 2 до 8% (относительное количество моноцитов).Абсолютное количество (абсолютное количество моноцитов) составляет от 100 до 700 клеток / мм 3 (0,1-0,7 x 10 9 клеток / л) [4]. Нормальный диапазон моноцитов при беременностиКоличество моноцитов в крови во время беременности может немного увеличиваться, особенно в третьем триместре:
Нормальный диапазон моноцитов у детейКоличество моноцитов у новорожденных значительно выше, чем у взрослых.Уровни моноцитов постепенно повышаются в течение первых 2 недель жизни. Нормальным относительным показателем моноцитов у детей считается от 3 до 8%, абсолютные значения незначительно меняются в зависимости от возраста ребенка:
9 Высокие моноцитыУвеличение количества моноцитов в крови, превышающее верхний предел референсного диапазона, называется моноцитозом . Моноцитоз чаще всего возникает до и после хронического воспаления или инфекции. Однако другие состояния, такие как болезни сердца, депрессия, стресс, диабет и ожирение, могут быть связаны с моноцитозом.Моноцитоз - это не заболевание, а состояние клеток крови, поэтому моноцитоз не вызывает симптомов. Однако симптомы могут возникать из-за состояния или заболевания, вызвавшего изменение количества моноцитов.Относительное увеличение количества моноцитов в дифференциале лейкоцитов называется относительным моноцитозом (MON%, MO%). Повышенный процент моноцитов обычно связан с уменьшением других лейкоцитов (нейтрофилов, лимфоцитов, эозинофилов, базофилов). В этом случае общее количество лейкоцитов может быть нормальным.Обычно это можно наблюдать после недавно перенесенных заболеваний. Иногда увеличение может быть постоянным и является индивидуальной особенностью человека. Абсолютный моноцитоз (MON #, MO #) - абсолютное увеличение моноцитов - возникает, когда верхний предел референсного диапазона моноцитов увеличивается на фоне увеличения других лейкоцитов. Моноцитоз обычно вызывается следующими состояниями [5]:
Низкие моноцитыУменьшение доли моноцитов в крови называется моноцитопенией . Сама по себе моноцитопения не вызывает симптомов. Симптомы обычно связаны с основным заболеванием. Низкое количество моноцитов в крови может быть вызвано чем угодно, что снижает общее количество лейкоцитов, например инфекцией кровотока, химиотерапией или заболеванием костного мозга. Сообщалось также о снижении количества моноцитов в крови у пациентов с ревматоидным артритом, системной красной волчанкой и СПИДом. Тяжелый стеноз аорты связан с уменьшением общего количества моноцитов [6]. Моноцитопения является характерным признаком волосатоклеточного лейкоза и считается диагностическим признаком этого заболевания. .Что такое моноциты? (с рисунками)Моноциты - это лейкоциты или лейкоциты, которые играют роль в функционировании иммунной системы. В зависимости от уровня здоровья пациента моноциты составляют от одного до трех процентов от общего количества лейкоцитов в организме. Их можно посчитать как часть анализа крови, и изменения их уровней могут указывать на изменения в состоянии здоровья пациента. Как правило, низкое количество моноцитов является хорошим признаком, а высокое количество указывает на наличие проблемы. Диаграмма, показывающая различные типы белых кровяных телец, включая моноциты.Эти клетки производятся в костном мозге, и они распространяются по телу в течение одного-трех дней. Они могут развиваться как в дендритные клетки, так и в макрофаги.Дендритные клетки принадлежат к группе клеток, известных как антигенпрезентирующие клетки, потому что они приобретают антигены и показывают их Т-клеткам, чтобы Т-клетки учились распознавать опасные антигены. Дендритные клетки обычно представляют антигены Т-клеткам до того, как они полностью разовьются, так что Т-клетка может надлежащим образом ответить после того, как ей был показан антиген. Стресс может вызвать повышенное количество моноцитов.Макрофаги - это клетки, которые поедают другие клетки. Классически они атакуют любой инородный материал, такой как бактерии или вирус, потребляя его, чтобы он не мог повредить организм, и сохраняя антиген, чтобы организм мог распознать инородный материал в будущем. Макрофаги также могут поедать клетки в организме, инфицированные патогеном, чтобы ограничить распространение патогена и сохранить здоровье тела. Моноциты можно подсчитать как часть диагностического анализа крови.Уровни моноцитов в крови имеют тенденцию повышаться, когда кто-то заражен инфекцией, потому что для борьбы с ней необходимо большее количество этих клеток.Моноциты также могут увеличиваться в ответ на стресс и другие факторы. Высокое количество моноцитов можно назвать моноцитозом, и обычно его устраняют, определяя, почему это количество так велико, и решая проблему. Например, если уровень моноцитов повышен из-за воспаления, вызванного вирусной инфекцией, пациенту будет дано лекарство, чтобы убить вирус и уменьшить воспаление. Макрофаги способствуют росту и восстановлению тканей после травмы.Обычно, когда требуется подсчет моноцитов, лаборатория также выполняет другие тесты крови, чтобы получить полную картину. Нормальные значения могут сильно различаться, поэтому пациентам важно обсуждать результаты анализов крови с врачами, а не пытаться разгадывать их самостоятельно. Поскольку многие вещи могут иметь большое значение, высокое количество не обязательно вызывает серьезные опасения. Пациентам важно обсудить результаты анализа крови на моноциты со своим врачом..Простая английская Википедия, бесплатная энциклопедияМоноциты - это белые кровяные тельца, часть иммунной системы человеческого организма. Их обычно идентифицируют в окрашенных мазках по их большим двудольным ядрам. Это своего рода резервные клетки, которые превращаются в макрофаги и иммунные клетки-помощники, называемые дендритными клетками. Моноциты в иммунной системе работают на двух скоростях:
Половина всех моноцитов хранится в качестве резерва в селезенке; [1] остальные циркулируют или находятся в тканях. Моноциты продуцируются костным мозгом из предшественников стволовых клеток, называемых монобластами . Моноциты циркулируют в кровотоке от одного до трех дней, а затем обычно перемещаются в ткани по всему телу. Они составляют от трех до восьми процентов лейкоцитов в крови. Моноциты, которые мигрируют из кровотока в ткани, затем дифференцируются в макрофаги или дендритные клетки, которые затем остаются в ткани. Макрофаги несут ответственность за защиту тканей от посторонних веществ. Это клетки, которые обладают большим гладким ядром, большой площадью цитоплазмы и множеством внутренних пузырьков для обработки чужеродного материала. Моноциты и их потомство макрофагов и дендритных клеток выполняют три основные функции в иммунной системе.Это фагоцитоз, презентация антигена и продукция цитокинов. [2]
Клетки, ткани, функции и болезниНаша иммунная система необходима для нашего выживания. Без иммунной системы наши тела были бы открыты для атак бактерий, вирусов, паразитов и многого другого. Наша иммунная система поддерживает наше здоровье, пока мы дрейфуем сквозь море патогенов. Эта обширная сеть клеток и тканей постоянно ищет захватчиков, и как только враг обнаружен, начинается комплексная атака. Иммунная система распространяется по всему телу и включает в себя множество типов клеток, органов, белков и тканей.Что особенно важно, он может отличить нашу ткань от чужеродной - собственную от чужой. Мертвые и неисправные клетки также распознаются и удаляются иммунной системой. Если иммунная система сталкивается с патогеном, например, бактерией, вирусом или паразитом, у нее возникает так называемый иммунный ответ. Позже мы объясним, как это работает, но сначала мы познакомим вас с некоторыми из основных персонажей иммунной системы. Поделиться на PinterestЛейкоцит (желтый), атакующий бактерии сибирской язвы (оранжевый).Белая линия внизу составляет 5 микрометров.Изображение предоставлено: Фолькер Бринкманн Белые кровяные тельца также называют лейкоцитами. Они циркулируют в организме в кровеносных и лимфатических сосудах, которые проходят параллельно венам и артериям. Белые кровяные тельца постоянно патрулируют и ищут патогены. Когда они находят цель, они начинают размножаться и посылать сигналы другим типам клеток, чтобы сделать то же самое. Наши лейкоциты хранятся в разных частях тела, которые называются лимфоидными органами.К ним относятся следующие:
Существует два основных типа лейкоцитов: 1.ФагоцитыЭти клетки окружают и поглощают патогены и разрушают их, эффективно поедая их. Существует несколько типов, в том числе:
2. ЛимфоцитыЛимфоциты помогают организму запоминать предыдущих захватчиков и распознавать их, если они снова атакуют. Лимфоциты начинают свою жизнь в костном мозге. Некоторые остаются в костном мозге и развиваются в В-лимфоциты (В-клетки), другие направляются в тимус и становятся Т-лимфоцитами (Т-лимфоцитами). Эти два типа клеток выполняют разные роли:
Иммунная система должна уметь отличать себя от чужого. Он делает это, обнаруживая белки, которые находятся на поверхности всех клеток. Он учится игнорировать свои собственные или собственные белки на ранней стадии. Антиген - это любое вещество, которое может вызвать иммунный ответ. Во многих случаях антигеном является бактерия, грибок, вирус, токсин или инородное тело. Но это также может быть одна из наших собственных ячеек, неисправная или мертвая. Первоначально ряд типов клеток работают вместе, чтобы распознавать антиген как захватчика. Роль В-лимфоцитовКак только В-лимфоциты обнаруживают антиген, они начинают секретировать антитела («антиген» - сокращение от «генераторы антител»). Антитела - это особые белки, которые связываются со специфическими антигенами. Каждая В-клетка вырабатывает одно специфическое антитело. Например, один может создать антитело против бактерий, вызывающих пневмонию, а другой может распознать вирус простуды. Антитела являются частью большого семейства химических веществ, называемых иммуноглобулинами, которые играют множество ролей в иммунном ответе:
Антитела фиксируют антиген, но не убивают его, а лишь отмечают смерть. Убийство - это работа других клеток, таких как фагоциты. Роль Т-лимфоцитовСуществуют различные типы Т-лимфоцитов: Т-хелперные клетки (Th-клетки) - они координируют иммунный ответ. Некоторые связываются с другими клетками, а некоторые стимулируют В-клетки производить больше антител. Другие привлекают больше Т-клеток или фагоцитов, поедающих клетки. Т-киллеры (цитотоксические Т-лимфоциты) - как следует из названия, эти Т-клетки атакуют другие клетки. Они особенно полезны для борьбы с вирусами.Они работают, распознавая небольшие части вируса снаружи инфицированных клеток и уничтожая инфицированные клетки. Иммунная система каждого человека разная, но, как правило, она становится сильнее в зрелом возрасте, поскольку к этому времени мы подвергаемся воздействию большего количества патогенов и развиваем больший иммунитет. Именно поэтому подростки и взрослые болеют реже, чем дети. После того, как антитело было произведено, его копия остается в организме, так что, если тот же антиген появится снова, с ним можно будет справиться быстрее. Вот почему при некоторых заболеваниях, таких как ветряная оспа, вы получаете их только один раз, поскольку в организме есть антитела к ветряной оспе, готовые и ждущие, чтобы уничтожить их в следующий раз, когда они появятся. Это называется иммунитетом. Есть три типа иммунитета у людей, называемые врожденным, адаптивным и пассивным: Врожденный иммунитетВсе мы рождаемся с некоторым уровнем иммунитета к захватчикам. Иммунная система человека, как и иммунная система многих животных, будет атаковать иностранных захватчиков с первого дня.Этот врожденный иммунитет включает внешние барьеры нашего тела - первую линию защиты от патогенов, например кожу и слизистые оболочки горла и кишечника. Этот ответ более общий и не конкретный. Если патогену удается увернуться от врожденной иммунной системы, срабатывает адаптивный или приобретенный иммунитет. Адаптивный (приобретенный) иммунитетЭта защита от патогенов развивается по мере того, как мы идем по жизни. По мере того, как мы подвергаемся болезням или вакцинируемся, мы накапливаем библиотеку антител к различным патогенам.Иногда это называют иммунологической памятью, потому что наша иммунная система помнит предыдущих врагов. Пассивный иммунитетЭтот тип иммунитета «позаимствован» из другого источника, но не действует бесконечно. Например, ребенок получает антитела от матери через плаценту до рождения и с грудным молоком после рождения. Этот пассивный иммунитет защищает ребенка от некоторых инфекций в первые годы его жизни. ИммунизацияИммунизация вводит человеку антигены или ослабленные патогены таким образом, чтобы человек не заболел, но по-прежнему вырабатывал антитела.Поскольку в организме сохраняются копии антител, оно защищено, если угроза снова появится в более позднем возрасте. Поскольку иммунная система очень сложна, существует множество потенциальных причин, по которым она может пойти не так. Типы иммунных расстройств делятся на три категории: ИммунодефицитыОни возникают, когда одна или несколько частей иммунной системы не функционируют. Иммунодефицит может быть вызван разными причинами, включая возраст, ожирение и алкоголизм. В развивающихся странах недоедание - частая причина.СПИД - это пример приобретенного иммунодефицита. В некоторых случаях иммунодефицит может передаваться по наследству, например, при хронической гранулематозной болезни, когда фагоциты не функционируют должным образом. АутоиммунитетПри аутоиммунных состояниях иммунная система ошибочно нацелена на здоровые клетки, а не на чужеродные патогены или дефектные клетки. В этом сценарии они не могут отличить себя от чужого. Аутоиммунные заболевания включают целиакию, диабет 1 типа, ревматоидный артрит и болезнь Грейвса. ГиперчувствительностьПри гиперчувствительности иммунная система чрезмерно реагирует, повреждая здоровые ткани. Примером может служить анафилактический шок, когда организм реагирует на аллерген настолько сильно, что это может быть опасно для жизни. Иммунная система невероятно сложна и чрезвычайно важна для нашего выживания. Несколько различных систем и типов клеток работают в идеальной синхронности (большую часть времени) по всему телу, чтобы бороться с патогенами и удалять мертвые клетки. . |
||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||||||||||||||||