|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Лейкоциты у ребенка чуть ниже нормыпричины, пониженный показатель, низкий уровень ниже нормыПоказатели анализа крови детей очень важны, так как позволяют оценить, здоров ли ребенок или у него есть какое-либо заболевание, требующее медицинской помощи. Одним из важнейших показателей выступает количество лейкоцитов. В зависимости от разных патологий и внешних факторов это количество может меняться. В каких случаях определяют лейкоциты ниже нормы и опасно ли это для здоровья ребенка? Какое количество считают пониженнымЛейкоцитами называются белые кровяные клетки, защищающие организм от разных неблагоприятных факторов, например, инфекций. Их число может изменяться в течение дня, после физической нагрузки, изменений температурного режима, приема пищи и других факторов. При этом нижней границей нормы у ребенка считают: Лейкопению диагностируют при снижении показателя более чем на 2 х 109/л от возрастной нормы. Причины лейкопенииСнижение числа белых клеток крови бывает обусловлено:
Советуем посмотреть познавательное видео, в котором освещается проблема пониженного уровня лейкоцитов у детей: Лейкопения наблюдается:
Изменения лейкоцитарной формулыПомимо оценки общего количества белых кровяных клеток врачи обращают внимание и на соотношение их разных видов, которое называют лейкоцитарной формулой. Если у ребенка снижен процент нейтрофилов, такое состояние называется нейтропенией. При снижении числа лимфоцитов диагностируется лимфоцитопения, а при более низком показателе эозинофилов или моноцитов речь идет, соответственно, о эозино- или моноцитопении.
Наиболее частые причины понижения числа отдельных форм лейкоцитов представлены в таблице: СимптомыСам по себе низкий уровень лейкоцитов является бессимптомным состоянием, однако понижение числа таких клеток крови сказывается на иммунитете ребенка, поэтому родители отметят более частые вирусные инфекции. Если пониженные лейкоциты выступают одним из симптомов болезни, то у ребенка может быть лихорадка, озноб, тахикардия, озноб, головокружения, слабость, головные боли, увеличенные лимфоузлы и другие симптомы. Что делатьЕсли лейкопению обнаружили у ребенка во время планового обследования, нужно обратиться с результатами анализа к врачу и пройти более детальное обследование. При незначительном снижении показателя и обнаружении гиповитаминоза ребенку назначат витаминные препараты и откорректируют рацион. Если дополнительные обследования подтвердили какое-либо заболевание, врач назначит требуемое медикаментозное лечение.
Родителям следует знать, что сниженные лейкоциты являются фактором риска для «присоединения» инфекции, поэтому им следует уделить внимание таким нюансам:
Подробнее о клиническом анализе крове смотрите в передаче доктора Комаровского. причины, норма, как повысить уровеньЛейкоциты – белые кровяные тельца, отвечающие за иммунный статус человека. Пониженные лейкоциты в крови у ребенка – лейкопения. Может быть относительная или абсолютная лейкопения. Относительная лейкопения характеризуется снижением некоторых типов кровяных телец по отношению к прочим компонентам крови, абсолютная – снижением общей массы кровяных телец. Стойкое понижение уровня лейкоцитов практически всегда свидетельствует о патологии. Понижены лейкоциты в крови – о чем это говорит?Чаще встречается относительная лейкопения, когда нарушается баланс разных видов лейкоцитов: процентное содержание одних видов уменьшается за счет увеличения других.  Пониженные лейкоциты в крови у ребенка требуют обязательной коррекции Клиницисты выделяют следующие причины:
Провоцировать развитие стойкой лейкопении могут наследственный фактор, онкология, ВИЧ. Патологическое состояние нередко носит вторичный характер – становится следствием основного заболевания. При диагностике стойкого снижения лейкоцитов проводят расширенное обследование. Показатели нормыУровень лейкоцитов в крови у детей младенческого и дошкольного возраста немного выше физиологической нормы у взрослых ввиду несовершенства иммунной системы. Существуют следующие показатели нормального уровня лейкоцитов у детей по возрасту:
Норма должна соответствовать возрасту ребенка, попадать в пределы референсных значений.  Причины лейкопении обусловлены аутоиммунными заболеваниями, врожденными патологиями, генетическими нарушениями Расшифровка подразумевает оценку концентрации всех клеток крови в соответствии с возрастом ребенка, его жизненным и клиническим анамнезом. Для анализа подходит венозная кровь. Исследование проводят натощак. При получении результата с низким уровнем лейкоцитов следует пересдать кровь спустя 2–4 недели. Обязательно оценивают состав крови комплексно. Дополнительно проводят забор мочи, каловых масс для проведения дифференциальной диагностики. Как повысить?Истинная лейкопения – область исследования врача-гематолога, педиатра, невропатолога, инфекциониста и генетика. На основании данных анализа и других полученных исследований назначается тактика ведения ребенка. Осложненное течение лейкопении требует медикаментозной терапии. Схема лечения заключается в назначении следующих препаратов:
Основное лечение зависит от первопричины патологического процесса. Если причиной является гипотериоз, обязательно назначается гормональная заместительная терапия препаратами на основе левотироксина натрия, если сахарный диабет – контролирующие сахар препараты. При положительном ВИЧ-статусе назначается пожизненная антиретровирусная терапия. Анализ крови повторяют по ходу лечения для оценки динамики состояния ребенка. На фоне длительного адекватного лечения вирусная нагрузка на организм снижается, а иммунный статус ребенка восстанавливается. Воспалительные и инфекционные осложнения требуют антибиотикотерапии. Низкое содержание лейкоцитов может носить транзиторный характер. В таком случае состав крови восстанавливается после устранения основной причины. Лечение в домашних условияхВне зависимости от причин лейкопении нетрадиционные методы лечения носят вспомогательный характер. Популярными способами повышения уровня лейкоцитов в крови являются:
Наблюдается положительный результат при длительном применении отвара на основе женьшеня, элеутерококка, ромашки аптечной, мяты перечной. Некоторые компоненты могут провоцировать аллергические реакции у детей. Осложнения лейкопенииПри лейкопении лечение любых инфекционных заболеваний длительное. Опасными для жизни патогенными возбудителями при снижении белых кровяных телец являются стафилококки, гонококки, стрептококки, синегнойная и кишечная палочка. Тяжелым осложнением лейкопении у детей является сепсис. Пониженные лейкоциты в крови у ребенка требует обязательной коррекции во избежание осложнений. Профилактика лейкопении заключается в соблюдении охранительного режима, своевременного и правильного лечения инфекционных заболеваний, возрастного адекватного рациона, активного образа жизни. Читайте в следующей статье: эозинофилы понижены у ребенка понижены лейкоциты у ребенка в крови — 25 рекомендаций на Babyblog.ru
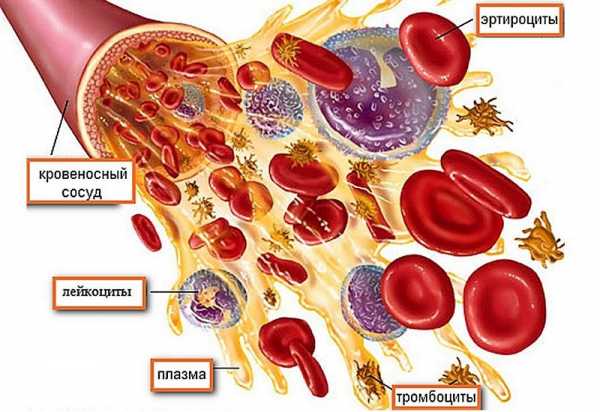
Речь пойдет о константах, которые являются своеобразным барометром нашего здоровья. О них нужно знать, их нужно проверять и сделать все от нас зависящее, чтобы сохранять их неизменность. В нашем организме всего 12 таких констант. Это постоянные величины, которые передаются на генном уровне из поколения в поколение, которые не зависят от нас и не поддаются регулировке. Мы являемся творением Высшего Разума, который и снабдил нас, людей, технической программой ДНК, обеспечивающей хранение, передачу и реализацию генетической программы функционирования и развития живых организмов. Об этом расскажет врач с 30-летним стажем, кандидат педагогических наук, академик Международной Академии Информатизации при ООН, Руководитель Академии Здоровья при Международном Университете Дружбы Народов им. Патриса Лумумбы, главный врач Института Восстановительной медицины Ольга Алексеевна БУТАКОВА. - Мы созданы по какому-то уникальному техническому проекту, но кем созданы - нет ответа! То, что мы произошли не от обезьяны - бесспорно, и то, что мы творение Творца - тоже ясно! Но как Он нас сотворил? У нас есть руки, ноги, голова, органы слуха, зрения, осязания, у нас есть внутренние органы… Но это ли отправной момент??? Человек - огромная самоорганизующаяся система, внутри которой лежит атом, а вокруг него лежит среда. А мы идем пошагово: атом - молекула - высокомолекулярное соединение - клетка - орган - ткань - система = это ЖИЗНЬ, а дальше идет среда. Но что нас всех объединяет, несмотря на то, что у нас абсолютно разные ДНК, разные внешности, разная энергетика? Оказывается, нас объединяют КОНСТАНТЫ! В организме существуют постоянно действующие величины количественного и качественного характера (качество - это структура, а количество - это показатель структуры), что здесь первично, а что вторично - тоже непонятно… Есть 12 ОСНОВНЫХ констант (вторичных констант намного больше!), которые не зависят от нас. Это те константы, на которые мы можем опираться в своих мыслях, в действиях, в отслеживании (динамическом контроле), и в восстановлении. Мы и среда - одно и то же: что в нас - то и в среде, и ничего другого в нас нет. Есть в среде воздух и вода - они будут и у нас, есть в среде более 70 минералов - они есть и у нас, есть в среде растительная пища - она расщепляется, и будет у нас! И то, что есть у нас - будет и в среде. Мы съели - переварили - и выбросили обратно в среду. В среде все это преобразовалось - и мы получаем все в виде кругооборота! Но вот в чем уникальность: среда постоянно меняется, но мы - неизменны! Единственный способ выжить в постоянно меняющейся среде - сохранить свою индивидуальность! Сегодня мы пьем одну воду - завтра другую, сегодня тепло - завтра холодно, сегодня мы общаемся с одними людьми - завтра с другими… Но при всем этом разнообразии мы всегда сохраняем свою индивидуальность. У нас остается неизменным цвет волос, все та же фигура, та же внешность, все та же молекула ДНК - т.е. мы в постоянно изменяющейся среде находимся в стабильном состоянии, сохраняя свою индивидуальность! И каждый человек - неповторим, нет абсолютно одинаковых людей в природе. Сохранять эту индивидуальность нам помогают КОНСТАНТЫ - НОРМЫ ЗДОРОВЬЯ. Они ОДИНАКОВЫ от момента рождения и до смерти человека и определяют характеристику нашего биологического вида. 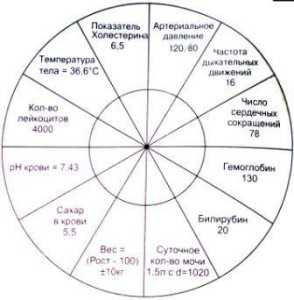 Давайте рассмотрим эти константы. Давайте рассмотрим эти константы. ПЕРВАЯ константа - АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ У 6 млрд. разных людей (как у биологического вида), живущих на Земле, давление колеблется в узких пределах, и в норме оно 120х80 мм. рт. столба. Индивидуальная норма у каждого человека может быть чуть выше или ниже (у ребенка - пониже, у пожилых - повыше), но мы берем в среднем 120х80. Почему? Потому что только в этих пределах давления работа этой константы позволяет извлекать кислород из воздуха, растворять его в воде и оптимально насыщать кровь кислородом. А почему? Этого пока никто не знает - это константа, которая задана Творцом! Если эта константа заколебалась - человек заболел… ВТОРАЯ константа - ЧИСЛО ДЫХАТЕЛЬНЫХ ДВИЖЕНИЙ Это ритм поглощения кислорода из воздуха. Оно в среднем - 16 дыхательных движений в минуту. Побежали - оно стало 26, прилегли - оно уменьшилось до 14, но СРЕДНЕЕ - 16 у ВСЕХ! Если у вас 16 - вы находитесь в границах существования биологического вида - этот коридор константы позволяет человеку жить. ТРЕТЬЯ константа - ЧИСЛО СЕДЕЧНЫХ СОКРАЩЕНИЙ У 6 млрд. людей этот показатель одинаков - 78 в минуту. Это оптимальная скорость продвижения кислорода с кровью от легких до всех органов. Скорость, ритм, парциальное давление - все это не зависит от состояния сердечно-сосудистой системы - это ритм, который задан нам Свыше, и наша система калибруется под этот ритм! Если ей удается попасть в гармонию с этим ритмом - тогда все нормально. Если, к примеру, число сердечных сокращений выходит из коридора 75-86, то человек чувствует себя некомфортно, а если значительно отличается - человек на грани смерти. Эта калибровка-подстройка происходит всю жизнь, сердце постоянно стремится к ритму - 78, потому что этот ритм задан Космосом для стабильного состояния. Возможны отклонения для приспособления: побежали - участится до 120, присели - уменьшится до 70, но в покое, уже через 2 минуты сердце должно вернуться к ритму 78, иначе оно умрет! Потому что 0,5 сек. оно работает, а вторые 0,5 сек. оно должно отдыхать. Жить на ДРУГОМ ритме долго и счастливо невозможно! ЧЕТВЕРТАЯ константа - ГЕМОГЛОБИН Норма гемоглобина - 130 мг/л. Это константа количества кислорода в организме. Если эта цифра равна 130, то это значит, что количество кислорода, которое будет находиться в организме одновременно, будет постоянным, и организму его хватает. Если гемоглобин падает до 120 - 110 - 90, то человек может какое-то время жить, но живет он нестабильно. У него увеличивается число сердечных сокращений (кислорода не хватает!), у него увеличивается число дыхательных движений и появляется одышка, у него нарушается артериальное давление - потому что отклонение ЛЮБОГО из параметров тянет за собой цепь разрушений всей гармонии и отклонение от всех заданных параметров. ПЯТАЯ константа - БИЛИРУБИН Билирубин в норме должен быть равен 21 мг/л. Это показатель токсичности крови по переработанному количеству мертвых эритроцитов. У человека ежедневно умирает 300 млрд. эритроцитов - и они должны быть расщеплены, переработаны, выведены из организма и заменены новыми. Количество билирубина говорит о том, как идет этот процесс: сколько умирает, сколько восстанавливается, как работает печень и почки, как происходит САМОощищение организма. Как только идет повышение до 22 - 23 - 24 - организм начинает умирать, потому что каждая константа плотно завязана с другими, и нарушения тянутся о цепочке. Но константа должна быть стабильна от момента рождения и до смерти. Она определяет характеристику нашего биологического вида. ШЕСТАЯ константа - МОЧА Каждые сутки должно выделяться не менее 1,5 литров мочи, причем, с определенными свойствами: удельный вес 1020, и моча должна быть кислой. Больше в моче ничего не должно быть! Если у человека выходит 1,5 литра мочи, она соломенно-желтого цвета (или бесцветна), без запаха, с уд. весом 1020 и кислая - он может сказать, что по этой константе его организм стабилен! Если колеблется количество мочи, ее качество (мутность) - выделительная система почек не работает или работает со сбоями и требует восстановления. СЕДЬМАЯ константа - ВЕС Это запас чистой воды и энергии. Он регулируется гормонами. Все, кто мало пьет, кто переедает, все, кто избыточно закислен, все, у кого идут нарушения предыдущих констант - обязательно имеют лишний вес. Вес должен быть стабильным в течение всей жизни, равным «РОСТ - 100+/- 5-10 килограмм». Как только человек вырос в 18-19 лет - вес должен оставаться стабильным до смерти. Тогда мы можем сказать, что организм работает в устойчивом коридоре констант. Тогда этот вес в состоянии обслужить и сердечно-сосудистая система, и выделительные системы. Но если вес постоянно колеблется - значит, идет неритмичность (аритмия), она идет и во все гормональные органы, во все водопотребляющие органы, центральную нервную систему. ВОСЬМАЯ константа - САХАР КРОВИ Сахар крови должен быть 5,5 ммоль/л. Что определяет эта константа? Это запас оперативной энергии на каждый день. Ниже нельзя, но и выше нельзя! Возможен лишь небольшой коридорчик. Если ВЕС - это запас СТРАТЕГИЧЕСКОЙ энергии (на долгие годы, на «черный день»), то уровень глюкозы (сахара) в крови - запас на каждый день (оперативный, сиюминутный). И при оптимальной норме 5,5 ммоль/л печень берет этот сахар - и образует из нее энергию клеток ГЛИКОГЕН, это «топливо», на котором человек работает. В первый же день голодания гликоген заканчивается - и начинается расщепление стратегического запаса энергии (жировых отложений). И поэтому голодание - это способ потери веса, способ расходования энергии. ДЕВЯТАЯ константа - РН (кислотно-щелочное равновесие) Кислотно-щелочное равновесие крови - это жизнь в щелочной среде. Оптимальный показатель 7,43. Показатель 7,1 - это уже смерть, мгновенная, секундная, при невыясненных обстоятельствах, она называется «острая сердечно-сосудистая недостаточность. Ничего не спасет, кроме экстренной капельницы в 1,5 литра щелочной воды! 90% продуктов, которые мы кушаем - кислые, и 90% жидкостей, которые мы пьем - тоже кислые! Их ощелачивание идет по механизму извлечения из организма щелочных материалов: из костно-мышечной системы извлекается кальций, калий, магний и натрий. Это - механизм восстановления кислотно-щелочного равновесия, как основной жизненной константы. Если кто-нибудь вас спросит: «А почему организм щелочной?» - отвечайте: «Потому что именно так придумал Творец, и потому что это заданные параметры существования Человека как биологического вида! И именно потому 6 млрд. человек имеют РН крови, равный 7,43, и это не обсуждается и не требует доказательств - это КОНСТАНТА!». ДЕСЯТАЯ константа - КОЛИЧЕСТВО ЛЕЙКОЦИТОВ Это константа поддержания нашей ИНДИВИДУАЛЬНОСТИ. Показатель в норме равен 4500×10 в 9-й степени единиц. Тогда всё инородное, что попадает в организм (вирусы, бактерии, грибы), будет уничтожено, и мы сохраняем свою индивидуальность. При повышении количества лейкоцитов - всех групп лейкоцитов: эдинофилов, макрофагов, лимфоцитов, моноцитов - мы говорим о том, что произошла интервенция, и что мы находимся на войне, на уровне защиты. Но если уровень агрессии очень сильный - мы начинаем умирать, потому что мы истощаем свой защитный запас. Лимфоциты - это наша «армия спасения»! ОДИННАДЦАТАЯ константа - ТЕМПЕРАТУРА ТЕЛА Нормальная температура тела - 36,6 гр. Цельсия. Температура тела определяет температуру воды в нашем организме, т.к. человек на 80% состоит из воды. При этой температуре кристалл воды находится в стабильном состоянии, обеспечивающим все процессы окисления и восстановления в организме. При температуре 38 гр. кристалл воды начинает разрушаться с высвобождением энергии, которая идет на борьбу с проблемой. Человек не может жить при температуре выше 40 градусов, 41 - последнее деление на термометре, а выше - смерть… Потому что все кристаллы воды разрушатся - и человек умрет. Также человек не может жить при температуре 35,5 - потому что при этом кристаллическая решетка нестабильна.. У 6 млрд. населения температура стабильна 36,6 - и никуда больше (отклонения - только при болезни). На улице +40 - но в теле 36,6, на улице -50, но в теле все равно стабильно - 36,6!!! Все другие константы держат эту температуру крепко! Потому что плюс-минус полградуса - и мы выпадаем из этой системы стабильности! ДВЕНАДЦАТАЯ константа - ХОЛЕСТЕРИН Норма холестерина - 6,0 ммоль/л. Это энергетический запас, который расходуется на работу центральной нервной системы. Оболочка клетки нейрона ЦНС состоит из холестерина. Однако, его превышение ведет к засорению сосудов, по которым течет кровь, а значит сердцу тяжелее прокачивать её через себя. Когда показатель превышен, увеличивается риск возникновения тромбов. Холестерин бывает двух видов, который условно называется медиками «хороший» и «плохой». «Плохой» холестерин, соединяясь с белками, образуют жир - белковые комплексы, основу возникновения атеросклеротической бляшки и главного виновника развития атеросклероза. «Плохой» холестерин вырабатывается не только самим организмом. Мы получаем его вместе с едой, особенно с икрой, яичным желтком, печенью, мозгами. Накоплению «плохого» холестерина способствует пища, богатая насыщенными жирными кислотами. Их много в молочных продуктах и в животном жире. «Хороший» холестерин не содержится в пище, а вырабатывается самим организмом. В противовес «плохому» «хороший» забирает со стенок сосудов лишние жиры и отводит их для уничтожения в печень. Обратите внимание: ВСЕ КОНСТАНТЫ завязаны на воду! И они являются показателями того или иного качества воды - температуры, скорости, плотности, токсичности, стратегического запаса энергии, запаса оперативной энергии, жирности. О чем это говорит? - о том, что ВОДЕ ЗАДАНА ПРОГРАММА, которая проникает в организм через воду - и задает нам параметры своих концентраций. Это не значит, что сердце диктует организму, с какой скоростью ему стучать! И не значит, что поджелудочная железа определяет, сколько сахара (энергии) в день должен расходовать человек. Это значит, что ВОДА несет всю информацию о том, в каком биологическом ритме мы должны жить, и где наши границы смерти. Смотрите, как располагаются все системы: каждая константа находится внутри системы 1. Артериальное давление - это ЦНС - регуляция давления ВОДЫ в организме. 2. Дыхательная система - число дыхательных движений - регуляция ритма растворения кислорода в воде. 3. Сердечно-сосудистая система - регуляция скорости движения воды. 4. Кроветворная система (гемоглобин) - регуляция плотности крови по энергонесущим структурам, по кислороду. 5. Пищеварительная система (билирубин) - показатель процента токсичности воды. 6. Выделительная система (моча) - качественная характеристика воды в организме. 7. ВЕС - запасы воды в организме. За гормоны (за вес) отвечает репродуктивная система. 8. САХАР - энергия в воде. За него отвечает эндокринная система (поджелудочная железа). 9. РН - концентрация водородно-кислородного показателя воды (кислот и щелочей). Вода распадается (диссоциирует) на «+Н2» и «- ОН». Гидроксильных групп должно быть больше (по шкале на 7,43). За РН отвечает ВЕСЬ организм. При закислении разрушаются КОСТИ (костно-мышечная система) - кальций забирается из костей, суставов и связок (основной хранитель кальция). 10. Лейкоциты - индивидуальная защита. За них отвечает лимфатическая система. 11. Температура тела - это температура воды. За ее стабильность отвечает иммунная система. 12. Холестерин - жирность воды. За показатель холестерина отвечает центральная нервная система, проводники и мозг. В организме 12 систем и 12 его констант… Мы должны поддерживать эти константы! Но чтобы поддерживать - их надо ЗНАТЬ! Поэтому каждый человек обязан знать свои 12 констант (свои и детей) - потому что они не только константы здоровья - это константы ЖИЗНИ! Низкие лейкоциты у ребенка - ГематологияЕкатерина Извозчикова (Женщина, 30 лет) Низкие лейкоциты у ребенкаЗдравствуйте! Ребенок мальчик 5 лет. С рождения была нейтропиния в 4 месяца 480 гранулацитов. В анализах было мало нейтрофилов. В 2 года брали пункцию т.к и лейкоциты стали падать. Диагноз... анонимно (Женщина, 29 лет) Низкие лейкоциты у ребенкаДобрый день. В течении длительного времени (более полугода) у ребёнка наблюдается периодическое снижение гемоглобина, диапазон значений 108-118, также низкие лейкоциты 4,2-4,8, и периодически возникает нейтропения. Сейчас ребёнку год, в последнем... Валентина Герасимова (Женщина, 26 лет) Пониженные лейкоциты у ребенкаПомогите пожалуйста советом,что делать?дочке 5 лет,пришли такие анализы: лейкоциты 3.6,,,эритроциты 4,9,,,гемоглобин 134,,,,СОЭ 4,,,лимфоциты 51,,,,цвет.показ 0.82,,,,моноциты 7,,,сегментоядерные 34,,,тромбоциты 182,,,,палочкоядерные 6,,,,элзинофилы 2...что это значит,к кому обращатся? анонимно (Женщина, 27 лет) Низкие лейкоциты у ребенкаДобрый день! Ребенок мальчик два года. С рождения была нейтропиния к году прошла. Теперь низкие лейкоциты совсем, хотя они у нас всегда в пределах 5-7, а как два месяца уже... анонимно (Женщина, 37 лет) Низкие лейкоциты у ребенкаСыну скоро 4 года, с 2 лет у него понижены лейкоциты в крови- 3,5. Врач педиатр говорит, что это норма, но я очень переживаю, боюсь пропустить что то серьезное. Вес... анонимно Низкие лимфоциты у ребенкаДобрый день , помогите пожалуйста разобраться, врача педиатра все устраивает, а меня беспокоит анализ крови моего ребенка, точнее низкое количество лимфоцитов. Два дня у ребенка поднималась температура в районе 39... Лейкоциты в анализе крови у ребенкаКоличество лейкоцитов или белых клеток крови – важный показатель, характеризующий состояние здоровья детей на всех этапах их роста и развития. Именно они обеспечивают растущему организму надежную защиту от различных заболеваний. Белые тельца самыми первыми реагируют на внедрение вирусов, бактерий или попадание аллергена, непосредственно участвуют во всех иммунных реакциях и восстановлении пораженных тканей. При этом следует отметить, что в отличие от взрослых, норма лейкоцитов в крови у детей колеблется до наступления подросткового возраста, и только потом остается на одном неизменном уровне. Поэтому в диагностике практически всех заболеваний, связанных с воспалительными процессами инфекционной или аллергической природы, данный показатель имеет очень большое значение. Роль и виды лейкоцитовПродуцирование лейкоцитов осуществляется в красном костном мозге, и оттуда уже они попадают в кровеносное русло, а далее, если в этом есть потребность, то и в межклеточное пространство. Получив сигнал о развивающемся воспалении либо попадания аллергена, белые тельца моментально концентрируются в месте его очага и направляют все свои силы на ликвидацию болезнетворных агентов. Лейкоциты в организме:
Кроме того, на данные клетки возложена ответственность за поддержание на достаточном для нормального функционирования уровне общего иммунитета, а также укрепления иммунной памяти. Они защищают организм от различных патогенов, которые все-таки смогли проникнуть внутрь. По количеству лейкоцитов в крови осуществляется предварительная оценка состояния как взрослого, так и детского организма. Эта информация отражает способность сопротивляемости различным инфекциям, а также указывает на наличие признаков патологических процессов и каких-либо нарушений. По своему составу и строению лейкоциты неодинаковы. Они представлены пятью разновидностями клеток, имеющих различную структуру и соответственно разные (относительно) функции. Лейкоциты подразделяются на нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Лимфоциты – нейтрализуют или ликвидируют бактерии, вирусы и их токсичное воздействие на клетки человеческого организма. Антитела, продуцируемые лимфоцитами, направляются на конкретные разновидности вирусов или бактерий. Моноциты – выполняют функцию фагоцитоза, то есть поглощают и устраняют вредные вещества и микроорганизмы, также выделяемые ими продукты жизнедеятельности. Нейтрофилы – выделяют зрелые (сегментоядерные, СЯ) и незрелые (палочкоядерные, ПЯ) виды этих клеток. Первые поглощают вирусы, бактерии и прочие болезнетворные микроорганизмы, нейтрализуют их, и распадаются вместе с патогенной клеткой. На смену разрушенным нейтрофилам из палочкоядерных созревают сегментоядерные, то есть новые. Эозинофилы – разрушают и затем поглощают чужеродные белки, попавшие в организм, а также синтезируют антигистаминные вещества. Вот почему уровень эозинофилов повышается при аллергических реакциях, борьбе с различными видами паразитов и их личинками. Базофилы – осуществляют функцию своеобразных разведчиков. Они выявляют попавшие в организм болезнетворные микроорганизмы либо аллергены, и продуцируют высокоактивные вещества, связующие и нейтрализующие чужеродного агента. Такие действия приводят к развитию воспалительного процесса, чем привлекают к очагу лейкоциты других видов – эозинофилы и моноциты. 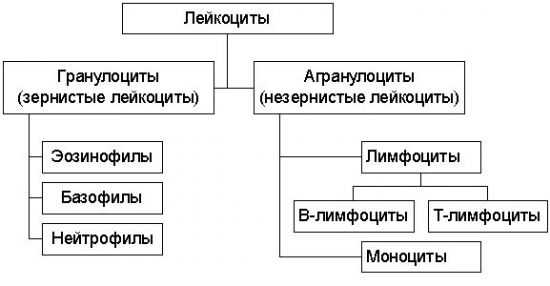 Исходя из всего вышеперечисленного, видно, что каждая разновидность белых кровяных телец защищает организм от конкретных патогенов. Поэтому для постановки правильного диагноза необходимо учитывать не только общее количество лейкоцитов, но и численность, а также процентное соотношение каждого типа клеток. У детей изменение лейкоцитарной формулы происходит гораздо чаще, чем у взрослых, так как на начальных этапах жизни их иммунная система еще недостаточно хорошо сформирована. Многие микроорганизмы или аллергены могут оказывать на ребенка негативное влияние, что лабораторно проявляется изменением содержания лейкоцитов. Когда необходим ребенку анализ крови?Лейкоциты в крови у ребенка позволяют врачу заподозрить развивающуюся патологию на самых ранних ее стадиях, что значительно увеличивает шансы на быстрое излечение от заболевания. В связи с этим детям и особенно младенцам довольно часто назначают обследования, предоставляющие возможность оценивать уровень лейкоцитов. В случае когда у маленьких пациентов содержание белых телец не соответствует норме, анализ обязательно повторяют с целью избежать неточностей, и после подтверждения выясняют причины выявленных отклонений. В общем анализе крови (ОАК) количество лейкоцитов обозначается аббревиатурой WBC, причем также в ходе данного исследования определяется число каждого подвида и их процентное соотношение ко всей совокупности белых телец. Определение лейкоцитов в анализе ребенка ниже нормы может свидетельствовать о нарушении функции кроветворения, иммунодефиците, истощении. Тогда как чрезмерное повышение нередко указывает на инфекционный процесс, воспаление или хронический лейкоз. Основные показания для изучения лейкоцитарной формулы у ребенка следующие:
Кроме того, детям проводится регулярный контроль содержания лейкоцитов при лейкозе для оценки текущего состояния или коррекции терапии, а также в профилактических целях, особенно часто болеющих простудами малышам. Особенности анализа крови у детейК подготовке в ОАК у детей с изучением содержания лейкоцитов существует всего одно требование – исследование должно проводиться натощак. В идеале перерыв между приемами пищи нужно сделать не менее 6–8 часов, но такое долгое время смогут вытерпеть только дети старшего возраста и подростки. Для малышей 2–6 лет достаточно будет и 4–6 часов, а новорожденным детям и грудничкам необходимо брать кровь непосредственно перед кормлением, так как обычно между ними проходит 3,5–4 часа. Справка! Детям постарше накануне дня исследования не рекомендуется давать блюда, которые перевариваются продолжительное время, а также нужно исключить интенсивные физические нагрузки и переутомление. Для исследования содержания лейкоцитов в крови детям старше 4–6 лет берется кровь из локтевой вены, у новорожденных детей путем прокола головной или расположенной на пятке вены. У грудничков и маленьких детей можно брать кровь из пальца.  Детям грудного возраста иногда берется кровь из пятки Нормальные показатели для детейЗначения нормы белых кровяных телец для детей разных возрастов неодинаковы и отличны от показателей взрослых людей. У маленьких пациентов содержание лейкоцитов, как правило, выше. Их численность определяется по лейкоцитарной формуле, значения составляющих которой изменяются в зависимости от роста ребенка. Расшифровка показателей включает в себя определение абсолютной численности всех видов белых клеток и относительного количества, то есть часть конкретного вида по отношению к общему показателю. В норме лейкоциты в крови у новорожденного имеют высокий уровень лимфоцитов – около 60%, при этом нейтрофильные клетки понижены до 40%. У годовалого ребенка отмечаются изменения диаметрально противоположные – снижение лимфоцитов и увеличение нейтрофилов. Существует специальная таблица с общепринятыми нормами WBC для детей относительно их возраста, которая выглядит следующим образом:
Относительное содержание составляющих лейкоцитарной формулы у детей в норме распределяется по такому принципу:
При интерпретации материалов общего анализа крови важно учитывать не только, сколько лейкоцитов всего, но также и относительный уровень каждого конкретного вида белых телец. Ведь может быть такое, что абсолютная численность лейкоцитов в пределах нормы, тогда как отдельные разновидности могут отклоняться как в сторону увеличения, так и понижения. К примеру, высокий показатель нейтрофилов в большинстве случаев свидетельствует о внедрении инфекции бактериального характера, а повышенные эозинофилы с большой долей вероятности сигнализируют о глистной инвазии. Каждая разновидность лейкоцитов выполняет определенную функцию в иммунитете, вот почему при расшифровке учитываются изменения конкретного вида. Содержание конкретных типов белых клеток, а также их отклонения от нормы способны указать врачу возможную патологию у обследуемого пациента, и существенно сузить границы поиска. В бланках развернутого анализа крови всегда представлены нормальные показатели (абсолютные и относительные (%) всех разновидностей лейкоцитов) с учетом возрастных рамок для детей. 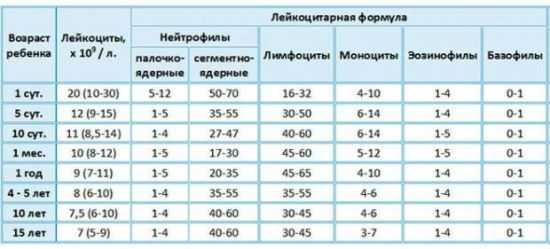 Нормальные значения лейкоцитов для детей разных возрастов Интерпретация результатовПревышение нормальных показателей лейкоцитов у детей, так же, как и низкие значения, зачастую указывает на различные патологии, которые требуют немедленной медицинской помощи. Высокие показателиПовышенные лейкоциты (или лейкоцитоз) у детей наблюдаются при таких патологиях, как:
Кроме того, лейкоциты в крови у детей могут быть немного превышены при приеме пищи, стрессовых состояниях (затяжном плаче или крике), резких перепадах температуры (горячая ванна, баня, переохлаждение) и физических нагрузках. И также рост белых кровяных телец иногда отмечается после приема некоторых медпрепаратов, прививок и в послеоперационный период. В таких ситуациях нормализация их уровня чаще всего происходит сама собой, и лечение не требуется. Увеличение лейкоцитов не всегда является опасным признаком. Во-первых, их повышение означает активную борьбу организма с болезнетворными бактериями либо токсинами, что свидетельствует о нормальном функционировании иммунной системы ребенка. Во-вторых, высокий показатель WBC – это еще не диагноз, а весомый повод для последующего обследования. Серьезным показанием для проведения дополнительных анализов считается присутствие сопутствующей симптоматики. Так, если при лейкоцитозе у ребенка присутствуют головные боли, снижение активности, слабость, ухудшение аппетита или вообще отказ от пищи, повышение температуры тела, то следует немедленно провести полную диагностику. Низкие значенияСостояние, когда содержание лейкоцитов пониженное, называется лейкопения, и как лейкоцитоз нуждается в дополнительном обследовании и определении причины для назначения последующей терапии. Низкий уровень белых клеток является не менее тревожным, чем высокий, и нередко становится указателем таких патологий как:
И также лейкоциты могут снижаться после затяжного терапевтического курса антибиотиков, спазмолитиков, противосудорожных и противовоспалительных лекарственных препаратов. К причинам лейкопении, не связанным непосредственно с патологиями, относится плохое или несбалансированное питание, что негативно сказывается на защитных силах организма. Сюда же причисляется вегетарианство и веганство. 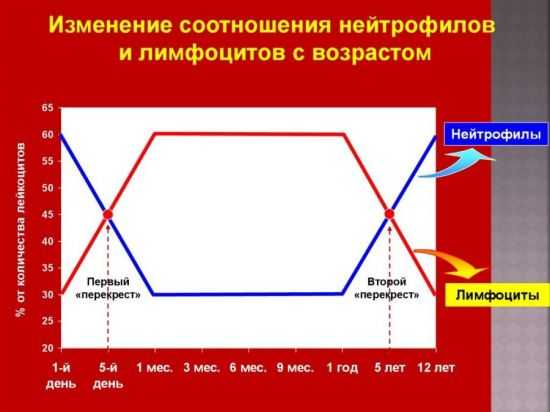 Физиологические изменения нормы лимфоцитов и нейтрофилов у ребенка в разном возрасте На младенцах негативно сказывается отсутствие в материнском молоке достаточного количества витаминов и других полезных веществ, а на детях постарше преобладание в рационе сладостей и снижение фруктов и овощей. При этом следует отметить, что зачастую лейкопения не сопровождается какими-либо признаками, поэтому без анализа крови ее сложно диагностировать. Что делать при изменении показателя WBC?Если анализ крови у ребенка показал, что лейкоциты завышены либо их мало, то самым первым действием, которое необходимо предпринять, является повторное прохождение данного обследования. Если результат подтвердился, нужно пройти комплексную диагностику, что предоставит возможность определить причину возникшего состояния. Терапевтический подход будет напрямую зависеть от установленного диагноза. Если, к примеру, выяснится, что причиной отклонений стал сниженный тонус организма, физическое или нервное истощение, то будет достаточно изменить образ жизни ребенка, и показатели WBC придут в норму. В определенных ситуациях может потребоваться назначение курса лекарственных препаратов. Чаще всего это связано с каким-либо заболеванием, и от него следует как можно скорее избавляться, чтобы снизить вероятность развития осложнений. ЗаключениеОтклонения от нормальных показателей лейкоцитарной формулы у ребенка являются тревожным сигналом, независимо от того, повышено их количество либо снижено. В любом случае родители и лечащий врач должны немедленно отреагировать на подобные изменения. Следует понимать, что причины этих нарушений могут быть достаточно безобидными и не нуждаться в лечении, но чаще всего на практике выходит, наоборот – в организме малыша идет развитие серьезного заболевания. Чтобы понять природу патологии, необходимо прибегнуть к лабораторным и инструментальным исследованиям. Одним из первых потребуется сдать анализ мочи, в котором также могут обнаружиться лейкоциты. В профилактических целях у детей нужно проводить регулярный контроль содержания белых кровяных клеток, чтобы вовремя определить патологические изменения. Для этого следует с определенной периодичностью посещать педиатра и проводить ребенку все необходимые обследования. Таблица норм лейкоцитов в крови у детей и причины их низких и повышенных значенийБелые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса. Общие сведенияОтвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя. Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования. Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии. Виды лейкоцитовВ настоящее время принято различать 5 основных групп:
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания. Норма лейкоцитов в крови у детей в таблице
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента. Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности. В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
Что это значит, если у ребенка повышены лейкоциты в крови?Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины. Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов. Расшифровка лейкоцитарной формулыИзменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией. Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг. Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток. Моноциты повышаются при:
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами. Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок. Читайте далее: Лейкоцитарная формула крови — расшифровка у взрослых и детей, нормы показателей Симптомы лейкоцитозаЛейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
Низкие лейкоциты в крови у ребенкаРодителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
Подготовка к анализуКлеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток. Подводим итогиСледует подчеркнуть, что:
Читайте далее: Лейкоциты в кале у ребенка – норма и причины повышения Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности "микробиолог". Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе "Бактериология". Лауреат всероссийского конкурса на лучшую научную работу в номинации "Биологические науки" 2017 года. Автор многих научных публикаций. Подробнее Нормальные лейкоциты | eClinpathПять основных категорий лейкоцитов у млекопитающих - это нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты. Первые три вместе называются гранулоцитами , потому что они содержат гранулы в своей цитоплазме, а последние два вместе называются мононуклеарными клетками по отношению к их круглым ядрам. Эти собирательные термины несколько вводят в заблуждение, поскольку некоторые гранулоциты имеют едва различимые гранулы, а большинство моноцитов не имеют круглых ядер.Гранулоциты большинства млекопитающих классифицируются как нейтрофилы, эозинофилы и базофилы на основании реакции их конкретных гранул с красителями в полихромных пятнах крови, называемых пятнами Романовского. Прототипы видов для классификации гранулоцитов - это люди, у которых нейтрофильные гранулы маленькие и розовые со слабым сродством к лазурным комплексам, базофильные гранулы темно-фиолетовые из-за сильного сродства к лазурным комплексам, а эозинофилы ярко-оранжевые из-за сильного связывания эозина.Классификация гранулоцитов у видов животных основана частично на гомологии внешнего вида с гранулоцитами человека и частично на демонстрации гомологии содержания и функции ферментов. Есть много различий, некоторые тонкие и некоторые очевидные, между видами и внутри видов. Зрелые нейтрофилыСинонимы : Полиморфноядерные клетки (PMN), сегментированные нейтрофилы Нейтрофилы и эозинофилы верблюдовых Сегментированный нейтрофил или гетерофил у птиц, рептилий и некоторых млекопитающих является преобладающим гранулоцитом.У многих видов это преобладающий лейкоцит в здоровье. В здоровом организме обычно только зрелые нейтрофилы выделяются из костного мозга и циркулируют в крови. Поскольку зрелые нейтрофилы в прототипной крови человека имеют ядра, которые сегментированы на доли конденсированного хроматина, соединенные нитями, зрелые нейтрофилы называются сегментированных нейтрофилов («сегменты» или «нейтрофилы»). Зрелые нейтрофилы многих видов животных не имеют четкого расположения долей и нитей (у них действительно есть суженные ядра или нерегулярные / узловатые ядерные очертания), тем не менее, их также называют сегментированными нейтрофилами.Нейтрофилы являются частью врожденной иммунной системы и являются первой линией (и важны для) защиты от бактериальных патогенов. Нейтрофилы имеют короткий период полувыведения - они сохраняются только 10-15 часов после того, как попали в периферическую кровь (Carakostas et al 1981). При анализе крови мы отбираем пробы только из циркулирующего пула нейтрофилов, а не из маржевого или резервного пула в костном мозге. У большинства видов, за исключением кошек, соотношение циркулирующих и граничных пулов составляет 1: 1 (Carakostas et al 1981) (по оценкам, у лошадей оно составляет 3: 1).Высвобождение нейтрофилов из маргинального пула происходит в ответ на кортикостероиды (эндогенные или экзогенные), которые подавляют молекулы адгезии, ответственные за маргинацию (или патрулирование эндотелия посредством опосредованного селектином сворачивания), и могут удвоить количество зрелых нейтрофилов (так что- называется «стресс-лейкограмма»). Незрелые нейтрофилыНормальные нейтрофилы разных видов У некоторых животных незрелые нейтрофилы можно увидеть в периферической крови, и их присутствие называется сдвигом влево влево .Присутствие повышенного количества незрелых нейтрофилов (т.е. выше установленного референтного интервала для этого вида) обычно указывает на ответ на воспалительные цитокины и воспалительную лейкограмму. Наиболее распространенным типом незрелых нейтрофилов, обнаруживаемых в крови, является нейтрофил группы , который на одну стадию менее зрелый, чем сегментированный нейтрофил. Полосатые нейтрофилы отличаются от зрелых нейтрофилов формой ядра, в котором отсутствует четкая сегментация (сегмент определяется как сужение ядра более чем на 50% по ширине) и неправильные очертания зрелого нейтрофила.В некоторых ситуациях высвобождаются стадии раньше, чем полосы (например, метамиелоциты; см. Ниже). Сдвиг влево обычно (но не всегда) сопровождается токсическим изменением (токсическое изменение может не наблюдаться, если есть легкий сдвиг влево или если есть только высвобождение незрелых клеток из костного мозга без ускоренного созревания). Однако незрелые нейтрофилы также могут преждевременно высвобождаться при заболеваниях костного мозга, таких как лейкемия или тяжелое повреждение костного мозга (незрелые нейтрофилы также обычно не токсичны в этих условиях). Сравнение незрелых нейтрофилов и моноцитов у собаки с дегенеративным сдвигом влево Предшественники нейтрофилов из мазка крови коровы с тяжелым воспалением. Незрелые нейтрофилы классифицируются в зависимости от стадии их созревания. Самым ранним идентифицируемым специфическим предшественником нейтрофилов является миелоцит , который дифференцируется в метамиелоцит , затем в полосовой нейтрофил и, наконец, в зрелый сегментированный нейтрофил.Только миелоцит способен к делению - все более зрелые стадии (метамиелоцит, полоса, сегментированный нейтрофил) неспособны к делению (постмитотический). Основным критерием дифференциации незрелых нейтрофилов друг от друга является форма их ядра, которое по мере созревания клетки начинает вмятин или сужаться. Миелоцит имеет круглое ядро, метамиелоцит имеет углубленное ядро или ядро в форме фасоли, а полоса имеет ядро подковообразной или параллельной формы (для скомпилированного изображения незрелых нейтрофилов см. Сдвиг влево или токсическое изменение страниц).Важно различать незрелые нейтрофилы и моноциты, особенно у собак, где эти клетки могут напоминать друг друга (см. Моноциты ниже). Это достигается путем одновременного изучения всех характеристик клетки (хроматина ядра, формы ядра, расположения ядра в клетке, цвета цитоплазмы, границ цитоплазмы, наличия или отсутствия вакуолей и гранул) (см. Изображение справа). При проведении дифференциального подсчета клеток мы классифицируем нейтрофилы в категорию «сегментированных», если ядро имеет области, которые явно сужены (более 50% ширины ядра) или имеют боковые выступы, приводящие к нерегулярным краям ядер.Клетка с гладкими и параллельными (или почти параллельными) краями ядер является «полосовым» нейтрофилом и должна считаться таковой. Более незрелые стадии классифицируются по форме ядра, как описано выше. Обратите внимание, что клетки между этими четко определенными стадиями всегда будут видны в крови. В этих обстоятельствах рассматриваемая клетка будет помещена в более зрелую категорию, то есть клетка с ядерными характеристиками на полпути между полосой и сегментированным нейтрофилом будет называться сегментированным нейтрофилом.Более незрелые нейтрофилы можно считать отдельно как их особые категории или сгруппировать вместе как «полосовые» нейтрофилы. В Корнельском университете все незрелые нейтрофилы (полосовые нейтрофилы, метамиелоциты и миелоциты) сгруппированы в категорию «полос» нашего дифференциального подсчета клеток. Используя изображение выше в качестве примера, клетки от B до D будут считаться «полосами», и только клетка A будет считаться «сегментированным» нейтрофилом. Однако, если мы наблюдаем стадии, которые менее зрелы, чем у полосового нейтрофила (метамиелоцита или миелоцита), мы предоставляем эту информацию в результатах (например,грамм. левый сдвиг распространяется на миелоциты). Наличие этих более незрелых стадий обычно указывает на более серьезное воспаление, чем присутствие одних только полосовых нейтрофилов. ЭозинофилыВидовая изменчивость эозинофилов Гранулы эозинофилов у большинства животных оранжевого цвета, но всегда есть исключения, особенно в экзотических животных. Гранулы в эозинофилах игуан и некоторых птиц на самом деле бледно-голубые. В целом ядра зрелых эозинофилов короче и менее сегментированы, чем ядра нейтрофилов, а цитоплазма, если она видна, имеет бледно-голубой цвет.Заметные разновидности существуют в отношении количества, размера и формы гранул эозинофилов. Наибольшая внутривидовая изменчивость обнаружена в эозинофилах собак. Заметные различия в размере, количестве и форме гранул наблюдаются внутри и между особями любой породы. Специфический и предсказуемый морфологический вариант эозинофила наблюдается у борзых, других борзых (например, уиппетов, дирхаундов) и некоторых золотистых ретриверов. У эозинофилов этих пород отсутствуют видимые гранулы, они выглядят как клетки со слегка сегментированными ядрами, серой цитоплазмой и вакуолями.Иногда их принимают за токсичные нейтрофилы или моноциты и называют «вакуолизированными» или «серыми» эозинофилами (см. Репрезентативные изображения этих эозинофилов в галерее крови собак под гематологическим альбомом). На гематологическом анализаторе ADVIA они попадают в ворота моноцитов (содержат меньше пероксидазы, чем нейтрофилы или нормальные гранулированные эозинофилы). БазофилыБазофилы разных видов Прототипные базофилы крови человека заполнены маленькими круглыми гранулами темно-фиолетового цвета.Подобные базофилы обнаружены у лошадей, верблюдов и жвачных животных. Эти клетки содержат множество маленьких темно-фиолетовых гранул, которые закрывают ядра многих клеток. Некоторые базофилы имеют небольшое количество гранул, что, вероятно, является результатом дегрануляции в образце. Низкое количество базофилов обычно обнаруживается в крови здорового крупного рогатого скота и лошадей, но в меньшей степени верблюдовых. Базофилы собак трудно распознать, так как многие из них не имеют четко видимых гранул. Это потому, что гранулы имеют бледно-лиловый цвет по сравнению с фиолетовым.Основными отличительными чертами базофилов собак являются длинное складчатое ядро, описываемое как «лентообразное», и необычный оттенок цитоплазмы от серого до лавандового. Некоторые базофилы содержат несколько очевидных светло-фиолетовых гранул (гранулы легче увидеть в разорванных клетках). Базофилы в крови здоровых собак встречаются редко. Базофилы кошек упакованы небольшими, слегка овальными гранулами бледно-лилового, а не темно-фиолетового цвета. Во многих ядрах, по-видимому, есть вакуоли, которые на самом деле представляют собой гранулы, лежащие на поверхности хроматина.Базофилы в крови здоровых кошек встречаются редко. ЛимфоцитыВариабельность лимфоцитов крупного рогатого скота Лимфоциты разных видов Большинство из лимфоцитов , которые циркулируют у здоровых собак, кошек, верблюдов и лошадей, представляют собой маленькие (зрелые) клетки, которые имеют круглые ядра с гладким плотным хроматином и небольшой ободок из голубой цитоплазмы. Хроматин такой плотный, потому что он в основном гетерохроматин (клетка не транскрибирует ДНК активно).Лимфоциты следует отличать от ядерных эритроцитов (см. Ниже). Некоторые лимфоциты всех видов могут иметь повышенное количество от очень светло-голубой до бесцветной цитоплазмы. Их не называют реактивными, они просто считаются обычными «вариантами». Некоторые лимфоциты немного крупнее и имеют более тонкий и рыхлый хроматин. Лимфоциты, обнаруженные в крови нормальных жвачных животных, весьма разнообразны по внешнему виду. Многие из них представляют собой промежуточные лимфоциты с рыхлым скоплением хроматина и довольно обильной цитоплазмой.Не все лимфоциты в мазках крови круглые. Некоторые из них искажаются в другую форму под действием механических сил, приложенных к ним во время размазывания, а некоторые формируются при контакте с эритроцитами. Обычно мы определяем размер лимфоцитов по размеру ядра по отношению к нейтрофилам (которые имеют одинаковый размер у разных видов), как показано в таблице ниже. Кроме того, нормальные лимфоциты необходимо дифференцировать от ядерных эритроцитов, реактивных лимфоцитов и опухолевых клеток (которые могут быть миелоидными или лимфоидными). Более подробная информация об этом приведена ниже.
Другие лимфоциты, которые можно увидеть в крови:
nRBC против лимфоцитов Лимфоциты в сравнении с ядросодержащими эритроцитамиЯРБК очень поздней стадии, такие как метарубрицит , отличаются от лимфоцитов по их полихроматофильной цитоплазме и пикнотическим ядрам.Более ранние стадии, такие как базофильный рубрицит , , хотя и представляют большую проблему, имеют более глубокую синюю цитоплазму и более грубый образец хроматина по сравнению с лимфоцитом. Можно также учитывать общий контекст мазка; например, nRBCs будут , ожидаемые , чтобы сопровождать выраженную полихромазию (регенеративный ответ). Это не относится к верблюдам и кошкам, у которых якорные эритроциты часто обнаруживаются в крови в различных ситуациях, не только при регенеративных анемиях. Реактивные лимфоциты против бластовВажно отличать крупные реактивные кроветворные клетки от неопластических («бластов»). Последние не наблюдаются у нормальных животных, а только у животных с неоплазией кроветворения (острый лейкоз, лимфома с лейкемической фазой или редко при миелодиспластическом синдроме). Обратите внимание, что дифференциация реактивных лимфоцитов от лейкозных «бластов» может быть очень сложной у животных с низким количеством проблемных клеток, так называемых « big blue» клеток.Присутствие неопластических клеток указывает на лейкоз, тогда как реактивные лимфоциты указывают на антигенную стимуляцию ( очень разных значений ). Причина, по которой мы называем клетки «бластами», заключается в том, что мы не можем окончательно определить их происхождение по их морфологическим особенностям; необходимы другие инструменты, такие как иммунофенотипирование и цитохимическое окрашивание. Для получения дополнительной информации о том, как мы различаем эти два очень разных типа лейкоцитов в крови (реактивные или неопластические), обратитесь к странице с «большими синими» клетками. МоноцитыВарианты моноцитов Моноциты - это лейкоциты, которые наиболее проблематичны для идентификации, поскольку они могут быть довольно разными по размеру и внешнему виду. Они часто больше, чем нейтрофилы, и обычно являются самыми крупными лейкоцитами, но устойчивых видовых различий нет. Ядро может быть круглым, почковидным или псевдодольчатым (может имитировать нейтрофил). Иногда он даже может иметь форму полосы, особенно у собак, и ее можно спутать с полосовыми нейтрофилами.Однако хроматин моноцитов менее плотный, чем у нейтрофилов, и описывается как липкий или слегка слипшийся. Цитоплазма обычно гладкая, сине-серого цвета и может содержать несколько вакуолей разного размера, а иногда и несколько очень мелких гранул розово-красного цвета. Некоторые, например моноциты лошади, напоминают лимфоциты. Текстура цитоплазмы в моноците слегка зернистая или грубая по сравнению с цитоплазмой лимфоцитов, которая очень гладкая и стекловидная. Ссылки по теме.Лейкоцитов в моче: причины, симптомы и диагностика.Лейкоциты, также известные как лейкоциты, являются центральной частью иммунной системы. Они помогают защитить организм от инородных веществ, микробов и инфекционных заболеваний. Эти клетки производятся или хранятся в различных частях тела, включая тимус, селезенку, лимфатические узлы и костный мозг. Высокий уровень лейкоцитов свидетельствует о том, что организм пытается бороться с инфекцией. Лейкоциты перемещаются по всему телу, перемещаясь между органами и узлами и отслеживая любые потенциально опасные микробы или инфекции. Обычно в моче обнаруживается только очень низкий уровень лейкоцитов, если таковые имеются. Высокое содержание лейкоцитов в моче может указывать на инфекцию или другие воспалительные заболевания. В этой статье будут рассмотрены пять наиболее распространенных причин лейкоцитов в моче. Лейкоциты могут появляться в моче по разным причинам. 1. Инфекции мочевого пузыряПоделиться на Pinterest Большое количество лейкоцитов в моче может указывать на наличие инфекции мочевыводящих путей.Инфекция мочевыводящих путей (ИМП) - частая причина лейкоцитов в моче. ИМП могут поражать любую часть мочевыделительной системы, включая мочевой пузырь, уретру и почки. Нижние отделы мочевыводящих путей, особенно мочевой пузырь и уретра, являются частыми локализацией инфекции. ИМП обычно возникает, когда бактерии попадают в мочевыводящие пути через уретру. Затем они размножаются в мочевом пузыре. У женщин риск заражения ИМП выше, чем у мужчин. Примерно 50–60 процентов женщин в какой-то момент страдают ИМП. Если ИМП произошла в мочевом пузыре и человек не обращается за лечением, инфекция может распространиться на мочеточники и почки. Это может стать серьезным. 2. Камни в почкахБольшое количество лейкоцитов иногда может указывать на камни в почках. В моче обычно присутствует низкий уровень растворенных минералов и солей. У тех, у кого высокий уровень этих веществ в моче, могут развиться камни в почках. Симптомы включают:
Если камни в почках попадают в мочеточники, они могут нарушить отток мочи.Если происходит закупорка, могут скапливаться бактерии, и может развиться инфекция. 3. Инфекция почекКоличество лейкоцитов в моче может возрасти, если есть инфекция почек. Инфекции почек часто начинаются в нижних отделах мочевыводящих путей, но распространяются на почки. Иногда бактерии из других частей тела попадают в почки через кровоток. Вероятность развития почечной инфекции выше, если у человека:
4.Закупорка мочевыводящей системыЕсли закупорка мочевыделительной системы развивается, это может привести к:
Непроходимость может возникнуть в результате травматического повреждения. травмы, камни в почках, опухоли или другой инородный материал. 5. Задержание в мочеЗадержание в моче может вызвать ослабление мочевого пузыря, затрудняя его опорожнение. Если моча накапливается в мочевом пузыре, присутствие бактерий увеличивает риск инфекции. Это может повысить уровень лейкоцитов в моче. Это лишь некоторые из распространенных причин, но есть и другие. Следующее может также вызвать повышение уровня лейкоцитов в моче: Лейкоциты в моче вызывают разные симптомы у разных людей, но есть несколько симптомов или признаков, указывающих на то, что лейкоциты могут присутствовать в моче. Один из наиболее заметных признаков - мутная моча или моча с неприятным запахом. Другие признаки включают частое мочеиспускание, боль или жжение при мочеиспускании или наличие крови в моче. Другие симптомы включают:
Люди, которые замечают любое из вышеперечисленных Симптомы следует обратиться к врачу для дальнейшего обследования. Общий анализ мочиАнализ мочи (общий анализ мочи) используется для проверки мочи на отклонения от нормы и может быть достаточным для выявления любых проблем. Люди, подозревающие лейкоциты в моче, предоставляют образец мочи, который их врач может проанализировать тремя способами: визуальный осмотр, тест с помощью индикаторной полоски и микроскопическое исследование.
Анализ мочи - это первый этап исследования. Другие тестыЕсли в моче присутствует кровь или другие вещества, врач может провести дополнительные тесты, чтобы определить причину проблемы. Проблема может заключаться в любом из перечисленных выше состояний или в более серьезном неинфекционном заболевании, таком как заболевание крови, аутоиммунное заболевание или рак.При необходимости врач назначит дополнительные анализы. Стерильная пиурияВозможно наличие лейкоцитов в моче без бактериальной инфекции. Стерильная пиурия - это стойкое присутствие лейкоцитов в моче, когда лабораторное исследование не обнаруживает бактерий. Согласно Медицинский журнал Новой Англии , 13,9 процента женщин и 2,6 процента мужчин страдают этим заболеванием. Некоторые заболевания, передающиеся половым путем, вирусные или грибковые инфекции или даже туберкулез могут вызывать стерильную пиурию. Правильный диагноз жизненно важен для определения пути лечения. Лечение лейкоцитов в моче зависит от причины и наличия инфекции. При некоторых состояниях, таких как бактериальная инфекция мочевыводящих путей, лечение антибиотиками может относительно быстро избавиться от инфекции. При более тяжелых инфекциях или инфекциях, которые не проходят легко, может потребоваться более тщательное лечение. В некоторых случаях может потребоваться госпитализация. Изменение образа жизни может помочь уменьшить симптомы некоторых состояний, вызывающих попадание лейкоцитов в мочу. К ним относятся:
Прием парацетамола, ибупрофена или отпускаемых по рецепту лекарств также может помочь облегчить боль в мочевыделительной системе. .Нейтрофилов - Общий анализ крови (CBC)Синонимы : сегментированные нейтрофилы, сегменты, полиморфноядерные лейкоциты, полисы, PMN Что такое нейтрофилы? Интерпретировать сейчас «Комплексная метаболическая панель (CMP)» Нейтрофилы - самая большая группа белых кровяных телец, которые защищают организм от различных инфекций, вызываемых бактериями или грибами и, в меньшей степени, вирусами.Они составляют от 55 до 70% от общего объема белых кровяных телец (лейкоцитов) в кровотоке. Такой высокий уровень нейтрофилов в крови необходим для защиты организма от инфекционных агентов. Нейтрофилы образуются в костном мозге из стволовых клеток.  В зависимости от стадий созревания нейтрофилов различают несколько типов нейтрофилов:
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||