|
 |
|||||||||||||||
|
||||||||||||||||
Мононуклеаров у ребенка нормаНорма мононуклеаров в крови у ребенка: уровень мононуклеаровКровь в организме ребенка представлена жидкой частью и несколькими типами клеток. Среди них встречаются нормальные и патологические клетки. Услышав, что в анализе крови малыша обнаружены мононуклеары, родители в первую очередь думают о болезни, но являются ли эти клетки патологическими или могут присутствовать в норме? Что этоТермин «мононуклеары» употребляют по отношению ко всем клеткам крови, у которых есть одно ядро. Их представителями являются моноциты и лимфоциты. Внутри мононуклеаров отсутствуют гранулы, поэтому их также называют агранулоцитами. Лимфоциты в теле ребенка отвечают за иммунные реакции.
Моноциты, также называемые мононуклеарными фагоцитами, не менее важны для иммунитета. Преобразуясь в макрофаги, эти клетки способны поглощать бактерии и вирусы, а также передавать сигналы лимфоцитам о появлении «врага» в детском организме. Когда и как определяют мононуклеарыОдноядерные клетки крови определяют во время проведения общего анализа крови ребенка, когда расшифровывается лейкоцитарная формула. В такой формуле указывается процентное содержание всех лейкоцитов, включая моноциты и лимфоциты. Оценка их уровня важна в таких ситуациях:
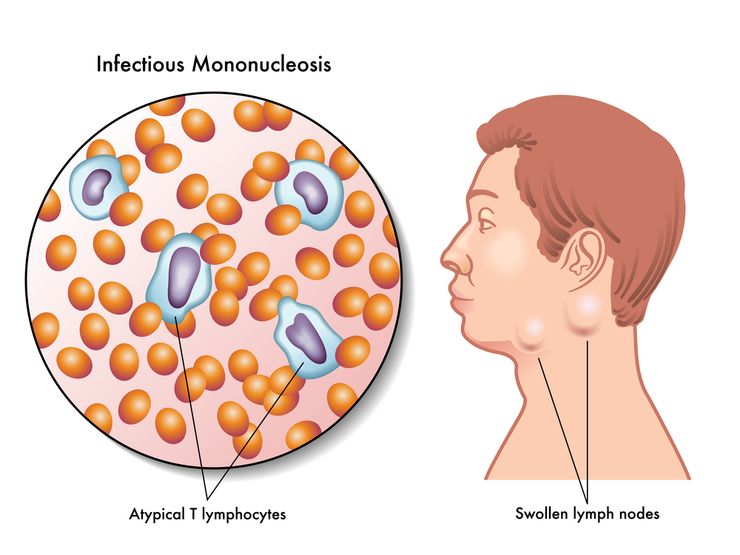
Норма мононуклеаровВ анализе крови детей младше пяти лет моноциты в норме составляют лишь от 4 до 10% от всех белых кровяных телец. С 5-летнего возраста нормальным процентом моноцитов в лейкограмме ребенка считают 4-6%, а с 15-летнего – 3-7%. Что касается лимфоцитов, то сразу после рождения они составляют 16-32% от всех лейкоцитов, но уже к пятому дню жизни повышаются до 40-60%, оставаясь на таком уровне первые годы жизни. Их число превышает процент всех других лейкоцитов до 5-летнего возраста, когда лимфоцитов насчитывается 35-55%. Затем их уровень немного снижается, составляя в норме у детей старше 10 лет от 30 до 45% от всего числа белых клеток крови. Рекомендуем посмотреть выпуск программы Елены Малышевой "Жить здорово!", в котором освещается тема лейкоцитарной формулы: Изменение уровня мононуклеаровПричинами изменения числа моноцитов в крови ребенка являются: Изменение уровня лимфоцитов в крови детей бывает вследствие таких причин: Атипичные мононуклеарыПомимо нормальных для анализа крови ребенка клеток, к которым относят моноциты и лимфоциты, при заболеваниях среди них могут появляться и патологические мононуклеары, называемые также атипичными или вироцитами. Такие клетки представляют собой видоизмененные одноядерные клетки крови. В норме их содержание в крови ребенка составляет 0-1%, а увеличение наблюдается при вирусных инфекциях. Также небольшое повышение вироцитов возможно при аутоиммунных процессах, опухолях или после проведения вакцинации. Однако в таких случаях уровень этих клеток редко превышает 10%. Наиболее высокий уровень атипичных мононуклеаров диагностируют при инфекционном мононуклеозе. Эту болезнь вызывает вирус Эпштейна-Барр, поэтому такая болезнь также называется ВЭБ-инфекцией. Выявление вироцитов в крови детей в количестве более 10% является одним из диагностических признаков, подтверждающих наличие у пациента инфекционного мононуклеоза. Иногда белые клетки крови ребенка с ВЭБ-инфекцией состоят из атипичных мононуклеаров более чем на 50%. Стоит также отметить, что в течение нескольких недель после выздоровления уровень вироцитов у ребенка, перенесшего инфекционный мононуклеоз, будет оставаться повышенным. Атипичные мононуклеары в крови у ребенка: норма и причины отклоненийВсем родителям известно, что в крови ребенка присутствуют такие клетки, как эритроциты и лейкоциты, а также тромбоциты. Многие мамы также знают, что лейкоциты представлены разными видами, а определение их уровня в процентах составляет лейкоцитарную формулу. Все эти клетки находятся в кровотоке ребенка в норме. Однако помимо нормальных клеток в анализе крови детей могут появляться и измененные, подсказывая родителям и врачам, что у ребенка имеется определенная болезнь. Одними из таких измененных клеток крови выступают атипичные мононуклеары. Посмотрите интересное видео, в котором знаменитый детский доктор Комаровский подробно разъясняет, что такое клинический анализ крови: Что это
В атипичных мононуклеарах есть одно ядро, которое отличается полиморфизмом и губчатой структурой. Форма таких клеток является круглой или овальной. В зависимости от состава цитоплазмы и размеров эти клетки делят на моноцито- и лимфоцитоподобные. По мнению многих ученых, атипичные мононуклеары происходят от Т-лимфоцитов. Они вырабатываются в ответ на проникновение вирусов в детский организм или под влиянием других факторов. Как определяют у детейВыявление атипичных мононуклеаров в детском возрасте происходит во время проведения клинического анализа крови, включающего лейкограмму. Такие клетки подсчитываются в анализируемом объеме крови, сравниваются с числом всех лейкоцитов и выражаются в процентах. Ребенка направляют на такой анализ:
НормаВ нормальном анализе крови ребенка атипичных мононуклеаров зачастую нет, но присутствие единичных клеток такого типа не считается патологией, поэтому нормой для детского возраста называют 0-1% вироцитов от числа всех белых клеток крови. Причины повышенного уровняНаиболее часто уровень атипичных мононуклеаров повышается при вирусных заболеваниях, например, при ветряной оспе. Повышенный процент вироцитов также выявляют при:
Следует отметить, что в большинстве случаев такие клетки не превышают 10% от всех лейкоцитов. Если же атипичных мононуклеаров в лейкоцитарной формуле анализа крови детей выявляют больше десяти процентов, это является поводом диагностировать у ребенка болезнь под названием «инфекционный мононуклеоз». Поскольку ее причиной является вирус Эпштейна-Барр, такое заболевание также называют ВЭБ-инфекцией. При такой инфекции атипичные мононуклеары выявляются в крови ребенка всегда. Болезнь чаще диагностируют у детей старше года, а ее инкубационный период может составлять до двух месяцев, а заразиться можно как при прямом контакте с болеющим ребенком, так и воздушно-капельным путем. При данной патологии уровень атипичных мононуклеаров может достигать 50% от всех лейкоцитов, а в некоторых случаях даже бывает выше.
Что делать при большом уровне в кровиЕсли анализ крови ребенка показал высокое содержание атипичных мононуклеаров, это является поводом обращения к врачу. Педиатр оценит общее состояние малыша, а также перенесенные болезни, поскольку после недавней вирусной инфекции уровень вироцитов в крови бывает повышенным еще несколько недель. Подтвердив наличие у ребенка ВЭБ-инфекции, ему назначат симптоматическую терапию, включающую жаропонижающие, общеукрепляющие, антисептические и другие препараты. Специфического лечения, воздействующего на вирус Эпштейна-Барр, не существует.
При поражении печени ребенка переводят на специальную щадящую диету, дополняя ее лекарствами с гепатопротекторным и желчегонным действием. Если присоединилась бактериальная инфекция, показано применение антибиотиков и пробиотиков. При тяжелом течении или осложнениях ребенку могут назначаться гормональные средства, удаление селезенки, трахеостомия или искусственная вентиляция легких. Атипичные мононуклеары в крови у ребенка: норма, причины повышения, лечениеАтипичные мононуклеары или, как их еще называют, вироциты — особые клетки крови, которые по своей структуре сильно напоминают моноциты. Они предназначены для борьбы с вирусными агентами, попадающими в организм. Являются диагностическим критерием инфекционного мононуклеоза.  Атипичные мононуклеары в крови у ребенка - признак мононуклеоза Почему появляются атипичные мононуклеары в крови ребенка?Когда ребенок полностью здоров, вироциты в его анализах присутствовать не будут, за исключением редких случаев. Таким образом, норма данного показателя — единичные в поле зрения. Причинами, по которым вироциты выявляются в анализе, могут стать следующие вирусы:
Если концентрация атипичных мононуклеаров в крови ребенка не достигает 10%, это свидетельствует только о том, что в организме начинает развиваться вирусная инфекция. Когда уровень вироцитов превышает этот показатель, можно с высокой вероятностью предполагать инфекционный мононуклеоз. Инфекционный мононуклеоз у детейЗаболевание вызывается вирусом Эпштейна-Барра, относящимся к семейству герпесвирусов. Основной мишенью вируса становятся В-лимфоциты. Источником инфекции является не только больной человек, но и носитель, у которого наличие в организме возбудителя не привело к развитию заболевания. Как и другие вирусные инфекции, мононуклеоз передается воздушно-капельным путем. Инкубационный период может продолжаться несколько от нескольких недель, до нескольких месяцев. СимптомыЗаболевание не всегда начинается остро. Также может протекать в подострой и хронической форме. Для стадии обострения характерны следующие проявления:
Проявления со стороны нервной системы отмечаются при тяжелых формах мононуклеоза, которые не поддаются классическому лечению. ДиагностикаДля выявления заболевания необходимо проведение следующих обследований: ИФА и ПЦР используются для поиска следов возбудителя в крови пациента. Они являются наиболее информативными. В биохимическом анализе отмечается билирубинемия, а в общем анализе крови может быть увеличено количество вироцитов. Они будут повышены в диапазоне от 10 до 55% в зависимости от тяжести инфекции. Для выявления осложнений заболевания можно воспользоваться УЗИ, рентгенографией пазух и грудной клетки. Дифференциальный диагноз мононуклеоза проводится со всеми инфекционные заболеваниями, сопровождающимися синдромом сыпи. ЛечениеТерапия мононуклеоза должна быть комплексной и включать в себя ряд препаратов. Основную роль играют противовирусные средства, в частности интерфероны и ацикловир. Оба средства имеют хорошую доказательную базу. При осложнении заболевания необходимо подключение антибактериальных средств. Препаратами выбора в этом случае будут антибиотики из группы фторхинолонов и цефалоспоринов. При инфекционном мононуклеозе запрещается применять следующие средства: Важно помнить, что перед началом лечебных мероприятий необходимо в обязательном порядке получить консультацию специалиста. ОсложненияПри данном заболевании осложнения развиваются крайне редко. К ним можно отнести следующие:
Еще одним серьезным осложнением является то, что вирус Эпштейна-Барр является онкогенным. Это значит, что он может становится причиной появления новообразований. В частности, повышается риск развития лимфом.  Инфекционный мононуклеоз: норма атипичных клеток Атипичные мононуклеары в крови у ребенка — показатель, который свидетельствует о наличии в организме инфекционного мононуклеоза или иной вирусной патологии. При данном заболевании может быть достаточно разнообразная клиническая картина, схожая со многими патологиями. Именно поэтому анализ крови на мононуклеары является такой важной процедурой. Также интересно почитать: нефробластома у детей Атипичные мононуклеары : причины появления и морфологияАтипичные мононуклеары у детейВироциты могут возникать в крови у пациентов любого возраста. Атипичные мононуклеары у детей указывают на вирусное заболевание – мононуклеоз. Недуг возникает из-за вируса Эпштейна-Барра, который поражает паренхиматозные органы и клетки лимфоидной ткани. Инфекционный процесс локализуется в глотке, печени и селезенке. Атипичные клетки появляются при ветряной оспе, так как вирус относится к тому же роду, что и возбудитель мононуклеоза. Его действие снижает защитные свойства иммунной системы, открывая дорогу для других патологий. Чаще всего атипичные мононуклеары обнаруживают у детей 8-10 лет. Это связано с тем, что данная возрастная категория подвержена многим инфекционным заболеваниям. Меньше всего болеют дети до 1 года, в данном возрасте обнаруживают около 0,5% всех случаев мононуклеаров. Инфекция передается воздушно-капельным путем, при контакте между детьми, но она неустойчива к окружающей среде. Симптомы атипичные мононуклеаров у детей:
В редких случаях на теле ребенка появляются высыпания петихиального характера (без определенной локализации) и желтушное окрашивание кожи. Согласно медицинской статистике, чаще всего вирус обнаруживают у мальчиков, пик заболеваемости приходится на осенне-зимний и весенний период. Вредоносные микроорганизмы попадают на слизистую оболочку верхних дыхательных путей и распространяются по всему организму, поражая лимфатические узлы, печень и селезенку. Инкубационный период занимает от 5 до 15 дней. Для восстановления нормального уровня вироцитов в крови, проводится симптоматическая и общеукрепляющая терапия, которые направлены на устранение признаков заражения. Антибиотики не используются, так как они не воздействуют на вирус. Лечебными свойствами обладают витамины группы В, С, Р. [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23] Морфология атипичных мононуклеаровСтроение вирусных клеток во многом определяет механизм их действия и поражения организма. Морфология атипичных мононуклеаров указывает на то, что их возбудителем является вирус Эпштейна-Барр. Данные клетки относятся к герпес-вирусам, имеют сложное строение и содержат ДНК в виде двойной спирали. Вирус устойчив к низким температурам и высушиванию. Инфекция передается воздушно-капельным, контактным и гемоконтактным путями. Заболевание встречается в форме спорадических вспышек. Как правило, заражение диагностируют у детей дошкольного и школьного возрасту, преимущественно у мальчиков. Дети до одного года не болеют из-за пассивного иммунитета. Недуг является сезонным явлением, обострение наблюдается в зимне-весенний период. Болезнь не рецидивирует, смертность низкая, но имеются данные об единичных случаях разрыва селезенки, поражения ЦНС и стеноза гортани. Проникновение вируса осуществляется через слизистую оболочку верхних дыхательных путей и ротоглотки. Адгезия происходит с помощью рецепторов, которые расположены на поверхности клеток эпителия. Размножение вируса приводит к разрушению клеток, что вызывает выброс в кровь новых поколений инфекции. Атипичные мононуклеары являются инфицированными В-лимфоцитами с измененными функциональными и морфологическими свойствами. Патологические изменения в иммунной системе приводят к тому, что организм не способен полностью нейтрализовать вирус, который может пожизненно находится в латентной форме в В-лимфоцитах. Клетки морфологически сходные с атипичными мононуклеарамиПоскольку вироциты указывают на наличие инфекции в организме, то существуют и другие клеточные структуры с ними схожие. Лимфоциты являются клетками, морфологически сходными с атипичными мононуклеарами. Они подобны по форме и размеру ядра, цитоплазме. Их обнаруживают в крови при различных вирусных заболеваниях (краснуха, грипп, корь, ветряная оспа), аутоиммунных заболеваниях, аллергических реакциях, вакцинации и различных опухолях. Исходя из этого, различают два типа атипичных мононуклеаров: моноцитоподобные и лимфоцитоподобные. Лимфоцитоподобные отличаются от лимфоцитов тем, что имеют пенистую цитоплазму, им характерен полиморфизм ядра с губчатой структуры. То есть вироциты являются видоизмененными Т-лимфоцитами. В редких случаях обнаруживают клетки с гранулярной а-нафтилацетат зстеразой, не ингибируемой NaF. Вироциты имеют высокую активность кислой фосфатазы, лактата, а-глицерофоефата и дегидрогеназ сукцината. [24], [25], [26], [27], [28], [29] Анализ крови на атипичные мононуклеарыДиагностика вирусных и инфекционных заболеваний предполагает проведение различных исследований. Анализ крови на атипичные мононуклеары проводится при клинических симптомах мононуклеоза и схожих с ним болезней. Вироциты определяют с помощью общего анализа крови, который оценивает качественный и количественный клеточный состав, лейкоцитарную формулу, отношение объема плазмы и клеток, цветовые показатели и СОЭ. Видоизмененные Т-лимфоциты выявляют с помощью лимфоцитарной формулы (процентное соотношение различных видов лейкоцитов). Она используется для диагностики инфекционных, воспалительных и гематологических недугов, а также для оценки эффективности лечения. Мононуклеоз подтверждают в том случае, если в крови присутствует более 10% атипичных клеточных структур. [30], [31], [32], [33], [34] Атипичные мононуклеары при мононуклеозеПрисутствие вироцитов в крови указывает на инфекционное заболевание, вызванное вирусом Эпштейна-Барр. Атипичные мононуклеары при мононуклеозе, как правило, превышают порог в 10%. Инкубационный период точно не установлен, он варьируется от 5 до 21 дня, а в некоторых случаях до 1-2 месяцев. Болезнь начинается с резкого повышения температуры, воспаления шейных лимфоузлов, затруднения носового дыхания. Позже у больных можно пропальпировать увеличенную селезенку и печень. Если мононуклеоз имеет атипичную форму, то клиническая симптоматика смазана, поэтому недуг удается распознать только с помощью лабораторных анализов. Затяжные и хронические формы характеризуются гематологическими изменениями и лимфаденопатией, которые могут сохраняться в течение 4-6 месяцев. Критерием тяжести является выраженность синдрома интоксикации, длительность болезни и наличие осложнений. Атипичные мононуклеары в крови, требуют специфического лечения. Для терапии используют глюкокортикостероиды и витаминные комплексы. Антибиотики не применяются, так как они не оказывают воздейтсивя на вирус. Если в патологический процесс вовлечена печень, то больному назначают диетический стол №5а/№5. При отсутствии должного лечения, болезнь имеет плохой прогноз и грозит осложнениями. Чаще всего это неврологические нарушения, протекающие как асептический менингит, энцефалит и другие патологии. [35], [36], [37], [38], [39], [40], [41] норма в общем анализе, что значатКровь млекопитающего, а в частности человека, содержит в своем составе большое количество разнообразных клеток, каждая из которых выполняет определенную жизненно важную функцию. На эту особенность и опираются специалисты при расшифровке общего и других анализов крови. Если учесть, что с некоторыми видами кровяных телец практически все знакомы и знают, в чем заключается их деятельность, то определенные разновидности большинству внушают лишь недоумение. К одной из таких разновидностей относятся мононуклеарные клетки, то есть имеющие только одно ядро, так как являются молодыми. Еще их называют вироцитами, потому что основная их функция – обеспечение борьбы с вирусами, и появление подобных телец всегда связано с попаданием в организм инфекции. Иными словами, если анализ показал атипичные мононуклеары в крови у ребенка или взрослого, то однозначно речь идет о развитии заболевания вирусной природы. Подробно о мононуклеарахТермин «мононуклеары» используется по отношению ко всем кровяным тельцам, которые имеют только одно ядро. К ним относятся моноциты и лимфоциты. Внутри одноядерных клеток отсутствуют гранулы, из-за чего они составляют немногочисленную по сравнению с другими группу и называются агранулоцитами. Лимфоциты являются одной из разновидностей лейкоцитов – белых кровяных телец, и основная их функция – это обеспечение иммунитета. В зависимости от типа лимфоцитов их деятельность по отношению к патогенам может различаться. Они уничтожают вредоносный объект или возбудитель либо осуществляют продуцирование антител. Моноциты также относятся к мононуклеарным фагоцитам и играют важную роль для иммунитета. Трансформируясь в макрофаги (атипичные мононуклеары), они поглощают попавшие в организм вирусы и бактерии и транслируют остальным лимфоцитам сигналы о внедрении патогенных микроорганизмов. Атипичные мононуклеары в общем анализе крови – верный признак развития мононуклеоза инфекционной природы, хотя иногда они могут образовываться и при других вирусных патологиях. В отдельных ситуациях самая обычная вирусная инфекция может стать причиной повышения описываемых кровяных телец, но тогда их показатель не будет превышать 10%. Справка! Как правило, диагноз инфекционный мононуклеоз подтверждается при определении атипичных мононуклеаров в лейкоцитарной формуле более 10%. Нормальные показателиВ норме мононуклеары в крови детей младше 5 лет составляют 4-10% от всех кровяных телец, входящих в лейкоцитарную формулу. Затем показатель незначительно меняется. По наступлению 5-летнего возраста в лейкограмме ребенка определяются мононуклеары – 3-6%, а с 15 лет – 3-7%. Лимфоциты же претерпевают в процессе роста детей большие изменения – после рождения их доля равна 16-32% от всех белых телец, но при этом к 5 дню жизни они увеличиваются до 40-60% и на таком уровне остаются в первые годы жизни. До 5-ти лет лимфоциты являются самой многочисленной группой в лейкограмме, и количество их составляет 35-55%. Позже их численность немного падает и у детей старше 10 лет становится равна 30-45% от всего количества лейкоцитов. Когда появляются вироциты?У здорового человека атипичные мононуклеары полностью отсутствуют, и если они обнаруживаются при проведении общего анализа крови, то следует обязательно измерить их количество. Оно определяется путем процентного сопоставления выявленных вироцитов к общей численности лейкоцитов. В медицинской практике установлены общепринятые границы, благодаря которым удается подтвердить или опровергнуть наличие вирусной инфекции.  Основные характеристики моноцитов При содержании атипичных мононуклеаров меньше 10% можно утверждать, что в организме идет развитие вирусного заболевания, протекающего в острой форме. Безусловно, кроме расшифровки анализа потребуется консультация врача и тщательный осмотр пациента, что поможет выявить все присутствующие проявления заболевания. В отдельных случаях у здоровых людей отмечается незначительное повышение данных клеток. Поэтому, если указано в бланке атипичные мононуклеары 1% и не будет сопутствующей симптоматики, то лечение не потребуется. Единственное, что может порекомендовать врач, – это повторить анализ через определенное время в целях профилактики. Тогда как информация в протоколе исследования мононуклеары 5% уже не должна остаться без внимания, и пациенту в обязательно порядке придется пройти дополнительную диагностику. В норме уровень вироцитов в крови у взрослого, а также у ребенка не должен превышать 1%, и его повышение отмечается при внедрении вирусной инфекции. Поэтому показатель мононуклеары 2% будет сигналом о возможном заболевании. Небольшой рост вироцитов также наблюдается при новообразованиях, аутоиммунных процессах и после вакцинации у детей. Вироциты обнаруживаются с первых дней попадания инфекции. На 8-12 сутки их численность начинает расти и достигает отметки 10%. Это свидетельствует о критической стадии развития патологии и характеризует ее течение как тяжелое. Такой уровень описываемых клеток удерживается на протяжении 2-3 недель. Повторно концентрация вироцитов уточняется при помощи общего анализа через неделю. Это выполняется для того, чтобы отследить динамику протекания заболевания и оценить адекватность назначенной терапии. При этом следует отметить, что показатель атипичных мононуклеаров может быть достаточно высоким даже на протяжении полутора месяцев. Почему увеличиваются мононуклеарыФакторов или заболеваний, приводящих к росту численности вироцитов достаточно много, и все они связаны с попаданием в организм вирусной или бактериальной инфекции. Сюда входят следующие причины:
Следует отметить, что самый высокий уровень вироцитов выявляется при инфекционном мононуклеозе. Это заболевание развивается в результате попадания вируса Эпштейна-Барр, поэтому имеет второе название ВЭБ-инфекция. Практически всегда патология сопровождается повышением атипичных мононуклеаров свыше 10%, что является основным диагностическим признаком, подтверждающим данную болезнь. Источником заражения является инфицированный больной или здоровый человек (носитель), в организме которого находится вирус, но благодаря хорошему иммунитету заболевание не развивается. Чаще всего патология передается через больных, которые из-за невыраженной симптоматической картины не обращаются за помощью в больницу, вследствие чего заболевание не определяется. Путем передачи может быть контактный, бытовой (через предметы общего пользования) и воздушно-капельный. Инкубационный период у инфекционного мононуклеоза достаточно длительный, и с момента заражения до возникновения первых признаков может пройти около 2 месяцев.  Основные проявления инфекционного мононуклеоза Обширная медицинская практика показывает, что малыши до года достаточно редко болеют инфекционным мононуклеозом, что объясняется врожденным пассивным иммунитетом, передавшимся от матери. Кроме этого, установлено, что чаще всего наблюдается данная болезнь у детей старшего возраста – 7-10 лет и, как правило, у мальчиков. Продолжительность острой фазы заболевания составляет 15-20 дней. В процессе развития инфекция затрагивает носоглоточные миндалины, лимфоузлы, селезенку и нередко печень. Но в первую очередь страдает иммунная система, так как изначально ей приходится противостоять серьезному возбудителю. Затем на фоне сниженного иммунитета в большинстве случаев начинает присоединяться различная инфекция, сопровождающаяся такими осложнениями, как отиты, пневмонии, ангины и т.д. В отдельных случаях лейкоциты ребенка или взрослого при ВЭБ-инфекции более чем на 50% состоят из вироцитов. Основную роль в диагностике этого и других инфекционных заболеваний играют результаты лабораторных анализов. С их помощью удается относительно быстро и точно установить диагноз, разработать терапевтическую тактику и проводить регулярный контроль качества лечения. После выздоровления пациенту необходимо не меньше года наблюдаться у гематолога и проверять показатели мононуклеаров. Профилактические мероприятияЕдинственное, что может сделать человек, чтобы уберечься от заражения болезнетворными вирусами, – это регулярно проводить профилактические мероприятия. Очень важно позаботиться о нормальном функционировании иммунной системы, что позволит предупредить развитие болезни, если возбудителю удастся проникнуть в организм. Для этого следует выработать привычку сбалансированно и вовремя питаться, заниматься спортом, закаливанием, что значит вести активный образ жизни. Дополнительно рекомендуется принимать различные витаминные комплексы, которые помогут поддерживать организм в нормальном состоянии. Также необходимо при самых первых признаках вирусной инфекции обращаться за медицинской помощью, обследоваться и проводить назначенную терапию. Это позволит избежать развития серьезных осложнений и сохранить здоровье до глубокой старости. норма и причины повышения уровняС появлением ребенка родители приобретают новые знания, касающиеся не только воспитания, но и здоровья. Многие современные мамы более детально изучают анализы крови и их нормальные показатели. Главные из них – эритроциты, лейкоциты и тромбоциты. Кроме этого существуют различные виды лейкоцитов, чей процентный уровень в кровотоке входит в состав лейкоцитарной формулы. Обнаружение мононуклеаров у крохи родители часто связывают с болезнью. Всегда ли это так, или их присутствие может быть нормальным явлением? Мононуклеары – что это?Мононуклеарами называются одноядерные кровяные клетки. К ним относятся моноциты и лимфоциты. Еще одно название таких клеток – агранулоциты. Оно получено ими в результате того, что внутри у мононуклеаров нет гранул. Лимфоциты непосредственно несут ответственность за иммунные реакции, протекающие в организме. То, к какому типу относятся данные клетки, влияет на их деятельность. Одни из них отвечают за уничтожение вредоносных веществ или возбудителей инфекции, другие – за выработку антител. Не последнюю роль в работе иммунитета играют моноциты, которые еще известны как мононуклеарные фагоциты. Они преобразуются в макрофаги, таким образом поглощая бактерии и вирусы и сигнализируя лимфоцитам о том, что в организме крохи появились возбудители инфекции или другие нежелательные вещества. Обнаружение одноядерных клеток в кровиПрисутствие в кровотоке клеток, у которых в структуре всего одно ядро, видно по общему анализу крови. Происходит это при расшифровке лейкоцитарной формулы. В ней указываются все лейкоциты, в которые также входят моноциты и лимфоциты, с их процентным содержанием в крови. Контроль уровня мононуклеаров учитывается в следующих случаях:
Для того чтобы избежать неверных данных, необходимо соблюдать все правила корректного забора крови для общего анализа, а именно:
Расшифровкой анализа должен заниматься исключительно специалист. Сделав совокупную оценку всех показателей, он сможет дать характеристику общей картине. Установление самостоятельного диагноза на основании только одного параметра является неправомерным. Нормальные показатели мононуклеаровНиже в таблице представлены возрастные нормы моноцитов в лейкограмме для детей: (подробнее в статье: какой должна быть норма моноцитов в крови у детей?)
По отношению к лимфоцитам картина их процентного содержания в крови выглядит иначе. В течение первых дней жизни у новорожденных число лимфоцитов составляет 16-32% от всех лейкоцитов, на пятый день после рождения эти цифры вырастают до 40-60% и остаются такими на протяжении первых лет жизни. Уровень лимфоцитов у детей до 5 лет является самым высоким по сравнению со всеми другими лейкоцитами и составляет 35-55% (рекомендуем прочитать: норма лимфоцитов у детей: таблица во возрасту). Со временем их процентное содержание падает и к 10-летнему возрасту составляет 30-45% от всех белых кровяных телец. Атипичные мононуклеарыНеизмененные мононуклеары наблюдаются в крови деток даже когда они здоровы. В случае некоторых заболеваний в ней появляются измененные клетки, среди которых встречаются атипичные мононуклеары. По-другому эти измененные кровяные клетки называют вироцитами. В соответствии с их строением и функциями они относятся к числу белых кровяных клеток, обладают определенными схожими свойствами с обычными одноядерными клетками, а именно с моноцитами и лимфоцитами. Отличительная черта ядер атипичных мононуклеаров – полиморфизм и губчатая структура, а сами они по форме бывают круглыми или овальными. Размеры и состав цитоплазмы влияют на деление их на моноцитоподобные и лимфоцитоподобные. Многие ученые считают, что происхождение данных клеток берет свое начало от Т-лимфоцитов. Их выработка происходит вследствие различных факторов, одним из которых является проникновение в организм вирусов. Определить наличие в детском кровотоке атипичных мононуклеаров помогает клинический анализ крови, в который входит лейкограмма. В исследуемом объеме крови проводится подсчет данных клеток и их сравнение с количеством всех лейкоцитов. После их содержание приводят в процентном соотношении. Чаще всего при нормальных показателях атипичные мононуклеары в крови не выявляются, однако наличие одиночных вироцитов не относят к патологии, в результате чего их содержание в количестве 0-1% от всех белых кровяных клеток считают нормальными показателями для детей. Причины повышенного уровня мононуклеаровСамой распространенной причиной повышенного уровня атипичных мононуклеаров являются вирусные заболевания – к примеру, ветрянка. Однако существует ряд и других причин, из-за которых процентное содержание вироцитов растет. Это происходит по причине:
Обычно уровень таких клеток в лейкоцитарной формуле при анализе крови не переходит за 10% от всех лейкоцитов. В противном случае превышение этой цифры служит основанием для установления такого диагноза как инфекционный мононуклеоз. Другое название заболевания – ВЭБ-инфекция, так как его вызывает вирус Эпштейн-Барр. Такая болезнь характерна для детей после 1 года, при ней уровень атипичных мононуклеаров всегда повышается, иногда до 50% и даже выше. Ее инкубационный период может достигать 2 месяцев. Существует два варианта заражения мононуклеозом:
За счет поражения болезнью лимфоидной ткани, для болеющих ребят характерны воспаленные миндалины, лимфоузлы, печень и селезенка. К первым симптомам мононуклеоза относятся:
Сами вироциты появляются в крови только через 2-3 недели после заражения. Кроме того они продолжают циркулировать в кровотоке еще 5-6 недель, после того как кроха станет здоровым. Что предпринять при высоком уровне мононуклеаров в крови?В случае, когда в анализе крови крохи высокий уровень содержания атипичных мононуклеаров, необходимо обратиться к педиатру. Он проведет оценку общего состояния крохи, при этом учитывая недавние болезни. Это необходимо, так как перенесенная вирусная инфекция сказывается на уровне вироцитов в крови. После нее он может оставаться повышенным в течение еще нескольких недель. Если у малыша подтвердится диагноз ВЭБ-инфекция, его лечение сводится к борьбе с имеющимися симптомами. Оно включает средства, которые понижают жар, выступают в качестве антисептиков и оказывают общеукрепляющее действие. Какой-либо специфической терапии, помогающей преодолеть вирус Эпштейна-Барр, на сегодня нет. Обычно для этой болезни характерна легкая форма и дети полностью выздоравливают. За редким исключением этот вирус становится причиной:
Если была поражена печень, ребенку требуется определенное диетическое питание, дополненная лекарственными препаратами, которые имеют гепатопротекторный и желчегонный эффект. При наличии бактериальной инфекции применяют также антибиотики и пробиотики. Если болезнь протекает тяжело или ее сопровождают серьезные осложнения, вероятно назначение гормональных средств, проведение трахеостомии или искусственной вентиляции легких, удаление селезенки. Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями! Атипичные мононуклеарные клетки: причины и морфологияАтипичные мононуклеарные клетки у детейВироциты могут встречаться в крови пациентов любого возраста. Атипичные мононуклеары у детей указывают на вирусное заболевание - мононуклеоз. Заболевание возникает из-за вируса Эпштейна-Барра, поражающего паренхиматозные органы и клетки лимфоидной ткани. Инфекционный процесс локализуется в глотке, печени и селезенке. Атипичные клетки появляются при ветряной оспе, поскольку вирус принадлежит к тому же роду, что и возбудитель мононуклеоза.Его действие снижает защитные свойства иммунной системы, открывая путь другим патологиям. Чаще всего атипичные мононуклеарные клетки обнаруживаются у детей 8-10 лет. Это связано с тем, что эта возрастная категория подвержена многим инфекционным заболеваниям. Меньше всего страдают дети до 1 года, в этом возрасте они обнаруживают около 0,5% всех случаев мононуклеарных клеток. Инфекция передается воздушно-капельным путем, при контакте между детьми, но нестабильна для окружающей среды. Симптомы атипичных мононуклеаров у детей:
В редких случаях на теле ребенка появляются высыпания петихиального характера (без определенной локализации) и желтушное окрашивание кожных покровов. Согласно медицинской статистике, чаще всего вирус обнаруживают у мальчиков, пик заболеваемости приходится на осенне-зимний и весенний период.Вредоносные микроорганизмы попадают на слизистую оболочку верхних дыхательных путей и распространяются по организму, поражая лимфатические узлы, печень и селезенку. Инкубационный период длится от 5 до 15 дней. Для восстановления нормального уровня вироцитов в крови проводится симптоматическая и общеукрепляющая терапия, которые направлены на устранение признаков инфекции. Антибиотики не используются, так как они не влияют на вирус. Лечебные свойства имеют витамины группы B, C, P. .[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23] Морфология атипичных мононуклеарных клетокСтроение вирусных клеток во многом определяет механизм их действия и повреждения организма.Морфология атипичных мононуклеарных клеток указывает на то, что их возбудителем является вирус Эпштейна-Барра. Эти клетки относятся к вирусам герпеса, имеют сложную структуру и содержат ДНК в виде двойной спирали. Вирус устойчив к низким температурам и высыханию. Инфекция передается воздушно-капельным, контактным и гемоконтактным путями. Заболевание протекает в виде спорадических вспышек. Как правило, инфекция диагностируется у детей дошкольного и школьного возраста, преимущественно у мальчиков. Дети до года не болеют из-за пассивного иммунитета.Заболевание - явление сезонное, обострение наблюдается в зимне-весенний период. Заболевание не рецидивирует, летальность низкая, но есть данные об единичных случаях разрыва селезенки, поражения ЦНС и стеноза гортани.
Проникновение вируса осуществляется через слизистую оболочку верхних дыхательных путей и ротоглотки. Адгезия происходит за счет использования рецепторов, которые расположены на поверхности клеток эпителия. Распространение вируса приводит к разрушению клеток, что вызывает выброс новых поколений инфекции в кровоток.Атипичные мононуклеары инфицированы В-лимфоцитами с измененными функциональными и морфологическими свойствами. Патологические изменения в иммунной системе приводят к тому, что организм не в состоянии полностью нейтрализовать вирус, который может оставаться латентным при жизни для В-лимфоцитов на всю жизнь. Клетки морфологически сходны с атипичными мононуклеарными клеткамиТак как вироциты указывают на наличие инфекции в организме, существуют и другие клеточные структуры с ними похожие. Лимфоциты - это клетки, морфологически похожие на атипичные мононуклеары.По форме и размеру они похожи на ядро, цитоплазму. Они обнаруживаются в крови при различных вирусных заболеваниях (краснуха, грипп, корь, ветряная оспа), аутоиммунных заболеваниях, аллергических реакциях, вакцинации и различных опухолях. Исходя из этого различают два типа атипичных мононуклеарных клеток: моноцитоподобные и лимфоцитоподобные. Лимфоцитоподобные отличаются от лимфоцитов тем, что имеют пенистую цитоплазму, для них характерен полиморфизм ядра от губчатой структуры.То есть вироциты - это мутировавшие Т-лимфоциты. В редких случаях выявляются клетки с гранулярной α-нафтилацетат-цестазой, не ингибируемой NaF. Вироциты обладают высокой активностью кислой фосфатазы, лактата, α-глицерофосфата и сукцината дегидрогеназы. [24], [25], [26], [27], [28], [29] Анализ крови на атипичные мононуклеарыДиагностика вирусных и инфекционных заболеваний предполагает проведение различных исследований. Анализ крови на атипичные мононуклеары проводят при клинических симптомах мононуклеоза и подобных заболеваний.Вироциты определяются с помощью общего анализа крови, который оценивает качественный и количественный клеточный состав, формулу лейкоцитов, соотношение объема плазмы и клеток, показатели цвета и СОЭ. Модифицированные Т-лимфоциты выявляются с помощью формулы лимфоцитов (процентное соотношение различных типов лейкоцитов). Его используют для диагностики инфекционных, воспалительных и гематологических недугов, а также для оценки эффективности лечения. Мононуклеоз подтверждается в том случае, если в крови присутствует более 10% атипичных клеточных структур. [30], [31], [32], [33], [34] Атипичные мононуклеары при мононуклеозеПрисутствие вирусоцитов в крови указывает на инфекционное заболевание, вызванное вирусом Эпштейна-Барра. Атипичные мононуклеарные клетки при мононуклеозе, как правило, превышают порог в 10%. Инкубационный период точно не установлен, он колеблется от 5 до 21 дня, а в отдельных случаях до 1-2 месяцев. Заболевание начинается с резкого повышения температуры, воспаления шейных лимфатических узлов, затруднения носового дыхания.Позже пациенты могут пальпировать увеличенные селезенку и печень. Если мононуклеоз имеет атипичную форму, то клиническая симптоматика размазывается, поэтому болезнь можно распознать только с помощью лабораторных исследований. Затяжные и хронические формы характеризуются гематологическими изменениями и лимфаденопатией, которые могут сохраняться в течение 4-6 месяцев. Критерием степени тяжести является выраженность синдрома интоксикации, длительность заболевания и наличие осложнений. Атипичные мононуклеарные клетки в крови требуют специального лечения.Для терапии используются глюкокортикостероиды и витаминные комплексы. Антибиотики не используются, потому что они не действуют на вирус. Если в патологический процесс вовлечена печень, пациенту назначают диетический стол №5а / №5. При отсутствии должного лечения заболевание имеет неблагоприятный прогноз и грозит осложнениями. Чаще всего это неврологические нарушения, протекающие при асептическом менингите, энцефалите и других патологиях. [35], [36], [37], [38], [39], [40], [41] .Клетки, ткани, функции и болезниНаша иммунная система необходима для нашего выживания. Без иммунной системы наши тела были бы открыты для атак бактерий, вирусов, паразитов и многого другого. Именно наша иммунная система поддерживает наше здоровье, пока мы дрейфуем сквозь море патогенов. Эта обширная сеть клеток и тканей постоянно ищет захватчиков, и как только враг обнаружен, начинается комплексная атака. Иммунная система распространяется по всему телу и включает в себя множество типов клеток, органов, белков и тканей.Что особенно важно, он может отличить нашу ткань от чужеродной - собственную от чужой. Мертвые и поврежденные клетки также распознаются и удаляются иммунной системой. Если иммунная система встречает патоген, например, бактерию, вирус или паразит, она вырабатывает так называемый иммунный ответ. Позже мы объясним, как это работает, но сначала мы познакомим вас с некоторыми из основных персонажей иммунной системы. Поделиться на PinterestЛейкоцит (желтый), атакующий бактерии сибирской язвы (оранжевый).Белая линия внизу составляет 5 микрометров.Изображение предоставлено: Фолькер Бринкманн Белые кровяные тельца также называют лейкоцитами. Они циркулируют в организме в кровеносных и лимфатических сосудах, параллельных венам и артериям. Белые кровяные тельца постоянно патрулируют и ищут патогены. Когда они находят цель, они начинают размножаться и посылать сигналы другим типам клеток, чтобы сделать то же самое. Наши лейкоциты хранятся в разных частях тела, которые называются лимфоидными органами.К ним относятся следующие:
Существует два основных типа лейкоцитов: 1.ФагоцитыЭти клетки окружают и поглощают патогены и разрушают их, эффективно поедая. Существует несколько типов, в том числе:
2. ЛимфоцитыЛимфоциты помогают организму запоминать предыдущих захватчиков и распознавать их, если они снова атакуют. Лимфоциты начинают свою жизнь в костном мозге. Некоторые остаются в костном мозге и развиваются в В-лимфоциты (В-клетки), другие направляются в тимус и становятся Т-лимфоцитами (Т-лимфоцитами). Эти два типа клеток выполняют разные роли:
Иммунная система должна уметь отличать себя от чужого. Он делает это, обнаруживая белки, которые находятся на поверхности всех клеток. Он учится игнорировать свои собственные или собственные белки на ранней стадии. Антиген - это любое вещество, которое может вызвать иммунный ответ. Во многих случаях антигеном является бактерия, грибок, вирус, токсин или инородное тело. Но это также может быть одна из наших собственных ячеек, неисправная или мертвая. Первоначально ряд типов клеток работают вместе, чтобы распознавать антиген как захватчика. Роль В-лимфоцитовКак только В-лимфоциты обнаруживают антиген, они начинают секретировать антитела («антиген» - сокращение от «генераторы антител»). Антитела - это особые белки, которые связываются со специфическими антигенами. Каждая В-клетка вырабатывает одно специфическое антитело. Например, один может создать антитело против бактерий, вызывающих пневмонию, а другой может распознать вирус простуды. Антитела являются частью большого семейства химических веществ, называемых иммуноглобулинами, которые играют множество ролей в иммунном ответе:
Антитела фиксируют антиген, но не убивают его, а лишь отмечают смерть. Убийство - это работа других клеток, таких как фагоциты. Роль Т-лимфоцитовСуществуют различные типы Т-лимфоцитов: Т-хелперные клетки (Th-клетки) - они координируют иммунный ответ. Некоторые связываются с другими клетками, а некоторые стимулируют В-клетки производить больше антител. Другие привлекают больше Т-клеток или фагоцитов, поедающих клетки. Т-киллеры (цитотоксические Т-лимфоциты) - как следует из названия, эти Т-клетки атакуют другие клетки. Они особенно полезны для борьбы с вирусами.Они работают, распознавая небольшие части вируса снаружи инфицированных клеток и уничтожая инфицированные клетки. Иммунная система каждого человека разная, но, как правило, она становится сильнее в зрелом возрасте, поскольку к этому времени мы подвергаемся воздействию большего количества патогенов и развиваем больший иммунитет. Именно поэтому подростки и взрослые болеют реже, чем дети. После того, как антитело продуцируется, его копия остается в организме, так что, если тот же антиген появится снова, с ним можно будет справиться быстрее. Вот почему при некоторых заболеваниях, таких как ветряная оспа, вы получаете их только один раз, поскольку в организме есть антитела к ветряной оспе, готовые и ждущие, чтобы уничтожить их в следующий раз, когда они появятся. Это называется иммунитетом. Есть три типа иммунитета у людей, называемые врожденным, адаптивным и пассивным: Врожденный иммунитетВсе мы рождаемся с некоторым уровнем иммунитета к захватчикам. Иммунная система человека, как и иммунная система многих животных, будет атаковать иностранных захватчиков с первого дня.Этот врожденный иммунитет включает внешние барьеры нашего тела - первую линию защиты от патогенов, например кожу и слизистые оболочки горла и кишечника. Этот ответ более общий и не конкретный. Если патогену удается увернуться от врожденной иммунной системы, срабатывает адаптивный или приобретенный иммунитет. Адаптивный (приобретенный) иммунитетЭта защита от патогенов развивается по мере того, как мы идем по жизни. Когда мы подвергаемся болезням или вакцинируемся, мы создаем библиотеку антител к различным патогенам.Иногда это называют иммунологической памятью, потому что наша иммунная система помнит предыдущих врагов. Пассивный иммунитетЭтот тип иммунитета «позаимствован» из другого источника, но не действует бесконечно. Например, ребенок получает антитела от матери через плаценту до рождения и с грудным молоком после рождения. Этот пассивный иммунитет защищает ребенка от некоторых инфекций в первые годы его жизни. ИммунизацияИммунизация вводит человеку антигены или ослабленные патогены таким образом, чтобы человек не заболел, но по-прежнему вырабатывал антитела.Поскольку в организме сохраняются копии антител, оно защищено на случай, если угроза снова появится в жизни. Поскольку иммунная система очень сложна, существует множество потенциальных причин, по которым она может пойти не так. Типы иммунных расстройств делятся на три категории: ИммунодефицитыОни возникают, когда одна или несколько частей иммунной системы не функционируют. Иммунодефицит может быть вызван разными причинами, включая возраст, ожирение и алкоголизм. В развивающихся странах недоедание - частая причина.СПИД - это пример приобретенного иммунодефицита. В некоторых случаях иммунодефицит может передаваться по наследству, например, при хронической гранулематозной болезни, когда фагоциты не функционируют должным образом. АутоиммунитетПри аутоиммунных заболеваниях иммунная система ошибочно нацелена на здоровые клетки, а не на чужеродные патогены или дефектные клетки. В этом сценарии они не могут отличить себя от чужого. Аутоиммунные заболевания включают целиакию, диабет 1 типа, ревматоидный артрит и болезнь Грейвса. ГиперчувствительностьПри гиперчувствительности иммунная система чрезмерно реагирует, повреждая здоровые ткани. Примером может служить анафилактический шок, когда организм реагирует на аллерген настолько сильно, что это может быть опасно для жизни. Иммунная система невероятно сложна и чрезвычайно важна для нашего выживания. Несколько различных систем и типов клеток работают в идеальной синхронности (большую часть времени) по всему телу, чтобы бороться с патогенами и удалять мертвые клетки. .мононуклеарных клеток в предложенииПозднее эта фаза сменяется более продолжительным притоком мононуклеарных клеток. Была клеточная реакция (рис. 3), включающая инфильтрацию мононуклеарных клеток, плазматических клеток и тучных клеток даже после изгнания червя. Обнаружение и секвенирование вируса кори в периферических мононуклеарных клетках пациентов с воспалительным заболеванием кишечника и аутизмом. В ответ на повреждение ткани связанный с мембраной тканевой фактор воздействует на эндотелий и мононуклеарные клетки. Как острое, так и хроническое воспаление характеризуется начальной инфильтрацией нейтрофилов, за которой следует более устойчивый приток мононуклеарных клеток. Моноциты являются основным местом персистенции цитомегаловируса человека в мононуклеарных клетках периферической крови. Некоторые из мононуклеарных клеток напоминали маленькие лимфоциты. Количественная оценка клеточного ответа показала, что нейтрофилы были преобладающими клетками во время кормления, за ними следовали мононуклеарные клетки и эозинофилы. Вирус проявляет множественный клеточный тропизм, заражая мононуклеарные клетки периферической крови и клетки кожи до установления латентного периода в сенсорных нейронах. Заболевание характеризуется инфицированием и трансформацией мононуклеарных клеток, которые затем размножаются и распространяются по лимфогемопоэтической системе инфицированного животного. В этом исследовании также наблюдалось разделение иммунореактивности проакрозина на два отдельных тельца, обнаруженных в мононуклеарных клетках. Инфильтрованные клетки были в основном гранулоцитами с небольшим количеством мононуклеарных клеток. По мере того, как кормление продвигалось, увеличивалась доля инфильтрирующих мононуклеарных клеток и базофилов и уменьшалась доля эозинофилов. В этом исследовании мы наблюдали кардиомегалию, миокардит, инфильтрацию мононуклеарных клеток вокруг нервных волокон сердца и кишечных сплетений кишечника (неопубликованные данные). Эти примеры взяты из Cambridge English Corpus и из источников в Интернете. Любые мнения в примерах не отражают мнение редакторов Cambridge Dictionary, Cambridge University Press или ее лицензиаров. .мононуклеарных клеток в una fraseПозднее эта фаза сменяется более продолжительным притоком мононуклеарных клеток. Была клеточная реакция (рис. 3), включающая инфильтрацию мононуклеарных клеток, плазматических клеток и тучных клеток даже после изгнания червя. Обнаружение и секвенирование вируса кори в периферических мононуклеарных клетках пациентов с воспалительным заболеванием кишечника и аутизмом. В ответ на повреждение ткани связанный с мембраной тканевой фактор воздействует на эндотелий и мононуклеарные клетки. Как острое, так и хроническое воспаление характеризуется начальной инфильтрацией нейтрофилов, за которой следует более устойчивый приток мононуклеарных клеток. Моноциты являются основным местом персистенции цитомегаловируса человека в мононуклеарных клетках периферической крови. Некоторые из мононуклеарных клеток напоминали маленькие лимфоциты. Количественная оценка клеточного ответа показала, что нейтрофилы были преобладающими клетками во время кормления, за ними следовали мононуклеарные клетки и эозинофилы. Вирус проявляет множественный клеточный тропизм, заражая мононуклеарные клетки периферической крови и клетки кожи до установления латентного периода в сенсорных нейронах. Заболевание характеризуется инфицированием и трансформацией мононуклеарных клеток, которые затем размножаются и распространяются по лимфогемопоэтической системе инфицированного животного. В этом исследовании также наблюдалось разделение иммунореактивности проакрозина на два отдельных тельца, обнаруженных в мононуклеарных клетках. Инфильтрованные клетки были в основном гранулоцитами с небольшим количеством мононуклеарных клеток. По мере того, как кормление продвигалось, увеличивалась доля инфильтрирующих мононуклеарных клеток и базофилов и уменьшалась доля эозинофилов. В этом исследовании мы наблюдали кардиомегалию, миокардит, инфильтрацию мононуклеарных клеток вокруг нервных волокон сердца и кишечных сплетений кишечника (неопубликованные данные). Качественное мнение, представленное невысоким языком, не является официальным редактором Кембриджского словаря или издательства Кембриджского университета, не получившего лицензии. .mononuclear cell - определение - английскийПримеры предложений с «mononuclear cell», память переводовWikiMatrix В настоящее время большинство клинических центров измеряют уровни CoQ10 в культивируемых фибробластах кожи, биопсиях мышц и мононуклеарных клетках крови. Patents-wipo Мононуклеарные клетки крови загружаются в контейнер для культивирования клеток, содержащий гранулы микроносителя. Цитометрический анализ пробы мононуклеарных клеток периферической крови показывает иммунный ответ, вызванный повреждением. Лейкемии мононуклеарных клеток являются уникальными для линии крыс F344.scielo-abstractМатериалы и методы. Суммарная РНК была выделена из мононуклеарных клеток периферической крови; Молекула CD3ε была амплифицирована, клонирована и секвенирована. WikiMatrixПервично белые кровяные тельца, в основном мононуклеарные клетки, вызывают воспаление.patents-wipoМультипротеиновые биомаркеры бокового амиотрофического склероза в мононуклеарных клетках периферической крови, методы диагностики и китспатенты-wipoEx-vivo расширение популяции гепатоцитов в мононуклеарных клеточных культурах. Анализы Giga-fren на инфекцию использовали донорские мононуклеарные клетки периферической крови (PBMC), стимулированные фитогемагглютинином.Настоящее изобретение относится к способам активации мононуклеарных клеток периферической крови. pmc Группа мононуклеарных клеток костного мозга получила 1,06 ± 108 мононуклеарных клеток костного мозга посредством мини-торакотомии. патент-wipoЦентрифугированная система для периодического сбора мононуклеаров. при тестировании на свежих мононуклеарных клетках периферической крови человека (PBMC, EC¿50? EMEA0.3 Интерферон бета-# b также усиливает супрессорную активность мононуклеарных клеток периферической крови) Globe Usosweb Research Иммунорегулирующее действие грамм (+) и грамм (-) бактерий на периферические мононуклеарные клетки крови.Патенты-wipo Использование IL-10 для стимуляции цитолитической активности мононуклеарных клеток периферической крови Аналоги также сохраняли способность стимулировать мононуклеарные клетки периферической крови к генерации активированного лимфокинами киллинга (LAK). sppringer - Все другие типы мононуклеарных клеток демонстрировали начальные индексы мечения, сопоставимые с контрольными значениями на протяжении всего периода наблюдения.Springer Суспензию клеток разделяли. Из одной половины мононуклеарные клетки отделяли центрифугированием в градиенте фиколла. Spinger Концентрации неоптерина коррелировали с количеством мононуклеарных клеток и концентрациями белка в спинномозговой жидкости (CSF) .patents-wipoИспользование стимулированных мононуклеарных клеток периферической крови для лечения заболеваний головного мозга. нарушения и поврежденияПоказаны страницы 1. Найдено 331 предложения с фразой mononuclear cell.Найдено за 8 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки. Найдено за 1 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки.Они поступают из многих источников и не проверяются. Имейте в виду. .индуцированных плюрипотентных стволовых клеток (ИПСК)Первоначально описанная в новаторской работе Яманаки и его коллег, способность «перепрограммировать» дифференцированные соматические клетки в состояние, подобное плюрипотентным эмбриональным стволовым клеткам, посредством опосредованной ретровирусами экспрессии четырех специфических факторов транскрипции революционизировала нашу способность разрабатывать новые модели для изучения человека. болезнь и представляет собой значительный шаг к терапии замещения клеток, специфичной для конкретного пациента. Что можно делать с iPSC?В дополнение к решению этических проблем, связанных с использованием эмбриональных стволовых клеток, полученных из бластоцисты, использование ИПСК для генерации терапевтических клеток для заместительной клеточной терапии может избежать потребности в посттрансплантационном иммуносупрессии, поскольку ИПСК могут быть получены непосредственно из реципиент трансплантата и, следовательно, будет генетически идентичен пациенту.Кроме того, поскольку можно перепрограммировать соматические клетки, полученные от больных людей, технология iPSC обеспечивает важную новую платформу для разработки новых моделей болезней человека. Таким образом, после соответствующей дифференцировки эти клетки можно затем использовать для изучения нормального и патологического развития тканей человека in vitro, что позволяет по-новому взглянуть на патологию заболевания, а также стать платформой для разработки новых терапевтических агентов и методов лечения клеточной замены, специфичных для конкретного пациента. . |
||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||