|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Узи головы ребенку до года нормаУЗИ головного мозга у новорожденных: показания, расшифровка результатовПроведение УЗИ головного мозга у новорожденного ребенка является безопасной и высокоинформативной процедурой. Безвредная ультразвуковая волна позволяет визуализировать все отделы сложного мозгового вещества и мельчайшие сосуды, питающие его. Она отражается от различных структур мозга и формирует целостное изображение, передающееся на монитор. Иное название процедуры – нейросонография – методика безболезненной оценки ликворо- и гемодинамики головного мозга. Подготовка и показания
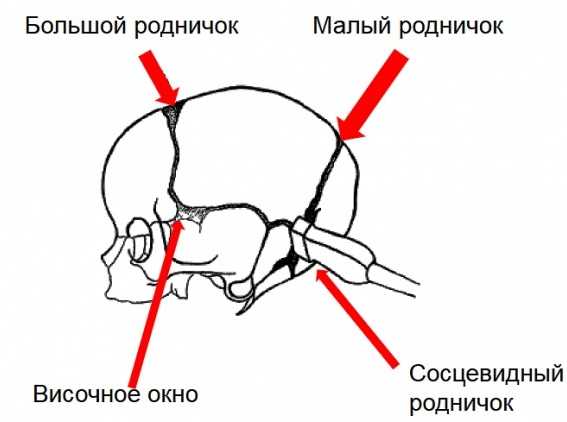
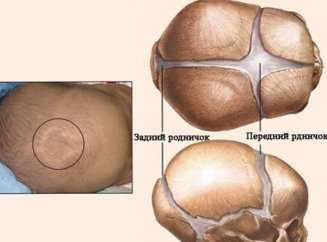
Достоверная информация о состоянии мозга передается на специальное устройство через датчики, которые устанавливаются на определенные анатомические структуры, имеющиеся только у детей – роднички. Они представляют собой плотную мембрану между костными основами, что позволяет голове ребенка несколько уменьшиться при прохождении через естественные пути при родах. К году жизни мембрана полностью осифицируется и становится неотделимой от всего костного черепа. Наличие родничков делает возможным произвести УЗИ головного мозга у грудничка с максимальной оценкой мозговой деятельности. Если давление в полости черепа повышается, структуры помогают несколько убивать избыточный объем жидкости через пропотевание. Но большинство родничков практически сразу зарастают после выполнения своей основной физиологической функции, и каждый доношенный младенец имеет только одно большое костное незаращение. Несколько реже остается еще один малый родничок в небольшом удалении от большого. Они вполне ощущаются пальпаторно, если провести рукой от темени малыша ко лбу. Обычно они мягкие, могут пульсировать или быть заметными при осмотре ребенка как небольшие синяки. УЗИ НСГ с проведением через роднички не требует подготовительного этапа у грудничков. Подготовительные нюансы заключаются лишь в следующем:
Осуществляется УЗИ головы ребенку по строгим показаниям. Исследование назначает педиатр или другой узкий детский специалист при некоторых состояниях младенцев для исключения или подтверждения того или иного диагноза. Ультразвуковой диагностике на головном мозге подвергаются следующие категории детей:
Эти показания рекомендуют проведение УЗИ головного мозга новорожденных сразу при их стабилизации от момента того или иного вида родоразрешения. Существуют и рекомендации по проведению процедуры несколько позже: детям в 1 месяц жизни и позднее 3 месяцев. УЗИ у грудных детей, достигших возраста 1 месяца, проводится при:
Проведение УЗИ головы является возможным до одного года жизни ребенка, пока не произошло полное заращение родничков. После 3 месяцев процедура выполняется:
Если УЗИ у новорожденных детей и младенцев до года не позволяет установить диагноз, рекомендуется проведение МРТ под общим наркозом. Диагностическая информацияУЗИ головного мозга, как описывалось выше, малышам проводится через большой и малый роднички. Если есть подозрение на патологический процесс в задних отделах органа, допускается проведение исследования через большое затылочное отверстие. В ходе ультразвуковой диагностики ребенка располагают на кушетке и слегка придерживают голову. Датчик устанавливается на обработанную гелем кожную поверхность. Врач одновременно перемещает датчик на протяжении родничка и с небольшим усилием на глубину для визуализации всех структур мозга. Тонкая височная кость на время младенчества также позволяет осмотреть соответствующие отделы мозга, если патологический очаг расположен с их стороны. Расшифровку полученной информации врач может проводить уже в ходе исследования и оповещать об этом родителей и персонал. Норма различных параметров для каждого ребенка зависит от того, на каком сроке гестации произошло родоразрешение. Наиболее общими физиологическими параметрами являются:
Расшифровка найденных отклонений от норм производится с участием дополнительных специалистов, в частности, детского невролога и педиатра. Их деятельность определяет нужное лечение, необходимость дополнительных методов диагностики, наличие динамики с момента предшествующей нейросонографии. Важно сопоставить полученную УЗИ-информацию с клинической картиной и общим состоянием ребенка. Наиболее частые диагнозыСтатистические данные отражают следующие наиболее частые заболевания, выявляемые с помощью УЗИ-аппарата:
По статистике абсолютная норма строения головного мозга наблюдается довольно редко. Мелкие образования и патологические отклонения склонны к самоустранению по мере роста ребенка. Если не требуется уточняющей или повторной диагностики аномалий головного мозга, помочь окостенению мягких мембран костного черепа могут препараты витамина Д. Назначение его противопоказано при гидроцефалии и ее подвидах. Наличие отклонений, выявленных в ходе нейросонографии, диктует и особый график проведения прививок. При малоинформативном исследовании с помощью ультразвука прибегают к магнитно-резонанстному обследованию с применением седации и искусственного сна. Однако обследование мозга новорожденных и малышей до года с помощью УЗИ имеет только положительные отзывы благодаря безопасности, достоверности данных и низкой стоимости. Даже сочетание нейросонографии с доплеровским исследованием не превышает по времени 10 минут. Обычно родители положительно отзываются о методике обследования, но пугают их сами вынесенные диагнозы. И все же своевременная и качественная диагностика повышает шансы на устранение заболевания и выздоровление, тем более что головной мозг маленьких детей проходит долгий путь к ступени полного развития. Родителям же важно не пропустить первый сигнал наличия у ребенка патологического процесса, заболевания или отклонения. Загрузка...УЗИ головного мозга у новорожденных: расшифровка у грудничков, таблицаУЗИ головного мозга у грудничка считается одним из эффективных способов диагностирования мозговых структур, кровотока и близлежащих тканей. Данный метод безболезнен, не требует подготовительных мероприятий. Он оценивает структуру мозга, его желудочков, проводит анализ мозговой гемодинамики. Характеристика УЗИУЗИ головы новорожденного проводят посредством нейросонографии. С его помощью диагностируют новорожденного грудничка и малыша до года. В редких случаях, если у него не зарос родничок, проводится до полутора лет включительно. При помощи высокочастотных волн изображение формируется на экране. УЗИ головного мозга новорожденных отличается безболезненностью и безопасностью. Это качество позволяет проводить исследование по мере надобности для контроля за лечением. Кроме того, данная процедура не нуждается во введении наркоза. Младенец может спать или даже плакать. Это никак не повлияет на результат. Ультразвуковые исследования мозга изучают строение тканей, сосуды, степень кровоснабжения органа. Во время диагностики врачом анализируются процессы головного мозга, их динамика. Показания для исследованияМногих молодых родителей интересует вопрос, зачем проводить ультразвуковое обследование только что рожденному младенцу. Имеется немало случаев, когда показывается УЗИ головного мозга у новорожденных. Прежде всего, эту диагностику назначают при осложненной беременности, тяжело протекающих родах, любых подозрениях на врожденные аномалии. На сегодняшний день распространена практика прохождения профилактического УЗИ в роддоме, если малышу исполнится 1 месяц. Обнаружение патологий на ранних этапах дает серьезные шансы на полнейшее выздоровление. Ультразвуковое исследование малышу проводят в следующих ситуациях:
 Нейросонография - исследование, которое проводится как детям, так и взрослым пациентам Что узнается при обследованииУЗИ головного мозга младенцам позволяет оценить:
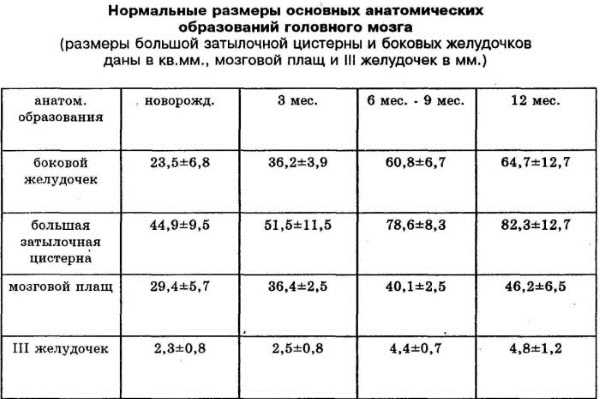
После проведения исследования производится расшифровка УЗИ головного мозга грудничка, и результат передается лечащему или наблюдающему врачу. Расшифровка результатаРасшифровка УЗИ головного мозга новорожденного должна проводиться исключительно врачом. Причем необходимо учитывать, что результаты существенно отличается от того, на каком сроке произошло рождение малыша, является он доношенным или нет. Тем не менее имеется норма, которая говорит, что грудничок здоров. К нормальным параметрам НСГ относятся симметричность расположения структур головного мозга, симметричность стволового строения, четкость извилин, хорошая их просматриваемость, однородность строения желудочков. Сюда же относятся хорошая эхогенность подкорковых ядер, гиперэхогенность сосудистого сплетения, размер переднего рога – не больше 2 мм., боковой желудочек должен иметь глубину 4 мм., длина между полушариями должна быть не больше 2 мм, величина третьего желудочка должна варьироваться от 2 до 4 мм., большая цистерна должна быть в пределах 3-6 мм. С истечением времени у грудничка происходит изменение нормальных показателей. 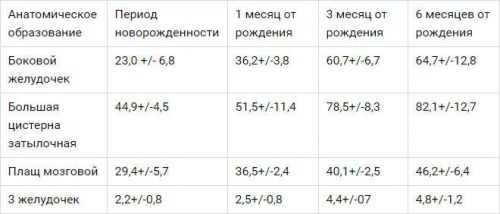 Для здорового малыша, достигшего 3 месяцев, характерны другие параметры (таблица) Патологии, обнаруживающиеся на УЗИПутем проведения УЗИ мозга наиболее часто обнаруживаются следующие патологии:
Как проводится диагностикаУЗИ головы делают через роднички. Если возникает необходимость изучения строения задней черепной впадины, то врач водит датчиком по затылочной части. Желательно приходить на процедуру со спящим и накормленным младенцем. Это значительно облегчит проведение исследования. Малыша укладывают на кушетку, затем наносят на датчик гель и водят им по области большого родничка, по височной зоне. По мере регулирования положения датчика врачом исследуются структуры. Обычно процедура не длится более 10–15 минут. Во время ее проведения дети не чувствуют никаких болевых ощущения и дискомфорта. Если в ходе процедуры специалист обнаруживает серьезные отклонения, то невролог может назначить для уточнения диагноза КТ, МРТ. Ультразвуковое обследование головы у грудничков считается безболезненным способом, дающим точную информацию и, в случае необходимости, позволяющим начать своевременное лечение. Нейросонография головного мозга у новорожденных. Нормы, таблица, когда делается, расшифровка результатовНейросонография головного мозга позволяет точно, безопасно и безболезненно выявить патологии у новорождённых ещё на первом этапе развития. Содержание записи: Что такое нейросонография?Нейросонография головного мозга новорожденных – это процедура, связанная с обследованием мозга. Данное обследование пришло на смену МРТ, которое проводилось раньше. Связанно это с огромным количеством противопоказаний для проведения МРТ:
Именно поэтому, врачи старались не назначать МРТ малышам и детям постарше. Со временем нашлась альтернатива МРТ, ею стала нейросонография. Благодаря этой процедуре можно исследовать:
Благодаря нейросонографии, получается выявить нарушения кровоснабжения, опухоли или грыжи, травму позвоночника, а также головы, воспаления. Нейросонография бывает 3-х видов:
Для чего делают УЗИ новорожденным, грудничкам?Как правило, роды довольно сложный и травматичный процесс. Не редко возникают случаи, когда в ходе родов ребёнок получает травму головного мозга. Определить эту травму без специального оборудования невозможно. Эти травмы в дальнейшем могут серьёзно повлиять на психическое и физиологическое развитие ребёнка. Ранее обследование и выявление травмы, поможет вовремя начать лечение и избежать серьёзных последствий. УЗИ способно выявить следующие патологии:
Как часто можно делать нейросонографию грудничку?Нейросонография головного мозга новорожденных – процедура безопасная. Проводиться исследование безболезненно, в течение нескольких минут. При этом даёт полную картину мозговых структур младенца. Вследствие этого, обследование можно проводить без ограничений по количеству процедур. Надо ли применять исследование и как часто его необходимо делать – решает либо лечащий врач, либо педиатр. На практике, чтобы определить какое состояние здоровья у ребёнка, достаточно 1-го раза в неделю. Что показывает нейросонография грудничка?Используя нейросонографию, можно получить исчерпывающую информацию о состоянии мозга ребёнка. Данное обследование способно показать:
Показания к УЗИ для грудничков различного возрастаУЗИ рекомендуется проводить абсолютно всем детям. Родители вправе отказаться от проведения обследования, но лучше всего этого не делать, ведь невозможно уверенно говорить без полноценного обследования о том, что ребёнок не имеет никаких патологий и полностью здоров. Существует ряд «прямых» показаний к проведению УЗИ мозга ребёнка. Нейросонография обязательна, если:
С рождения до 2-х месяцевДля малышей в возрасте до 2-х месяцев, нейросонография проводится в следующих случаях:
В этих случаях также возможна госпитализация ребёнка и мамы на время проведения обследований. От 2-х месяцев до полугодаСуществуют случаи, когда при проведении нейросонографии никаких патологий не было обнаружено. А спустя 2-3 месяца картина кардинально меняется. Связано это с тем, что не все патологии проявляют себя в первые 2 месяца после рождения ребёнка. Детям в старшем возрасте и до полугода, прохождение обследования может быть назначено по следующим причинам:
По окончанию обследования, врачом назначаются специальные мероприятия по улучшению состояния ребёнка, также применяются меры по приведению мозговой работы ребёнка в необходимое состояние. Существуют ли противопоказания к исследованию?Как таковых противопоказаний к исследованию не существует. Объясняется это тем, что никаких опасных препаратов при обследовании не используется. Процедура проходит безболезненно и без какого-либо вреда для здоровья ребёнка. За редким исключением врачи могут отказаться от проведения нейросонографии. Например, ребёнок ведёт себя при процедуре не спокойно или большой участок кожи головы или шеи повреждён. Эта процедура может проводиться многократно до тех пор, пока родничок не зарастёт полностью. Нейросонография проводиться до тех пор, пока у ребёнка не зарастёт родничок. Как правило, этот срок составляет с рождения и до 12-ти месяцев. Далее, процедура проводиться с использованием транскраниального ультразвукового метода. Дефекты мозга грудничков доступные нейросонографииНейросонография головного мозга новорожденных – метод, благодаря которому, можно выявить практически все патологические изменения в мозге, в его сосудистом русле и в системе желудочков. Наиболее часто, при проведении обследования, у младенцев обнаруживаются следующие дефекты: Помимо нейросонографии, могут назначаться дополнительные обследования (например, осмотр у невролога). Подготовка грудничка к процедуреОсобых мероприятий при подготовке грудничка к нейросонографии нет.
Если ребёнок уснул, будить его не обязательно. Малыш будет меньше шевелиться, и процедура пройдёт гораздо быстрее. На процедуру следует взять пелёнку, на которую можно будет уложить ребёнка. Нельзя наносить мази или крема перед нейросонографией. Это ухудшит контакт датчика аппарата с поверхностью головы, что не позволит получить максимально точные результаты. Процесс проведения УЗИНейросонография головного мозга новорожденных делается чаще всего через родничок малыша. Это область расположена между лобной, а также теменной костью. Помимо переднего родничка, УЗИ могут делать через особое затылочное отверстие головы ребёнка и небольшие боковые височные роднички. Устройство нейросонографии ничем не отличается от обычного аппарата УЗИ. Оно включает в себя:
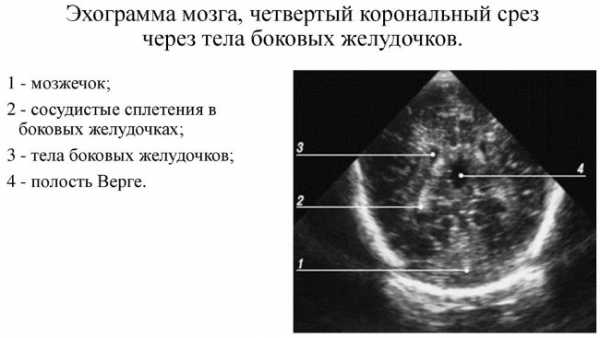
Перед процедурой, ребёнка кладут на кушетку, постелив перед этим на неё пелёнку. При процедуре, мама имеет право присутствовать и придерживать голову ребёнка в случае необходимости. На датчик наносится специальный гель, после чего, врач водит им по голове ребёнка. В это время, импульсы, которые принимает аппарат, выводится на экран в форме движущейся картинки. Во время проведения УЗИ, врач обращает своё внимание на мозговые желудочки, полости прозрачной перегородки, а также цистерны. Осмотр цистерны для врача имеет очень большое значение. Связано это с тем, что её состояние показывает нарушения в развитии задней ямки черепа. Исследование длиться не более 10 мин. По окончании обследования, голову ребёнка следует аккуратно протереть тканью, чтобы убрать остатки крема. Результаты нейросонографии будут готовы после нескольких минут. Расшифровка показателей исследования, таблица нормНейросонография головного мозга имеет определённые данные, которые расшифровываются с опорой на конкретные показатели и параметры. Нормативные показатели, которые должны быть получены после обследования здоровых новорожденных и детей старшего возраста, прописаны в специальной таблице норм. Именно на неё врач-сонолог будет ориентироваться, подготавливая результаты исследования. Внешне, эта таблица выглядит следующим образом:
Небольшие отклонения от показателей данной таблицы, не должны пугать родителей ребёнка. Зачастую, небольшие отклонения связаны с погрешностью аппарата. Помимо указанных выше данных, врач должен указать симметричная или асимметричная форма у мозговой ткани. Если отклонений от норм никаких нет, то, как правило, на экране аппарата борозды и извилины будут показаны очень чётко. В случаях, когда с желудочками мозга всё в порядке и никаких отклонений нет, врач – сонолог должен сделать запись, что желудочки однородны и не имеют никаких включений. Если в результатах, при описании желудочков будет написан термин «хлопья» — это означает о найденной зоне кровоизлияния. При хорошем состоянии, промежуток, находящийся между полушариями не должен быть заполнен никакой жидкостью. А сосуды мозга должны иметь однородную структуру. Форма намета мозжечка мозга при отсутствии каких-либо отклонений может быть 2-ух видов:
Кроме этого, в заключении нейросонографии используются следующая норма для здорового ребёнка:
При составлении заключения, врач обращает внимание на все моменты родов матери ребёнка, а именно:
Что делать, если были выявлены отклонения?В случае, если в ходе обследования были выявлены какие – либо отклонения, необходимо сразу же обратиться к неврологу. Будет очень хорошо, если именно этот врач и будет делать процедуру. Нейросонография головного мозга позволяет неврологу, определить нужно ли лечение ребёнку прямо сейчас или можно ограничиться наблюдением. Возникают ситуации, когда новорожденным назначают повторное исследование, чтобы исключить все возможные ошибки. Автор: Владимир Харламов Оформление статьи: Мила Фридан Видео про нейросонографию головного мозгаО нейросонографии головного мозга у детей: что показывает, показания, подготовка и расшифровка результатов
Почему УЗИ безопасно для новорожденныхУльтразвуковое исследование головы новорожденного является одним из самых современных и широко используемых инструментальных методов и в тоже время довольно молодым, особенно в сравнении с рентгенографией. Безопасность УЗИ заключается в самих волнах. Ультразвуковые волны представляют собой звуковые колебания, которые не слышны для человеческого уха. Аппарат их испускает и они, ударяясь о ткани возвращаются, регистрируясь датчиком. Практически моментально они визуализируются и оцениваются аппаратом УЗИ, а врач-диагност получает все необходимые ему данные. Таким же методом пользуются некоторые животные, самый яркий пример — летучие мыши, а ведь они не приносят вреда и облучения людям. Показания к УЗИ головы новорожденногоПоказания к проведению УЗИ головы новорожденного очень сильно отличаются, поэтому их всегда назначает врач.
Подготовка и как проводится УЗИ головы у новорожденных
Следующее необходимое действие — нанесение геля на область исследования (малый, большой роднички или затылочное отверстие). Гель необходим для улучшения проводимости ультразвуковых волн и уменьшения количества воздуха между кожей и датчиком, из-за ухудшения проводимости волн в газообразной среде. Затем начинается сама нейросонография головы у новорожденного ребенка, во время которого врач-диагност будет изменять положение датчика и частоту ультразвуковых волн, дабы установить необходимую глубину видимости. В процессе может возникнуть необходимость в использовании височной области в качестве поверхности для исследования.
Расшифровка и оценка результатов УЗИ головы у новорожденных детейОценкой результатов полученных в ходе УЗИ головы новорожденного занимается лечащий врач невропатолог, но не диагност, выполнявший обследование. Сами результаты тяжело усреднить, ввиду высокой индивидуальности состояния нервной и других систем, в зависимости от доношенности и заболеваний ребенка, однако некоторые данные все же можно оценить самостоятельно. Естественно, что на нейросонографии все структуры мозга должны быть симметричны, а сама ткань — однородна, без включений. Ультразвуковое исследование выполняет замеры, ниже приведены ориентировочные нормы УЗИ головы новорожденного, однако более точную оценку может произвести исключительно детский невропатолог или нейрохирург.
Помимо корректной оценки результатов лечащий врач, в случае необходимости, назначит соответствующую терапию. При этом нельзя заострять свое внимание на некоторых признаках, а следует оценивать все в сумме, что и делает невропатолог. Ведь порой отклонение одного показателя считается нормой. Что показывает УЗИ головы у новорожденного
Некоторые рекомендации
Эффективность УЗИ головы у новорожденных детей сильно снижается, если оно делается в возрасте, когда роднички уже закрыты. Некоторые патологии все же можно обнаружить, но порой предпочтение отдается МРТ. Где сделатьНейросонографию головы новорожденного можно выполнить сразу же в роддоме, в стационарах, желательно после посещения невропатолога или нейрохирурга, который в направлении может сделать пометки для врача-диагноста. Еще выполнить исследование можно и в специализированных частных диагностических центрах. Если родители выбирают частный центр, то следует обращать внимание на наличие в нем хороших невропатологов. ЗаключениеСовременные методы ультразвукового исследования головного мозга, в том числе и у новорожденных, позволяют выполнить быстрое и эффективное обследование, которое полностью удовлетворяет требования выдвигаемые врачами. Кроме того, метод доступен практически каждому и может быть выполнен как платно, так и бесплатно.
Лечение не всегда заключается в консервативной и физиотерапии, часто приходится прибегать к оперативным вмешательствам, которые выполняют нейрохирурги. Стоит помнить, что исследование лучше всего проводить тогда, когда большой родничок еще открыт, ведь в поздних сроках нужно прибегнуть к МРТ, проведение которого требует введение наркоза. ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ: Загрузка... 
УЗИ головного мозга у грудничка: норма, фото и видео-инструкция Головной мозг является важнейшим органом, отвечающим за работу нервной системы и других органов. Поскольку у новорожденных детей развитие протекает стремительно, надо внимательно наблюдать за этим процессом. УЗИ выявляет нарушения и отклонения от нормы состояния мозга, врач может дать полную оценку кровотоку и сосудам. У некоторых детей нарушения могут быть связаны с самыми разными факторами, и если обнаружить их в раннем возрасте, есть шанс исправить положение. Что такое УЗИ головного мозга Метод исследования головного мозга ультразвуком стал практиковаться не так давно, но быстро завоевал популярность. Врач проводит исследование при помощи специального аппарата, и может получить информацию не только о сосудах, но детально исследовать желудочки головного мозга и даже структуру черепа. УЗИ головного мозга у новорожденных проводят до того, пока у них не зарос родничок. Других подобных методов обследования детей в раннем возрасте нет. Бояться, что ультразвук навредит малышу, не нужно. Не было зафиксировано возникновения неприятных последствий после применения процедуры, а вот положительные результаты есть. Вовремя замеченные осложнения работы мозга при помощи нейросонографии можно купировать, назначив соответствующее лечение. Показания для исследования Исследования такого рода проводят не всем новорожденным, а только тем, у кого есть для этого показания. Обычно врач назначает УЗИ, если были проблемные роды и ребенок мог получить травму. Успешно обнаруживают различные аномалии, если есть на них подозрение. Этот метод исследования позволяет обнаружить опухоли головного мозга. Через родничок проводить исследование новорожденных проще, а после того, как он зарастет, увидеть ничего не получится. Именно по этой причине нельзя затягивать, если показан ультразвук, ведь упущенное время может стоить здоровья или жизни ребенка. Врач проводит УЗИ только до одного года по назначению невропатолога, но иногда данную процедуру предлагают провести всем новорожденным, даже если нет никаких оснований, чтобы ее провести. Обязательно делать ультразвук головного мозга детям по следующим показаниям:
Невропатолог может назначить исследование ребенку, если есть признаки заболеваний, связанных с неврологией. Подготовка грудничка к УЗИ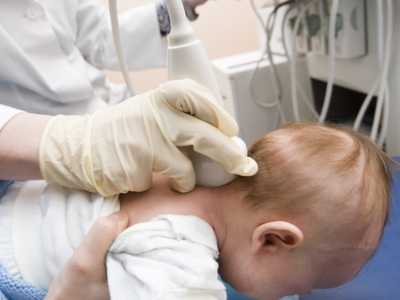 Нейросонография проводится через роднички новорожденного. Обычно у ребенка остается только один - самый большой, остальные же затягиваются. Поскольку оставшийся родничок затянется только к концу первого года жизни, исследование нужно проводить как можно раньше. Готовиться к УЗИ головного мозга ребенку никак не нужно. Причем, малыш может делать в момент процедуры что угодно: спать и бодрствовать. Расшифровка будет точной и покажет, в каком состоянии находятся желудочки головного мозга. Но если вам нужно сделать новорожденному еще и исследование сосудов мозга, не кормите его примерно пару часов до процедуры. Это единственная рекомендация, так как больше нет никаких особенных требования для проведения УЗИ новорожденного. Как проводится исследование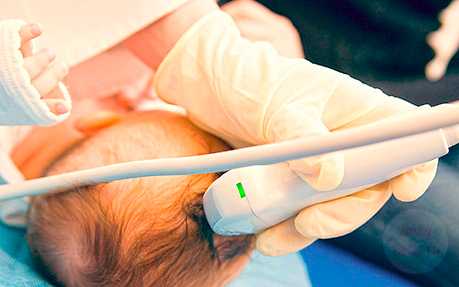 Исследование головного мозга у новорожденных проводить легко. Этот метод не требует от малыша особого поведения, главное, чтобы ему было как можно меньше месяцев, а родничок еще не зарос. Если первая расшифровка покажет тревожный результат, можно проводить УЗИ повторно, чтобы наблюдать за динамикой развития и лечения. Для детей, находящихся в критическом положении, этот метод является настоящим спасением. Таким новорожденным УЗИ делают практически ежедневно, не нося никакого вреда. В отличии от рентгена ультразвук безвреден. Исследование врач проводит только через мягкую область головы. Как правило, это большой родничок, но подходит и передний или другие области, которые еще не успели затянуться и затвердеть. На экране отображаются данные, по которым врач определяет состояние структур головного мозга. Так как в неподвижности необходимости нет, ребенка можно поворачивать так, как надо. Если необходимо посмотреть затылочную часть, можно спокойно согнуть голову, при этом процедура не нарушится. Расшифровка УЗИ сравнивается с конкретными нормами, поэтому врач, который проводит УЗИ, может точно сказать, есть ли отклонения от нормы у ребенка.Расшифровка результатов Большое значение имеет конечный результат исследования головного мозга. Чтобы расшифровка УЗИ была точной, нужно проводить исследование на качественном и современном оборудовании, а оценить результаты должен высококвалифицированный врач. Только от этого зависит, насколько верным будет результат. Неопытный специалист может упустить что-то важное, а так как проводить процедуру можно только в течение нескольких месяцев, пока ребенку не исполнился год, подобные ошибки могут быть чреваты опасными последствиями. Лучше перестраховаться и сделать еще одно УЗИ у другого врача, если есть сомнения, что результат расшифровки является не полным. Этот метод исследования позволяет обнаружить:
Это далеко не все проблемы, которые может показать УЗИ мозга у грудничка, но если расшифровка УЗИ головного мозга была сделана верно, результат покажет, как действовать дальше. Быть может, придется наблюдать малыша еще несколько месяцев, чтобы убедиться в отсутствии угрозы. Плюсы и минусы УЗИ головного мозгаПреимущества УЗИ головного мозга грудничка очевидны. Во-первых, эта процедура недорогая и доступна практически каждому. Во-вторых, для ее проведения не требуется подготовка. Ребенок не чувствует боли во время процесса, ему не нужно ставить наркоз или проводить какие-либо другие манипуляции. Главным преимуществом УЗИ головного мозга является быстрое получение результатов исследования. Расшифровка показывает всю необходимую информацию, более того, этот метод обследования мягких тканей считается единственно возможным. Самые опасные заболевания мозга у грудничков легко обнаружить при помощи этой процедуры, но стоит помнить, что гарантировать ничего не может даже ультразвуковой аппарат. Это один из минусов метода, хотя в остальном он незаменим. Подтвердить или опровергнуть поставленный диагноз можно, пройдя дополнительное обследование. Еще одно преимущество УЗИ заключается в возможности наблюдать за течением болезни, за динамикой его развития или, наоборот, излечении. Безвредность метода позволяет пользоваться им столько месяцев подряд, сколько нужно, пока ребенку не исполнился год. Из этого вытекает еще один недостаток – невозможность сделать УЗИ взрослому человеку или ребенку, у которого родничок затянулся костной тканью. В целом же, эта методика не имеет равных, и ее применяют по всему миру. УЗИ головного мозга у новорожденных нормы и расшифровкаУЗИ головного мозга, или нейросонографией принято называть метод исследования мозга и его структур, которые расположены в полости черепа, при помощи ультразвука. В большинстве случаев ультразвуковая диагностика предназначена для 1-3 месячных детей, у которых имеется открытый родничок или швы, сквозь которые ультразвук попадает в полость черепа. Нейросонография направлена на оценивание состояния, наличия определенных дефектов или же патологических образований (кисты, гематомы пр.), размеров его отдельных частей после травм головы.
Почему данная процедура рекомендована преимущественно для детей от 1-3 месяцев до года?У детей в возрасте от 1- 3 месяцев и до года кости черепа еще не полностью сформированы и в связи с этим не совсем плотно примыкают друг к другу, образовывая некие «окна» в УЗИ практике их называют родничками.
Ультразвуковые волны без труда проникают через кожу головы, но не способны пройти сквозь кости. В связи с этим, провести исследование взрослому человеку не имеется возможности, поскольку кости черепа в этом возрасте расположены друг к другу довольно плотно и не пропускают ультразвук. В большинстве случаев ультразвуковая диагностика выполняется сквозь передний родничок, который расположен между лобной и теменной костями. Исследование может быть выполнено через боковые роднички (височная область) затылочное отверстие, которое расположено под затылочной костью. Как необходимо проводить диагностику?Нейросонография – практически безвредный метод исследования, его назначают с самого рождения, для него не требуется специальная подготовка, введение наркоза, и прочее. Нейросонография новорожденного представляет собой современный метод исследования, у которого отсутствуют побочные эффекты и противопоказания. Сделать УЗИ головного мозга необходимо в тех случаях если у ребенка отмечаются судороги, явления асфиксии и имеется родовая травма. Следует отметить, что данная процедура у младенца является недорогой, полезной и безвредной процедурой, которая не представляет никакой опасности и ее можно проводить начиная от 1- 3 месяцев до года. Сделать УЗИ головного мозга необходимо и при пороках развития нервной системы и при менингите и даже при слишком быстром темпе роста головы ребенка. Эти данные позволят специалисту – невропатологу не только поставить правильный диагноз, но и дать объективную оценку всему увиденному. Кроме этого, УЗИ для детей от 1- 3 месяцев не требует применения наркоза и позволяет контролировать процесс лечения. В каких случаях рекомендуется проводить нейросонографию новорожденного?УЗИ головного мозга необходимо проводить, начиная с 1 – 3 месяцев до достижения года. В этот период жизни такое исследование необходимо для подтверждения либо опровержения факта наличия каких-либо структурных патологий в головном мозгу. С целью наблюдения за некоторыми образованиями, которые расположены в полости черепа, необходимо провести несколько исследований с интервалом в 1–3 месяца. Проведение УЗИ головного мозга необходимо для всех новорожденных, в том числе для недоношенных детей с низкой массой тела, а также для детей с необычной формой головы. Нейросонография для детей от 1 до 3 месяцев необходима и для установления конкретного диагноза при различных неврологических заболеваниях, например, судорожная готовность, мышечная слабость и задержка психомоторного развития.
С помощью ультразвуковой диагностики можно выявить огромное количество изменений в структуре, ведь многие заболевания протекают под видом клеточных, генетических и биохимических нарушений.
Нейросонография новорожденных (1-3 месяца) — это дополнительный метод исследования. Если говорить о его результатах, то оцениваются они только в совокупности с данными других исследований. Полагаться на результаты данного метода диагностики и назначать соответственное лечение некорректно, поскольку расшифровка нейросонографии не является конкретным диагнозом. Поэтому при выявлении каких-либо патологий требуется пройти дополнительный ряд исследований для подтверждения диагноза. Какими должны быть нормы исследования?Нейросонография является методом выявления видимых структурных изменений в мозговых тканях, его оболочке и прочих внутричерепных образованиях. Исходя из этого, «нормы» нейросонографии у новорожденных – это отсутствие признаков патологических изменений, которые могут быть выявлены при помощи УЗИ. Понятия «нормы» и «патологические изменения» в области нейросонографии у новорожденных (1-3 месяца) и детей до года относятся к достаточно сложной области медицины, поэтому специалист описывает увиденное при помощи специальных неврологических терминов. Интерпретация, то есть расшифровка данных УЗИ головного мозга должна проводиться только квалифицированным специалистом- невропатологом. УЗИ головы новорожденного в нормеПримечание. Наведите курсор на изображения для выделенной анатомии.
УЛЬТРАЗВУК ПРОТОКОЛА НЕОНАТАЛЬНОЙ ГОЛОВКИПОКАЗАНИЯ
ОГРАНИЧЕНИЯ Если передний родничок очень маленький или закрыт, ваша видимость будет уменьшена или полностью скроена.Даже при большом родничке периферические отделы головного мозга не видны. ВЫБОР ОБОРУДОВАНИЯ И ТЕХНИКАЗонды:
Окружающая среда:
ТЕХНИКА СКАНИРОВАНИЯ
ЧТО СМОТРЕТЬ:
САГИТТАЛЬНОЕ
КОРОНАЛЬНЫЙ
ИЗМЕРЕНИЯ
ОСНОВНОЕ ИЗОБРАЖЕНИЕ ЖЕСТКОГО КОПИРОВАНИЯСерия неонатальных головок должна включать последовательные изображения в корональном направлении от переднего к заднему и сагиттально от средней линии слева и справа.
Лихорадка и высокая температура у детей и младенцев - когда обратиться к врачуначало содержания6-минутное чтение БОЛЬШЕ О ПРОБЛЕМАХ И ГРИППЕ
На этой страницеЛихорадка довольно часто встречается у маленьких детей и обычно легкая. Иногда причины повышения температуры требуют неотложного внимания, но в большинстве случаев с ними можно справиться дома. Что такое жар?Лихорадка - это температура 38,5 ° C или выше. У ребенка младше 3 месяцев повышается температура, если его температура превышает 38 ° C. Лихорадка - один из способов борьбы с инфекцией. Может развиваться медленно, в течение нескольких дней, или может очень быстро подняться температура. Обычно это не имеет ничего общего с болезнью, вызывающей жар. Если лицо вашего ребенка горячее на ощупь, и он покраснел или покраснел, возможно, у него высокая температура.Вы можете проверить их температуру с помощью термометра. Нормальная температура у детей составляет от 36,5 ° C до 38 ° C, хотя это зависит от человека, его возраста, того, чем они занимаются, времени суток и части тела, в которой вы измеряете температуру. Температура тела обычно самая низкая в ранние утренние часы и самая высокая во второй половине дня и ранним вечером. Что вызывает жар у детей?Инфекции - самая частая причина лихорадки у детей.Большинство из них вызывается вирусами, вызывающими простуду, инфекции верхних дыхательных путей и распространенные детские инфекционные заболевания. Эти инфекции не длятся долго и обычно не требуют лечения. Некоторые инфекции вызываются бактериями и требуют лечения антибиотиками. К ним относятся определенные инфекции уха и горла, инфекции мочевыводящих путей, пневмония и инфекции крови. Вам необходимо обратиться к врачу, если вы считаете, что у вашего ребенка есть какая-либо из этих инфекций. Существуют и другие, относительно необычные причины лихорадки.К ним относятся аллергические реакции на лекарства или вакцины, хроническое воспаление суставов, некоторые опухоли и желудочно-кишечные заболевания. Каковы признаки и симптомы лихорадки?Лихорадка сама по себе редко бывает вредной. Но высокая температура может вызывать у вашего ребенка дискомфорт - у него может быть озноб или дрожь, когда температура повышается, и он может потеть, когда она падает. Иногда у них может развиться легкое обезвоживание, если они теряют много жидкости из-за лихорадки и не восполняют ее. Фебрильные судорогиЛихорадочные судороги - это припадки, возникающие из-за жара. Они встречаются примерно у 1 из 30 детей в возрасте лет.признаков аутизма у четырехлетнего ребенка: симптомы, диагностика и лечениеВрачи диагностируют аутизм у детей, наблюдая за их игрой и взаимодействуя с другими. Есть определенные этапы развития, которых большинство детей достигают к 4 годам, например, беседа или рассказывание истории. Если у вашего 4-летнего ребенка есть признаки аутизма, ваш врач может направить вас к специалисту для более тщательного обследования. Эти специалисты будут наблюдать за вашим ребенком, когда он играет, учится и общается.Они также расспросят вас о поведении, которое вы заметили дома. Хотя идеальный возраст для диагностики и лечения симптомов аутизма - 3 года и младше, чем раньше ваш ребенок получит лечение, тем лучше. В соответствии с Законом об образовании лиц с ограниченными возможностями (IDEA) все штаты обязаны предоставлять адекватное образование детям школьного возраста с проблемами развития. Обратитесь в местный школьный округ, чтобы узнать, какие ресурсы доступны для детей дошкольного возраста.Вы также можете взглянуть на это справочное руководство от Autism Speaks, чтобы узнать, какие услуги доступны в вашем штате. Анкета по аутизмуМодифицированный контрольный список для выявления аутизма у детей ясельного возраста (M-CHAT) - это инструмент скрининга, который родители и опекуны могут использовать для выявления детей, у которых может быть аутизм. Этот вопросник обычно используется для детей младшего возраста до 2 1/2 лет, но может быть действителен и для детей до 4 лет. Он не предлагает диагноза, но может дать вам представление о том, где находится ваш ребенок. Если оценка вашего ребенка в этом контрольном списке предполагает, что у него может быть аутизм, обратитесь к врачу вашего ребенка или специалисту по аутизму. Они могут подтвердить диагноз. Имейте в виду, что этот вопросник часто используется для детей младшего возраста. Ваш четырехлетний ребенок может войти в нормальный диапазон с помощью этого вопросника и по-прежнему иметь аутизм или другое нарушение развития. Лучше отвести их к врачу. Такие организации, как Autism Speaks, предлагают эту анкету онлайн. .Причины, методы лечения и время обращения к врачуЛихорадка у младенцев - обычное дело для воспитателей, хотя сама по себе лихорадка не опасна. Повышенная температура означает, что организм ребенка борется с инфекцией. Когда лихорадка вызывает беспокойство и как вы можете утешить ребенка с лихорадкой? Воспитатели могут волноваться, когда заметят, что у ребенка жар, хотя он является признаком здоровой иммунной системы. У новорожденных, однако, более уязвимые тела, и высокая температура может сигнализировать о серьезной инфекции. В этой статье мы рассмотрим причины повышения температуры тела у младенцев, что это означает и когда обратиться к врачу. Также мы обсуждаем, как ухаживать за малышом с высокой температурой. Поделиться на PinterestМладенец с лихорадкой может и не болеть, так как младенцы менее способны регулировать температуру своего тела.При измерении температуры ребенка люди могут использовать ректальный термометр для получения наиболее точных результатов. Температура у ребенка зависит от способа измерения температуры:
Сама по себе лихорадка не обязательно свидетельствует о серьезном заболевании. Если поведение ребенка нормальное, скорее всего, с ним все будет в порядке. Однако, если у ребенка в возрасте до 3 месяцев при ректальном приеме температура поднимается выше 100,4 ° F, лицо, осуществляющее уход, должно вызвать врача. Степень жара не всегда коррелирует с тем, насколько болен ребенок. Температура тела младенцев может повышаться по многим причинам, кроме болезни, включая продолжительный плач, сидение на палящем солнце или время за игрой. Их температура также может немного повыситься во время прорезывания зубов. Ни один из этих факторов не вызывает лихорадку. Нормальная температура для младенцев зависит от их возраста:
Нормальные диапазоны температуры тела у взрослых, детей и младенцев различаются. Тело ребенка менее способно регулировать температуру, чем тело взрослого, а это значит, что ему может быть труднее остыть во время лихорадки. Их тела от природы теплее, чем у взрослых, потому что они более метаболически активны, что генерирует тепло. Лихорадка - это симптом болезни, а не сама болезнь. У детей повышается температура, когда их иммунная система борется с инфекцией. Общие причины лихорадки у младенцев включают: У младенцев также может развиться лихорадка после травмы кожи.Обычно это означает наличие инфекции. В редких случаях тепловые заболевания могут вызывать повышение температуры у младенцев. Младенцы менее эффективно контролируют температуру тела, чем взрослые, поэтому они более уязвимы к очень жаркой погоде. Одевать младенцев в подходящую по погоде одежду, защищать их от палящего солнца и держать их дома в очень жаркую погоду поможет регулировать температуру их тела. Поделиться на PinterestВрач может порекомендовать антибиотики для лечения причины повышения температуры тела у ребенка.Некоторых родителей беспокоит, что лихорадка опасна, но почти никогда. Лихорадка до 105 ° F является обычным явлением у младенцев и детей, температура которых часто намного выше, чем у взрослых. Высокая температура - это просто признак того, что ребенок борется с инфекцией. Основная инфекция может быть опасной, и многие инфекции требуют антибиотиков или другого лечения, но сама по себе температура является лишь симптомом. Лечение лихорадки не избавит от инфекции.Вместо этого лица, осуществляющие уход, должны рассматривать лихорадку как признак того, что иммунная система ребенка борется с инфекцией. По этой причине им следует внимательно следить за своим ребенком на предмет признаков осложнений. Инфекции могут быть более опасными для новорожденных, поэтому очень важно обратиться к врачу при повышении температуры или других признаках инфекции у очень маленьких детей, таких как затрудненное дыхание или сильная заложенность носа. Некоторые родители могли слышать истории о лихорадке, вызывающей повреждение мозга. Это может произойти, только если температура поднимется выше 107 ° F, что бывает очень редко.Когда температура ниже этого числа, нет необходимости принимать радикальные меры, такие как ледяные ванны, чтобы снизить температуру у ребенка. У 2–5 процентов детей в возрасте от 6 месяцев до 5 лет жар может вызвать приступ. Эти припадки могут вызывать беспокойство, но обычно они не опасны. Врачи называют их фебрильными припадками. Лихорадочные припадки не вызывают повреждения головного мозга и не повышают риск эпилепсии у ребенка. Даже длительные приступы или те, которые длятся более 15 минут, обычно дают хороший результат.Однако длительные судороги могут означать, что у ребенка выше вероятность развития эпилепсии. Самый большой риск фебрильных судорог заключается в том, что ребенок может упасть, удариться головой или получить аналогичную травму. Воспитатели должны следить за детьми во время припадка, чтобы предотвратить травму, и сообщать о любых припадках врачу. Американская академия педиатрии рекомендует, чтобы лица, осуществляющие уход, наблюдали за детьми на предмет признаков болезни и устраивали их малышам комфортно, а не лечить саму лихорадку. Для ухода за ребенком с лихорадкой:
Позвоните к врачу или обратитесь за медицинской помощью, если у ребенка высокая температура и одно из следующих событий:
Обратитесь в отделение неотложной помощи при высокой температуре, если:
Повышение температуры тела у новорожденного может быть признаком серьезного заболевания. Новорожденные более уязвимы для инфекций, поэтому важно серьезно относиться к любым признакам того, что у новорожденного есть инфекция. Позвоните врачу, если у новорожденного поднялась температура или появились другие признаки болезни. Одна из самых больших проблем новорожденных - респираторные заболевания. Новорожденные дышат через нос больше, чем младенцы и дети старшего возраста, поэтому заложенность носа может затруднить дыхание. У них также есть более мелкие дыхательные пути. Недостаток кислорода может серьезно повредить новорожденному. Если у ребенка проблемы с дыханием, обратитесь к врачу, даже если у него снизится температура. Признаки того, что у новорожденного затруднено дыхание, включают:
Если у ребенка проблемы с дыханием и жар, его следует немедленно доставить в отделение неотложной помощи. У маленьких детей и младенцев иногда бывает высокая температура, но в остальном они ведут себя нормально. Опекуны могут использовать поведение ребенка как сигнал. Если ребенок выглядит здоровым, но у него высокая температура, скорее всего, болезнь легкая и скоро пройдет. Летаргия, чрезмерный плач и другие признаки серьезного заболевания необходимо решать, даже если температура у ребенка довольно низкая. Лихорадка означает, что иммунная система усиленно борется с инфекцией. Лицам, осуществляющим уход, не нужно лечить саму лихорадку, но они могут утешить ребенка и вместо этого лечить симптомы.Лица, осуществляющие уход, не уверены, серьезны ли симптомы у ребенка, должны позвонить своему врачу. .Что нормально, что нужно оценитьТипичный двухлетний ребенок может сказать около 50 слов и говорить предложениями из двух или трех слов. К 3 годам их словарный запас увеличивается примерно до 1000 слов, и они говорят предложениями из трех и четырех слов. Если ваш малыш не достиг этих этапов, у него может быть задержка речи. Контрольные этапы развития помогают оценить успехи вашего ребенка, но это всего лишь общие рекомендации. Дети развиваются своим темпом. Если у вашего ребенка задержка речи, это не всегда означает, что что-то не так.Возможно, у вас просто поздно распустившийся цветочек, который мгновенно заговорит вам на ухо. Задержка речи также может быть связана с потерей слуха или основными неврологическими нарушениями или нарушениями развития. Многие типы задержки речи можно эффективно лечить. Продолжайте читать, чтобы узнать о признаках задержки речи у детей ясельного возраста, методах раннего вмешательства и о том, как вы можете помочь. Чем отличаются задержки речи и языкаХотя их часто трудно отличить друг от друга - и их часто называют вместе - есть некоторые различия между задержкой речи и языковой задержкой. Речь - это физический акт произнесения звуков и произнесения слов. Малыш с задержкой речи может попробовать, но у него возникнут проблемы с формированием правильных звуков для составления слов. Задержка речи не связана с пониманием или невербальным общением. Задержка речи включает понимание и общение, как вербально, так и невербально. Малыш с задержкой речевого развития может издавать правильные звуки и произносить некоторые слова, но он не может составлять фразы или предложения, которые имеют смысл. Им может быть трудно понимать других. У детей может быть задержка речи или задержка речи, но эти два условия иногда перекрываются. Если вы не знаете, какой из них может быть у вашего ребенка, не волнуйтесь. Необязательно проводить различие, чтобы пройти обследование и начать лечение. Речевые и языковые навыки начинаются с воркования младенца. По прошествии месяцев, казалось бы, бессмысленный лепет превращается в первое понятное слово. Задержка речи - это когда ребенок не достигает стандартных этапов развития речи.Дети прогрессируют в соответствии с их собственной временной шкалой. Если вы немного опоздаете с разговором, это не обязательно означает, что возникла серьезная проблема. Что типично для трехлетнего ребенка?Типичный трехлетний ребенок может:
Люди, которые проводят больше всего времени с малышом, как правило, лучше всего их понимают.Примерно от 50 до 90 процентов трехлетних детей могут говорить достаточно хорошо, чтобы незнакомцы могли их понять большую часть времени. Если ребенок не воркует или не издает других звуков в 2 месяца, это может быть самым ранним признаком задержки речи. К 18 месяцам большинство младенцев могут использовать простые слова, такие как «мама» или «дада». Признаки задержки речи у детей старшего возраста:
Задержка речи может означать, что их расписание немного отличается, и они наверстают упущенное.Но задержка речи или языка также может кое-что сказать об общем физическом и интеллектуальном развитии. Вот несколько примеров. Проблемы со ртомЗадержка речи может указывать на проблемы со ртом, языком или небом. В состоянии, которое называется анкилоглоссия (уздечка языка), язык соединяется со дном рта. Это может затруднить создание определенных звуков, в частности: Уздечка языка также может затруднить кормление грудью младенцев. Речевые и языковые расстройстваУ трехлетнего ребенка, который может понимать и невербально общаться, но не может произнести много слов, может быть задержка речи.У того, кто может сказать несколько слов, но не может сформулировать их в понятные фразы, может возникнуть языковая задержка. Некоторые речевые и языковые расстройства связаны с функцией мозга и могут указывать на нарушение обучаемости. Одна из причин задержки речи, языка и других задержек в развитии - преждевременные роды. Детская апраксия речи - это физическое расстройство, из-за которого трудно формировать звуки в правильной последовательности для образования слов. Это не влияет на невербальное общение или понимание языка. Потеря слухаМалыш, который плохо слышит или слышит искаженную речь, скорее всего, будет иметь трудности с формированием слов. Одним из признаков потери слуха является то, что ваш ребенок не узнает человека или объект, когда вы его называете, но делает это, если вы используете жесты. Однако признаки потери слуха могут быть очень незаметными. Иногда задержка речи или языка может быть единственным заметным признаком. Отсутствие стимуляцииМы учимся говорить, чтобы вступить в разговор.Трудно уловить речь, если с вами никто не общается. Окружающая среда играет решающую роль в развитии речи и языка. Жестокое обращение, пренебрежение или отсутствие вербальной стимуляции могут помешать ребенку достичь вех в развитии. Расстройство аутистического спектраРечевые и языковые проблемы очень часто наблюдаются при расстройстве аутистического спектра. Другие признаки могут включать:
неврологические проблемыНекоторые неврологические расстройства могут воздействуют на мышцы, необходимые для речи.К ним относятся: В случае церебрального паралича потеря слуха или другие нарушения развития также могут влиять на речь. Умственная отсталостьРечь может задерживаться из-за умственной отсталости. Если ваш ребенок не говорит, возможно, это связано с когнитивной проблемой, а не с неспособностью формировать слова. Поскольку малыши прогрессируют по-разному, бывает сложно отличить задержку от речевого или языкового расстройства. От 10 до 20 процентов детей в возрасте 2 лет опаздывают с развитием речи, а вероятность попадания в эту группу мужчин в три раза выше.У большинства из них фактически нет речевых или языковых расстройств, и их догоняют к 3 годам. Ваш педиатр задаст вопросы о речевых и языковых возможностях вашего малыша, а также о других этапах его развития и поведении. Они исследуют рот, нёбо и язык вашего ребенка. Они также могут захотеть проверить слух вашего малыша. Даже если кажется, что ваш ребенок реагирует на звуки, возможна потеря слуха, из-за которой слова звучат нечетко. В зависимости от первоначальных выводов ваш педиатр может направить вас к другим специалистам для более тщательного обследования.Сюда могут входить:
логопедияПервая линия лечения - это логопедия. Если речь является единственной задержкой в развитии, возможно, это единственное необходимое лечение. Предлагает отличный обзор. При раннем вмешательстве ваш ребенок может иметь нормальную речь к моменту поступления в школу. Речевая терапия также может быть эффективной как часть общего плана лечения, когда есть другой диагноз.Логопед будет работать непосредственно с вашим ребенком, а также расскажет, как ему помочь. Услуги раннего вмешательстваИсследования показывают, что задержка речи и языка в возрасте от 2 1/2 до 5 лет может привести к затруднениям с чтением в начальной школе. Задержка речи также может привести к проблемам с поведением и социализацией. Если врач поставит диагноз, ваш трехлетний ребенок может иметь право на получение услуг раннего вмешательства до того, как пойдет в школу. Лечение основного состоянияКогда задержка речи связана с основным заболеванием или возникает с сопутствующим заболеванием, важно также решить эти проблемы.Это может включать: Вот несколько способов поощрения речи вашего малыша:
Вполне может быть, что все в порядке, и ваш ребенок доберется до этого в свое время.Но иногда задержка речи может сигнализировать о других проблемах, таких как потеря слуха или другие задержки в развитии. В таком случае лучше всего вмешаться на раннем этапе. Если ваш ребенок не достигает основных этапов развития речи, запишитесь на прием к педиатру. А пока продолжайте говорить, читать и петь, чтобы стимулировать речь вашего малыша. Задержка речи у малышей означает, что они еще не достигли рубежа в речи для определенного возраста. Иногда задержка речи возникает из-за основного состояния, которое требует лечения.В этих случаях речевую или языковую терапию можно использовать в сочетании с другими методами лечения. Многие малыши говорят раньше или позже среднего, так что это не всегда вызывает беспокойство. Если у вас есть вопросы по поводу речи или языковых способностей вашего ребенка, обратитесь к его педиатру. В зависимости от своих выводов они могут направить вас к соответствующим ресурсам. Раннее вмешательство по поводу задержки речи может заставить вашего трехлетнего ребенка вовремя пойти в школу. .Гиперактивный мочевой пузырь у детей: причины, диагностика и лечениеГиперактивный мочевой пузырь Гиперактивный мочевой пузырь (ГАМП), особый тип недержания мочи, является распространенным заболеванием в детстве, определяемым внезапным и неконтролируемым позывом к мочеиспусканию. Это может привести к несчастным случаям в течение дня. Родители также могут спросить ребенка, нужно ли ему в туалет. Даже если ребенок говорит «нет», через несколько минут ему срочно нужно пойти. ГАМП - это не то же самое, что ночное недержание мочи или ночной энурез.Ночное недержание мочи встречается чаще, особенно у маленьких детей. Симптомы автономной адресной книги могут мешать ребенку выполнять повседневные обязанности. Важно терпеливо и с пониманием реагировать на дневные аварии. Эти случаи часто могут повлиять на социальное и эмоциональное развитие ребенка. Другие физические осложнения ГАМП у детей:
Если вы подозреваете, что у вашего ребенка ГАМП, обратитесь к врачу. .В большинстве случаев автономная адресная книга со временем исчезает. Если нет, существуют методы лечения и домашние меры, которые помогут вашему ребенку преодолеть это состояние или справиться с ним. Очень распространено недержание мочи у детей до 3 лет. Большинство детей смогут контролировать свой мочевой пузырь после того, как им исполнится 3 года, но этот возраст все еще может варьироваться. ГМП часто не диагностируют, пока ребенку не исполнится 5 или 6 лет. К 5 годам более 90 процентов детей могут контролировать мочу в течение дня. Ваш врач может не диагностировать ночное недержание мочи, пока вашему ребенку не исполнится 7 лет. Ночное недержание мочи поражает 30 процентов 4-летних детей. Этот процент уменьшается с каждым годом по мере взросления детей. Около 10 процентов 7-летних, 3 процента 12-летних и 1 процент 18-летних все еще будут мочиться в постель ночью. Наиболее частым симптомом ГАМП у детей является позыв к туалету чаще, чем обычно. Обычная привычка ходить в туалет - это от четырех до пяти поездок в день. При ГАМП мочевой пузырь может сокращаться и вызывать ощущение потребности в мочеиспускании, даже если он не наполнен.Ваш ребенок не может прямо сказать вам, что у него есть влечение. Обратите внимание на такие признаки, как ерзание на сиденье, танцы или прыжки с одной ноги на другую. Другие признаки могут включать:
Реже у вашего ребенка может наблюдаться мочеиспускание, особенно когда он активен или когда чихание. Ночное недержание мочиНочное недержание мочи возникает, когда ребенок не может контролировать свое мочеиспускание ночью.Это тип дисфункции, который может сопровождать гиперактивный мочевой пузырь, но обычно не связан с ним. Ночное недержание мочи считается нормальным, если оно возникает у детей в возрасте до 5 лет. У детей старшего возраста это состояние называется дисфункциональным мочеиспусканием, если оно сопровождается запорами и фекальными нарушениями. Существует несколько возможных причин автономной адресной книги. Некоторые причины зависят от возраста ребенка. Например, у детей от 4 до 5 лет причиной может быть:
Другие причины у детей любого возраста могут включать:
У некоторых детей это может быть задержка созревания и в конечном итоге пройдет прочь с возрастом.Но поскольку сокращения мочевого пузыря контролируются нервами, вполне возможно, что ГАМП может быть вызвано неврологическим расстройством. Ребенок также может научиться намеренно задерживать мочу, что может повлиять на его способность полностью опорожнять мочевой пузырь. Долгосрочными последствиями этой привычки могут быть инфекции мочевыводящих путей, учащенное мочеиспускание и повреждение почек. Обратитесь к врачу, если вас беспокоит, что ГАМП у вашего ребенка не исчезла сама по себе. Запишитесь на прием к педиатру для осмотра, если у вашего ребенка есть признаки ГАМП.Это особенно верно, если вашему ребенку 7 лет и старше. У большинства детей этого возраста будет контроль мочевого пузыря. Когда вы обратитесь к врачу, он захочет осмотреть вашего ребенка и выслушать историю симптомов. Ваш врач также может проверить наличие запора и взять образец мочи для анализа на наличие инфекции или других аномалий. Вашему ребенку также может потребоваться пройти тестирование на мочеиспускание. Эти тесты могут включать в себя измерение объема мочи и всего, что осталось в мочевом пузыре после мочеиспускания, или измерение скорости потока.В некоторых случаях ваш врач может захотеть сделать УЗИ, чтобы определить, могут ли быть причиной структурные проблемы мочевого пузыря. OAB обычно уходит, когда ребенок становится старше. По мере роста ребенка:
Переобучение мочевого пузыряВаш педиатр, скорее всего, сначала предложит немедицинские стратегии, такие как переобучение мочевого пузыря. Переобучение мочевого пузыря означает соблюдение графика мочеиспускания и попытки помочиться независимо от того, есть ли у вас позыв к мочеиспусканию. Ваш ребенок научится постепенно обращать больше внимания на потребность своего тела в мочеиспускании. Это приведет к более полному опорожнению мочевого пузыря и, в конечном итоге, к более длительному мочеиспусканию. Пример расписания мочеиспускания: ходить в туалет каждые два часа.Этот метод лучше всего работает с детьми, которые имеют привычку часто бегать в туалет, но не всегда мочатся и у которых нет несчастных случаев. Другой вариант называется двойным мочеиспусканием, при котором повторяется попытка помочиться после первого раза, чтобы убедиться, что мочевой пузырь полностью опорожнен. Некоторые дети также реагируют на терапию, известную как биологическая обратная связь. Этот тренинг под руководством терапевта помогает ребенку научиться сосредотачиваться на мышцах мочевого пузыря и расслаблять их во время мочеиспускания. ЛекарстваВаш педиатр, вероятно, порекомендует лекарства, если немедицинские стратегии не помогут вашему ребенку. Если у вашего ребенка запор, врач может прописать ему слабительное. Если у вашего ребенка инфекция, также могут помочь антибиотики. Лекарства для детей помогают расслабить мочевой пузырь, что снижает частые позывы к мочеиспусканию. Примером является оксибутинин, побочные эффекты которого включают сухость во рту и запоры. Важно обсудить с врачом возможные побочные эффекты этих лекарств.ГМП может вернуться после того, как ребенок перестанет принимать лекарства. Домашние средства правовой защитыДомашние средства правовой защиты включают:
Понаблюдайте, когда и почему ваш ребенок попадает в дневные аварии. Системы вознаграждений могут помочь вернуть вашего ребенка к расписанию. Это также может помочь создать положительные ассоциации для общения, чтобы ваш ребенок чувствовал себя комфортно, сообщая вам, когда ему нужно уйти. Читайте дальше, чтобы узнать об 11 продуктах, которых следует избегать, если у вас ГАМП. . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
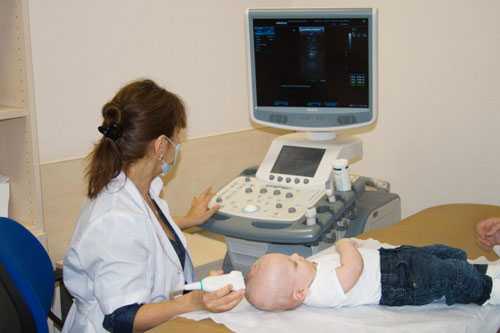
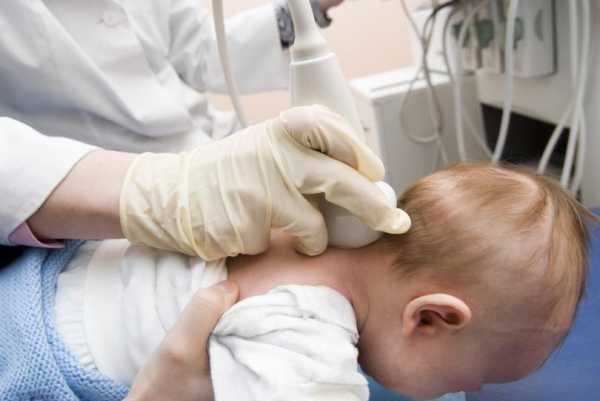


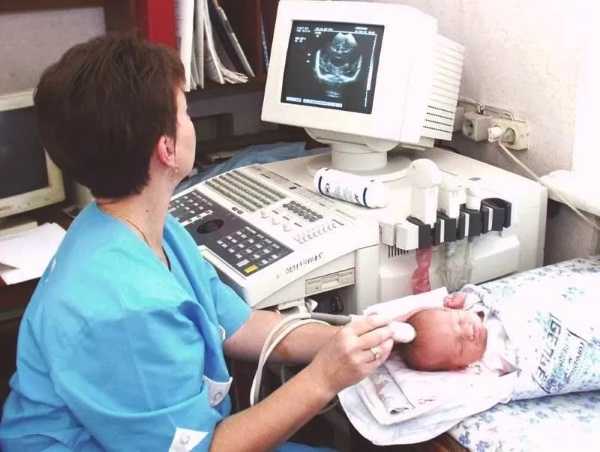
 УЗИ головы новорожденного, она же нейросонография (НСГ) — исследование состояния тканей и ситемы кровообращения головного мозга при помощи ультразвуковых волн. Этот диагностический метод позволяет получить максимально информативные данные в короткие сроки. Помимо скорости он обладает очень важными свойствами в диагностике заболеваний у новорожденных, да и вообще у детей в целом — безболезненностью и безвредностью. Безвредность обусловлена использованием ультразвуковых волн, ведь они не наносят какого-либо вреда организму, в отличии от многих других лучевых методов. Кроме того, многие неврологические больные относятся к числу нетранспортабельных, и для таких больных были созданы компактные мобильные УЗИ аппараты.
УЗИ головы новорожденного, она же нейросонография (НСГ) — исследование состояния тканей и ситемы кровообращения головного мозга при помощи ультразвуковых волн. Этот диагностический метод позволяет получить максимально информативные данные в короткие сроки. Помимо скорости он обладает очень важными свойствами в диагностике заболеваний у новорожденных, да и вообще у детей в целом — безболезненностью и безвредностью. Безвредность обусловлена использованием ультразвуковых волн, ведь они не наносят какого-либо вреда организму, в отличии от многих других лучевых методов. Кроме того, многие неврологические больные относятся к числу нетранспортабельных, и для таких больных были созданы компактные мобильные УЗИ аппараты. Все выше указанные причины характерны для новорожденных, то есть детей первых 28 дней жизни. Но также стоит понимать, что в некоторых ситуациях необходим мониторинг состояния ребенка и регулярные обследования, которые позволят определить наличие и прогрессирование болезни в более поздние сроки. В 1 месяц выполняют обследование у недоношенных детей и после проведенного кесаревого сечения. Также ему подвергаются дети с родовой травмой, подозрением на гидроцефалию, наличием судорог, рожденным в гипоксии, с наличием пороков других органов или самой ЦНС, ну и также в случае развития осложнений, вследствие других вышеописанных заболеваний, до месяца.
Все выше указанные причины характерны для новорожденных, то есть детей первых 28 дней жизни. Но также стоит понимать, что в некоторых ситуациях необходим мониторинг состояния ребенка и регулярные обследования, которые позволят определить наличие и прогрессирование болезни в более поздние сроки. В 1 месяц выполняют обследование у недоношенных детей и после проведенного кесаревого сечения. Также ему подвергаются дети с родовой травмой, подозрением на гидроцефалию, наличием судорог, рожденным в гипоксии, с наличием пороков других органов или самой ЦНС, ну и также в случае развития осложнений, вследствие других вышеописанных заболеваний, до месяца.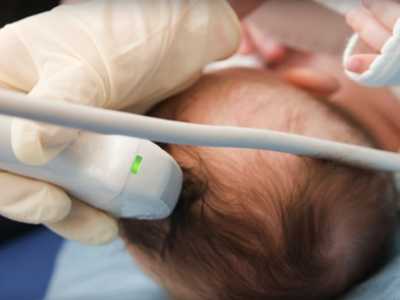 Делают УЗИ головы новорожденным детям без какой-либо подготовки, что позволяет произвести диагностику сразу же когда это необходимо. Ультразвуковое исследование головы у младенцев выполняется через большой или малый роднички, а если нужно рассмотреть заднюю черепную ямку, то используют затылочное отверстие. Так как ребенок, скорее всего, не будет спокойно лежать на кушетке, его нужно будет придерживать кому-то из родителей или медицинскому персоналу. Конечно же, если возможно, то лучше чтобы это были родители, ведь их прикосновения могут успокаивать ребенка.
Делают УЗИ головы новорожденным детям без какой-либо подготовки, что позволяет произвести диагностику сразу же когда это необходимо. Ультразвуковое исследование головы у младенцев выполняется через большой или малый роднички, а если нужно рассмотреть заднюю черепную ямку, то используют затылочное отверстие. Так как ребенок, скорее всего, не будет спокойно лежать на кушетке, его нужно будет придерживать кому-то из родителей или медицинскому персоналу. Конечно же, если возможно, то лучше чтобы это были родители, ведь их прикосновения могут успокаивать ребенка.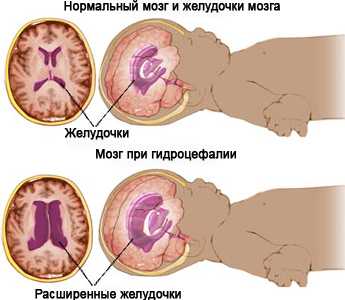 Практически всегда младенец попадает на УЗИ головы после направления со стороны педиатра, неонатолога или невропатолога, однако бывают случаи самообращения. В таком случае врач-диагност сообщает об обнаруженных отклонениях. После этого всегда необходимо обращаться к специалистам, так как самолечение в данном случае неприемлемо. Некоторые патологии центральной нервной системы, помимо лечения и профилактики, требуют отказа от некоторых из прививок, о которых родителей оповестит врач невропатолог.
Практически всегда младенец попадает на УЗИ головы после направления со стороны педиатра, неонатолога или невропатолога, однако бывают случаи самообращения. В таком случае врач-диагност сообщает об обнаруженных отклонениях. После этого всегда необходимо обращаться к специалистам, так как самолечение в данном случае неприемлемо. Некоторые патологии центральной нервной системы, помимо лечения и профилактики, требуют отказа от некоторых из прививок, о которых родителей оповестит врач невропатолог.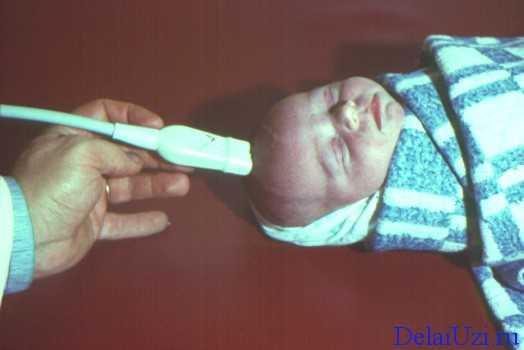 Современная медицина рекомендует назначать УЗИ головного мозга всем новорожденным (от 1-3 месяцев до достижения 1 года), это необходимо для того, чтобы полностью исключить вероятность тех патологических состояний, которые могут проявиться после закрытия родничка.
Современная медицина рекомендует назначать УЗИ головного мозга всем новорожденным (от 1-3 месяцев до достижения 1 года), это необходимо для того, чтобы полностью исключить вероятность тех патологических состояний, которые могут проявиться после закрытия родничка.