|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Ураты в моче у ребенка норма таблицачто значат, причины повышенного количества, диета, нормаИзменения в анализах мочи детей не всегда связаны с заболеваниями. К примеру, выявленные в моче соли могут указывать лишь на изменения питания ребенка. Однако бывает, что показатели анализа помогают выявить довольно серьезные патологии. Опасны ли такие соли, как ураты и почему они могут появиться в моче ребенка? Что это?Уратами называют один из видов солей, выявляющихся во время проведения общего анализа мочи. Такие соли образуются из мочевой кислоты, которая соединена с калием или натрием. Они обычно выявляются в моче с кислой реакцией. Аморфные уратыТак называют несформированные соли, придающие моче розово-коричневый оттенок. В норме такой вид уратов определяется в единичном количестве. Избыточное появление аморфных уратов возможно при застоях мочи, гломерулонефритах, лихорадке либо почечной недостаточности. Когда стоит беспокоиться?Когда ураты выявлены при повторном анализе (в том числе после изменений питания ребенка), а их количество помечено тремя или четырьмя плюсами, это является показанием для более глубокого обследования малыша. Есть ли дополнительные симптомы болезни?В большинстве случаев никаких клинических проявлений выделений уратов с мочой нет, а соли определяются только в анализе. Вызвать подозрения способно лишь изменение окраски мочи. Если же такой вид солей настолько накопился, что стал причиной образования камней, то у ребенка может развиться инфекция мочевых путей или возникнуть закупорка. При избыточном накоплении уратов в мочевыводящих путях у ребенка могут появиться:
Возможные причиныНаиболее частыми факторами, вызывающими повышенное выделение уратов с мочой ребенка, являются:
ЛечениеОсновой терапии избыточного выведения уратов с детской мочой является диета. Если обследование определило наличие конкрементов, врач назначит медикаментозные препараты. Ребенку в зависимости от клинических проявлений будут предписаны противовоспалительные средства, мочегонные препараты, анальгетики. В некоторых случаях приходится прибегать к разным методам дробления камней. ДиетаЛечебная диета, предписанная малышам с уратурией, имеет номер 6. В питании ребенка, в моче которого выявлено много уратов, не должно быть:
Ограничить придется такие продукты, как:
В питании ребенка с большой концентрацией уратов в моче должны быть:
Если изменения выявлены у грудного малыша, диету должна соблюдать кормящая мама. Возможные осложненияДлительное выделение большого количества уратов опасно в первую очередь риском образования камней и развития подагры. Если камни станут причиной закупорки мочевых путей, это способно вызвать гидронефроз, а также пиелонефрит. Крупные камни могут повредить ткани мочевыводящих путей, стать причиной воспаления или кровотечения. В тяжелых случаях может развиться хроническая недостаточность почек. ПрофилактикаДля предотвращения избыточного образования солей в детской моче и риска появления камней в почках следует позаботиться о сбалансированности рациона питания ребенка, а также достаточном питьевом режиме. Также важно добавить в жизнь ребенка регулярные физические нагрузки, снизить стрессы, обеспечить спокойный полноценный сон. Ураты в моче у детей : причины, симптомы, диагностика, лечениеОсновным лечением при повышении уровня уратов в моче является диета. Диетотерапия назначается вне зависимости от сложности ситуации, рекомендуется увеличить потребление жидкости, овощей, фруктов, особенно с содержанием витаминов группы В. В случае, если ураты в моче у ребенка были выявлено поздно и в почках начался процесс образования уратных конкрементов, назначается медикаментозное лечение – мочегонные, противовоспалительные препараты, микроэлементы калия и магния. ЛекарстваДиета – основное лечение при выявлении уратов в моче. Но в некоторых случаях могут быть назначены и лекарства. Как правило, медикаментозное лечение эффективно, если в почках еще не начался процесс образования камней. Блемарен – основное действие препарата направлено на подщелачивание мочи, благодаря чему мочевая кислота легче растворяется и выходит с мочой. Также Блемарен снижает выведение кальция и образование кристаллов, улучшает растворимость оксалатов в моче. В сутки назначается от 2 до 6 таблеток (в зависимости от возраста). Препарат выпускается в виде шипучих таблеток, которые перед приемом необходимо растворить в воде. Принимать следует после еды, суточную дозу нужно равномерно распределить в течение дня. Противопоказано при инфекциях мочевых путей, повышенном кровяном давлении, почечной недостаточности (в острой или хронической форме), аллергических реакциях или повышенной чувствительности к компонентам препарата. Аллопуринол (аналог гипоксатин) – нарушает синтез мочевой кислоты, снижает уровень уратов в моче, растворяет уратные отложения и предотвращает образование камней в почках. Назначается индивидуально, в зависимости от концентрации уратов в моче. Детям рекомендуется от 100 до 400 мг в сутки. На фоне приема могут возникнуть тошнота, рвота, аллергические реакции, повышение давления, головные боли, головокружения, крайне редко возникает отечность, слабость, судороги, нарушения зрения, лихорадочные состояния, обесцвечивание волос, появление крови в моче. Также могут назначаться Уролесан или Канефрон, которые улучшают отток мочи и выводят соли. Народное лечениеВ народной медицине при заболеваниях почек широко используется трава пол-пала или эрва шерстистая, которая подходит как для самостоятельного лечения, так и в составе комплексной терапии. Пол-пала родом с острова Цейорн, местные жители уверяют, что данная трава просто необходима тем, кто живет в зонах повышенной радиации. Максимальной пользой обладают собранные весной листья, которые сушатся в темном проветриваемом месте. Хранить листья лучше всего в бумажных пакетах или льняных мешках. Данная трава известна своими лечебными свойствами с давних времен, она нормализует метаболические процессы и уровень сахара в организме, повышает иммунную защиту, снижает давление. При регулярном употреблении настоя из травы пол-палы улучшается общее самочувствие, цвет лица, исчезают высыпания на коже, нормализуется работа пищеварительной, нервной систем, выводятся шлаки и токсины. [45], [46], [47], [48], [49] Лечение травамиУраты в моче у ребенка, в первую очередь, могут указывать на неправильное питание, поэтому основное лечение это диетическое питание. Лечение травами в детском возрасте следует проводить только после консультации врача, так как большинство трав противопоказаны детям. Так, трава пол-пала, которая обладает солевыводящими, спазмолитическими, мочегонными, противовоспалительными свойствами не назначается детям до 12 лет, так как возможны сильные аллергические реакции. После консультации с врачом, можно в дополнение к диете использовать травяные сборы, которые помогут нормализовать обменные процессы в организме. Например, неплохим средством является сбор из листьев брусники, черной смородины, березового листа, корня стальника, пырея (по 40г). 1 ст.л. смеси залить 250 мл кипятка, протомить на медленном огне 3 минуты, процедить и остудить. Пить 3 раза в день после еды (или по рекомендации врача). Каждые день рекомендуется готовить новую порцию. ГомеопатияГомеопатические препараты в последнее время пользуются большой популярностью. Перед назначением препарата врач учитывает особенности пациента, характер течения болезни, поэтому в каждом отдельном случае назначается индивидуальное лечение. Врач должен контролировать лечение, при необходимости корректировать дозировку или менять схему лечения. При уратах в моче ребенка может использоваться Литиум бензоикум, Барбарис, Золотарник. Диета при уратах в моче у ребенкаПри выявлении уратов назначается диетическое питание, общая калорийность рациона должна составлять 2800 ккал в сутки. Противопоказано жирное мясо, субпродукты, рыба, консервация, говяжий бульон, какао, шоколад, вода с высоким содержанием солей кальция. Ограничивается нежирная рыба, острые, пряные блюда, шпинат, капуста, бобовые, соль. Разрешены в любых количествах овощи, фрукты, молочные продукты, макароны, яйца, тыква, арбузы, каши (гречневую, пшеничную). Если выявлены в моче у ребенка ураты и оксалаты, то картофель и цитрусовые нужно употреблять ограниченно. Ребенок должен выпивать не менее 2 л воды в день, количество жидкости нужно увеличить. [50], [51], [52], [53], [54] Причины большого количества уратов в моче у ребенкаУраты в моче у ребенка (синоним: уратурия) – появление в экскрементах уриновой кислоты, которая может свидетельствовать о метаболических заболеваниях различной этиологии. Распространенная причина уратурии – диета богатая пуринами: мясом, субпродуктами, рыбой. Лабораторные исследования помогают выявить аномальную концентрацию мочевой кислоты в моче. Прогноз вариабелен и зависит от сопутствующих заболеваний. В международной классификации болезней 10-го пересмотра (МКБ-10) соли ураты в моче у ребенка обозначается кодом M10.9. Содержание статьи: Ураты и уратурияПопробуем разобраться, что это означает – ураты в моче у ребенка. Мочевая кислота (синоним: урат) – продукт распада пуринов, которые содержатся в генетической информации каждой клетки тела. Уриновая кислота образуется преимущественно в процессе ремоделирования тканей – деградации физиологических клеток. Человек состоит из около 100 тысяч миллиардов клеток, поэтому ежесуточно образуется очень много уратов. Затем они попадают в почки и кишечник с кровью, где отфильтровываются и выводятся из организма. Важно знать! Уратурия – собирательный термин для обозначения выделения уратов с мочой вследствие физиологических или патологических причин.
Ураты, обнаруженные в моче у ребенкаПурины из рациона питания в организме превращаются в гипоксантин. Ксантиноксидаза метаболизирует гипоксантин в ксантин и, наконец, в мочевую кислоту. Тело производит около 700 мг уратов в день, которые затем выводятся через кишечник и почки. Если биосинтез мочевой кислоты нарушен, она может накапливаться в крови. Затем образуются ураты, которые оседают в тканях. Нормальные показателиНорма экскреции мочевой кислоты составляет 350-2000 мг/24 часа. Увеличение концентрации мочевой кислоты в крови (гиперурикемия) приводит к симптомам подагры – сильному артриту или мочекаменной болезни. Существует тесная взаимосвязь между вероятностью возникновения подагры и концентрацией мочевой кислоты в крови. Нормальное значение концентрации мочевой кислоты в крови у детей:
Причины появления камнейПервичная гиперурикемия является наиболее распространенной причиной возникновения мочекаменной болезни. Редкая причина – вторичная гиперурикемия (обусловленная эндокринными заболеваниями). Основные причины уратов в моче у ребенка:
Симптомы у ребенкаОстрая подагрическая атака сопровождается болью в почках или суставах. Подагра может возникать в двух разных формах: острой и хронической. Часто острый приступ является первым симптомом того, что концентрация уратов в моче у ребенка в слишком большом количестве. Основные симптомы мочекислого диатеза у детей:
Угрожающие последствияЕсли концентрация мочевой кислоты не будет ниже значения 9 мг/дл после обострения, можно предположить, что подагра станет хронической. Затем приступы будут возникать чаще. Из-за кристаллических отложений у ребенка может развиться хроническая боль. Важно знать! Отложения мочекислых камней могут привести к терминальной почечной недостаточности у младенцев. Симптоматика может значительно усиливаться, если лечение не начинается своевременно в детском возрасте. Методы выявления уратовВначале проводится физический осмотр и собирается анамнез. Врач исследует ребенка на наличие признаков подагры (опухшие суставы) и пальпирует область почек. Повышенный уровень солей мочевой кислоты в моче или крови у ребенка (> 6,4 мг/дл) может быть обнаружен в ходе клинического анализа. Следующие воспалительные параметры могут быть увеличены при гиперурикемии:
Если выявлена хроническая гиперурикемия, может потребоваться оценка общей экскреции мочевой кислоты. Она в особенности рекомендуется у грудных малышей, которые страдают от почечных колик. Взрослым пациентам требуется сдать общий анализ мочи, который помогает выявить повышенную концентрацию не только аморфных уратов, но и оксалатов. Рекомендуется два раза собрать 24-часовую мочу для анализа клиренса креатинина и экскреции мочевой кислоты. Первый сбор выполняется, когда пациенты находятся на обычной диете. В конце первого 24-часового анализа сывороточный креатинин и содержание уратов проверяются вместе. Затем пациент переходит на диету с низким содержанием пуринов в течение 6 дней с повторным 24-часовым сбором биоматериала. Затем также выполняется оценка креатинина сыворотки и мочевой кислоты. Подходы к лечению детейЛечение гиперурикемии зависит от причинного заболевания. Единственное появление острого приступа подагры не является показанием к долгосрочной лекарственной терапии. Дети, которые имеют высокий уровень мочевой кислоты, должны изменить диету. В этом случае нередко концентрация уратов быстро нормализуется. Потребление пищи должно привести к выработке не более 300 мг мочевой кислоты в день. Данные о том, сколько пуринов содержится в каждой пище, сильно отличаются в таблицах. Говядина, субпродукты, рыба, свинина и курятина содержат наибольшее количество пуриновых оснований, тогда как сардины, шпроты, готовые супы, соусы и бобовые – меньшее. Совет! Каждый день рекомендуется принимать около 2 литров жидкости; это увеличивает экскрецию мочи и, таким образом, снижает уровень мочевой кислоты. В обязательном порядке подросткам следует избегать алкогольных напитков, поскольку они подавляются экскрецию мочевой кислоты. Особенно пиво содержит значительное количество пуринов. Следует также учитывать другие факторы риска, способствующих увеличению уровня мочевой кислоты:
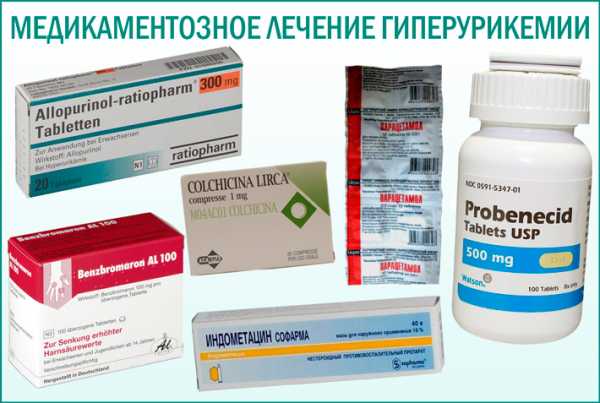
Гиперурикемию рекомендуется лечить хирургическим путем только в экстренных ситуациях – при блокаде уратом мочевых путей. В этом случае существует риск развития уремии (отравления крови) и тяжелых инфекций. Своевременное оперативное вмешательство может спасти жизнь ребенку. Медикаментозная терапияНеопиоидные анальгетики принимают для снятия острой боли – почечной колики или артралгии. В остальных случаях требуется воздержаться от употребления анальгетиков. Препарат первого выбора – «Парацетамол» отличие от НПВП, он не способствует развитию синдрома Рейе. Основные медикаментозные средства, которые применяются при гиперурикемии:
«Колхицин» рекомендуется использовать только в крайних случаях, когда диета не оказывает нужного терапевтического эффекта. У большинства детей изменение рациона питания помогает полностью нормализовать содержание уратов в моче.
«Аспирин» может усиливать симптомы подагры, поэтому он категорически противопоказан. Самолечением заниматься запрещено, поскольку это может привести к непредсказуемым последствиям. Кортикостероиды не рекомендуется назначать маленьким детям, поскольку существует риск развития серьезных побочных эффектов – абдоминального ожирения, повышенной восприимчивости к инфекциям и задержке роста. Хроническая уратурия у детей может лечиться с помощью следующих препаратов:
Рекомендации по диетеЕжедневно рекомендуется принимать от 2,5 до 3 литров жидкости в день и исключить этанол, кофеин и безалкогольные сладкие напитки из рациона питания. Важно уменьшить потребление пуриновых продуктов (скумбрия, говядина, свинина), потому что они разлагаются до мочевой кислоты. Рекомендуется употреблять от 5 до 7 (по 100 г) порций мяса в неделю. Уменьшение потребления натрия также может улучшить состояние пациентов. Народные средстваНародные средства нельзя принимать при уратных камнях, поскольку они могут принести больше вреда, чем пользы. Натуропаты рекомендуют употреблять растения, содержащие слизь, однако эффективность такого лечения не доказана. Не рекомендовано использовать непроверенные рецепты. Прогноз лечения и профилактика уратурии у детейВ 80% случаях конкременты выходят спонтанно. Гиперурикемия может вызывать более серьезные расстройства – подагру. Поэтому необходимо поддерживать нормальный уровень мочевой кислоты в крови ребенка и своевременно обращаться к квалифицированному специалисту. Педиатр – специалист в области детских болезней. При возникновении серьезных симптомов рекомендуется в первую очередь обращаться к нему. Ураты в моче у ребенка: причины возникновения и лечениеУраты в моче у ребенка могут быть первым симптомом серьезной патологии. Их обнаруживают при проведении планового анализа или при диагностике заболеваний мочеполовой системы. Родителям важно знать, какие причины появления осадка мочевой кислоты представляют угрозу для здоровья ребенка. Соли мочевой кислоты Большое количество уратов — признак патологии Ураты — это соли мочевой кислоты. Она образуется в организме каждого человека в процессе обмена веществ, в первую очередь белков. Повышенная мочевая кислота в моче определяется при ее избытке в крови. Это состояние связано с тем, что почки теряют способность выводить ее и она образует кристаллы. Осадок мочевой кислоты располагается в канальцевой системе почек, откуда попадает в чашечно-лоханочный комплекс и выделяется с мочой в виде кристаллических образований. Они выявляются в анализе при микроскопии мочи. Причина появленияУраты в моче у ребенка без заболеваний и при правильном питании отсутствуют. Почки выводят их в растворенном виде. Образование кристаллов связано со следующими состояниями:
Норма уратов в моче — их полное отсутствие. При их выявлении врач должен установить причину этого отклонения. Эффективное лечение без ее устранения невозможно. Симптомы у ребенка Соли мочевой кислоты выявляют при анализе мочи Уратурия долгое время не приводит к появлению каких-либо симптомов. Связано это с тем, что аморфные образования из мочевой кислоты не приводят к раздражению или воспалению при небольшом количестве. Когда ураты накапливаются, родители могут заметить следующие признаки патологии:
Повышенные ураты приводят к коричневому или розовому цвету мочи. Это характерно для поражения, связанного с длительной лихорадкой и почечной недостаточностью. Подходы к лечениюУраты в моче — фактор риска развития мочекаменной болезни. Основным методом лечения является диета, позволяющая снизить уровень образования в организме мочевой кислоты. Кроме этого, врачи могут назначать лекарственные средства. Диету для ребенка подбирают педиатр и диетолог. Не следует самостоятельно менять рацион питания, так как дети в процессе роста нуждаются в сбалансированной пище. При уратурии рекомендуется увеличить в диете долю следующих продуктов:
При этом из рациона питания убирают жирные сорта мяса, кондитерские изделия, любые животные субпродукты, консервы, помидоры, редьку, щавель, салат, клюкву и другие овощи, фрукты и ягоды, содержащие органические кислоты. Дети не должны употреблять какао и какаосодержащие продукты, а также кофе. Из лекарств назначают препараты с магнием и калием, которые образуют комплексы с уратами и выводят их из организма. Применение препаратов, содержащих гидрокарбонат и цитраты, подщелачивает мочу. Это приводит к растворению солей мочевой кислоты.
Появление уратов в моче у ребенка не всегда является признаком патологии. У некоторых детей симптом возникает при интенсивных занятиях спортом или особенностях рациона питания. После выявления солей мочевой кислоты в моче родителям следует придерживаться назначений врача-педиатра. Специалист проводит дополнительное обследование ребенка, рекомендует изменить диету. При необходимости назначаются лекарственные препараты. Также интересно почитать: повышенный уровень слизи в моче у ребенка
Ураты в моче у ребенка: причины и симптомы солей мочевой кислоты, лечение уратурии у детейКогда педиатр подозревает патологические процессы у малыша в организме, то одним из методов диагностики является общий анализ мочи. Если в результате были выявлены ураты в моче у ребенка, не стоит расстраиваться, ведь причины возникновения могут крыться в неправильном питании, а подтвердить либо опровергнуть наличие серьезного заболевания должен специалист. Поэтому нужно разобраться что такое ураты, отчего они появляются в урине, как бороться с этим явлением. Человеческий организм производит мочевую кислоту. Иногда ее вырабатывается слишком много или нарушаются обменные процессы. Тогда почки малыша перестают справляться с выведением кислоты из организма и в моче появляется осадок. Уратами принято считать соли мочевой кислоты, соединяющиеся с натрием или калием, для чего необходима благоприятная кислая среда мочи. Образование осадка и выделение уратов вместе с мочой и мочевой кислотой называется уратурией или мочекислым диатезом (коды согласно МКБ-10: R 80-R 82). Кроме того, анализ может показать наличие в моче аморфных уратов – несформированных мочекислых солей. Единичное содержание является нормой, а избыток придает урине коричневато-розовый оттенок, свидетельствует о наличии заболевания (лихорадка, гломерулонефрит, застойная почка, хроническая почечная недостаточность).
Также возникает при недостатке жидкости в организме или ее чрезмерной траты в связи с патологическими процессами (рвотой, поносом, обильным потоотделением). Спровоцировать уратурию может перегрев ребенка, недоедание, недавно перенесенная болезнь (с высокой температурой и потерей жидкости), стресс, активные физические нагрузки.
Плохое кровоснабжение почекОдним из факторов, нарушающим процесс кровообращения, является слишком жаркие климатические условия. Но это может случиться и в результате опущения, растяжения почки, гидронефроза, атеросклероза либо тромба в почечной артерии. Наследственная предрасположенностьЕсли у новорожденного анализ показал повышенное содержание уратов, то причиной осложнений может стать наличие у родных: нарушений функционирования сосудистой системы, опорно-двигательного аппарата, сахарного диабета, подагры, ожирения. Медикаментозное лечениеСпровоцировать образование солей мочевой кислоты может прием ребенком ряда лекарственных препаратов: противовоспалительных, обезболивающих, жаропонижающих, определенных антибиотиков. СимптомыОбычно уратурия у маленьких детей протекает бессимптомно. Определить наличие в урине солей можно только проведя анализ. Однако изменившийся цвет мочи должен насторожить маму. Если вовремя не выявить ураты, их чрезмерное количество может повлечь за собой мочекаменную болезнь и инфекцию, приведет к возникновению в почках уратного камня и закупорке мочевыводящих протоков. Сопровождается болезненными ощущениями в области поясницы, в моче появляется песок и кровь. Наличие в мочевыводящих путях солевых кристаллов проявляется у ребенка следующими симптомами:
Для грудничков характерны потеря аппетита и беспокойное поведение. Кстати, у взрослых, как и у детей, также отсутствуют внешние признаки уратурии. ДиагностикаПостановка диагноза и правильное лечение уратурии во многом зависят от диагностики. Необходимо предоставить лечащему врачу полную информацию о рационе малыша, болезнях, недавно перенесенных, принимаемых лекарственных препаратах. Обязательно проходят повторный анализ мочи. Если есть подозрения на патологии почек, врач дополнительно назначает УЗИ, рентгенографию, КТ. Для грудного ребенка предпочтительнее провести ультразвуковое исследование почек. Этот метод считается боле безопасным, однако его может быть недостаточно. Ознакомиться со структурой почки, строением, выявить новообразования в органе поможет рентген. По усмотрению доктора может быть сделан обзорный снимок либо проведена рентгенография с использованием специального контрастного вещества. Такой метод диагностики нежелателен для детей из-за облучения и применяется только по указанию лечащего врача и в случае крайней необходимости. Рентген с контрастом требует от пациента определенной подготовки и проводится в профильных клиниках. Лечение уратурии у малышаС целью снижения количества уратов в моче ребенка в первую очередь прописывается диета. В рацион необходимо включить свежие фрукты, овощи, а также продукты, богатые витаминами группы B. Малышу необходимо выпивать много воды. Обычно хватает простой корректировки питания, чтобы соли исчезли из урины. После соблюдения диеты анализ мочи сдают повторно. Если ситуация не изменилась в лучшую сторону, приступают к медикаментозному лечению. Назначаются щелочные, калиево-магниевые и противовоспалительные лекарственные препараты, диуретики. Народные средстваНетрадиционные методы лечения включают в себя прием отваров и настоев из различных трав. Данный метод терапии следует крайне осторожно применять для детей. Дело в том, что малышам противопоказаны многие лекарственные растения, поэтому перед приемом лучше проконсультироваться с врачом, чтобы не навредить карапузу. Незаменимо в лечении мочекислого диатеза у детей растение Пол-пала. Трава входит в состав многих народных рецептов, применяется как спазмолитическое, солевыводящее, противовоспалительное, иммуноповышающее, мочегонное средство. Вызывает сильные аллергические проявления из-за чего не применяется для лечения детей в возрасте до 12 лет. ГомеопатияДля лечения могут применяться гомеопатические препараты. Такая терапия осуществляется строго под наблюдением врача, который определяет дозировку, схему приема и вносит необходимые корректировки. При этом учитывается характер заболевания, индивидуальные особенности больного. Гомеопатия применяется и в профилактических целях. Для снижения уровня солей в урине принимают следующие препараты: Каустикум, Ликоподиум, Нукс Вомика, Калиум карбоникум. ДиетаЧтобы избежать солевого осадка в моче, не стоит закармливать малыша следующими продуктами:
Супы варятся на вторичных бульонах. Во второй бульон можно положить луковицу, которую после выбрасывают. Из сортов мяса лучше отдать предпочтение конине, баранине. Если мочекислый диатез выявлен у новорожденного, находящегося на грудном вскармливании, тогда указанную диету необходимо соблюдать маме. Возможные осложненияУраты в моче не так безобидны для детского организма, как кажется на первый взгляд. Их чрезмерное отложение приведет к появлению камней и закупорке мочеиспускательных каналов. Нарушение оттока урины способствует расширению почечных лоханок у малыша. В первые годы жизни у малышей нередко наблюдается пиелонефрит, являющийся последствием солевых отложений. Это воспаление в почках, виновником которого стали бактерии. Такая патология перейдет со временем в хроническую форму, что негативно скажется на качестве дальнейшей жизни ребенка. Профилактика уратов в мочеГлавным профилактическим мероприятием является поддержание здорового образа жизни, полноценный сон и отдых. Необходимо включать в меню ребенка много каш, фруктов, овощей. Не забывать об обильном питье, особенно летом. Не допускать переохлаждения мочеполовой системы, инфицирования, стрессовых ситуаций. Норма белка в мочеНорма белка в моче при беременностиОпределенное количество белка можно найти в моче у всех. Принято считать, что норма белка в моче при беременности составляет 0,033 г / л. Протеинурия - это не только признак патологии, она может иметь физиологический характер. Белок в моче естественным образом может быть обнаружен в большем количестве при употреблении накануне анализа большого количества белков: молочных продуктов, творога, мяса.Также протеинурия возникает при сильном стрессе, моральном истощении. Также беременные часто болеют циститом и уретритом, пиелонефритом. Еще одно грозное заболевание беременных, протекающее при повышении уровня белка и отеках - это гестоз. Запущенные случаи гестоза приводят к отекам, болям в эпигастрии, головным болям, опасным для беременности судорогам. Важно контролировать опорожнение мочевого пузыря. Правила сдачи мочи очень простые:
Также определяется цвет, реакция и удельный вес мочи. Беременные женщины сдают анализ мочи каждые 2 месяца. Очень важно сдавать анализы мочи в проверенных современных лабораториях. Если у врача есть сомнения, он может также назначить анализ мочи на Нечипоренко или повторный общий анализ мочи - мало ли, может посуда не стерильная. В банке продукта может остаться белок. Конечно, токсикоз и постоянные обследования - не очень приятные спутники беременности, но положительных моментов гораздо больше. Что касается мочи, то здесь легко выявить многие проблемы со здоровьем. Белок в моче ребенкаБелок в моче у детей в норме обнаруживать не должен.Хотя иногда содержание белка в моче до 0,036 г / л. Педиатр может назначить ребенку анализ мочи на белок для контроля заболеваний почек, при сахарном диабете, инфекции мочевыводящих путей (цистит, уретрит). Легкая степень протеинурии клинически не проявляется. Однако если белок в моче у ребенка длительное время сохраняется в пределах 300 мг-1 г / л, возникает утомляемость, нефропатия, головокружение, потеря аппетита, тошнота, покраснение мочи, озноб и жар. Повышение содержания белка в моче связано с системными заболеваниями соединительной ткани, сахарным диабетом или воспалением почек, с механическими повреждениями почек, переохлаждением, ожогами. Норма белка в суточной мочеНорма белка в суточной моче в состоянии покоя составляет около 50-100 мг / сут. Чтобы определить белок в моче, сначала проведите общий анализ мочи. При обнаружении белка в общем анализе мочи необходимо также исследовать суточную мочу. Малая протеинурия - содержание белка менее 0,5 г / сут, умеренная - 0,5 г-1 г / сут. Если с мочой выделяется более 1 г белка в сутки, это свидетельствует о выраженной протеинурии.Повышение содержания белка в суточной моче - первый признак диабетической нефропатии и воспаления почек. Допустимая норма белка в мочеДопустимым пределом «белок в моче» считается его отсутствие или следы 0,025-0,1 г / сут. Нормой концентрации белка в утренней моче принято считать Изолирует физиологическую и патологическую протеинурию (состояние, при котором превышена норма белка в моче). Физиологическая протеинурия вызывается эмоциональными, холодовыми нагрузками и лихорадкой.Характерной особенностью патологической протеинурии является ее резистентность. .Оценка протеинурии у детей - Американский семейный врачМАХМУД ЛОГМАН-АДХЭМ, доктор медицины, Школа медицины Университета штата Юта, Солт-Лейк-Сити, Юта Am Fam. , 1 октября 1998 г .; 58 (5): 1145-1152. См. Соответствующий информационный бюллетень для пациентов о протеинурии, написанный автором этой статьи, на странице 1158. Протеинурия - частое лабораторное обнаружение у детей. Он может быть идентифицирован как временное или постоянное заболевание и может представлять доброкачественное или серьезное заболевание.Быстрая, но качественная оценка протеинурии может быть произведена с помощью тест-полоски или методов сульфосалициловой кислоты. Более точное количественное определение достигается путем измерения экскреции белка в 24-часовых образцах мочи или путем расчета отношения белок / креатинин в случайных образцах мочи. Ортостатическая протеинурия - это доброкачественное состояние, характеризующееся наличием белка в образцах мочи, собранных в вертикальном положении в течение дня, и его отсутствием в образцах, собранных в положении лежа на спине. Стойкая протеинурия и протеинурия, связанные с гематурией или другими признаками почечной недостаточности, имеют более тяжелый прогноз.Последние условия требуют направления к детскому нефрологу для дальнейшего обследования, которое может включать биопсию почек. Большинство здоровых детей выделяют небольшое количество белка с мочой, что представляет собой так называемую физиологическую протеинурию1. С поправкой на площадь поверхности тела экскреция белка является самой высокой у новорожденных, снижаясь с возрастом до позднего подросткового возраста, когда уровни для взрослых достигаются. (Таблица 1). Относительно высокая экскреция белка, наблюдаемая у новорожденных, представляет собой канальцевую протеинурию, отражающую незрелость их почечной функции.2 Бессимптомная или изолированная протеинурия определяется как протеинурия, не связанная с какими-либо признаками или симптомами почечной недостаточности. Просмотр / печать таблицы ТАБЛИЦА 1Нормальная экскреция белка с мочой у младенцев и детей
Нормальная экскреция белка с мочой у младенцев и детей
Механизмы протеинурииСтенка капилляров клубочка и прилегающие к ней структуры представляют собой основные препятствия для прохождения макромолекул, включая глобулины и альбумин.Барьеры состоят из эндотелиальных клеток, выстилающих капиллярные петли, базальную мембрану клубочков и висцеральные эпителиальные клетки (рис. 1). Прохождение макромолекул через стенку капилляров клубочков обратно пропорционально их размеру. Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации. РИСУНОК 1. Помимо размерного барьера, стенка капилляров клубочков также содержит отрицательные заряды из-за присутствия протеогликанов гепарансульфата.3 Отрицательные заряды отталкивают отрицательно заряженные макромолекулы, такие как альбумин (молекулярная масса: 69 000 дальтон) .3,4 Большинство воспалительных заболеваний клубочков приводят к изменению размерного барьера и потере анионных зарядов, что приводит к протеинурии. Белки с низкой молекулярной массой (молекулярная масса: менее 40000 дальтон) свободно фильтруются через клубочки, а затем абсорбируются и катаболизируются проксимальным канальцем.5 Они включают β 2 микроглобулин, ретинол-связывающий белок, α 1 микроглобулин и гормоны, такие как вазопрессин, инсулин и паратироидный гормон.5,6 Повреждение эпителия проксимальных канальцев приводит к неспособности канальцев реабсорбировать низкомолекулярные белки и, следовательно, к их потере с мочой. 5 Гемодинамические изменения клубочкового кровотока также могут привести к протеинурии. Уменьшение количества функционирующих нефронов, как это происходит при хронической почечной недостаточности, приводит к усилению фильтрации белков в оставшихся нефронах и протеинурии. Другие состояния, которые вызывают протеинурию из-за изменения гемодинамики клубочков, включают упражнения, 7 лихорадку, судороги, прием адреналина и эмоциональный стресс (Таблица 2). Просмотреть / распечатать таблицу ТАБЛИЦА 2Этиологическая классификация протеинурии у детей и подростков
Этиология ic Классификация протеинурии у детей и подростков
Протеинурия переполнения возникает, когда концентрация в плазме определенных малых белков e Увеличивает способность канальцев реабсорбировать отфильтрованный белок.Примеры включают присутствие легких цепей иммуноглобулина в моче при множественной миеломе, гемоглобинурию при внутрисосудистом гемолизе, миоглобулинурию при рабдомиолизе и амилазурию при остром панкреатите. 8 Измерение протеинурииКачественные методы, например,) обеспечивает оценку концентрации белка в моче и широко используется как в кабинетах врачей, так и в клинических лабораториях. Белки в растворе вызывают изменение цвета полоски реагента, пропитанной тетрабромфеноловым синим.Поскольку тетрабромфенол является индикатором pH, индикаторная полоска имеет буфер, чтобы предотвратить влияние нормальных колебаний pH мочи на изменение цвета. Ложноположительные результаты могут быть получены, когда моча щелочная (pH больше 7) или когда она содержит густую слизь, кровь, гной, сперму или вагинальные выделения. Полоски реагируют преимущественно с альбумином и относительно нечувствительны к другим белкам, таким как гамма-глобулины. Количество белка в моче оценивается как 1+ (30 мг на дл), 2+ (100 мг на дл), 3+ (300 мг на дл) или 4+ (1000 мг на дл). Во многих больничных лабораториях обычной практикой является проверка положительных результатов теста с помощью щупа с помощью турбидометрии на сульфосалициловую кислоту. В последнем тесте три капли 20-процентного раствора сульфосалициловой кислоты добавляются к 5 мл мочи, чтобы вызвать кислый pH и осаждение белков. Мутность мочи отмечается при визуальном осмотре. Этот тест более точен, чем метод тест-полоски, поскольку обнаруживаются все классы белков. Ложноположительные результаты могут быть получены в присутствии рентгенографического контрастного материала и в образцах, взятых у детей, получавших высокие дозы пенициллина, цефалоспоринов или сульфаниламидов.Поскольку тесты с полосками и сульфосалициловой кислотой чувствительны к концентрации белка в моче, они могут недооценивать протеинурию или давать ложноотрицательные результаты в присутствии разбавленной мочи (то есть с удельным весом менее 1,010). Для получения достоверных результатов необходима моча с удельным весом более 1,015. Количественные методыДля количественного определения концентрации белка в моче доступно несколько колориметрических лабораторных методов.9 Наиболее часто используются методы связывания красителей с бензетония хлоридом, Ponceau-S и кумасси бриллиантовым синим.Электрофорез белков мочи и прямые измерения белков с низкой молекулярной массой, таких как микроглобулин β 2 , могут проводиться при особых обстоятельствах, но они не являются частью рутинного обследования ребенка с протеинурией. Точно так же определение микроальбуминурии у детей с диабетом требует использования более чувствительных методов, таких как радиоиммуноанализ или иммуноферментный анализ. У взрослых нормальным считается выведение белка менее 150 мг за 24 часа.Однако у детей физиологическая протеинурия зависит от возраста и роста ребенка (таблица 1). После первого года жизни суточная экскреция белка у детей, выраженная в мг на м 2 2 за 24 часа, является относительно постоянной. Традиционный способ количественной оценки экскреции белка с мочой заключался в измерении белка в образце мочи, собранном за 12- или 24-часовой период. Пациенту рекомендуется опорожнить мочеиспускание при пробуждении утром, а также выбросить эту мочу и отметить время.Затем моча от каждого последующего мочеиспускания собирается в течение следующих 24 часов; последний образец мочи должен быть удален ровно через 24 часа после начала отсчета времени. Однако на практике сбор 24-часовых образцов мочи чреват ошибками, и сбор часто приходится повторять. Кроме того, своевременный сбор мочи непрактичен у маленьких детей и невозможен у младенцев без катетеризации мочевого пузыря. Определение количества выведенного креатинина в одном и том же 24-часовом образце мочи может быть полезным для оценки точности сбора.Стабильная суточная экскреция креатинина составляет 20 мг на кг у детей от 1 до 12 лет и от 22 до 25 мг на кг у детей старшего возраста, при этом более низкое значение соответствует экскреции креатинина у девочек. В исследовании взрослых 10 была обнаружена сильная корреляция между отношением белка к креатинину в моче (UPr / Cr), полученным в случайных образцах мочи, и 24-часовой экскрецией белка с мочой с поправкой на площадь поверхности тела. . Другие исследования подтвердили это наблюдение.11 Полезность соотношения белка и креатинина в моче была документально подтверждена у здоровых детей12 и у детей с почечной недостаточностью.13 У взрослых и детей старше двух лет UPr / Cr менее 0,2 на случайном образце мочи, взятом в течение дня, считается нормальным. У детей в возрасте от шести месяцев до двух лет верхний предел нормы следует увеличить до 0,5,12. UPr / Cr выше 3,0 соответствует протеинурии нефротического диапазона. Поскольку уровни креатинина в сыворотке и моче зависят от мышечной массы, это соотношение недействительно для детей с тяжелым недоеданием. Более того, при значительном снижении скорости клубочковой фильтрации увеличивается канальцевая секреция креатинина, что может привести к искусственно заниженным значениям UPr / Cr.Тем не менее, соотношение UPr / Cr более надежно, чем суточные измерения белка в моче. В одном исследовании 13 ошибка сбора была обнаружена в 57 процентах суточных проб мочи, что оценивалось по высокому или низкому содержанию креатинина в моче. Фактическая 24-часовая экскреция белка может быть рассчитана по соотношению UPr / Cr на всех уровнях протеинурии с использованием простой формулы, полученной с помощью логарифмического регрессионного анализа13: Общий белок в моче (г на м 2 2 в день) = 0,63 X (UPr / Cr) Это соотношение исключает необходимость сбора мочи, позволяя быстрее получить результаты.Кроме того, можно получить серийные соотношения UPr / Cr с течением времени, чтобы контролировать прогрессирование протеинурии. ЭпидемиологияРаспространенность изолированной бессимптомной протеинурии у детей оценивается в пределах от 0,6 до 6,3 процента.14–17 Протеинурия обычно носит временный и прерывистый характер, поэтому при исследовании одного образца мочи наблюдается гораздо более высокая распространенность. При исследовании 8954 школьников в Финляндии протеинурия была обнаружена у 4 из 10 образцов.7 процентов детей и по крайней мере в двух из четырех образцов у 2,5 процента детей. У обоих полов распространенность протеинурии увеличивалась с возрастом. Большинство детей с положительным результатом теста на протеинурию при первоначальной оценке «теряют» протеинурию при последующем наблюдении. Только около 10 процентов детей страдают стойкой протеинурией через 6–12 месяцев. Этиология протеинурииПреходящая или функциональная протеинурияОт 30 до 50 процентов детей с протеинурией могут иметь преходящую неповторяющуюся протеинурию.6 Транзиторная протеинурия может возникнуть при физических нагрузках, эмоциональном стрессе, переохлаждении, введении адреналина, абдоминальной хирургии или застойной сердечной недостаточности. Это также произошло во время лихорадочных заболеваний и после судорог. Во всех этих случаях протеинурия проходит спонтанно после прекращения действия причинного фактора, и тщательное обследование обычно не рекомендуется. Стойкая протеинурияВ общем, обнаружение протеинурии во время обычного обследования не требует обширного обследования.Вывод должен быть подтвержден еще два или три раза. Обнаружение как минимум двух положительных результатов анализа мочи из трех образцов предполагает стойкую протеинурию и требует обследования (рис. 2). В дополнение к анализу мочи с микроскопическим исследованием следует также выполнить тест для количественного определения экскреции белка с мочой. Традиционно это делалось путем сбора 24-часовой пробы мочи для измерения количества выделяемого белка в мг за 24 часа. Однако, как отмечалось выше, случайный образец дневной мочи может быть получен для измерения концентраций белка и креатинина в моче (в мг на дл) и расчета отношения UPr / Cr. Просмотр / печать Рисунок
РИСУНОК 2. Алгоритм оценки бессимптомной протеинурии у детей. У пациентов с изолированной протеинурией измерение C3-комплемента необязательно, если также не присутствует гематурия. (C3 = компонент комплемента; BUN = азот мочевины крови; UPr / Cr = отношение белка к креатинину в моче) РИСУНОК 2. Алгоритм оценки бессимптомной протеинурии у детей.У пациентов с изолированной протеинурией измерение C3-комплемента необязательно, если также не присутствует гематурия. (C3 = компонент комплемента; BUN = азот мочевины крови; UPr / Cr = соотношение белка к креатинину в моче) Ортостатическая (постуральная) протеинурияОртостатическая протеинурия составляет до 60 процентов всех случаев бессимптомной протеинурии, зарегистрированных в дети, с еще более высокой заболеваемостью среди подростков.18 Наблюдались различия в количестве суточной экскреции белка.Если все лабораторные тесты в норме, за исключением постоянно повышенного выведения белка, следует исследовать возможность ортостатической протеинурии, особенно если ребенок старше шести лет. Лучше всего это сделать с помощью так называемой ортостатической пробы. Пациенту рекомендуется помочиться ночью перед сном и выбросить мочу. Он должен оставаться на спине всю ночь и помочиться на следующее утро сразу после пробуждения. Этот образец мочи хранится отдельно и обозначается как «лежа на спине» или «лежа на спине».” Затем собираются дополнительные пробы мочи и объединяются в течение следующих 12–16 часов, пока пациент поддерживает нормальную повседневную активность. Конечный образец предпочтительно собирать вечером, непосредственно перед тем, как пациент ложится спать; этот объединенный образец следует пометить как «активная» моча. Продолжительность сбора последнего образца может быть сокращена до 12 часов или меньше. У пациентов с ортостатической протеинурией образец в положении лежа на спине не будет содержать белка, но активный образец будет содержать белок.8 Как показывает практика, дети с ортостатической протеинурией выделяют менее 1 г белка за 24 часа (UPr / Cr менее 1,0). Долгосрочный прогноз для молодых людей с ортостатической протеинурией отличный даже после 20–50 лет наблюдения.19,20 Считается, что прогноз у детей и подростков одинаково хорош. Детям с таким диагнозом рекомендуется ежегодное наблюдение. Протеинурия, вторичная по отношению к гломерулярной болезниМногие гломерулярные заболевания приводят к протеинурии (таблица 2).Прогноз обычно менее благоприятный, когда также присутствует гематурия. Изолированная протеинурия возникает у пациентов с нефротическим синдромом в результате идиопатического нефротического синдрома (болезнь минимальных изменений), хотя до 25 процентов этих пациентов могут иметь микроскопическую гематурию. Как правило, пациенты имеют тяжелую протеинурию или протеинурию «нефротического диапазона», т.е. определяется как экскреция белка более 40 мг на м 2 2 в час (или UPr / Cr более 3,0). Идиопатическая мембранозная нефропатия также может приводить к изолированной протеинурии и нефротическому синдрому.Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ), стала важной причиной протеинурии и нефротического синдрома как у взрослых, так и у детей.21 Наиболее характерным гломерулярным поражением является фокальный и сегментарный гломерулосклероз, который у взрослых часто ассоциируется с прогрессирующей азотемией. Течение ВИЧ-нефропатии у детей менее скоротечно.21 Нефропатия, связанная с вирусом гепатита В, является причиной протеинурии и нефротического синдрома в эндемичных регионах.22 Тубулоинтерстициальные нефропатииПротеинурия с гематурией или без нее встречается у пациентов с тубулоинтерстициальными заболеваниями. разнообразного происхождения.При нормальной скорости клубочковой фильтрации протеинурия обычно имеет канальцевое происхождение. Поскольку скорость клубочковой фильтрации снижается в результате значительной потери нефронов, гемодинамические механизмы вносят вклад в клубочковую протеинурию. Как правило, протеинурия при тубулоинтерстициальном заболевании умеренная (менее 1,0 г в сутки). ПрогнозВ то время как пациенты с ортостатической протеинурией имеют отличный прогноз, долгосрочный прогноз для детей с изолированной фиксированной протеинурией остается неизвестным.Обычно считается, что у детей с изолированной протеинурией, не превышающей 1 г в 24 часа, прогноз лучше, чем у детей с более высоким содержанием белка в моче. В шестилетнем ретроспективном исследовании 31 ребенка с протеинурией продолжительностью 10 месяцев биопсия почек была проведена у 17 детей.23 Из этих детей у 12 были обнаружены патологические изменения при биопсии, в том числе восемь с фокальным и сегментарным гломерулосклерозом. У 12 из 14 пациентов, которым не проводилась биопсия, и у четырех из пяти пациентов с нормальной гистологией протеинурия полностью исчезла у 11 пациентов (69 процентов). В исследовании24 53 японских детей с бессимптомной протеинурией значительные гломерулярные изменения наблюдались при биопсии почек у 25 пациентов (47 процентов). У пятнадцати был очаговый гломерулосклероз. У семи пациентов с аномальной гистологией клубочков развилась почечная недостаточность; ни у одного из пациентов с нормальной гистологией клубочков почечная недостаточность не развилась. По данным опроса детских нефрологов 25, 36 процентов опрошенных врачей сделали бы биопсию почек девятилетнему ребенку с умеренной протеинурией (600 мг в день).Пока не будет доступна дополнительная информация, решение о проведении биопсии почек у ребенка с изолированной протеинурией будет зависеть от таких факторов, как беспокойство родителей или врача, а также от наличия эффективной терапии. МенеджментОфисная оценкаПервоначальная оценка протеинурии должна включать полный анамнез, в том числе семейный анамнез почечной недостаточности, недавние инфекции верхних дыхательных путей, макрогематурию, изменения веса и изменения диуреза.Физикальное обследование должно включать измерения роста, веса и артериального давления, выявление отеков, асцита и бледности кожи, а также пальпацию почек у новорожденных, а также анализ мочи и анализ крови для определения электролитов, азота мочевины крови, уровень креатинина, общего белка и альбумина, а также общий анализ клеток крови и комплемента C3. Следует провести количественную оценку экскреции белка с мочой, используя либо 24-часовой сбор, либо случайный образец мочи для определения соотношения UPr / Cr (таблица 3). Просмотр / печать таблицы ТАБЛИЦА 3Клинические корреляции в протеинурии
Диагностика и лечение инфекций мочевыводящих путей у детей1. Williams GJ, Вэй Л, Ли А, Craig JC. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev.. 2006; (3): CD001534 .... 2. Zorc JJ, Левин Д.А., Platt SL, и другие.; Многоцентровая исследовательская группа RSV-SBI Совместного исследовательского комитета педиатрической неотложной медицинской помощи Американской академии педиатрии.Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у маленьких детей с лихорадкой. Педиатрия . 2005. 116 (3): 644–648. 3. Группа разработки рекомендаций по ИМП, Медицинский центр детской больницы Цинциннати. Основанное на фактах руководство по медицинскому лечению первой инфекции мочевыводящих путей у детей в возрасте 12 лет и младше. http://www.cincinnatichildrens.org/svc/alpha/h/health-policy/uti.htm. По состоянию на 18 октября 2010 г. 4. Hansson S, Brandström P, Джодал У, Ларссон П.Низкое количество бактерий у младенцев с инфекциями мочевыводящих путей. Дж Педиатр . 1998. 132 (1): 180–182. 5. Rushton HG. Инфекции мочевыводящих путей у детей. Эпидемиология, оценка и управление. Педиатрическая клиника North Am . 1997. 44 (5): 1133–1169. 6. Heldrich FJ, Бароне М.А., Шпиглер Э. ИМП: диагностика и оценка у педиатрических пациентов с симптомами. Clin Pediatr (Phila) . 2000. 39 (8): 461–472. 7. Шейх Н., Morone NE, Лопес Дж, и другие. У этого ребенка инфекция мочевыводящих путей? JAMA . 2007. 298 (24): 2895–2904. 8. Дик П.Т., Фельдман В. Рутинная диагностическая визуализация для инфекций мочевыводящих путей у детей: систематический обзор. Дж Педиатр . 1996. 128 (1): 15–22. 9. Якобсон Ш., Эклёф О, Эрикссон К.Г., Линс ЛЕ, Тидгрен Б, Винберг Дж.Развитие артериальной гипертензии и уремии после пиелонефрита в детском возрасте: наблюдение через 27 лет. BMJ . 1989. 299 (6701): 703–706. 10. Zorc JJ, Кидду Д.А., Шоу К.Н. Диагностика и лечение инфекций мочевыводящих путей у детей. Clin Microbiol Ред. . 2005. 18 (2): 417–422. 11. Беррокаль Т, Лопес-Перейра П., Арджонилла А, Гутьеррес Х. Аномалии дистального отдела мочеточника, мочевого пузыря и уретры у детей: эмбриологические, рентгенологические и патологические особенности. Радиография . 2002. 22 (5): 1139–1164. 12. Пиепш А, Тамминен-Мёбиус Т, Райнерс С, и другие. Пятилетнее исследование медикаментозного или хирургического лечения детей с тяжелым пузырно-мочеточниковым рефлюксом, обнаруженными димеркаптоянтарной кислотой. Международная группа по изучению рефлюкса в Европе. Eur J Pediatr . 1998. 157 (9): 753–758. 13. Даунс СМ. Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой.Подкомитет мочевыводящих путей Комитета по улучшению качества Американской академии педиатрии. Педиатрия . 1999; 103 (4): e54. 14. Практический параметр: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Американская академия педиатрии. Комитет по улучшению качества. Подкомитет по инфекциям мочевыводящих путей [опубликованные исправления появляются в «Педиатрии». 1999; 103 (5 pt 1): 1052, Педиатрия. 1999; 104 (1 pt 1): 118, и педиатрия.2000; 105 (1 pt 1): 141]. Педиатрия . 1999; 103 (4 ч. 1): 843–852. 15. Национальный центр сотрудничества по охране здоровья женщин и детей. Инфекции мочевыводящих путей у детей. Диагностика, лечение и длительное ведение. Август 2007 г. Лондон, Великобритания: Королевский колледж акушеров и гинекологов; 2007. 16. Huicho L, Кампос-Санчес М, Аламо К. Метаанализ скрининговых тестов мочи для определения риска инфекции мочевыводящих путей у детей Pediatr Infect Dis J .2002. 21 (1): 1–1188. 17. Etoubleau C, Reveret M, Бруэ Д, и другие. Переход от мешка к катетеру для сбора мочи у детей, не приученных к туалету, с подозрением на инфекцию мочевыводящих путей: парное сравнение посевов мочи. Дж Педиатр . 2009. 154 (6): 803–806. 18. Американский колледж радиологии. Критерии соответствия ACR: инфекция мочевыводящих путей - ребенок. http://www.acr.org/SecondaryMainMenuCategories/quality_safety/app_criteria/pdf/ExpertPanelonPediatricImaging/UrinaryTractInfectionChildDoc10.aspx. По состоянию на 30 июля 2010 г. 19. Michael M, Ходсон Э.М., Крейг JC, Мартин С, Мойер В.А. Кратковременная и стандартная пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2003; (1): CD003966. 20. Тран Д, Мучант Д.Г., Aronoff SC. Сравнение краткосрочной и длительной антимикробной терапии неосложненных инфекций нижних мочевых путей у детей: метаанализ 1279 пациентов. Дж Педиатр . 2001. 139 (1): 93–99. 21. Керен Р, Чан Э. Метаанализ рандомизированных контролируемых исследований, в которых сравниваются короткие и длительные курсы антибактериальной терапии при инфекциях мочевыводящих путей у детей. Педиатрия . 2002; 109 (5): E70. 22. Хоберман А, Вальд ER, Хики RW, и другие. Пероральная терапия по сравнению с начальной внутривенной терапией инфекций мочевыводящих путей у маленьких детей с лихорадкой. Педиатрия .1999. 104 (1 pt 1): 79–86. 23. Комитет по инфекционным болезням. Применение системных фторхинолонов. Педиатрия . 2006. 118 (3): 1287–1292. 24. Ходсон Е.М., Уиллис Н.С., Craig JC. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 2007; (4): CD003772. 25. Конвей PH, Cnaan A, Заутис Т, Генри Б.В., Grundmeier RW, Керен Р. Рецидивирующие инфекции мочевыводящих путей у детей: факторы риска и связь с профилактическими противомикробными препаратами. JAMA . 2007. 298 (2): 179–186. 26. Montini G, Ригон Л, Zucchetta P, и другие.; IRIS Group. Профилактика после первой фебрильной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия . 2008. 122 (5): 1064–1071. 27. Гарин Э.Х., Olavarria F, Гарсия Ньето V, Валенсиано Б, Кампос А, Молодой Л. Клиническое значение первичного пузырно-мочеточникового рефлюкса и мочевой антибиотикопрофилактики после острого пиелонефрита: многоцентровое рандомизированное контролируемое исследование. Педиатрия . 2006. 117 (3): 626–632. 28. Wald ER. Пузырно-мочеточниковый рефлюкс: роль антибиотикопрофилактики. Педиатрия . 2006; 117 (3): 919–922. 29. Pennesi M, Траван Л, Ператонер L, и другие.; Профилактика Северо-Востока Италии в группе изучения VUR. Эффективна ли антибиотикопрофилактика у детей с пузырно-мочеточниковым рефлюксом для предотвращения пиелонефрита и почечных рубцов? Рандомизированное контролируемое исследование. Педиатрия . 2008; 121 (6): e1489 – e1494. 30. Лёнинг-Бауке В. Недержание мочи и инфекции мочевыводящих путей и их разрешение при лечении хронических запоров в детском возрасте. Педиатрия . 1997. 100 (2 pt 1): 228–232. 31. Jepson RG, Craig JC. Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 2008; (1): CD001321. 32. Сингх-Гревал Д., Макдесси Дж., Крейг Дж.Обрезание для профилактики инфекции мочевыводящих путей у мальчиков. Арч Дис Детский . 2005. 90 (8): 853–858. .24-часовой объемный анализ мочи: цель, процедура и результатыЧто такое 24-часовой объемный анализ мочи? Тест 24-часового объема мочи измеряет количество мочи, вырабатываемой вашим организмом за день, и анализирует то, что содержится в вашей моче. Это неинвазивная процедура, не вызывающая боли и дискомфорта. Этот простой тест обычно помогает диагностировать проблемы с функцией почек. Ваш врач может назначить этот тест, если он считает, что у вас может быть заболевание почек или если у вас выделяется аномально большой объем мочи, состояние, называемое полиурией.Полиурия возникает при несахарном диабете - необычном заболевании, которое возникает, когда почки не могут сберегать воду. Объем мочи также измеряется в рамках теста на клиренс креатинина или любого другого теста, который измеряет количество вещества, выводимого за 24-часовой период. Вы можете пройти только этот тест или пройти его вместе с другими процедурами. Этот тест может помочь вашему врачу определить, есть ли у вас заболевание почек. Подробнее: Анализ мочи на кортизол » Для 24-часового анализа объема мочи требуется очень мало подготовки.Ваш врач может дать вам более конкретные инструкции в зависимости от вашего текущего состояния здоровья и причин для теста. Сообщите своему врачу, если вы беременны или думаете, что беременны. Обязательно сообщите своему врачу о любых текущих рецептурных и безрецептурных лекарствах и добавках, которые вы принимаете, и спросите, не повлияет ли какое-либо из них на результаты. Как правило, вам не нужно голодать или принимать определенные лекарства для приготовления. Однако, исходя из причин для теста, ваш врач может посоветовать вам избегать определенных продуктов или напитков во время теста. Поскольку этот тест включает сбор и хранение мочи в течение 24 часов, вы можете запланировать тест на день, когда будете дома. Спросите, нужно ли вам начинать тест в определенное время, и соответствующим образом скорректируйте свое расписание. Вы получите один или несколько контейнеров для сбора и хранения мочи. Убедитесь, что вы понимаете, когда и куда следует вернуть контейнер или контейнеры. Цель - собрать мочу в течение 24 часов. Вы можете сделать это, пока находитесь в больнице, но вы также можете легко сделать это в амбулаторных условиях.Тест должен начинаться в определенное время и заканчиваться в то же время на следующий день. Тест будет происходить следующим образом:
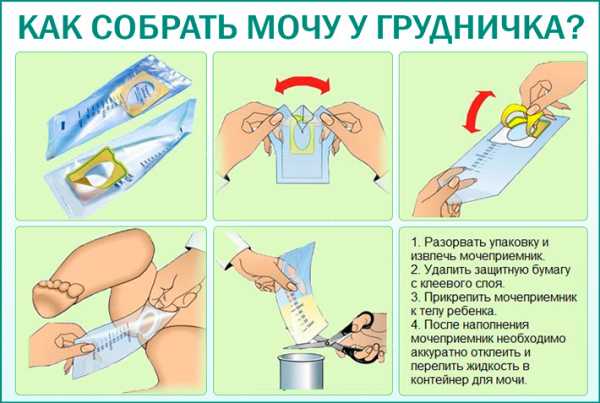
В некоторых случаях врач может попросить вас повторить процедуру несколько раз. МладенцыЕсли вы собираете мочу своего ребенка, вам выдадут специальные пакеты для сбора мочи с липкой бумагой, чтобы они оставались на месте. Выполните следующие действия:
24-часовой объемный анализ мочи неинвазивен и включает только мочеиспускание, как обычно. Побочных эффектов и рисков нет. Для получения точных результатов важно следовать инструкциям. Несколько факторов могут повлиять на точность вашего теста, в том числе:
Другие факторы, которые могут повлиять на результаты, включают острый стресс и энергичные упражнения.Сообщите своему врачу, если это ваш случай. В некоторых случаях врач может попросить вас повторить тест. Нормальный диапазон диуреза составляет от 800 до 2 000 миллилитров в день, если у вас нормальное потребление жидкости около 2 литров в день. Однако разные лаборатории могут использовать несколько разные значения. Ваш врач объяснит, что означают ваши конкретные числа. Нормальная моча стерильна и не содержит бактерий, вирусов или грибков. Моча представляет собой смесь воды и химических веществ, белков или электролитов, таких как:
Ваш врач может назначить дополнительное тестирование, если ваша моча содержит слишком много или слишком мало этих химикатов.Они также могут захотеть заказать дополнительные анализы, если у вас необычно высокий или низкий диурез. Аномально низкий объем мочи может указывать на:
Аномально высокий объем мочи может указывать на: Ваш врач объяснит результаты вашего теста и сообщите, если вам потребуется дополнительное тестирование. Продолжайте читать: 24-часовой анализ на белок мочи » .Гематурия (кровь в моче)Что такое гематурия?Гематурия - это наличие крови в моче человека. Два типа гематурии:
Что такое мочевыводящие пути?Мочевыводящие пути - это дренажная система организма для удаления шлаков и лишней жидкости.Мочевыводящие пути включают
Почки - это два органа в форме бобов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одной с каждой стороны позвоночника. Каждый день почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости. У детей выделяется меньше мочи, чем у взрослых. Моча течет из почек в мочевой пузырь по трубкам, называемым мочеточниками.Мочевой пузырь накапливает мочу до выхода ее через мочеиспускание. Когда мочевой пузырь опорожняется, моча выходит из организма через трубку, называемую уретрой, в нижней части мочевого пузыря. Что вызывает гематурию?Причины, по которым у людей может быть кровь в моче, включают
Более серьезные причины, по которым у людей может быть гематурия, включают
У кого выше вероятность развития гематурии?Люди, у которых более высока вероятность развития гематурии, могут
Каковы симптомы гематурии?У людей с макрогематурией моча розового, красного или коричневого цвета.Даже небольшое количество крови в моче может вызвать изменение цвета мочи. В большинстве случаев у людей с макрогематурией другие признаки и симптомы отсутствуют. Люди с макрогематурией, которая включает сгустки крови в моче, могут испытывать боль в мочевом пузыре или в спине. Как диагностируется гематурия?Медицинский работник диагностирует гематурию или причину гематурии с помощью
История болезниСбор анамнеза может помочь врачу диагностировать причину гематурии.Он или она попросит пациента предоставить историю болезни, обзор симптомов и список рецептурных и безрецептурных лекарств. Медицинский работник также спросит о текущих и прошлых заболеваниях. Физический экзаменВо время медицинского осмотра медицинский работник чаще всего постукивает по животу и спине, проверяя, нет ли боли или болезненности в области мочевого пузыря и почек. Медицинский работник может провести цифровое ректальное обследование мужчины, чтобы выявить любые проблемы с простатой.Медицинский работник может провести гинекологическое обследование женщины, чтобы найти источник возможных красных кровяных телец в моче. Цифровое ректальное исследование. Пальцевое ректальное исследование - это физический осмотр простаты и прямой кишки мужчины. Для проведения обследования медицинский работник предлагает мужчине наклониться над столом или лечь на бок, прижимая колени к груди. Медицинский работник вводит смазанный в перчатке палец в прямую кишку пациента и нащупывает часть простаты, которая находится перед прямой кишкой.Цифровое ректальное исследование используется для проверки воспаления простаты, увеличения простаты или рака простаты. Тазовый осмотр. Осмотр органов малого таза - это визуальный и физический осмотр тазовых органов женщины. Медицинский работник заставляет женщину лечь на спину на стол для осмотра и поставить ноги на углы стола или на опоры. Медицинский работник осматривает органы малого таза и вводит смазанный палец в перчатке во влагалище, чтобы проверить наличие проблем, которые могут вызывать кровь в моче. Анализ мочиМедицинский работник может проверить мочу в офисе с помощью щупа или отправить ее в лабораторию для анализа. Иногда анализы мочи с помощью индикаторной полоски могут быть положительными, даже если у пациента нет крови в моче, что приводит к «ложноположительным» результатам. Медицинский работник может искать эритроциты, исследуя мочу под микроскопом, прежде чем назначать дальнейшие анализы. Перед сдачей анализа мочи медицинский работник может спросить женщину, когда у нее была последняя менструация.Иногда кровь из менструального цикла женщины может попасть в образец ее мочи, что может привести к ложноположительному анализу на гематурию. Тест следует повторить после того, как у женщины прекратятся менструации. Медицинский работник может подтвердить наличие красных кровяных телец, исследуя мочу под микроскопом, прежде чем назначать дальнейшие анализы.Дополнительное тестированиеИногда медицинский работник снова анализирует мочу пациента. Если в образцах мочи обнаруживается слишком много эритроцитов, врач может назначить дополнительные тесты:
Более подробная информация представлена в разделе здоровья NIDDK «Визуализация мочевыводящих путей». Как лечится гематурия?Медицинские работники лечат гематурию, устраняя ее первопричину.Если гематурия у пациента отсутствует, оно обычно не нуждается в лечении. Питание, диета и питаниеИсследователи не обнаружили, что еда, диета и питание играют роль в возникновении или предотвращении гематурии. Что следует помнить
Клинические испытанияНациональный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний. Что такое клинические испытания и подходят ли они вам?Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины.Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания, чтобы изучить другие аспекты лечения, такие как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания. Какие клинические испытания открыты?Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov. .% PDF-1.6 % 4854 0 объект> endobj xref 4854 41 0000000016 00000 н. 0000002509 00000 н. 0000002861 00000 н. 0000002990 00000 н. 0000003150 00000 н. 0000003310 00000 н. 0000003918 00000 н. 0000004107 00000 п. 0000004293 00000 н. 0000004492 00000 н. 0000004668 00000 н. 0000004782 00000 н. 0000004896 00000 н. 0000005979 00000 п. 0000006779 00000 н. 0000007661 00000 н. 0000008649 00000 п. 0000009584 00000 н. 0000010596 00000 п. 0000010978 00000 п. 0000011517 00000 п. 0000011780 00000 п. 0000011869 00000 п. 0000011981 00000 п. 0000012993 00000 п. 0000013880 00000 п. 0000018946 00000 п. 0000019460 00000 п. 0000036386 00000 п. 0000036415 00000 п. 0000036491 00000 п. 0000038568 00000 п. 0000406134 00000 н. 0000406497 00000 н. 0000407954 00000 н. 0000408233 00000 п. 0000408595 00000 н. 0000409180 00000 н. 0000448198 00000 н. 0000002246 00000 н. 0000001142 00000 н. трейлер ] >> startxref 0 %% EOF 4894 0 obj> поток xToU ^ {ʍ ְ eusJ`4sl6o & h59ͺTM ۨ 00 Waԑ9ј% @) h | w_ {ۗ / . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||




 Следует ограничить ребенка в ряде продуктов: капуста, щавель, рыба, лук, специи и соль. Лучше сделать упор на овощные супы, картофель, тыкву, каши, баклажаны, молочные продукты, яйца, огурцы, макароны, сладкий перец. Можно кушать орехи, арбуз. Сладкоежкам рекомендуется ввести в рацион крыжовник, инжир, курагу, бананы, груши, виноград, яблоки, различные сухофрукты, мармелад и варенье.
Следует ограничить ребенка в ряде продуктов: капуста, щавель, рыба, лук, специи и соль. Лучше сделать упор на овощные супы, картофель, тыкву, каши, баклажаны, молочные продукты, яйца, огурцы, макароны, сладкий перец. Можно кушать орехи, арбуз. Сладкоежкам рекомендуется ввести в рацион крыжовник, инжир, курагу, бананы, груши, виноград, яблоки, различные сухофрукты, мармелад и варенье.