|
 |
|||||||||||||||
|
||||||||||||||||
Соэ в моче норма у ребенкаСоэ в моче: что это значит, нормы и возможные последствияМногие люди, обнаружив по результатам анализов повышенный уровень СОЭ, сразу же начинают бить тревогу, не разобравшись в проблеме как следует. В этой статье мы рассмотрим, что такое СОЭ, чем опасен повышенный уровень, какие нормы существуют и как узнать свое значение показателя. СОЭ в мочеДля начала хочется отметить, что СОЭ в моче – своеобразный медицинский миф, который разрушается при первой же попытке провести подобный анализ. СОЭ можно определить только по анализу крови, так как эритроциты в моче не содержатся в принципе, это невозможно по самим принципам физиологии человека. СОЭ – это скорость оседания эритроцитов, измеряется в мм/ч. Данный лабораторный показатель является прямым указанием на наличие воспаления в организме, выраженного в разных формах и имеющего различные причины.
Что это значит?Как говорилось в предыдущем пункте, скорость оседания эритроцитов – признак воспаления в организме. Однако не стоит сразу же паниковать, ведь увеличение значения данного показателя и отклонение его от нормы может быть вызвано самыми разнообразными причинами. К ним относятся:
Таким образом, отклонение от нормы может быть нормальным следствием естественных процессов организма. Чем это опасно?Интересный факт: исследователи подсчитали, что около 5% населения Земли имеют постоянно повышенный уровень СОЭ, однако живут обычной жизнью, не испытывая каких-либо связанных с данным показателем неудобств. Однако следует знать, чем опасно повышение уровня СОЭ, чтобы суметь предупредить и вылечить опасные заболевания. Повышение СОЭ может указывать на:
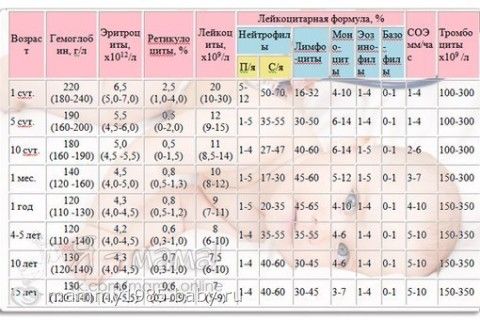
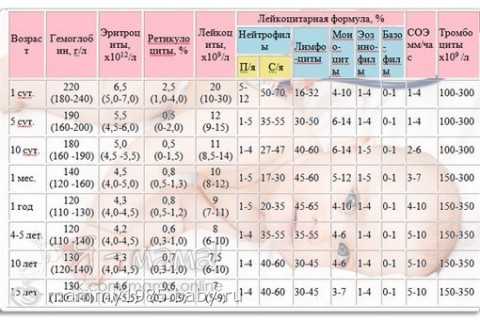
Низкий показатель СОЭ характерен для пациентов, испытывающих гипергидратацию организма – избыток воды в организме. В целом повышение уровня СОЭ ни чем не опасно само по себе, она лишь является своеобразным указателем на ненормальные процессы организма. Данная проба позволит вовремя обнаружить болезненные процессы и суметь вовремя отреагировать на них терапией. Если повышение наблюдается единожды, волноваться не стоит, а в случае длительного сохранения отклонения от нормы стоит обратиться к специалисту. Постоянно увеличенное или заниженное значение на протяжении месяца и больше говорит о серьезных проблемах, в этом случае следует провести другие анализы. Нормы (у мужчин, женщин и детей)Существуют нормы СОЭ, возрастные и половые. После рождения у ребенка нормальное значение – 1-2 мм/ч, в то время как от 1 до 6 месяцев показатель возрастает и достигает значения в 12-17 единиц. Далее норма вновь уменьшается и становится равной 1-10 мм/ч.
Различия в норме СОЭ для мужчин и женщин основаны на разной степени вязкости крови. У женщин нормальное значение – 20 мм/ч, а после 50 лет показатель увеличивается до 30 мм/ч. У мужчин норма не превышает 15 мм/ч, в пенсионном возрасте происходит повышение нормы – 20 мм/ч. Колебания показателей в зависимости от возраста связаны с происходящими в организме гормональными изменениями. Диагностика
Это делается с помощью анализа крови, основанного на особенных свойствах эритроцитов. В пробирке с пробой можно заметить выпадение осадка бордового цвета. Это происходит за счет того, что эритроциты тяжелее, чем другие элементы крови. Таким образом, реакция достигается за счет действия силы тяжести. Также стоит заметить, что эритроциты имеют свойство образовывать сгустки, прилипая друг к другу. При наличии воспаления эта способность ослабевает, что также лежит в основе анализа. Так, анализ основывается на образовании сгустка эритроцитов, выпадающего в осадок в пробе крови. В случае обнаружения отклонения от нормы следует пройти некоторые дополнительные анализы, чтобы выявить причину повышения или понижения нормального значения. Что делать и как лечитьМедики отмечают, что один лишь показатель СОЭ – недостаточное основание для назначения какого бы то ни было лечения и при обнаружении отклонения от нормы прибегают к комплексу анализов, позволяющих выявить и подтвердить предполагаемые проблемы. Главное, что нужно запомнить пациенту – не полагаться на самолечение. Ранее говорилось, что существует уйма причин, которые вызывают отклонение значения от нормы, и только квалифицированный специалист поможет найти выход из ситуации и назначит нужное лечение в соответствии с поставленным диагнозом. Загрузка...норма по возрасту, причины если повышена, пониженаСОЭ у ребенка – это неспецифический лабораторный параметр, определяющийся при клиническом исследовании крови или отдельно. Величина СОЭ изменяется при воспалительных, аутоиммунных и онкологических процессах в организме. Нормы СОЭ зависят от возрастной группы, пола человека и метода, которым пользуется лаборатория.Что такое СОЭ в кровиСОЭ – это скорость оседания эритроцитов. Метод основан на способности эритроцитов оседать в крови, смешанной с веществом, препятствующим свертыванию. Измеряется в мм/ч.  Измерение СОЭ у детей проводится по методу Панченкова Для исследования применяют методы по Панченкову, по Вестергрену и автоматические анализаторы. Норма будет зависеть от использованного метода. Эта величина отражает соотношение белков плазмы крови. Чем больше патологических белков, например, белков острой фазы воспаления, тем быстрее эритроциты склеиваются и оседают на дно пробирки. При уменьшении числа эритроцитов при анемии скорость будет увеличиваться, а при увеличении количества эритроцитов – падать. Как проводится анализДля исследования производится забор венозной или капиллярной крови. Для получения достоверного результата лучше сдавать кровь натощак. Перед анализом:
Питьевой режим можно оставить неизменным. После забора крови предложите ребенку любимое лакомство или молоко. Норма СОЭ у детей по возрастамНормальный показатель СОЭ зависит от метода, которым пользуется лаборатория. Каждая организация должна давать свои референсные значения, однако они могут не учитывать возрастных особенностей пациента. По этим причинам оценку результата должен проводить врач.  Нормальный показатель СОЭ в крови зависит от метода анализа Примерные значения для детей по возрасту:
Оценивать анализ должен врач, направивший на исследование! Что это значит, если показатель СОЭ в крови повышенСОЭ не показывает какое-либо конкретное заболевание и может быть повышена по ряду причин. При этом нормальное значение не исключает наличия болезней. Причины повышения СОЭ:
При отсутствии клинических проявлений дифференциальная диагностика производится прежде всего между инфекциями, иммунными и онко-гематологическими заболеваниями. В педиатрической практике при повышении СОЭ часто диагностируют хронический тонзиллит, фарингит, аденоидит. Резкий «скачок» СОЭ при/после вирусной инфекции может говорить о начавшихся осложнениях. У детей часто протекают бессимптомно пиело- и гломерулонефриты, воспаление легких, средний отит. Если результат повышен, могут назначить дополнительные методы обследования, которые позволят установить точную причину состояния. Также возможен ложный результат из-за ошибок лаборатории: если пациента ничего не беспокоит, скорее всего, потребуется провести повторный анализ. Причины замедления СОЭ в кровиРезультат СОЭ редко бывает понижен, но такое встречается при физиологических и патологических состояниях. Основные причины замедления СОЭ:
Замедление СОЭ определяется, если показатель стремится к нулю. Педиатры часто назначают исследование на СОЭ из-за его простоты и доступности. Этот показатель не обладает высокой специфичностью, но может натолкнуть врача на дальнейший диагностический поиск. Читайте в следующей статье: норма СОЭ у женщин повышенное соэ, что делать при высоком СОЭ, анализ, до года, 2, 3 годаБлагодаря анализу крови ребенка, можно определить, здоров ли малыш или же у него есть какие-либо заболевания. Это особенно важно, если болезнь протекает скрыто. Для выявления таких скрытых патологий всех деток планово направляют на анализы в определенном возрасте. И анализу крови детей уделяют повышенное внимание. Одним из важных показателей, определяемых в лаборатории при исследовании крови, выступает СОЭ. Увидев такое сокращение в бланке анализа крови, многие родители не знают, что это означает. Если к тому же анализ выявил повышенную СОЭ в крови у ребенка, это вызывает переживания и тревогу. Чтобы знать, что предпринять при таких изменениях, нужно разобраться, как проводят анализ СОЭ у детей и как расшифровываются его результаты. Что такое СОЭ и как определяют его значениеАббревиатурой СОЭ сокращают «скорость оседания эритроцитов», которую находят во время клинического анализа крови. Показатель измеряется в миллиметрах за час. Для его определения кровь, соединенную с антикоагулянтом (это важно, чтобы она оставалась жидкой), оставляют в пробирке, позволяя ее клеткам оседать под воздействием сил гравитации. Через один час измеряется высота верхнего слоя – прозрачной части крови (плазмы) над осевшими вниз кровяными клетками.
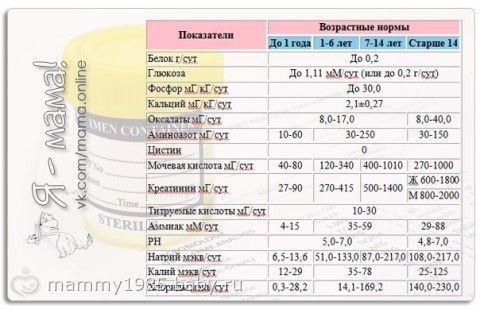
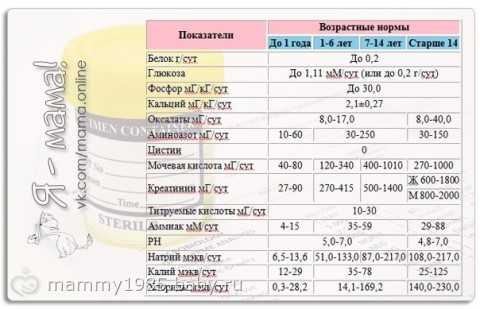
Таблица значений нормыКогда проводится расшифровка анализа крови, все показатели сравнивают с нормативами, которые зависят от возраста детей. Это относится и к скорости оседания красных кровяных клеток, ведь СОЭ сразу после рождения будет одной, в возрасте 2-3 года или 8-9 лет показатель будет другим. Нормой СОЭ являются такие результаты:
Почему бывает ниже нормыОтклонения СОЭ от нормы зачастую проявляются повышением этого показателя, а снижение скорости, с которой оседают эритроциты, наблюдается намного реже. Наиболее частой причиной таких изменений выступает повышенная вязкость крови. Более низкая СОЭ бывает при:
Причины повышения СОЭВысокая СОЭ у ребенка не всегда свидетельствует о проблемах со здоровьем. Такой показатель может меняться под влиянием разных факторов, иногда безвредных или временно действующих на ребенка. Однако довольно часто увеличение СОЭ выступает признаком болезни, и иногда весьма серьезной. НеопасныеПри таких причинах характерно незначительное повышение СОЭ, например, до 20-25 мм/ч. Такой показатель СОЭ может выявляться:
Кроме того, в детском возрасте может выявляться так называемый Синдром повышенного СОЭ. При нем показатель высокий, но у ребенка нет каких-либо жалоб и проблем со здоровьем. ПатологическиеПри заболеваниях СОЭ повышается намного больше нормы, например, до 45-50 мм/ч и выше. Одной из главных причин более быстрого оседания эритроцитов выступает увеличение количества белка в крови за счет повышения уровня фибриногена и выработки иммуноглобулинов. Это состояние возникает в острую фазу многих заболеваний.
Увеличение СОЭ наблюдают при:
СОЭ при инфекцияхНаиболее частой патологической причиной увеличения СОЭ выступают инфекционные болезни. При этом определить характер инфекции можно по лейкоцитарной формуле, ведь лейкоциты и СОЭ повышены у ребенка и при вирусной, и при бактериальной инфекции. Однако в случае заражения вирусом в лейкоформуле будет лимфоцитоз. Если же инфекция бактериальная, подсчет лейкоцитов отметит увеличенное число нейтрофилов.
О норме СОЭ и причинах повышенных показателей смотрите в следующем видео. СимптомыВ некоторых случаях ребенка вообще ничего не беспокоит, а изменение СОЭ выявляется при плановом обследовании. Однако нередко высокая СОЭ является признаком болезни, поэтому у малышей будет и другая симптоматика:
Что делатьТак как наиболее часто высокая СОЭ сигнализирует врачу о наличии в организме ребенка воспалительного процесса, изменение такого показателя не должно оставаться без внимания педиатра. При этом действия медиков определяются наличием у ребенка каких-либо жалоб.
Если каких-либо проявлений болезни у ребенка нет, а СОЭ в анализе крови высокая, врач направит ребенка на дополнительное обследование, которое будет включать биохимический и иммунологический анализ крови, рентген грудной клетки, анализ мочи, ЭКГ и другие методы. Если никаких патологий выявлено не будет, а повышенное СОЭ, например, 28 мм/ч, будет оставаться единственным настораживающим симптомом, педиатр через некоторое время направит малыша на пересдачу клинического анализа крови. Также ребенку порекомендуют определить С-реактивный белок в крови, по которому судят об активности воспаления в организме. Если увеличение СОЭ выступает симптомом какого-либо заболевания, педиатр назначит медикаментозное лечение. Как только ребенок выздоровеет, показатель вернется к нормальным значениям. При инфекционной болезни ребенку назначат антибиотики и другие лекарства, при аллергии малышу выпишут антигистаминные препараты.
Как сдавать анализЧтобы избежать ложноположительного результата (повышение СОЭ без наличия воспаления в организме), важно правильно сдать анализ крови. На СОЭ влияет довольно много факторов, так что при сдаче анализа рекомендуется проводить его натощак и в спокойном состоянии.
Рекомендуем посмотреть выпуск программы Доктора Комаровского, в котором подробно освещается тема клинического анализа крови у детей норма в крови у взрослых и детей. Подготовка к анализу крови на скорость оседания эритроцитов. Расшифровка анализа крови. Где сдать кровь на оседание эритроцитов по доступной цене?Неспецифический показатель, обычно назначаемый с общим анализом крови, используется в диагностике воспалительных и аутоиммунных заболеваний. Временное повышение СОЭ может быть связано с целым рядом физиологических и патологических процессов. Аббревиатура СОЭ расшифровывается как «скорость оседания эритроцитов» (ранее её именовали РОЭ). Скорость оседания измеряется в миллиметрах за час. СОЭ является очень чувствительным, но неспецифичным показателем, его повышение возможно при различных патологических и физиологических состояниях. Повышение СОЭ может свидетельствовать о наличии воспалительного процесса, инфекционного, ревматологического, онкологического заболевания, травме, беременности и в послеродовом периоде. Повышение показателя также может спровоцировать аллергическая реакция, курение и прием некоторых биохимических препаратов. Значения СОЭ отличаются у взрослых людей и у детей, а также у мужчин и женщин. Норма весьма условна, поскольку на нее влияет возраст, режим питания, состояние организма и иные факторы. Например, чем старше человек, тем выше становится показатель. Способ определения СОЭВ РФ скорость оседания эритроцитов определяется по способу Панченкова. Суть исследования заключается в смешении крови и цитрата натрия, благодаря которому она расслаивается. Внизу оседают эритроциты, а наверху остается прозрачная плазма. Данный процесс обусловлен как физическими, так и химическими характеристиками крови. Расслаивание проходит в три этапа:
Вся реакция занимает 1 час. СОЭСОЭ – это анализ, который указывает на скорость оседания эритроцитов. Оседание эритроцитов в крови свидетельствует о наличии воспалительных процессов в организме, поэтому этот анализ широко используется при различной симптоматике. С помощью СОЭ удается определять бактериальные заболевания, вирусные инфекции, ГРВИ, бронхиты и другие заболевания, а также проследить за динамикой их развития. Как проводится СОЭАнализ крови СОЭ проводится натощак, перед этим 4 часа стоит воздержаться от приема пищи. Непосредственно перед забором биоматериала врачи рекомендуют выпить стакан негазированной воды, что снизит вязкость крови и предотвратит образование сгустков в пробирке. Для проведения анализа забор берется из капилляров, посредством прокола на 3 или 4 пальце левой руки. Вся процедура занимает всего несколько минут и не причиняет пациенту дискомфорта и болезненных ощущений. После этого материал поступает в лабораторию для исследования. Показатели СОЭНорма скорости оседания эритроцитов в организме человека зависит от множества критериев. Эти показатели меняются в зависимости от пола и возраста пациента. У детей (значение зависит от возраста ребенка)
У женщин
У мужчин
Максимальное значение СОЭ может свидетельствовать о:
Если показатели скорости оседания эритроцитов ниже, то это свидетельствует об истощении организма, атрофии мышечных тканей, или же может указывать на заболевания сердечнососудистой системы. Методики проведения анализа; Методика проведения СОЭ обязательно указывается врачом, так как различные технологии исследования отличаются друг от друга и их результаты также. Поэтому норму оседания эритроцитов определяет исключительно врач, который и отправляет пациента на анализ, а забор крови обязательно должен происходить в специализированной лаборатории. СОЭ при анемииПоказатель скорости оседания эритроцитов или СОЭ при анемии всегда повышен. Поэтому для определения уровня гемоглобина в крови врачи очень часто назначают пациенту именно этот анализ. Норма его показателей варьируется в зависимости от пола и возраста пациента. Показатели скорости оседания эритроцитов у женщинСкорость оседания эритроцитов у женщин - очень важный анализ, так как с его помощью удается определить наличие патологий или же оценить протекание беременности. СОЭ при анемии у женщин обязательно будет повышено, если показатели превышают 15 мм/ч. Причины повышенного СОЭ у женщин:
Если у женщины наблюдаются данные изменения в организме, пациентка обязательно должна предупредить об этом врача, так как анемия и СОЭ не всегда взаимосвязаны. В этих случаях увеличенные показатели являются допустимыми. Анемия и высокий соэОчень часто наблюдается повышение СОЭ при железодефицитной анемии. Эти изменения в организме свидетельствуют о недостаче концентрации красных кровяных клеток (гемоглобина). В случае нехватки гемоглобина в крови организм переживает дефицит кислорода, так как именно эти клетки отвечают за его транспортировку. Анемия у женщин встречается чаще всего в период беременности во время полового созревания от 14 до 18 лет. Для того чтобы определить уровень СОЭ при анемии, необходимо сдать анализ крови. Забор биоматериала проводится из пальца, поэтому данная процедура не требует длительной подготовки и длится всего несколько минут. Главное требование к пациенту - не принимать пищу последние 4 часа. Сдать анализ на скорость оседания эритроцитов вы можете в любое удобное время в нашей лаборатории, и получить максимально точный результат в кратчайшие сроки. Исследование крови – один из основных методов диагностики различных заболеваний. Он отображает практически все патологические процессы, которые происходят в организме человека. Кровь состоит из плазмы и отдельных элементов – тромбоцитов, лейкоцитов и эритроцитов. Оседание эритроцитов в крови – неспецифичный чувствительный показатель, который претерпевает изменения на ранних стадиях заболевания. В это время другие лабораторные показатели крови и мочи еще не демонстрируют никаких изменений. СОЭ или скорость оседания эритроцитов – это анализ, который показывает степень осаждения эритроцитов в образце крови за определенный период времени. Этот вид лабораторного исследования выявляет наличие патологий на любом этапе их развития и позволяет отслеживать динамику процесса. СОЭ: методика определенияЭтот вид анализа крови проводится натощак. Перед проведением забора биоматериала из вены рекомендуется выпить стакан воды без газа для снижения вязкости крови и предотвращения появления в пробирке сгустков. Для проведения анализа подходит как венозная, так и капиллярная кровь пациента. В нашем центре исследование проводится по способу Панченкова. Его суть заключается в смешении крови и цитрата натрия, который обеспечивает ее расслоение. Показатели СОЭ зависят от множества критериев, они могут меняться в зависимости от возраста и пола. Максимальное значение СОЭ в крови определяют при:
Снижение уровня СОЭ врачи отмечают при:
В нашем центре вы можете пройти анализ на оседание эритроцитов в крови, нормы которого вам сообщат наши специалисты. Забор крови мы проводим быстро и безболезненно, и гарантируем точные результаты исследования! Пример выдачи результата: Анализ мочи соэ у ребенка нормаСкорость оседания эритроцитов (СОЭ) – этот показатель входит в общий (клинический) анализ крови. СОЭ показывает насколько быстро эритроциты склеиваются между собой. Для определения СОЭ можно использовать как венозную, так и капиллярную кровь. В норме показатели СОЭ у новорожденных, детей и взрослых отличаются. Как и многие другие лабораторные параметры, величина СОЭ также зависит от пола человека.
В зависимости от лаборатории норма СОЭ может быть немного выше, но обычно не превышает 20 мм/ч. Чем меньше эритроцитов, тем быстрее они оседают, поэтому у женщин СОЭ немного выше, чем у мужчин. К сожалению, нормальный показатель СОЭ не всегда означает отсутствие заболевания. У значительного числа людей с потенциально излечимыми злокачественными заболеваниями наблюдается СОЭ менее 20 мм/час. Вместе с тем, повышенное СОЭ наряду с повышением лейкоцитов (лейкоцитозом) и соответствующими изменениями лейкоцитарной формулы служит достоверным признаком наличия в организме инфекционных и воспалительных процессов. Увеличение скорости оседание эритроцитов происходит при нарушенном соотношении различных белков крови. Это свидетельствует о воспалительных процессах в организме, так как при состояниях, которые сопровождаются воспалением и разрушением тканей организма, в сыворотке крови повышается содержание определенных белков (например, фибриноген), которые способствуют «склеиванию» эритроцитов, вследствие чего они оседают быстрее и СОЭ увеличивается. СОЭ — показатель чувствительный, но не специфичный, то есть определить, где именно локализуется воспалительный процесс у ребенка и какова его причина, невозможно. Повышенное СОЭ у ребенка может наблюдаться при многих заболеваниях и по одному этому показателю нельзя поставить диагноз. Выраженное повышение СОЭ характерно для инфекционных и воспалительных процессов. Иногда СОЭ может значительно повышаться у здоровых людей. Именно поэтому анализ на СОЭ, как правило, используется в сочетании с другими исследованиями. Как правило, повышенное СОЭ встречается у детей:
...ТРИ ВАЖНЫЕ ТАБЛИЦЫ... расшифровка анализа мочи у детей таблица!!! ТРИ ВАЖНЫЕ ТАБЛИЦЫ!!! Очень интересным занятием для молодых родителей является изучение анализов ребенка, с интерпретацией их согласно норм, данных в бланке. Уважаемые, это нормы, во-первых, для взрослых, а у детей нормальные показатели порой отличаются очень сильно. А во-вторых, напечатанные сто лет назад при царе Горохе и с тех пор бланки не редактировались. Поэтому, прежде чем тащить свое упирающееся чадо по всевозможным врачам, давайте разберемся, есть ли патология в анализах. Смотрите наши таблицы и их расшифровки! Анализ мочи — на что обратить внимание и расшифровка: Анализ мочи у детей. Как собрать, на что обратить внимание Моча является водным раствором электролитов и органических веществ. Основным компонентом мочи является вода (92-99 %), в которой растворено порядка тысячи различных компонентов, многие из которых до сих пор полностью не охарактеризованы. Ежедневно с мочой из организма удаляется примерно 50 – 70 сухих веществ, большую часть которых составляет мочевина и хлористый натрий. Состав мочи значительно варьируется даже у здоровых детей, поэтому анализ мочи осложняется и заставляет быть очень осторожными при интерпретации полученных результатов. Суточный объем мочи и концентрация в ней тех или иных компонентов зависит от интенсивности гломерулярной (в клубочках почек) фильтрации, степени канальцевой реасорбции и/или экскреции. Заболевания мочевыделительной системы; Чтобы результаты анализа мочи оказались достоверными, необходимо правильно ее собрать. Для анализа подходит только утренняя моча. Сначала готовим тару. Небольшую баночку с широким горлом чисто моем, высушиваем. Можно использовать и специальные мешочки-мочеприемники (одеваются на половые органы, приклеиваются, сверху одевают подгузник), они продаются в аптеке. Половые органы ребенка должны быть чистыми, малыша при подготовке к сбору мочи нужно подмыть — не переусердствуйте, подмывайте, как вы обычно это делаете. Не используйте при этом ни марганцовку, ни настои трав, ни другие антисептики. Достаточно трудно подловить момент мочеиспускания у ребенка до года, но многие родители знают признаки, по которым можно определить, что ребенок хочет писать — малыш беспокоится, кричит или, наоборот, замирает. Останется только поднести мочеприемник под струю. Предпочтительнее собрать среднюю порцию мочи. Нельзя переливать мочу из горшка, как бы хорошо он не был вымыт, лучше вложите в горшок чистую тару для сбора мочи. Нельзя выжимать мочу из пеленки или подгузника, или даже стерильной марли — все это искажает результаты анализа. Если ребенок ни в какую не хочет «сдавать мочу на анализ», стимулируйте его к мочеиспусканию поглаживанием живота по часовой стрелке, или шумом льющейся воды. У детей старшего возраста мочу собирают так же, как и у взрослых: подмыться, собрать среднюю порцию мочи в чистую сухую посуду. Расшифровка анализа мочи При проведении общего анализа количество собранной утренней порции мочи практического значения не имеет (ну если вы конечно не 1 мл принесете). Нормальное количество мочи, выделяемое в течение суток, сильно зависит от возраста. Количество мочи, выделяемое в течение суток у детей, можно приблизительно вычислить по формуле: Диурез увеличивается при приеме больших количеств жидкости, потреблении продуктов, повышающих выделение мочи (дыня, арбуз), уменьшается при ограничении приема жидкости, усиленном потоотделении, рвоте, поносе и у недоношенных детей. Подозревать олигурию или анурию у новорожденных можно при наличии сухих пеленок в течение 12 – 18 часов. Основные показатели, изучаемые в моче: 1. Прозрачность мочи определяется путем осмотра мочи в проходящем свете. Нормальная моча прозрачна. Мутной моча может быть при пиелонефрите или цистите при содержании в ней большого количества слизи, клеток, бактерий и/или солей. 2. Цвет мочи. В норме у детей младшего возраста моча соломенно-желтая. В старшем возрасте она становится янтарно-желтой. У детей с пиелонефритом моча может быть более интенсивно окрашена, поскольку при этом заболевании часто снижается объем мочи в связи с лихорадкой, рвотой, жидким стулом и усиленным потоотделением. Окраска мочи может изменяться при приеме некоторых лекарств и пищевых продуктов. Ревень обуславливает зеленоватый оттенок мочи. При приеме рибофлавина (витамин В2) моча приобретает интенсивно-желтый цвет. Моча темнеет при стоянии, если ребенок получает нитрофурановые препараты (фурагин, фурадонин и др.). 3. Реакция мочи. У здорового ребенка в норме реакция мочи слабо-кислая, и она может изменяться в зависимости от характера пищи. Щелочная реакция наблюдается при употреблении растительной пищи, а кислая — мясной. Способность ребенка выделять, как кислую, так и щелочную мочу может служить подтверждением нормальной работы его почек. Кислая моча (рН 5,5) часто наблюдается при острых заболеваниях различного происхождения, а нейтральная и щелочная (рН 5,5) при инфекции мочевых путей и почек вследствие разложения бактериями мочевины с образованием аммиака. 4. Относительная плотность (удельный вес). Удельный вес определяется содержанием в моче растворенных веществ, в первую очередь солей и мочевины. В обычных условиях относительная плотность мочи в течение дня изменяется от 1008 до 1025 в зависимости от характера пищи, объема выпитой и выделенной жидкости, возраста ребенка. Этот показатель характеризует работу почек по разведению и концентрации мочи. При хроническом пиелонефрите удельный вес мочи может оставаться низким и монотонным в течение суток, что будет свидетельствовать о нарушении работы почек. 5. Белок в моче (протеинурия). У здоровых детей белка в моче нет при определении его обычными методами. Чувствительные исследования показывают, что белок выделяется с мочой и в разовых порциях его концентрация не более 0,033 г/л. У ребенка с пиелонефритом белок может присутствовать в моче, что отражает повреждение ткани почек (почечная протеинурия). Белок может попадать в мочу со слизистых мочевых путей или влагалища — это внепочечная протеинурия. 6. Лейкоциты в моче (лейкоцитурия, пиурия или гной в моче). Гной в моче появляется из лопнувших маленьких гнойничков, образующихся в почке или мочевыводящих путях при воспалении. В основном он состоит из белых клеток крови — лейкоцитов. Лейкоциты «поедают» микробы (этот процесс называется фагоцитозом) и спасают человека. Повышение числа лейкоцитов в моче свидетельствует о воспалительном процессе в почках или мочевых путях. В моче здорового ребенка при рассмотрении ее в поле зрения микроскопа могут встречаться единичные лейкоциты. Обнаружение в моче более 5-7 лейкоцитов у мальчиков и 8-10 у девочек, может говорить о воспалительном процессе в мочевыводящих путях и почках. Однако, лейкоциты могут попадать в мочу из наружных половых органов, что возможно у мальчиков при сужении и воспалении крайней плоти (фимоз с баланопоститом), а у девочек при воспалении наружных половых органов (вульвовагините). Воспаление наружных половых органов проявляется местным покраснением, белями и другими выделениями, пачкающими белье. Подозрение на этот процесс может разрешить врач при осмотре наружных половых органов. При необходимости, к обследованию мальчиков привлекается уролог (ликвидация фимоза), а девочек — гинеколог, который проводит не только осмотр, но и специальное исследование (мазок со слизистой влагалища) и лечение вульвовагинита. При длительной лейкоцитурии врач также исключает туберкулез почек и мочевыводящих путей. 7. Эритроциты (красные кровяные тельца). Эритроциты в моче здорового ребенка отсутствуют или обнаруживаются в единичном числе (1-2 в поле зрения микроскопа). При появлении в моче эритроцитов в количестве, превышающем норму, говорят о «гематурии» (кровь в моче). Термин «макрогематурия» используется в том случае, если кровь выделяется в таком количестве, что изменяется цвет мочи, она становится темно-красной, цвета «мясных помоев» или «крепкого кофе». При «микрогематурии» цвет мочи не изменяется, а эритроциты обнаруживают при исследовании мочи под микроскопом. Более 100 врожденных и приобретенных болезней могут вызывать гематурию. Пиелонефрит, цистит и рефлюкс входят в этот список. Родители могут помочь врачу в расшифровке причин, изменяющих цвет мочи, поскольку ее могут окрашивать некоторые пищевые растения (свекла, черника и др.) или лекарства. 8. Цилиндры в моче. Цилиндры — слепки почечных канальцев, основа которых свернувшийся белок, поэтому они появляются в моче с белком. Другим условием образования цилиндров является наличие кислой реакции мочи. В щелочной моче они не образуются или быстро растворяются. 9. Соли. По наличию солей в общем анализе мочи можно судить о ее коллоидном состоянии, кислотности и других свойствах. В зависимости от кислотности мочи в осадок могут выпадать различные соли: в кислой среде — мочевая кислота, соли мочевой кислоты и кальция фосфат, кальция сульфат, кальция оксалат; в щелочной моче — трипельфосфаты, мочекислый аммоний, аморфные фосфаты, кальция карбонат и кальция оксалат. Количество выделяемых солей можно определить только в суточной моче. Осадок мочевой кислоты наблюдается при избыточном употреблении мясной пищи, больших физических нагрузках, лихорадке, голодании или приеме гормонов (преднизолон). Оксалаты присутствуют в моче у детей, употребляющих в пищу продукты с большим содержанием щавелевой кислоты — кофе, чай, орехи, клубнику, черную смородину, шпинат, ревень, салат. Кристаллы оксалатов могут появиться при длительном стоянии мочи. Трипельфосфаты и аморфные фосфаты часто обнаруживаются в осадке мочи при пиелонефрите и цистите. По этой причине наличие солей в моче не позволять делать вывод о нарушении солевого обмена. Расшифровкой анализа мочи должен заниматься врач, а не родители.
Эритроциты (RBC — Red Blood Cells) — основные клетки крови, «контейнеры» гемоглобина. Размер контейнеров определяется параметром «Среднее количество гемоглобина в одном эритроците». Цветовой показатель — отношение полученных значений количества гемоглобина и эритроцитов к нормальным. Гематокрит (Hct, PCV — Packed Cell Volume) — характеризует отношение объемов плазмы и форменных элементов (густоту крови) Ретикулоциты — молодые эритроциты, присутствуют в крови всегда, количество зависит от потребности организма в новых эритроцитах. Тромбоциты — главные клетки свертывания крови, при лечении ОРЗ интереса не представляют. ! — Сгущение крови (недостаток жидкости) проявляется повышением гематокрита и количества гемоглобина в крови. Лейкоциты (WBC — White Blood Cells) — форменные клетки крови, представляющие систему иммунитета. Исследование лейкоцитов позволяет понять причину болезни (бактериальная, вирусная или аллергическая) ! — Важная особенность детского организма — кол-во лейкоцитов у ребенка в среднем намного больше, чем у взрослого (т.к. система иммунитета только формируется). Лейкоцитоз — повышение уровня лейкоцитов выше нормы. Возникает при острых (особенно бактериальных) инфекциях, гнойных воспалительных процессах, кислородной недостаточности и т.д. Лейкопения — снижение уровня лейкоцитов ниже нормы. Возникает при вирусных инфекциях, при тяжелых токсических и инфекционных состояниях, сопровождающихся угнетением костного мозга, при некоторых бактериальных болезнях, лучевой болезни и т.д. Лейкоциты делятся на следующие 9 видов: — Нейтрофилы (Миелоциты, Метамиелоциты, Палочкоядерные, Сегментоядерные) — 4 вида; — Эозинофилы; — Базофилы; — Лимфоциты; — Моноциты; — Плазматические клетки. Соотношение различных видов лейкоцитов (в %) образует лейкоцитарную формулу. Нейтрофилы — проявляют особую активность в отношении бактерий. Чем более выражен бактериальный воспалительный процесс, тем больше их соотношение в формуле. Созревшие нейтрофилы наз. сегментоядерными (своего рода спецназ), недозрелые — палочкоядерные, юные — метамиелоциты, и самые маленькие — миелоциты. Чем активнее борьба в бактериями, тем больше в крови палочкоядерных нейтрофилов («все на фронт»). Метамиелоциты и миелоциты появляются только в самых критических случаях, когда организм борется из последних сил. Эозинофилы — обезвреживают комплекс «антиген-антитело» (в норме у ребенка не более 1-4%), т.е. в активной стадии болезни — лейкоцитоз и нейтрофилез, а с наступлением выздоровления уменьшается количество лейкоцитов и нейтрофилов, а эозинофилов увеличивается. Также их количество увеличивается при аллергических реакциях, паразитарных болезнях, некоторых заболеваниях кожи и кишечника. Базофилы — к теме ОРЗ отношения не имеют (в норме не более 1%) Лимфоциты — участвуют в иммунных, отвечают за общий и местный иммунитет (обнаружение, распознавание и уничтожение антигенов, синтез антител и т.д.). Главный и чаще всего встречающийся вид лейкоцита в крови. Лимфоцитоз является признаком прежде всего вирусной инфекции. Моноциты — занимаются фагоцитозом (поглощение и переваривание бактерий, погибших клетов и т.д.). Живет в крови около 30 часов, после чего переходит в ткани, где дозревает до макрофага (с др.-греч. — большой пожиратель). Плазматические клетки — отвечают за образование антител ( в норме 1 на 200-400 лейкоцитов у детей, у взрослых отсутствуют). Количество увеличивается прежде всего при вирусных инфекциях с повреждением лимфоидной ткани (инфекционный мононуклеоз, корь, краснуха, ветрянка и т.п.) Скорость оседания эриктроцитов, СОЭ — величина столбика осевших эритроцитов за час (мм/ч). Повышение СОЭ указывает на воспалительный процесс в организме (у детей в норме от 2 до 10 мм/ч) Как осуществляется общий анализ крови? Биохимический анализ крови у детей. На что обратить внимание, расшифровка.
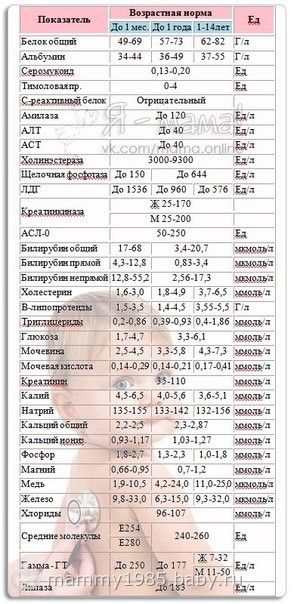
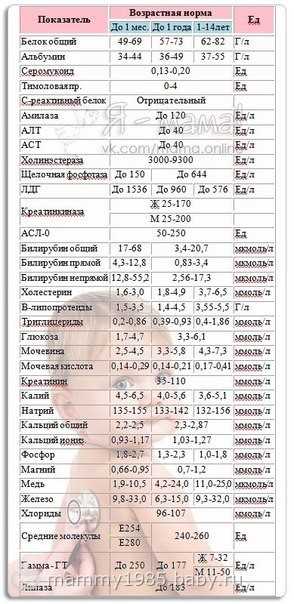
Данный набор показателей часто определяется для оценки общего состояния организма или с диагностической целью. Должен он выполняться и у пациентов, поступивших в отделение неотложной помощи, так как позволяет быстро получить информацию о возможной причине проблемы и оказать адекватную помощь. Расшифровка биохимического анализа крови ребенка: Глюкоза — это сахар, который постоянно циркулирует в крови и необходим для обеспечения организма энергией. Отклонения данного показателя от нормы свидетельствуют о наличии диабета или гипогликемии (низкого уровня сахара). Кальций — играет важное значение в процессах мышечного сокращения, передаче нервных импульсов, секреции гормонов. Понижение или повышение уровня кальция может указывать на гормональный дисбаланс или проблемы с печенью, костной тканью или поджелудочной железой. Натрий, калий, карбонаты и хлориды (электролиты) помогают поддерживать баланс жидкости в организмы, а также кислотно-щелочную среду. Они важны для регуляции сердечных сокращений, работы мышц и мозга. Отклонение уровней электролитов от нормы происходит при развитии заболеваний сердца, почек или сильном обезвоживании организма. Мочевина в крови и креатинин — являются конечными продуктами метаболизма и выводятся из организма через почки. Увеличение их концентрации является сигналом о возможных проблемах в функционировании почек. В случае экстренной необходимости анализ основных биохимических показателей может быть выполнен без предварительной подготовки. Но для того, что бы результаты дали более объективную информацию, ребенку следует воздержаться от приема пищи и воды за 8—12 часов до анализа. Собираясь к врачу, подберите для ребенка такую одежду, которая не затруднит доступ к локтевой вене. Отбор крови осуществляется из локтевой вены подготовленными медицинскими работниками. У грудничков кровь для биохимического анализа отбирается из пятки с помощью тонкой иголки. Место введения иглы обрабатывается антисептиком. Участок руки выше вены пережимается, для того, чтобы повысить давление в вене и добиться ее сильного наполнения. Затем в вено вводится иголка, по которой кровь поступает в специальный сосуд или пробирку. По окончанию процедуры отбора крови давящая повязка снимается. Игла вынимается после того, как будет отобран необходимый объем крови. На участок прокола накладывается кусочек ваты, для того, что бы остановить кровотечение. Процедура занимает не более нескольких минут. Отбор крови из вены доставляет временные неудобства, ребенок почувствует неприятный укол, но сильных болевых ощущений при данной процедуре не бывает. Большинство детей со страхом относятся к данной процедуре. Помогите им. Объясните ход анализа и его назначение, расскажите о том, зачем доктор выполняет этот анализ и как после прохождения правильного лечения улучшится самочуствие ребенка. Пусть он задаст любые, интересующие его, вопросы медицинскому персоналу. Помогите ребенку расслабиться во время процедуры. Напряжение делает ее более болезненной. Отвлеките внимание от иглы, особенно во время ее введения в вену. В современных медицинских учреждениях биохимический анализ крови выполняется на специальном оборудовании. Оно позволяет получить результат в течении часа, но обычно в такой спешке нет необходимости и придется подождать около суток. При выявлении отклонений от нормы в результатах анализа, назначается повторное обследование. В целом, анализ биохимических параметров крови является безопасной процедурой, но в ряде случаев могут возникнуть небольшие осложнения:
Читайте также: анализ мочи по Нечипоренко у детей норма Частое мочеиспускание у детей: причины, диагностика и лечениеПоллакиурия или учащенное мочеиспускание в дневное время обычно считается сенсорным позывом, при котором ребенок часто чувствует, что собирается помочиться без какой-либо физической потребности в этом. Ребенок может каждый раз выделять только небольшое количество мочи (1). Поскольку это состояние протекает без каких-либо других симптомов, оно является доброкачественным и проходит самостоятельно, длится от нескольких недель до нескольких месяцев (2). Также у некоторых детей могут быть повторяющиеся эпизоды поллакиурии в течение более длительного периода времени. Прочтите этот пост, чтобы узнать о причинах и симптомах поллакиурии и о том, как вы можете помочь своему ребенку справиться с этим заболеванием. Как часто ребенок должен мочиться в течение дня?Не существует жестких правил, определяющих, сколько раз ребенок может мочиться в день. Однако можно с уверенностью сказать, что посещение туалета каждые два часа является нормальным. Иногда ребенок может мочиться чаще, если он выпил больше жидкости, в холодную погоду или просто для развлечения (дети младшего возраста). Что вызывает частое дневное мочеиспускание у детей?Причина частого дневного мочеиспускания точно не известна. Это состояние редко связано с какой-либо физической причиной (3). Специалисты считают, что это может быть связано с психологическими или психогенными факторами. В некоторых случаях стресс или проблемы, связанные со школой, домом или семьей, могут быть пусковыми факторами у детей (2). Триггерные или провоцирующие факторы могут включать следующие (2, 3, 4, 5, 6).
Часто у детей с этим заболеванием не может быть выявлен очевидный пусковой фактор. [Читать: Инфекция мочевыводящих путей у детей] Симптомы частого мочеиспускания или поллакиурии у детейПризнаки и симптомы поллакиурии могут включать следующие (4, 7)
[Читать: Боль в животе у детей] ДиагнозПоллакиурия - доброкачественное заболевание. Поэтому практикующие врачи не могут выбрать инвазивное обследование, если отчет об анализе мочи и результаты физикального обследования в норме. Врачи обычно изучают историю болезни и проводят медицинский осмотр (1). Кроме того, врачи различают частое дневное мочеиспускание (поллакиурию) от полиурии (чрезмерное выделение или отхождение мочи) из-за метаболических нарушений , таких как несахарный диабет и сахарный диабет (2). Врачи могут предложить следующие лабораторные или клинические исследования (1, 4).
[Читать: Пептическая язва у детей] Лечение частого мочеиспускания или поллакиурии у детейПосле того, как врач провел первичный осмотр вашего ребенка и определил триггерный фактор (ы) для поллакиурии, необходимую терапию или лечение варианты можно обсудить. Обычно детям не нужны лекарства от этого состояния. Управление частым дневным мочеиспусканием может включать следующее (6, 7).
Кроме того, если эмоциональные триггеры или триггеры, связанные со стрессом, определены в качестве вероятных причин, детей следует поощрять к разговору со своими родителями или к консультированию. Не раздражайте ребенка из-за частоты мочеиспускания. Помните об их чувствах или эмоциональном переживании. Вы также можете заверить своего ребенка, что если вы немного подождете, прежде чем воспользоваться туалетом, это не приведет к несчастным случаям.
[Читать: Запор у детей] Советы по уходу на домуЕсли вы заметили какое-либо необычное учащение мочеиспускания у вашего ребенка, обязательно посетите практикующего врача для постановки правильного диагноза. Как правило, вашему ребенку может не потребоваться прием лекарств для лечения этого состояния. Вы можете помочь своему ребенку справиться с этим состоянием и справиться с ним с помощью этих советов (3).
[Читать: Личная гигиена для детей] Осложнения частого мочеиспускания у детейС этим состоянием не связано никаких осложнений.Однако, если ваш ребенок испытывает такие симптомы, как боль, затрудненное мочеиспускание, потеря контроля над мочевым пузырем (утечка или ночное недержание мочи) или внезапное усиление жажды, обязательно посетите врача. Частое дневное мочеиспускание или поллакиурия у детей могут исчезнуть в течение нескольких недель или месяцев. Однако это может повториться через несколько месяцев или лет. В большинстве случаев детям могут не потребоваться лекарства. Если триггеры являются эмоциональными или связанными со стрессом, постарайтесь, чтобы вашему ребенку было комфортно, и обсудите с ним любые проблемы, проблемы или страхи. Ссылки:.Инфекция мочевыводящих путей у детей: причины и лечениеОбзор инфекции мочевыводящих путей (ИМП) у детей Инфекция мочевыводящих путей (ИМП) у детей - довольно распространенное заболевание. Бактерии, попадающие в уретру, обычно выводятся через мочеиспускание. Однако, когда бактерии не выводятся из уретры, они могут расти в мочевыводящих путях. Это вызывает инфекцию. Мочевыводящие пути состоят из частей тела, которые участвуют в выработке мочи.Это:
У вашего ребенка может развиться ИМП, когда бактерии попадают в мочевыводящие пути и перемещаются вверх по уретре и в организм. Двумя типами ИМП, наиболее часто поражающими детей, являются инфекции мочевого пузыря и инфекции почек. Когда ИМП поражает мочевой пузырь, это называется циститом. Когда инфекция попадает из мочевого пузыря в почки, это называется пиелонефритом. И то, и другое можно успешно лечить антибиотиками, но почечная инфекция может привести к более серьезным осложнениям, если ее не лечить. ИМП чаще всего вызываются бактериями, которые могут попасть в мочевыводящие пути через кожу вокруг заднего прохода или влагалища. Наиболее частой причиной ИМП является кишечная палочка, которая возникает в кишечнике.Большинство ИМП возникает, когда этот тип бактерий или других бактерий распространяется из заднего прохода в уретру. ИМП чаще возникают у девочек, особенно в начале приучения к туалету. Девочки более восприимчивы, потому что их уретра короче и ближе к анальному отверстию. Это облегчает проникновение бактерий в уретру. Необрезанные мальчики в возрасте до 1 года также имеют несколько более высокий риск ИМП. Обычно уретра не содержит бактерий. Но при определенных обстоятельствах бактериям может быть легче проникнуть в мочевыводящие пути или остаться в них.Следующие факторы могут подвергнуть вашего ребенка более высокому риску ИМП:
Симптомы ИМП могут различаться в зависимости от степени инфекции и возраста вашего ребенка.Младенцы и очень маленькие дети могут не испытывать никаких симптомов. Когда они возникают у детей младшего возраста, симптомы могут быть очень общими. Они могут включать: Дополнительные симптомы различаются в зависимости от инфицированной части мочевыводящих путей. Если у вашего ребенка инфекция мочевого пузыря, симптомы могут включать: Если инфекция перешла в почки, состояние более серьезное. Ваш ребенок может испытывать более сильные симптомы, например: Начальные признаки ИМП у детей можно легко не заметить.Детям младшего возраста может быть трудно описать источник своего страдания. Если ваш ребенок выглядит больным и у него высокая температура без насморка, боли в ухе или других очевидных причин болезни, проконсультируйтесь с врачом, чтобы определить, есть ли у вашего ребенка ИМП. Своевременная диагностика и лечение ИМП у вашего ребенка может предотвратить серьезные долгосрочные медицинские осложнения. Без лечения ИМП может привести к инфекции почек, которая может привести к более серьезным состояниям, например: Немедленно обратитесь к врачу, если у вашего ребенка есть симптомы, связанные с ИМП.Чтобы поставить точный диагноз, врач должен взять образец мочи. Образец можно использовать для:
Сбор чистой мочи может стать проблемой для детей, не приученных к туалету. Пригодный для использования образец нельзя получить из влажного подгузника. Врач вашего ребенка может использовать один из следующих методов, чтобы взять образец мочи вашего ребенка:
Дополнительные тестыВаш врач может порекомендовать дополнительные диагностические тесты, чтобы определить, вызван ли источник ИМП аномальными мочевыми путями. Если у вашего ребенка инфекция почек, также могут потребоваться анализы для выявления повреждения почек. Могут быть использованы следующие визуализационные тесты: VCUG - это рентгеновский снимок, сделанный при заполнении мочевого пузыря вашего ребенка. Врач введет контрастный краситель в мочевой пузырь, а затем попросит вашего ребенка помочиться - обычно через катетер - чтобы понаблюдать за тем, как моча выходит из тела.Этот тест может помочь обнаружить любые структурные аномалии, которые могут вызывать ИМП, а также выявить пузырно-мочеточниковый рефлюкс. DMSA - это ядерный тест, в ходе которого снимки почек делаются после внутривенной (IV) инъекции радиоактивного материала, называемого изотопом. Анализы можно делать, пока у вашего ребенка есть инфекция. Часто их проводят через несколько недель или месяцев после лечения, чтобы определить, есть ли какие-либо повреждения от инфекции. ИМП вашего ребенка потребует немедленного лечения антибиотиками, чтобы предотвратить повреждение почек.Тип бактерий, вызывающих ИМП у вашего ребенка, и серьезность инфекции вашего ребенка будут определять тип используемого антибиотика и продолжительность лечения. Наиболее распространенными антибиотиками, используемыми для лечения ИМП у детей, являются: Если у вашего ребенка ИМП, диагностированная как простая инфекция мочевого пузыря, скорее всего, лечение будет состоять из пероральных антибиотиков в домашних условиях. Однако более тяжелые инфекции могут потребовать госпитализации и внутривенного введения жидкостей или антибиотиков. Госпитализация может потребоваться в случаях, когда вашему ребенку:
Также могут быть прописаны обезболивающие для облегчения сильного дискомфорта во время мочеиспускания. Если ваш ребенок получает лечение антибиотиками дома, вы можете помочь добиться положительного результата, приняв определенные меры. Уход на дому |
||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||