|
 |
||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||
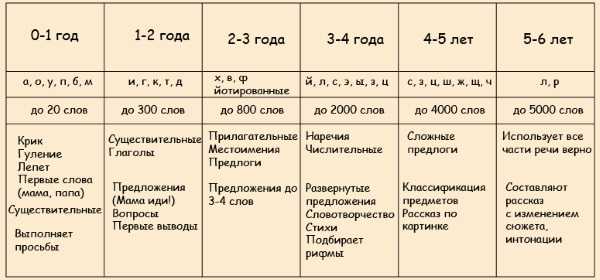
Соэ у грудного ребенка нормаповышенное соэ, что делать при высоком СОЭ, анализ, до года, 2, 3 годаБлагодаря анализу крови ребенка, можно определить, здоров ли малыш или же у него есть какие-либо заболевания. Это особенно важно, если болезнь протекает скрыто. Для выявления таких скрытых патологий всех деток планово направляют на анализы в определенном возрасте. И анализу крови детей уделяют повышенное внимание. Одним из важных показателей, определяемых в лаборатории при исследовании крови, выступает СОЭ. Увидев такое сокращение в бланке анализа крови, многие родители не знают, что это означает. Если к тому же анализ выявил повышенную СОЭ в крови у ребенка, это вызывает переживания и тревогу. Чтобы знать, что предпринять при таких изменениях, нужно разобраться, как проводят анализ СОЭ у детей и как расшифровываются его результаты. Что такое СОЭ и как определяют его значениеАббревиатурой СОЭ сокращают «скорость оседания эритроцитов», которую находят во время клинического анализа крови. Показатель измеряется в миллиметрах за час. Для его определения кровь, соединенную с антикоагулянтом (это важно, чтобы она оставалась жидкой), оставляют в пробирке, позволяя ее клеткам оседать под воздействием сил гравитации. Через один час измеряется высота верхнего слоя – прозрачной части крови (плазмы) над осевшими вниз кровяными клетками.
Таблица значений нормыКогда проводится расшифровка анализа крови, все показатели сравнивают с нормативами, которые зависят от возраста детей. Это относится и к скорости оседания красных кровяных клеток, ведь СОЭ сразу после рождения будет одной, в возрасте 2-3 года или 8-9 лет показатель будет другим. Нормой СОЭ являются такие результаты:
Почему бывает ниже нормыОтклонения СОЭ от нормы зачастую проявляются повышением этого показателя, а снижение скорости, с которой оседают эритроциты, наблюдается намного реже. Наиболее частой причиной таких изменений выступает повышенная вязкость крови. Более низкая СОЭ бывает при:
Причины повышения СОЭВысокая СОЭ у ребенка не всегда свидетельствует о проблемах со здоровьем. Такой показатель может меняться под влиянием разных факторов, иногда безвредных или временно действующих на ребенка. Однако довольно часто увеличение СОЭ выступает признаком болезни, и иногда весьма серьезной. НеопасныеПри таких причинах характерно незначительное повышение СОЭ, например, до 20-25 мм/ч. Такой показатель СОЭ может выявляться:
Кроме того, в детском возрасте может выявляться так называемый Синдром повышенного СОЭ. При нем показатель высокий, но у ребенка нет каких-либо жалоб и проблем со здоровьем. ПатологическиеПри заболеваниях СОЭ повышается намного больше нормы, например, до 45-50 мм/ч и выше. Одной из главных причин более быстрого оседания эритроцитов выступает увеличение количества белка в крови за счет повышения уровня фибриногена и выработки иммуноглобулинов. Это состояние возникает в острую фазу многих заболеваний.
Увеличение СОЭ наблюдают при:
СОЭ при инфекцияхНаиболее частой патологической причиной увеличения СОЭ выступают инфекционные болезни. При этом определить характер инфекции можно по лейкоцитарной формуле, ведь лейкоциты и СОЭ повышены у ребенка и при вирусной, и при бактериальной инфекции. Однако в случае заражения вирусом в лейкоформуле будет лимфоцитоз. Если же инфекция бактериальная, подсчет лейкоцитов отметит увеличенное число нейтрофилов.
О норме СОЭ и причинах повышенных показателей смотрите в следующем видео. СимптомыВ некоторых случаях ребенка вообще ничего не беспокоит, а изменение СОЭ выявляется при плановом обследовании. Однако нередко высокая СОЭ является признаком болезни, поэтому у малышей будет и другая симптоматика:
Что делатьТак как наиболее часто высокая СОЭ сигнализирует врачу о наличии в организме ребенка воспалительного процесса, изменение такого показателя не должно оставаться без внимания педиатра. При этом действия медиков определяются наличием у ребенка каких-либо жалоб.
Если каких-либо проявлений болезни у ребенка нет, а СОЭ в анализе крови высокая, врач направит ребенка на дополнительное обследование, которое будет включать биохимический и иммунологический анализ крови, рентген грудной клетки, анализ мочи, ЭКГ и другие методы. Если никаких патологий выявлено не будет, а повышенное СОЭ, например, 28 мм/ч, будет оставаться единственным настораживающим симптомом, педиатр через некоторое время направит малыша на пересдачу клинического анализа крови. Также ребенку порекомендуют определить С-реактивный белок в крови, по которому судят об активности воспаления в организме. Если увеличение СОЭ выступает симптомом какого-либо заболевания, педиатр назначит медикаментозное лечение. Как только ребенок выздоровеет, показатель вернется к нормальным значениям. При инфекционной болезни ребенку назначат антибиотики и другие лекарства, при аллергии малышу выпишут антигистаминные препараты.
Как сдавать анализЧтобы избежать ложноположительного результата (повышение СОЭ без наличия воспаления в организме), важно правильно сдать анализ крови. На СОЭ влияет довольно много факторов, так что при сдаче анализа рекомендуется проводить его натощак и в спокойном состоянии.
Рекомендуем посмотреть выпуск программы Доктора Комаровского, в котором подробно освещается тема клинического анализа крови у детей норма по возрасту, причины если повышена, пониженаСОЭ у ребенка – это неспецифический лабораторный параметр, определяющийся при клиническом исследовании крови или отдельно. Величина СОЭ изменяется при воспалительных, аутоиммунных и онкологических процессах в организме. Нормы СОЭ зависят от возрастной группы, пола человека и метода, которым пользуется лаборатория.Что такое СОЭ в кровиСОЭ – это скорость оседания эритроцитов. Метод основан на способности эритроцитов оседать в крови, смешанной с веществом, препятствующим свертыванию. Измеряется в мм/ч.  Измерение СОЭ у детей проводится по методу Панченкова Для исследования применяют методы по Панченкову, по Вестергрену и автоматические анализаторы. Норма будет зависеть от использованного метода. Эта величина отражает соотношение белков плазмы крови. Чем больше патологических белков, например, белков острой фазы воспаления, тем быстрее эритроциты склеиваются и оседают на дно пробирки. При уменьшении числа эритроцитов при анемии скорость будет увеличиваться, а при увеличении количества эритроцитов – падать. Как проводится анализДля исследования производится забор венозной или капиллярной крови. Для получения достоверного результата лучше сдавать кровь натощак. Перед анализом:
Питьевой режим можно оставить неизменным. После забора крови предложите ребенку любимое лакомство или молоко. Норма СОЭ у детей по возрастамНормальный показатель СОЭ зависит от метода, которым пользуется лаборатория. Каждая организация должна давать свои референсные значения, однако они могут не учитывать возрастных особенностей пациента. По этим причинам оценку результата должен проводить врач.  Нормальный показатель СОЭ в крови зависит от метода анализа Примерные значения для детей по возрасту:
Оценивать анализ должен врач, направивший на исследование! Что это значит, если показатель СОЭ в крови повышенСОЭ не показывает какое-либо конкретное заболевание и может быть повышена по ряду причин. При этом нормальное значение не исключает наличия болезней. Причины повышения СОЭ:
При отсутствии клинических проявлений дифференциальная диагностика производится прежде всего между инфекциями, иммунными и онко-гематологическими заболеваниями. В педиатрической практике при повышении СОЭ часто диагностируют хронический тонзиллит, фарингит, аденоидит. Резкий «скачок» СОЭ при/после вирусной инфекции может говорить о начавшихся осложнениях. У детей часто протекают бессимптомно пиело- и гломерулонефриты, воспаление легких, средний отит. Если результат повышен, могут назначить дополнительные методы обследования, которые позволят установить точную причину состояния. Также возможен ложный результат из-за ошибок лаборатории: если пациента ничего не беспокоит, скорее всего, потребуется провести повторный анализ. Причины замедления СОЭ в кровиРезультат СОЭ редко бывает понижен, но такое встречается при физиологических и патологических состояниях. Основные причины замедления СОЭ:
Замедление СОЭ определяется, если показатель стремится к нулю. Педиатры часто назначают исследование на СОЭ из-за его простоты и доступности. Этот показатель не обладает высокой специфичностью, но может натолкнуть врача на дальнейший диагностический поиск. Читайте в следующей статье: норма СОЭ у женщин Почему у малыша повышенное СОЭ и что это может быть?Многие заболевания можно выявить лишь с помощью общего клинического анализа крови. Скорость оседания эритроцитов (сокр. СОЭ) – один из показателей этого исследования. В ходе анализа кровь взаимодействует с антикоагулянтом (цитрат натрия) и ее клетки (эритроциты) оседают на дно пробирки. Измерения скорости оседания эритроцитов проводят в течение часа. Принцип работы эритроцитовЗа определенный промежуток времени эритроциты объединяются в более крупные образования (агломерация) и оседают на стенках вертикальных сосудов. Стоит отметить, что показатель СОЭ никогда не оценивается отдельно от других – уровня эритроцитов, лейкоцитов, тромбоцитов. Однако повышенное СОЭ или же снижение показателя свидетельствуют о том, что в организме присутствуюткакие-либо заболевания на стадии обострения. У новорожденных детей данный показатель низкий, но это является естественным явлением. По мере роста ребенка она увеличивается. Нормы у детей разного возраста:
Методы определения СОЭ в крови ребенка
Повышенное СОЭ: что может быть у ребенка?Довольно часто о нарушении узнают при плановом посещении педиатра. Если врач не видит причин, которые привели к отклонению, назначается пересдача анализов в другое время дня или иным методом, а затем может потребоваться дополнительное исследование. Кроме того, учитываются и другие показатели общего и биохимического анализа крови, мочи, проводится внешний осмотр ребенка, собирается анамнез со слов родителей. К примеру, при одновременном росте уровня лейкоцитов можно подозревать острый воспалительный процесс. Если же скорость высокая, но лейкоциты находятся в пределах нормы, это может свидетельствовать о ряд вирусных инфекций, или же о наступлении выздоровления (лейкоциты достигают пределов нормы раньше, чем СОЭ). Причины повышенного СОЭ, обнаруженного в крови у ребенкаДанный показатель может изменяться из-за большого количества причин, как физиологических, так и патологических. К примеру, у девочек он незначительно выше, чем у мальчиков. Естественные колебания наблюдаются в разные периоды дня, например, с 13 до 18 часов скорость может немного увеличиваться. Есть периоды, когда происходит естественное колебание: 28-31 день с момента рождения, 2-годовалый возраст. В это время показатель может увеличиваться до 17 мм/ч. При остром течении заболеваний белковый состав плазмы меняется. Повышается концентрация При наличии острого воспаления рост этого показателя наблюдается уже через 24 часа после подъема температуры. При хроническом течении воспаления влияние оказывает рост уровня иммуноглобулинов и фибриногена. Также к этому приводит анемия. О чем свидетельствует повышенное СОЭ, диагностированное в крови у ребенкаЧаще всего причины скрываются в наличии острого или подострого воспалительного процесса. Также спровоцировать такое явление могут различные травмы, отравления, аллергии, глистные инвазии, недолеченные очаги инфекций. Одним из факторов является стресс. Кроме того, существует множество серьезных патологий, которые влияют на показатель СОЭ, провоцируя его рост:
У грудничков такое чаще всего наблюдается на фоне следующих состояний: прорезывание зубов; дефицит витаминов; присутствие в грудном молоке большого количества жира; прием препаратов, включающих в свой состав ибупрофен или парацетамол. Также это явление может быть вполне естественным, то есть быть индивидуальной нормой организма. В последнем случае рекомендуется регулярно сдавать анализы. Случается, что все в норме, а повышены только показатели СОЭ. Ложно положительное ускорение может быть спровоцировано ожирением малыша, снижением уровня эритроцитов и гемоглобина, приемом некоторых витаминов, частыми аллергиями, вакцинацией против гепатита. Врач должен дополнительно исследовать миндалины, лимфоузлы, пропальпировать селезенку, осмотреть почки в разных положения тела, прослушать сердце, назначить ЭКГ, рентген легких, анализ крови на белок, тромбоциты, ретикулоциты, иммуноглобулины. Если врачу не удается связать рост этого показателя с какой-либо патологией даже после тщательной диагностики, то этот факт соотносят с индивидуальными особенностями малыша. Моноциты и СОЭ повышены в крови у ребенкаМоноциты – это незрелы клетки крови, о которых уже упоминалось выше. Уровень моноцитов также можно узнать посредством общего исследования крови. Если необходима более детальная информация, анализируют лейкоцитарную формулу, при которой моноциты входят в ее состав. Как повышенное, так и пониженное их содержание свидетельствует о нарушении в работе организма. Рост их уровня называют моноцитозом. В медицине нормой считается, если количество незрелых клеток составляет до 11% от общего числа лейкоцитов. При понижении их уровня подозревают нарушения в иммунной системе. Такое часто встречается при повреждениях костного мозга, например, при апластической анемии или недостатке витамина В12. Помимо этого, такое возможно при лучевой болезни, волосатоклетчатом лейкозе. Моноциты значительно повышаются при туберкулезе, сепсисе, злокачественном поражении лимфатической системы, а также при токсоплазмозе, малярии, бруцеллезе и сифилисе. Так что рост уровня незрелых клеток должен насторожить родителей и педиатра, и стать поводом для тщательного медицинского обследования. Лечение повышенного СОЭКак правило, этот показатель приходит в норму после устранения инфекционного заболевания. Терапия при таковых заключается в применении противовирусных препаратов, антибиотиков, других средств в зависимости от специфики заболевания. Если причины скрываются в других заболевания, то лечение проводится в соответствии с их спецификой. В заключение можно сказать, что показатель СОЭ – это важный критерий диагностики состояния малыша, но может быть и такое, что он растите только по причине его индивидуальных особенностей. Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача. таблица с нормативными значениями и расшифровкаli:before,.btn,.comment-respond .form-submit input,.mob-hamburger span,.page-links__item{background-color:#70443a}.spoiler-box,.entry-content ol li:before,.mob-hamburger,.inp:focus,.search-form__text:focus,.entry-content blockquote{border-color:#70443a}.entry-content blockquote:before,.spoiler-box__title:after,.sidebar-navigation .menu-item-has-children:after{color:#70443a}a,.spanlink,.comment-reply-link,.pseudo-link,.root-pseudo-link{color:#428bca}a:hover,a:focus,a:active,.spanlink:hover,.comment-reply-link:hover,.pseudo-link:hover{color:#e66212}body{color:#333}.site-title,.site-title a{color:#5a80b1}.site-description,.site-description a{color:#666}.main-navigation,.footer-navigation,.main-navigation ul li .sub-menu,.footer-navigation ul li .sub-menu{background-color:#e27556}.main-navigation ul li a,.main-navigation ul li .removed-link,.footer-navigation ul li a,.footer-navigation ul li .removed-link{color:#fff}body{font-family:"Arial","Helvetica Neue",Helvetica,Arial,sans-serif}.site-title,.site-title a{font-family:"Arial","Helvetica Neue",Helvetica,Arial,sans-serif}.site-description{font-family:"Arial","Helvetica Neue",Helvetica,Arial,sans-serif}.entry-content h2,.entry-content h3,.entry-content h4,.entry-content h5,.entry-content h5,.entry-content h6,.entry-image__title h2,.entry-title,.entry-title a{font-family:"Arial","Helvetica Neue",Helvetica,Arial,sans-serif}.main-navigation ul li a,.main-navigation ul li .removed-link,.footer-navigation ul li a,.footer-navigation ul li .removed-link{font-family:"Arial","Helvetica Neue",Helvetica,Arial,sans-serif}@media (min-width:576px){body{font-size:17px}}@media (min-width:576px){.site-title,.site-title a{font-size:28px}}@media (min-width:576px){.site-description{font-size:16px}}@media (min-width:576px){.main-navigation ul li a,.main-navigation ul li .removed-link,.foote]]>Расшифровка общего анализа крови у ребёнка самостоятельно. Советы.Для начала запомним несколько важных вещейПервое: не надо сдавать анализы «просто так». Для этого всегда должна быть веская причина — болезнь или период скрининга. Каждый прокол кожи — это стресс для ребёнка, особенно маленького. Любой стресс замедляет развитие малыша и приводит к нарушению метаболизма, пусть и на короткое время. Второе: результаты анализов — это просто цифры, которые говорят вам и врачу, что в такой-то день и время кровь ребёнка выглядела именно таким образом. Всё. Сейчас, возможно, в крови у малыша всё совсем не так. Кровь — жидкость, не имеющая постоянного состава. Она меняется каждую минуту, если не секунду. Увидев результат, выходящий за пределы нормы, не паникуйте сразу. Возможно, это — случайность или ответ на какое-то кратковременное воздействие. К примеру, ребёнок сильно боялся сдавать кровь и плакал. В результате у него выработалось очень много стрессовых гормонов, которые повлияли на общий состав крови. Или накануне малыш съел приличную порцию сладкого, а может быть — жирного. Всё имеет значение. Поэтому врач, увидев отклонение анализов от нормы, обязательно назначит дообследование, хотя бы повторный анализ крови через 2-3 недели. И если ситуация не изменится, тогда будет думать, что делать. Третье: проведите забор крови максимально комфортно для ребёнка. Чтобы не было испуга, слёз и криков. Подготовьте его к этому событию, приведите в пример мужество друзей и любимых киногероев, родственников. Тогда шансов на достоверность результатов будет больше. А теперь познакомимся с показателями клинического анализа крови. ГемоглобинГемоглобин захватывает из лёгких и переносит кислород к органам и тканям человека. Состоит из белка и железа. Если железа недостаточно, говорят о железодефицитной анемии и фиксируют снижение уровня гемоглобина в крови. Гемоглобин в результатах может быть обозначен как: Таблица № 1: Нормы гемоглобина у детей разного возраста по данным ВОЗ Всемирная организация здравоохранения считает нормальным достаточно широкий диапазон данных для детей даже одного и того же возраста. У детей, находящихся только на грудном вскармливании, гемоглобин обычно ниже, чем у их сверстников-искусственников. Природа этого явления до конца не изучена, однако патологией такое снижение уровня гемоглобина в крови у грудничков уже не считают. Читаем результат: ЭритроцитыЭритроциты — клетки крови человека (красные кровяные тельца), напоминающие сильно сплюснутые с двух сторон шарики. В них содержится тот самый гемоглобин, который переносит кислород. Эритроциты в результатах обозначают:
Таблица № 2: Содержание эритроцитов в норме С двух месяцев и примерно до двух лет содержание эритроцитов несколько ниже в связи с особенностями детского организма. Читаем результат: Цветной (цветовой) показатель кровиЦветовой показатель (ЦП) крови показывает относительное содержание гемоглобина в эритроцитах. То есть, сколько гемоглобина находится в эритроците по сравнению с нормальными величинами. Для определения ЦП используют формулу: 3х гемоглобин (г/л)/эри, где эри — три первые цифры в числе, показывающем количество эритроцитов в крови. Пример: у ребёнка гемоглобин =100г/л, а эритроциты 3,0х1012/л, тогда его ЦП = 3х100/300 = 1,0. Нормой считается ЦП от 0,85 до 1,15. Снижение ЦП говорит об анемии или наследственном заболевании. Сейчас в крупных лабораториях этот показатель не определяют. Вместо него используют эритроцитарные индексы. Эритроцитарные индексыMCVMCV (Mean Cell Volume) переводится как средний объём эритроцита. Это, фактически, величина эритроцита. Может измеряться в микрометрах (мкм), но чаще — в фемтолитрах (фл). Таблица № 3: Нормы МСV В зависимости от размеров, эритроциты называют:
Читаем результат: MCHMCH (mean corpuscular hemoglobin) показывает сколько гемоглобина содержится в каждом усреднённом эритроците. Это современный более точный аналог цветового показателя. Разница одна: результаты цветового показателя определяются в условных единицах, а MCH — в пикограммах. Таблица № 4: нормы MCH Повышение МСН называют гиперхромией, а понижение — гипохромией. Читаем результаты: MCHCMCHC показывает среднюю концентрацию гемоглобина во всех эритроцитах сразу. Показатель рассчитывает анализатор, который может быть неправильно настроен. Таблица № 5: MCHC у детей Внимание! Результаты определения этого индекса могут отличаться в разных лабораториях. Смотрите нормы именно вашей лаборатории! Расшифровка: ТромбоцитыТромбоциты тоже относятся к красным клеткам крови. Они выглядят как небольшие пластинки. Их основная цель — нормальная свертываемость крови. Тромбоциты в результатах анализов обозначают: Таблица № 6: нормы тромбоцитов у детей Различают:
Расшифровываем результаты: В современных лабораториях определяют ещё и тромбоцитарные индексы. Тромбоцитарные индексыТромбоцитарные индексы определяются только при заборе крови из вены в современных лабораториях. MPVMPV — от английского «mean platelet volume», что означает «средний объем тромбоцитов». Молодые тромбоциты более крупные. Они рождаются и живут не более двух недель, с возрастом становясь всё меньше. Нормальным считается, когда: 90% тромбоцитов имеют значения средние, а 10% - меньшие или большие. Анализатор строит кривую. Если она сдвигается влево — в крови преобладают незрелые тромбоциты (крупные), если вправо — старые (мелкие). Нормальные показатели MPV 7,4 — 10,4 фл. Что означает повышение и понижение MPV: PDWPDW — относительная ширина распределения тромбоцитов по объёму. То есть, измеряется объём тромбоцитов и их распределяют в группы. Абсолютное большинство тромбоцитов должны иметь стандартный объём. Допускается «нестандарт» у 10-17%. PDW выше и ниже нормы: PctPct, от английского platelet crit, означает «тромбокрит», то есть — сколько тромбоцитов находится в цельной крови. Результат получают в процентах. Нормальные значения находятся в границах 0,15-0,35%. Если есть отклонения: P-LCRP-LCR — это индекс, обозначающий число больших тромбоцитов в анализе крови. Определяется в процентах. В норме его пределы 13-43%. Имеет значение только вместе с анализом всех тромбоцитарных коэффициентов. Нормы зависят от конкретной лаборатории. ЛейкоцитыЛейкоциты это целая группа клеток, отличающихся по форме, размерам и по своим свойствам. Все они защищают наш организм от инфекций, вызванных бактериями, вирусами и другими чужеродными агентами. Поэтому общее количество лейкоцитов имеет существенное диагностическое значение. Упрощённо лейкоциты можно считать солдатами, стоящими насмерть на страже границ нашего организма. Предотвращая проникновение врага, они гибнут, существуя всего 10-12 дней. Постоянно организм восполняет эти потери, производя новые клетки в костном мозге, селезёнке, лимфоузлах и миндалинах. В анализах лейкоциты обозначают как:
Нормы лейкоцитов у детей: Что означает, если лейкоциты повышены или понижены: Лейкоциты разнородны, поэтому врачи всегда учитывают не только их количество, но и показатели так называемой лейкоцитарной формулы, в которой различают: эозинофилы, нейтрофилы, базофилы, моноциты и лимфоциты. ЭозинофилыЭозинофилы — разновидность лейкоцитов, по которым доктора судят о наличии или отсутствии аллергической реакции у ребёнка. Эозинофилы входят в состав лейкоцитарной формулы, а потому их считают в процентах. То есть, сколько процентов лейкоцитов (из всех) является эозинофилами. Лаборатория обозначает так:
Нормы эозинофилов в крови ребёнка Обычно врачи не считают эозинофилы до единиц, а рассуждают так:
При каких заболеваниях повышаются эозинофилы у ребёнка? БазофилыБазофилы относятся к лейкоцитам и играют в организме человека важную роль. Они первыми реагируют на появление чужаков, пытаясь если не нейтрализовать их, то хотя бы остановить, пока не прибудет «подкрепление». Базофилы «набрасываются» на аллергены и яды, идут в места воспалительной реакции, помогая восстанавливать кровоток. Лаборатории обозначают базофилы как:
В норме количество базофилов у детей колеблется от 0,5 до 1% или, в абсолютных числах, 0,01 млрд/л. ЛимфоцитыЛимфоциты — это тоже разновидность лейкоцитов. Их много и они занимаются сразу несколькими делами:
Лимфоциты делятся на:
Лимфоциты в лабораторном анализе обозначают как:
Нормы лимфоцитов у детей разного возраста: Лимфоциты считают в процентах от общего числа лейкоцитов, однако иногда можно увидеть в анализах и абсолютные числа. В этом случае нормой считают интервал от 1 до 4 млрд в литре. Подсчитать абсолютное количество лимфоцитов можно самостоятельно (если вас тревожит тот факт, что процентное соотношение выше возрастной нормы). Для этого существует формула: ЛК х ЛФ% = ЛФ. То есть, вы смотрите — сколько у ребёнка в анализе лейкоцитов и умножаете это число на проценты лимфоцитов (умножаете на число лимфоцитов и делите на 100), получаете сколько лимфоцитов в абсолютных числах есть у ребенка сейчас. И если это значение укладывается в норму — беспокоиться сильно не надо. Пример: у ребёнка 4,0 млрд лейкоцитов, а лимфоцитов 40%. Значит 4 млрд умножаем на 40 и делим на 100, получается 1,6 млрд. Это укладывается в норму. Что означает, если лимфоцитов больше или меньше нормы? В анализе могут быть указаны атипичные лимфоциты. В норме их должно быть не более 6%. МоноцитыМоноциты — тоже представители группы лейкоцитов. Это очень интересные клетки, которые в крови живут всего 2-3 дня, а затем превращаются в тканевые макрофаги, где приобретают способность самостоятельно двигаться, напоминая крупных амёб. Они не просто двигаются, а, подобно дворникам, очищают ткани от вего ненужного и чужеродного — повреждённых и перерождённых (опухолевых) клеток, бактерий и вирусов. А ещё они вырабатывают интерферон — средство, помогающее справиться с возбудителями разных заболеваний. В анализах моноциты обозначают как:
Чаще всего результаты анализов выдаются в процентах. Нормы моноцитов у детей: Причины повышения и понижения моноцитов у детей Скорость оседания эритроцитовОчень простой тест, который используют практически все лаборатории. Кровь набирается в узкую пробирку, которая устанавливается вертикально. Практически сразу жидкость разделяется на две фракции: тяжёлые эритроциты опускаются вниз. На сколько миллиметров они опустятся за час — такой результат и будет написан в анализе. В анализе этот показатель обозначается как: Нормы СОЭ у детей СОЭ: причины понижения и повышения у детей Это нужно знать обязательно!Общий анализ крови — важный этап контроля здоровья ребёнка и верной диагностики. Однако кровь — динамическая, постоянно меняющаяся жидкость. Она чутко реагирует на все изменения питания, двигательной активности и даже самочувствия ребёнка. Поэтому сдавать кровь на анализ следует с соблюдением следующих правил:
Что делать, если есть отклонения в общем анализе крови ребёнка?
Знаете ли вы, что в некоторых лабораториях специально устраиваются очереди на 20 минут, чтобы дети сидели спокойно и анализы были более достоверными? по возрасту в таблице, у новорожденного, годовалого, грудничка, подростка, сколько должно быть по Вестергрену, расшифровкаАвтор Екатерина Сергеевна Чураева На чтение 5 мин. Просмотров 494 Анализ определения скорости оседания эритроцитов широко применяют в педиатрии в качестве вспомогательного метода при диагностике заболеваний. Для правильной трактовки этого показателя необходимо знать нормы СОЭ у детей грудного, младшего возраста и подростков. СОЭ – показатель, определяющий реологические свойства крови. Эта величина зависит от соотношения белков к жидкой ее части. Например, СОЭ понижается при увеличении количества альбуминов, которые оседают на эритроцитах и уменьшают их агрегацию (склеивание). Повышение этой величины у взрослых и детей выше нормы наблюдается при увеличенном содержании глобулинов и фибриногена. СОЭ является неспецифическим лабораторным показателем. Только на основании повышенного или пониженного результата поставить диагноз невозможно. Иногда наблюдается нормальные показатели этого анализа даже при наличии онкологического заболевания. Увеличенное значение СОЭ может являться только косвенным признаком воспалительных или других патологических процессов (злокачественные опухоли, аутоиммунные болезни). Нормальные значения у детейПоказатели СОЭ могут различаться по возрасту. Референсные значения представлены в нижерасположенной таблице.
У здорового ребенка показатель СОЭ должен быть нормальным и соответствовать значениям, приведенным в таблице. 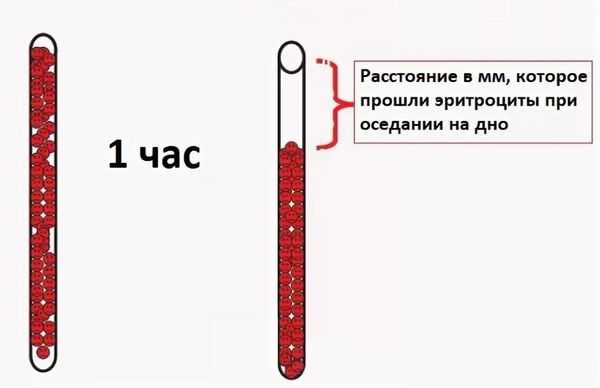 Скорость оседания эритроцитов Скорость оседания эритроцитовУ новорожденныхУ новорожденного ребенка, по сравнению с результатами взрослого человека, СОЭ относительно невелика. В норме ее уровень составляет обычно 1 – 4 мм/ч. Иногда возможно повышение до 8 мм/ч. В этот период при расшифровке анализа наблюдаются самые низкие результаты СОЭ. У грудничковУ детей, находящихся на грудном вскармливании, уровень СОЭ не должен превышать 10-12 мм/ч. Этот результат у грудничков, так же как и у детей в другом возрасте, будет повышаться при любых воспалительных процессах. После выздоровления ребенка он будет медленно возвращаться к норме. У годовалого ребенкаПосле достижения ребенком годовалого возраста показатель СОЭ постепенно приближается к норме взрослого человека. Обнаружение в анализах у детей повышенной скорости оседания эритроцитов всегда будет являться патологией. Появление повышенного результата СОЭ у годовалого ребенка требует обследования у педиатра. У подростковВ период полового созревания у подростков уровень скорости оседания эритроцитов должен быть нормальным. Появление у детей повышенной СОЭ, которая сопровождается утомляемостью, слабостью, бледностью является, неблагоприятным симптомом. В этом случае необходимо обратиться к педиатру для выявления причины и назначения лечения. Методы определения и расшифровкиДля этого используют два лабораторных метода:
Рассматриваемый показатель измеряется в миллиметрах за час. Для анализа используют кровь, взятую натощак. В пробирку предварительно добавляют вещество, препятствующее свертыванию. Форменные элементы крови оседают вниз, а плазма поднимается кверху. Величина слоя плазмы, образовавшейся сверху осадка, и является тем, что называют СОЭ. Определение СОЭ разными методами дают одинаковые результаты только лишь при нормальных значениях. При увеличении показателей выше нормы, их величина, определяемая по Вестергрену, будут выше таковой, измеренной по Панченкову. По ВестергренуИспользуют специальные автоматические анализаторы, вакуумные пробирки или проводят тест вручную. Существует несколько вариантов этого способа, в которых отличаются размеры пробирок, угол их установки в аппарат, позволяющий уменьшить время проведения анализа до 30 минут. Метод ПанченковаИспользуют специальный аппарат и особый сосуд, которые представляет собой градуированный капилляр. Проводится он по следующей методике:
Это расстояние и показывает, сколько миллиметров будет величина СОЭ.  Анализ крови нужно сдавать натощак Анализ крови нужно сдавать натощак Нормы СОЭ у здоровых женщин представлены в таблице.
У женщин может наблюдаться повышение результата СОЭ выше нормы во время беременности (30-50 мм/ч). Это не представляет опасности для ее организма или развития плода. После родов эта величина нормализуется. Нормальные результаты СОЭ у мужчин отражены в таблице.
У мужчин эта величина в норме обычно на несколько единиц меньше, чем у женщин. Увеличивается у детей и взрослых при следующих патологических состояниях:
При всех этих состояниях в крови увеличивается наличие белков острой фазы воспаления: антитрипсин, с-реактивный белок, церулоплазмин. Они связываются с красными клетками и повышают количество «тяжелых» эритроцитов. СОЭ становится больше нормы. Ускоренная СОЭ, выявленная на фоне острых патологий или обострения имеющихся заболеваний, является ожидаемым результатом. При повышении этого показателя без сопутствующих клинических проявлений требуется проведение дополнительных методов диагностики. Заключение
Что нормально и что делать?Большинство новорожденных проводят больше времени во сне, чем в состоянии бодрствования, хотя сон может происходить небольшими порциями или по нерегулярному графику. Контроль сна новорожденного - одна из самых сложных задач по уходу за новорожденным. Новорожденные дети не привыкли к расписанию или ритму обычного дня. По этой причине они могут не спать в подходящее время. Некоторых может беспокоить, что ребенок спит слишком мало или слишком много.Любой, кого беспокоит сон ребенка, может попробовать вести журнал сна. Они могут обнаружить, что новорожденный спит гораздо меньше - или намного больше - чем они думали. Большинство новорожденных спят от 8 до 9 часов днем и 8 часов ночью. Большинство также просыпаются по крайней мере каждые 3 часа, чтобы покормиться. Однако эта шкала времени сильно различается, и некоторые новорожденные могут спать только 11 часов, в то время как другие будут спать до 19 часов в сутки. Новорожденные могут спать больше или меньше, чем обычно, когда они болеют или нарушают свой распорядок дня. Большинство новорожденных спят периодами от 30–45 минут до 3–4 часов. В первые пару недель новорожденный обычно просыпается, чтобы покормить, а затем снова засыпает. По мере того, как новорожденный превращается в младенца, он начинает вырабатывать расписание. Со временем они начинают спать по ночам, хотя могут просыпаться несколько раз, чтобы поесть. У большинства младенцев нет регулярного режима сна, пока им не исполнится около 6 месяцев. Даже тогда есть значительные различия от ребенка к ребенку. Ребенок, который иногда спит больше обычного, не является поводом для беспокойства, если нет других симптомов. Некоторые из наиболее распространенных причин, по которым здоровый ребенок спит больше обычного, включают:
Некоторые младенцы слишком много спят из-за желтухи или недостаточного питания.Новорожденный с желтухой будет иметь желтый цвет кожи и желтый оттенок белков глаз. К другим признакам более тяжелой желтухи относятся:
Недостаточно едящие дети могут обезвоживаться, терять слишком много веса и даже страдать от отказа процветать. Некоторым людям может быть сложно понять, достаточно ли ребенок ест, особенно если они кормят грудью. Хорошая новость заключается в том, что раннее вмешательство педиатра и консультанта по грудному вскармливанию может гарантировать, что младенцы получают достаточно еды, и убедить людей в том, что кормление грудью возможно. Ребенок, находящийся на грудном вскармливании или на искусственном вскармливании, может не получать достаточно еды, если:
В очень редких случаях у ребенка может быть заболевание, из-за которого он слишком много спит.На сон могут влиять нарушения дыхания и сердца, а режим сна недоношенных детей часто отличается от режима сна доношенных детей. Если вам интересно узнать больше доказательной информации об увлекательном мире сна, посетите наш специализированный центр. Новорожденные часто кормятся кластером, что означает, что они могут есть несколько раз в течение 1-2 часов или кормить грудью в течение длительного периода. Большинство новорожденных должны есть каждые 2–3 часа (или 8–12 раз каждые 24 часа) или чаще, если это рекомендует педиатр или ребенок не набирает достаточно веса. Кормление новорожденного всякий раз, когда ребенок показывает признаки голода, такие как укоренение, сосание или высунутый язык, - лучший способ обеспечить ребенку достаточно еды. Большинство новорожденных старшего возраста не обязательно будить, чтобы поесть. Но люди младше 1 месяца могут не просыпаться, когда чувствуют голод. Младенцы младше 4 недель не должны оставаться без еды более 4–5 часов. Чтобы разбудить ребенка, чтобы поесть, попробуйте погладить его щеку. Это может вызвать рефлекс укоренения.Большинству младенцев не нравится, когда их гладят по ступням. Так что, если поглаживание щеки не удается, попробуйте осторожно пошевелить пальцами ног ребенка или нежно погладить ступни. Потребности в еде варьируются от ребенка к ребенку. Родители должны проконсультироваться с педиатром или специалистом по грудному вскармливанию, который может дать индивидуальный совет в зависимости от потребностей и развития ребенка. Обычно новорожденный, который слишком много спит, просто спит нерегулярно. Тем не менее, проблемы со здоровьем, такие как респираторные инфекции, которые вызывают незначительное беспокойство у детей старшего возраста, могут быть гораздо более опасными для новорожденных.Поэтому всем, кого беспокоит режим сна ребенка, следует проконсультироваться с педиатром. Некоторые стратегии, которые следует попробовать перед вызовом врача, включают:
В случае сомнений обратитесь к врачу. Только врач может точно диагностировать причину, по которой новорожденный слишком много спит. Во многих случаях педиатр может оценить проблему по телефону. Избыточный сон у новорожденного обычно не является экстренной ситуацией, если у ребенка нет признаков респираторных заболеваний. Вызовите врача или обратитесь в отделение неотложной помощи, если:
Определение ритма сна новорожденного - постоянная проблема.Большинство детей рано или поздно привыкают к привычному распорядку дня. Родители и опекуны со временем понимают, что является нормальным для их детей, а что нет. Беспокойство о сне ребенка - обычное дело. Это беспокойство часто помогает людям рано обнаруживать проблемы и побуждает их обращаться за советом к специалистам. Всем, кто обеспокоен тем, что ребенок может слишком много спать, следует поговорить с педиатром. .Нормальный рост и развитие младенцевЭтот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск. ЧТО НУЖНО ЗНАТЬ:Каков нормальный рост и развитие младенцев?Нормальный рост и развитие - это то, как ваш ребенок учится ходить, говорить, есть и взаимодействовать с другими. Младенцу от 1 месяца до 1 года. Как быстро будет расти мой ребенок?Ваш младенец будет расти быстрее, пока он или она младенец, чем когда-либо в его или ее жизни.Поставщики медицинских услуг будут записывать следующие изменения каждый раз, когда вы приводите его или ее на обследование:
Чем кормить младенца?
Сколько мне кормить младенца?
Что мне нужно знать о безопасном кормлении ребенка?
Сколько сна нужно моему младенцу?
Когда мой младенец сможет контролировать свои движения?
Как ухаживать за зубами младенца?Зубы обычно появляются в возрасте около 6 месяцев, начиная с двух нижних центральных зубов. Его или ее верхние центральные зубы появятся примерно в 8 месяцев.Верхние и нижние боковые зубы появятся примерно в 9 месяцев. Вы можете помочь сохранить зубы вашего ребенка здоровыми, как только они начнут прорезаться. Ограничьте количество подслащенных продуктов и напитков, которые вы предлагаете ему или ей. Чистите зубы младенцу после того, как он поест. Спросите педиатра вашего ребенка о том, какие зубные щетки и пасты подходят вашему ребенку. Не усыпляйте ребенка бутылочкой. Жидкость будет оставаться у него во рту и увеличивать риск кариеса. Что такое крышка люльки?Колпачок для люльки - это кожное заболевание, при котором на коже головы ребенка образуются чешуйчатые пятна.У некоторых детей могут быть чешуйчатые пятна на других частях тела. Колыбель колыбели обычно проходит сама по себе примерно через 6-8 месяцев. Чтобы удалить чешую, нанесите на нее теплое минеральное масло. Через 1 час смойте минеральное масло мягким мылом. Используйте зубную щетку с мягкой щетиной или мочалку, чтобы аккуратно удалить чешуйки. Когда мой младенец начнет говорить?Ваш младенец начнет лепетать примерно в 4 месяца. Он или она начнет говорить примерно в 9 месяцев. Ваш младенец научится говорить, копируя слова и звуки, которые он или она слышит.Он или она узнает, что означают слова, наблюдая, как другие указывают на то, о чем они говорят. К 12 месяцам ваш младенец должен научиться говорить несколько простых слов. Он или она начнет говорить короткие слова, такие как мама и папа. Он или она поймет значение простых слов и команд к 9–12 месяцам. Он или она также будет знать некоторые объекты по их имени, например, мяч или чашка. Почему так важно создавать распорядки для моего младенца?Процедуры помогут вашему младенцу чувствовать себя в безопасности.Составьте график, по которому ваш ребенок будет спать, есть и играть. Регулярные занятия также могут помочь вашему младенцу, если ему сложно заснуть. Например, прочитайте своему младенцу сказку или искупайте его перед сном. Соглашение об уходеУ вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с лечащим врачом вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер.Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health , защищенной авторским правом. Дополнительная информацияВсегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам. Заявление об отказе от ответственности за медицинское обслуживание .Кислотный рефлюкс у младенцев: причины, симптомы и лечениеБольшинство младенцев «срыгивают» молоко как часть своей повседневной деятельности. Срыгивание молока известно как рефлюкс или гастроэзофагеальный рефлюкс. Рефлюкс - это совершенно нормально, часто встречается у младенцев и редко бывает серьезным. Гастроэзофагеальный рефлюкс (ГЭР) возникает, когда содержимое желудка попадает обратно в пищевод ребенка. Он определяется как рефлюкс без проблем и обычно проходит сам. Иногда более тяжелая и продолжительная форма гастроэзофагеального рефлюкса, называемая гастроэзофагеальной рефлюксной болезнью (ГЭРБ), может вызывать детский рефлюкс. На нижнем конце пищевода находится мышца, называемая нижним пищеводным сфинктером. Эта мышца расслабляется, пропуская пищу в желудок, и сокращается, чтобы пища и кислота не попадали обратно в пищевод. Если мышца закрывается не полностью, жидкость из желудка течет обратно в пищевую трубку. Эта последовательность встречается у всех людей, но чаще встречается у младенцев в возрасте до 1 года. GER иногда остается незамеченным, так как жидкость остается в нижнем пищеводном тракте, или жидкость срыгивается и рвота. Рефлюкс или срыгивание часто встречается у младенцев и достигает пика в возрасте 3-4 месяцев. Некоторые младенцы срыгивают не реже одного раза в день, тогда как другие срыгивают при большом количестве кормлений. Частота срыгивания снижается по мере созревания мышцы, контролирующей поток пищи, обычно к тому времени, когда ребенку исполняется 18 месяцев. Хотя ГЭР чаще встречается у взрослых, он может перерасти в гастроэзофагеальную рефлюксную болезнь (ГЭРБ). Это состояние может вызвать более неприятные симптомы и осложнения.Симптомы включают медленное увеличение массы тела, раздражительность, необъяснимый плач и нарушения сна. ГЭРБ требует лечения, чтобы избежать повреждения слизистой оболочки пищевода. Иногда рефлюкс у младенцев может быть вызван более серьезным заболеванием, например:
Факторы рискаБольшинство факторов риска ГЭР у младенцев неизбежны и включают:
Следующие условия повышают риск развития ГЭРБ у младенцев: ГЭР протекает без осложнений, и младенцев с этим типом рефлюкса часто называют «счастливыми плевками».Младенцы с ГЭР иногда могут испытывать частую рвоту, раздражительность, длительное кормление или отказ от кормления или выгибание спины. Поделиться на Pinterest Отказ от еды, затрудненное глотание и частая рвота могут быть симптомами ГЭРБ у младенцев.Младенцы с ГЭР имеют:
Однако, напротив, симптомы ГЭРБ у младенцев включают:
Младенцы не могут сказать, где что-то болит, но у них могут быть признаки недомогания, эпизоды чрезмерного плача, сон нарушения и снижение аппетита. Если у младенца проявляются симптомы ГЭРБ, важно проконсультироваться с врачом или педиатром, поскольку другие, более тяжелые состояния имеют общие симптомы рефлюкса у младенцев. Диагностические тесты обычно не используются для диагностики ГЭР или ГЭРБ. Диагностические тесты не могут быть более надежными, чем вопросы врача и физическое обследование. Если ребенок растет должным образом, выглядит здоровым и довольным, дальнейшее обследование не требуется. Врачи, как правило, проводят диагностическое обследование, если симптомы не улучшаются, не наблюдается прибавки в весе и присутствуют проблемы с легкими. Методы обследования могут включать в себя УЗИ, анализы крови и мочи, мониторинг pH пищевода и импеданса, рентгеновские лучи и верхняя эндоскопия и биопсия. Большинство случаев срыгивания или рефлюкса разрешаются в течение первого года жизни ребенка и не требуют лечения. Изменения образа жизниРефлюкс менее частый и менее тяжелый у детей, находящихся на грудном вскармливании. Поделиться на Pinterest У детей, вскармливаемых смесями, уменьшение объемов кормления может улучшить рефлюкс.Следующие изменения могут помочь улучшить младенческий рефлюкс у детей, вскармливаемых смесью:
У младенцев, находящихся на грудном вскармливании, исключение из рациона матери иммуногенных продуктов, таких как коровье молоко и яйца, может улучшить симптомы. Укладывание ребенка животом вниз или левой стороной вниз во время бодрствования и после кормления связано с меньшим количеством эпизодов детского рефлюкса. Однако во время сна младенцам рекомендуется спать на спине, чтобы снизить риск синдрома внезапной детской смерти. Удержание младенцев в вертикальном положении в течение не менее 30 минут после кормления и подъем кроватки и столика для смены подгузников на 30 градусов также может помочь предотвратить симптомы рефлюкса. ЛекарстваЛекарства не рекомендуются детям с неосложненным рефлюксом.Лекарства от рефлюкса могут иметь осложнения, такие как предотвращение всасывания железа и кальция у младенцев и повышение вероятности развития определенных респираторных и кишечных инфекций. Если кормление и изменение положения тела не улучшают ГЭРБ, а у ребенка все еще есть проблемы с кормлением, сном и ростом, врач может порекомендовать лекарства для уменьшения количества кислоты в желудке ребенка. Лекарства, которые могут быть назначены, включают блокаторы h3 и ингибиторы протонной помпы (ИПП).Эти лекарства облегчают симптомы ГЭРБ за счет снижения выработки кислоты в желудке и могут помочь заживить слизистую оболочку пищевода. Блокаторы h3 обычно используются для краткосрочного облегчения или по требованию, а ИПП часто используются для длительного лечения ГЭРБ. ХирургияХирургические процедуры при ГЭРБ у младенцев могут рассматриваться только в тяжелых случаях. Если лекарства не помогают или возникают серьезные осложнения, возможно хирургическое вмешательство. Преодолевают ли младенцы рефлюкс?Младенцы имеют тенденцию перерастать срыгивание по мере укрепления нижнего сфинктера пищевода.В большинстве случаев ГЭР исчезает к 18-месячному возрасту раньше. Однако около 2-7 процентов родителей детей в возрасте от 3 до 9 лет сообщают, что их ребенок испытывает изжогу, боли в верхней части живота или срыгивание. Примерно 5-8 процентов подростков описывают одни и те же симптомы. ГЭРБ снижается до 12 лет, а затем достигает пика между 16-17 годами. ГЭРБ чаще встречается у девочек-подростков, чем у мальчиков. ГЭР чаще возникает в детстве, а ГЭРБ чаще встречается во взрослом возрасте. Многие младенцы, которые срыгивают молоко, не имеют никаких осложнений и «перерастают его» через год. В большинстве случаев рефлюкс протекает без осложнений. Случаи ГЭРБ у младенцев можно облегчить путем изменения диеты и образа жизни под руководством детского врача. Также доступны лекарства для уменьшения рефлюкса, изжоги и рвоты. .Развитие новорожденных: MedlinePlus Medical EncyclopediaРазвитие младенцев чаще всего делится на следующие области:
ФИЗИЧЕСКОЕ РАЗВИТИЕ Физическое развитие младенца начинается с головы, затем переходит к другим частям тела.Например, сосание предшествует сидению, которое предшествует ходьбе. Новорожденный до 2 месяцев:
Примитивные рефлексы включают:
От 3 до 4 месяцев:
От 5 до 6 месяцев:
6–9 месяцев:
От 9 до 12 месяцев:
СЕНСОРНОЕ РАЗВИТИЕ
РАЗВИТИЕ ЯЗЫКА Плач - очень важный способ общения.К третьему дню жизни ребенка матери могут отличить плач своего ребенка от плача других детей. К первому месяцу жизни большинство родителей может определить, означает ли плач ребенка голод, боль или гнев. Плач также вызывает выделение молока у кормящей матери (наполняет грудь). Продолжительность плача в первые 3 месяца у здорового младенца колеблется от 1 до 3 часов в день. Младенцы, которые плачут более 3 часов в день, часто страдают коликами. Колики у младенцев редко возникают из-за проблем с телом.В большинстве случаев это прекращается к 4-х месячному возрасту. Вне зависимости от причины чрезмерный плач требует медицинского обследования. Это может вызвать семейный стресс, который может привести к жестокому обращению с детьми. От 0 до 2 месяцев:
От 2 до 4 месяцев: От 4 до 6 месяцев:
6–9 месяцев:
От 9 до 12 месяцев:
ПОВЕДЕНИЕ Поведение новорожденного основано на шести состояниях сознания:
Здоровые дети с нормальной нервной системой могут плавно двигаться от одно состояние в другое.Частота сердечных сокращений, дыхание, мышечный тонус и движения тела различны в каждом состоянии. Многие функции организма нестабильны в первые месяцы после рождения. Это нормально и отличается от младенца к младенцу. Стресс и стимуляция могут влиять на:
Периодическое дыхание, при котором дыхание начинается и снова останавливается, является нормальным.Это не признак синдрома внезапной детской смерти (СВДС). Некоторых младенцев рвет или срыгивает после каждого кормления, но с ними все в порядке. Они продолжают набирать вес и нормально развиваться. Другие младенцы кряхтят и стонут при дефекации, но стул у них мягкий, без крови, их рост и кормление хорошие. Это связано с незрелыми мышцами живота, которые используются для толчков, и не требует лечения. Циклы сна / бодрствования различаются и не стабилизируются, пока ребенку не исполнится 3 месяца.Эти циклы происходят в случайных интервалах от 30 до 50 минут при рождении. Интервалы постепенно увеличиваются по мере взросления младенца. К 4 месяцам у большинства младенцев будет один 5-часовой период непрерывного сна в день. Младенцы, вскармливаемые грудью, будут кормиться каждые 2 часа. Младенцы, находящиеся на искусственном вскармливании, должны иметь возможность проводить между кормлениями 3 часа. В периоды быстрого роста они могут кормиться чаще. Не нужно поить ребенка. На самом деле это могло быть опасно. Младенец, который достаточно пьёт, производит от 6 до 8 влажных подгузников за 24 часа.Обучение младенца сосать соску или собственный большой палец обеспечивает комфорт между кормлениями. БЕЗОПАСНОСТЬ Безопасность очень важна для младенцев. Основывайте меры безопасности на уровне развития ребенка. Например, в возрасте от 4 до 6 месяцев младенец может начать переворачиваться. Поэтому будьте очень осторожны, пока малыш находится на пеленальном столике. Примите во внимание следующие важные советы по безопасности:
ПОЗВОНИТЕ ВАШЕМУ МЕДИЦИНСКОМУ МЕДИЦИНУ, ЕСЛИ:
The Abnormal Fontanel - Американский семейный врач1. Сомс Р. Скелетная система. В: Gray H, Williams PL, Bannister LH, eds. Анатомия Грея: анатомические основы медицины и хирургии. 38-е изд. Нью-Йорк: Черчилль Ливингстон, 1995: 425–736 .... 2. Словарь Вебстера II Университета Нью-Риверсайд. Бостон: Риверсайд Паблишинг Ко., 1984. 3. Симпсон Д.П. Латинский словарь Кассела: латинско-английский, англо-латинский. Нью-Йорк: Macmillan, 1968. 4. Adeyemo AA, Омотаде О.О.Изменение размера родничка в зависимости от срока беременности. Ранний Хум Дев . 1999; 54: 207–14. 5. Сэдлер Т.В., Лангман Дж. Медицинская эмбриология Лангмана. 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 2000. 6. Дейл Дж., Маурер П.К. Аномальная голова. В кн .: Ziai M, ed. Прикроватная педиатрия: диагностическая оценка ребенка. Бостон: Литтл, Браун, 1983. 7. Liptak GS, Serletti JM. Педиатрический подход к краниосиностозу. Педиатр Ред. .1998; 19: 352. 8. Скелетная система. В: Мур К.Л., Persaud TV, ред. Развивающийся человек: клинически ориентированная эмбриология. 6-е изд. Филадельфия: Сондерс, 1998: 414–21. 9. Флетчер МА. Физическая диагностика в неонатологии. Филадельфия: Липпинкотт-Рэйвен, 1998. 10. Хаслам Р. Неврологическая оценка. В: Behrman RE, Klieg-man RM, Arvin AM, Nelson WE, eds. Нельсон Учебник педиатрии. 15 изд. Филадельфия: Сондерс, 1996: 1667–77. 11. Грин М. Педиатрическая диагностика: интерпретация симптомов и признаков у детей и подростков.6-е изд. Филадельфия: Сондерс, 1998. 12. Сундин MJ. Клинические данные и лечение детей с аномальной формой головы. Дж. Кай Мед Ассо . 1999; 97: 248–54. 13. Мачадо HR, Мартелли Н, Ассирати Дж. А. Младший, Colli BO. Детская гидроцефалия: сонография головного мозга как эффективный инструмент диагностики и последующего наблюдения. Чайлдс Нерв Syst . 1991; 7: 205–10. 14. Нард Дж. Необычный размер и форма головы.В: Gartner JC, Zitelli BJ, eds. Общие и хронические симптомы в педиатрии: дополнение к атласу педиатрической соматической диагностики. Сент-Луис: Мосби, 1997: 95–109. 15. Баркович А.Ю. Педиатрическая нейровизуализация. 3-е изд. Филадельфия: Lippincott Williams & Wilkins, 2000. 16. Faix RG. Размер родничка у черно-белых доношенных новорожденных. J Педиатр . 1982; 100: 304–6. 17. Попич Г.А., Смит DW. Фонтанели: диапазон нормального размера. J Педиатр . 1972: 80: 749–52. 18. Клигман Р.М. Новорожденный. В: Behrman RE, Klieg-man RM, Arvin AM, Nelson WE, eds. Нельсон Учебник педиатрии. 15 изд. Филадельфия: Сондерс, 1996: 433–40. 19. Дык Г, Largo RH. Передний родничок: размер и закрытие у доношенных и недоношенных детей. Педиатрия . 1986; 78: 904–8. 20. Туннессен WW, Робертс КБ. Признаки и симптомы в педиатрии. 3-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 1999. 21. Ротман С.М., Ли BC. Что выпирает под выпирающим родничком? Arch Pediatr Adolesc Med 1998; 152: 100–1. Котран РС, Кумар В., Роббинс С.Л. Патологические основы болезни Роббинса. 4-е изд. Philadelphia: Saunders, 1989. 23. Taeusch HW, Sniderman S. Первоначальная оценка: анамнез и физикальное обследование новорожденного. В: Taeusch HW, Ballard RA, ред. Болезнь Эйвери новорожденного. 7-е изд. Филадельфия: Сондерс, 1998: 334–53. 24. Barness LA. Руководство по детской физической диагностике.6-е изд. Сент-Луис: Мосби, 1991. 25. Томашек К.М., Несби С, Scanlon KS, Когсуэлл Мэн, Пауэлл К.Э., Парашар УД, и другие. Пищевой рахит в Грузии. Педиатрия . 2001; 107: E45. 26. Сундин М.Дж. Аномальные формы головы у детей: классификации и синдромы. Дж. Кай Мед Ассо . 1999; 97: 202–7. 27. Парк Т.С., Робинсон С. Несиндромный краниосиностоз.В: McLone DG, ed. Детская нейрохирургия: хирургия развивающейся нервной системы. 4-е изд. Филадельфия: Сондерс, 2001: 345–62. 28. Белле П. Диагностический подход к общим симптомам и признакам у младенцев, детей и подростков. Филадельфия: Lea &; Febiger, 1989. 29. Martinez-Lage JF, Торроба А, Лопес Ф, Monzonis MC, Поза М. Краниальный фасциит переднего родничка. Чайлдс Нерв Syst . 1997; 13: 626–8. 30. Руге JR, Томита Т, Найдич Т.П., Хан Ю.С., McLone DG. Образования кожи головы и свода черепа у младенцев и детей. Нейрохирургия . 1988; 22: 1037–42. 31. Hart BL, Benzel EC, Ford CC. Основы нейровизуализации. Philadelphia: Saunders, 1997. 32. Mackenzie A, Шэнн Ф, Барнс Дж. Клинические признаки обезвоживания у детей. Ланцет . 1989; 2: 1529–30. .Развитие зрения вашего ребенка: что нужно знатьОдин из самых ярких моментов в жизни молодой матери - это когда ваша новорожденная дочь или сын впервые открывает глаза и смотрит вам в глаза. Но не беспокойтесь, если это не произойдет сразу. Зрительной системе новорожденного требуется время для развития. В первую неделю жизни младенцы не видят много деталей.Их первый взгляд на мир расплывчатый и только в оттенках серого. Для полного развития зрения вашего ребенка требуется несколько месяцев. Знание основных этапов развития зрения вашего ребенка (и того, что вы можете сделать, чтобы помочь ему в этом), может гарантировать, что ваш ребенок видит правильно и в полной мере наслаждается своим миром. Развитие зрения у младенцев начинается во время беременностиРазвитие зрения у вашего ребенка начинается еще до рождения. То, как вы заботитесь о собственном теле во время беременности, чрезвычайно важно для развития тела и разума вашего ребенка, включая глаза и центры зрения в мозгу. Обязательно следуйте инструкциям вашего акушер-гинеколога относительно правильного питания, включая пищевые добавки, и получайте должное количество отдыха, необходимое вам во время беременности. Избегайте курения и употребления алкоголя или наркотиков во время беременности, поскольку эти токсины могут вызвать множество проблем для вашего ребенка, включая серьезные проблемы со зрением. Курение особенно опасно во время беременности, так как сигаретный дым содержит около 3000 различных химических веществ, которые потенциально могут нанести вред человеку, в том числе окись углерода, известный токсин для плода. Даже прием обычных лекарств, таких как аспирин, может быть опасен для вашего ребенка во время беременности, увеличивая риск низкой массы тела при рождении и проблем во время родов. Низкая масса тела при рождении связана с повышенным риском проблем со зрением у младенцев. Всегда консультируйтесь со своим акушер-гинекологом, прежде чем принимать какие-либо лекарства во время беременности, в том числе лекарства, отпускаемые без рецепта, травяные добавки и другие лекарства, отпускаемые без рецепта. СМОТРИТЕ СВЯЗАННО: Как беременность может повлиять на ваше зрение Развитие зрения при рожденииВскоре после рождения ваш врач кратко осмотрит глаза вашего ребенка, чтобы исключить признаки врожденной катаракты или других серьезных неонатальных проблем с глазами.Хотя такие проблемы со зрением встречаются редко, их необходимо обнаруживать и лечить на ранней стадии, чтобы минимизировать их влияние на развитие зрения вашего ребенка. Кроме того, на глаза новорожденного обычно наносят мазь с антибиотиком, чтобы предотвратить заражение глаз бактериями, присутствующими в родовых путях. При рождении ребенок видит только черно-белое изображение и оттенки серого. Нервные клетки сетчатки и мозга, контролирующие зрение, развиты не полностью. Кроме того, глаза новорожденного не могут фокусироваться на близких объектах. Итак, не беспокойтесь, если ваш ребенок не «фокусируется» на объектах, включая ваше лицо. Просто нужно время. Несмотря на эти визуальные ограничения, исследования показывают, что в течение нескольких дней после рождения младенцы предпочитают смотреть на изображение лица своей матери, а не на изображение незнакомца. Исследователи полагают, что это предпочтение зависит от крупных высококонтрастных стимулов, таких как граница линии волос матери до ее лица. (Согласно исследованиям, если эти границы были замаскированы шарфом или купальной шапочкой, то предпочтение младенцев смотреть в лицо матери исчезло.) Итак, чтобы стимулировать визуальное взаимодействие с новорожденным ребенком, сохраняйте прическу такой же и избегайте изменения внешнего вида. Одна вещь, которую вы можете заметить в своем новорожденном сыне или дочери, - это то, насколько большие у них глаза. Это потому, что нормальное развитие ребенка происходит снизу вверх. При рождении глаза вашего ребенка уже на 65 процентов от взрослого размера! СМОТРИТЕ СВЯЗЬ: Цвет глаз: как он развивается и почему меняется Глаза вашего ребенка: первый месяцГлаза вашего ребенка не очень чувствительны к свету в первый месяц после рождения.Фактически, количество света, необходимое для месячного ребенка, чтобы знать о наличии света (так называемый порог обнаружения света), в 50 раз выше, чем у взрослого. Итак, можно оставить включенным свет в детской - это не повлияет на их способность спать, и это может помочь вам не удариться ногами о мебель, когда вы будете проверять своего малыша. Младенцы очень быстро начинают развивать способность видеть цвета. Через неделю после рождения они могут видеть красный, оранжевый, желтый и зеленый, но вашему ребенку требуется немного больше времени, чтобы увидеть синий и фиолетовый.Почему? Синий свет имеет более короткие длины волн, и в сетчатке человека существует меньше цветовых рецепторов для синего света. Не слишком беспокойтесь, если иногда кажется, что глаза вашего ребенка не работают вместе как одна команда на раннем этапе. Один глаз может иногда смещаться внутрь или наружу от правильного выравнивания. Это нормально, но если вы видите большое и постоянное смещение глаз вашего ребенка, немедленно сообщите об этом своему окулисту. Советы: Чтобы стимулировать зрение вашего ребенка, украсьте его комнату яркими, веселыми цветами.Включите произведения искусства и предметы интерьера контрастных цветов и форм. Также повесьте яркий мобильный телефон над кроваткой или рядом с ней. Убедитесь, что он имеет разные цвета и формы. Развитие видения: 2 и 3 месяцМногие успехи в развитии видения происходят за второй и третий месяц. В этот период у младенцев повышается острота зрения, и их глаза начинают лучше двигаться в команде. На этом этапе ваш ребенок должен следовать за движущимися объектами и начинать тянуться к вещам, которые он видит. Кроме того, младенцы на этой стадии развития учатся переводить взгляд с одного объекта на другой, не двигая головой. И их глаза становятся более чувствительными к свету: в 3 месяца порог обнаружения света у младенца всего в 10 раз выше, чем у взрослого. По этой причине вы можете захотеть немного приглушить свет для сна и перед сном. Советы: Чтобы помочь стимулировать развитие зрения у вашего 2-3-месячного ребенка, Американская оптометрическая ассоциация (AOA) дает следующие рекомендации:
Развитие зрения: с 4 по 6 месяцевК 6 месяцам в центрах зрения мозга произошел значительный прогресс, что позволяет вашему младенцу более отчетливо видеть и быстрее и точнее двигать глазами, чтобы следить за движущимися объектами . Острота зрения улучшается с примерно 20/400 при рождении до примерно 20/25 в возрасте 6 месяцев. Цветовое зрение должно быть таким же, как и у взрослого, чтобы ваш ребенок мог видеть все цвета радуги. У младенцев также улучшается координация движений глаз и рук в возрасте от 4 до 6 месяцев, что позволяет им быстро находить и брать предметы, а также точно направлять бутылку (и многое другое) ко рту. Шестимесячный возраст также является важной вехой, потому что именно в это время вашему ребенку следует пройти первый осмотр у ребенка. Даже если ваш ребенок не знает букв на настенной диаграмме, ваш глазной врач может выполнить невербальное тестирование, чтобы оценить его остроту зрения, обнаружить близорукость, дальнозоркость и астигматизм, а также оценить его совместимость и выравнивание глаз. Во время этого осмотра ваш офтальмолог проверит здоровье глаз вашего ребенка и найдет все, что может помешать нормальному и постоянному развитию зрения. Для наиболее тщательного осмотра зрения вашего 6-месячного ребенка вы можете обратиться за помощью к офтальмологу, который специализируется на детском зрении и развитии зрения. ВРЕМЯ ПЕРВЫЙ ОСМОТР РЕБЕНКА? Найдите ближайшего к вам глазного врача. Развитие зрения: с 7 по 12 месяцевВаш ребенок теперь подвижен, ползает и преодолевает большее расстояние, чем вы когда-либо могли себе представить.Он лучше оценивает расстояния и точнее схватывает и бросает предметы. Постоянная внешность помогает малышу узнавать вас и взаимодействовать с вами после рождения. Это важный период развития вашего ребенка. На этом этапе младенцы лучше осознают свое тело в целом и учатся координировать свое видение с движениями своего тела. Это также время, когда с вашей стороны требуется больше усердия, чтобы уберечь ребенка от вреда.Ушибы, синяки, травмы глаз и другие серьезные несчастные случаи могут произойти, когда он начнет физически исследовать свое окружение. В частности, держите закрытыми шкафы с моющими средствами и устанавливайте барьеры перед лестничными клетками. Не беспокойтесь, если глаза вашего ребенка начинают менять цвет. Большинство детей рождаются с голубыми глазами, потому что более темные пигменты радужной оболочки не полностью развиваются при рождении. Со временем в радужной оболочке образуется больше темного пигмента, который часто меняет цвет глаз вашего ребенка с голубого на коричневый, зеленый, серый или смешанный цвет, как в карих глазах. Советы: Чтобы стимулировать развитие координации глаз, рук и тела вашего ребенка, ложитесь вместе с ним на пол и поощряйте его подползать к предметам. Положите любимую игрушку на пол так, чтобы он не мог ее достать, и поощрите его взять ее. Также предоставьте множество предметов и игрушек, которые он может разобрать и собрать. Проблемы с выравниванием глазОбязательно обращайте пристальное внимание на то, насколько хорошо глаза вашего ребенка работают вместе, как одна команда. Косоглазие - это термин, обозначающий смещение глаз, и важно, чтобы его выявляли и лечили на ранней стадии, чтобы зрение в обоих глазах развивалось должным образом.При отсутствии лечения косоглазие может привести к амблиопии или «ленивому глазу». Хотя для развития навыков координации глаз у ребенка требуется несколько месяцев, если вы чувствуете, что один из глаз вашего ребенка постоянно смещен или не движется синхронно с другим глазом, как можно скорее обратитесь к педиатру или окулисту. . Проблемы со зрением у недоношенных детейСредняя продолжительность нормальной беременности составляет примерно 40 недель (280 дней). По данным Всемирной организации здравоохранения, недоношенными считаются дети, родившиеся до 37 недель беременности. Курение во время беременности значительно увеличивает риск преждевременных родов. Недоношенные дети подвергаются большему риску возникновения проблем со зрением, чем доношенные дети, и вероятность того, что они родятся раньше, возрастает. Вот две проблемы со зрением, которые чаще встречаются у недоношенных детей: Ретинопатия недоношенных (ROP)Это ненормальное замещение нормальной ткани сетчатки фиброзной тканью и кровеносными сосудами. ROP может вызвать рубцевание сетчатки, плохое зрение и отслоение сетчатки.В тяжелых случаях ретинопатия недоношенных может вызвать слепоту. Все недоношенные дети подвержены риску ROP. Очень низкий вес при рождении является дополнительным фактором риска, особенно если необходимо поместить младенца в среду с высоким содержанием кислорода сразу после рождения. Если ваш ребенок рождается преждевременно, попросите акушера направить вас к детскому офтальмологу, чтобы он или она могли провести внутреннее обследование зрения и исключить ROP. НистагмНистагм - это непроизвольное движение обоих глаз вперед и назад. В большинстве случаев из-за нистагма глаза медленно смещаются в одном направлении, а затем «подпрыгивают» назад в другом направлении. Движения глаз обычно горизонтальные, но они также могут быть диагональными или вращательными. Нистагм может присутствовать при рождении или развиваться через несколько недель или месяцев. Факторы риска включают неполное развитие зрительного нерва, альбинизм и врожденную катаракту. Величина движений глаз обычно определяет степень воздействия на зрение и зрительное развитие ребенка. Если у вашего ребенка появляются признаки нистагма, немедленно обратитесь к детскому офтальмологу или другому офтальмологу. Бесплатное офтальмологическое обследование для младенцевЕсли вы не можете позволить себе офтальмологическое обследование своему младенцу, вы можете получить помощь. Американская оптометрическая ассоциация, признавая важность развития детского зрения для общего роста ребенка и получения удовольствия от жизни, учредила программу InfantSEE. Разработанная в сотрудничестве с Институтом Vision Care компании Johnson & Johnson Vision Care, InfantSEE - это программа общественного здравоохранения, призванная обеспечить, чтобы уход за зрением стал частью повседневной медицинской помощи младенцам в Соединенных Штатах. В рамках этой программы оптометристы-члены AOA предлагают бесплатное первое обследование глаз у младенцев в течение первого года жизни. Чтобы узнать больше о InfantSEE и найти участвующего оптометриста, посетите веб-сайт InfantSEE. ВРЕМЯ ПЕРВЫЙ ОСМОТР РЕБЕНКА? Найдите ближайшего к вам глазного врача. Страница обновлена в апреле 2017 г. . |
|||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||