|
 |
|||||||||||||||
|
||||||||||||||||
Шевеления ребенка при второй беременности нормана каком сроке можно почувствовать шевеления плода повторнобеременным, при третьей беременностиНет большой разницы, какого по счету ребенка вынашивает женщина — при любой беременности самыми долгожданными ощущениями являются первые шевеления малыша. Многих женщин интересует, когда у повторнобеременных начинаются выраженные шевеления плода. В нашем материале вы найдете ответы на свои вопросы, мы вместе разберемся во всем и выясним, какие сроки для повторнородящих можно считать оптимальными. Когда ожидать шевелений?Споры о временном периоде начала шевелений крохи довольно часто звучат не слишком корректно, ведь совершать движения малыш начинает задолго до того, как будущая мама почувствует эти толчки. Примерно на восьмой неделе, будь то первая или не первая беременность, кроха пробует совершать движения конечностями, на 11-12 неделе он прекрасно осваивает кувырки и перевороты. Длина пуповины и размеры матки вполне позволяют ему делать это совершенно незаметно для матери. К 16 неделе малыш подрастает, а его движения становятся более управляемыми головным мозгом, а потому более осознанными. Он уже может дотянуться до пуповины, потянуть за нее, поиграть с ней, он сосет кулачок и развлекается перемещениями внутри плодного пузыря. Иногда при этом он касается стенок матки. Шевеления, которые ощущаются женщиной, представляют собой особые сигналы ЦНС, которые посылают нервные рецепторы брюшины. Аксоны и нейроны смогут отреагировать на перемещение и изменения малыша в животе матери только тогда, когда внутреннее воздействие будет достаточным по силе. Слабые касания на начальных сроках гестации они уловить не в состоянии. Бытует мнение, что при первой беременности движения плода ощущаются позднее, чем при второй. И в этом есть зерно здравого смысла. Повторнородящие обычно несколько раньше начинают замечать движения малютки. Медицина не разграничивает беременности по счету. В акушерстве есть среднестатистические сроки, которые действительны и для первой беременности, и для второй. Считается, что начать ощущать шевеления женщина должна в диапазоне с 18 по 22 неделю. При 2 беременности и каждой последующей ребенок обычно начинает ощутимо для матери шевелиться в утробе на пару недель раньше, чем у первородящих. А значит, ощутить легкие, почти невесомые касания малютки возможно уже на 17-18 неделе. Некоторые утверждают, что начали чувствовать крохины толчки и перевороты на 15-16 неделе и даже до наступления этого срока. Беременные, которые вынашивают двойню, обычно отмечают, что первые шевеления ощутили после 14-15 недели. Второй ребенок – особенностиГлавная отличительная особенность не первой беременности заключается в приобретенном ранее опыте. Именно его не хватает первородящим, чтобы вовремя распознать нежные и легкие первые шевеления своего малыша, чтобы отличить их от брожения газов в кишечнике при пищеварении. Первые толчки сложно описать словами, чаще всего для характеристики женщины используют такие сравнения, как «касание плавника рыбки», «движение крыла бабочки» и т. д. Но как бы ни было сложно описать эти ощущения, они больше не забываются женщиной. Поэтому беременная, которая ранее уже вынашивала малыша и чувствовала его движения, будет хорошо помнить эти непередаваемые ощущения. Часто женщины, которым довелось ранее рожать, даже испытывают эти ощущения во сне, переживая их заново, даже если беременности нет.
При третьей беременности, ощущения шевелений уже настолько хорошо знакомы, что женщина способна уловить даже самые начальные касания крохи изнутри, поэтому многие беременные, ожидающие третьего или четвертого малыша, утверждают, что чуть ли не с 14-15 недели начали чувствовать своего ребенка. Есть особенности и в физиологии и анатомии. Мышечные стенки матки после первых родов более тонкие и эластичные, матка чуть быстрее растет, животик появляется чуть ранее – соответственно, и нервным рецепторам брюшины проще уловить «сигналы», которые подает плод. Было бы неверным утверждать, что все сказанное верно для 100% повторнобеременных женщин. Когда начнутся ощущаться шевеления, зависит от множества различных факторов, от индивидуальной чувствительности, от особенностей протекания конкретной беременности. И только совокупность факторов определяет, когда конкретно женщина сможет ощутить долгожданные трогательные и восхитительные ощущения, свидетельствующие о том, что контакт между мамой и ее малышом теперь налажен. Факторы влиянияПервостепенно на время начала ощущений шевелений влияет телосложение и вес женщины. Чем больше отложений жировой ткани в районе живота, тем дольше беременная может не ощущать движений своего малютки. Дело в чувствительности нервных рецепторов, о которых мы рассказывали выше. Соответственно, субтильные и худощавые, а также дамы с нормальным весом имеют шансы раньше ощутить движения малыша. Очень многое в этом вопросе отдается на долю персональной чувствительности. Все знают, что болевой порог у всех разный — одна женщина страдает от нестерпимой боли в результате обычной кошачьей царапины, а другая спокойно воспринимает лечение зубов без обезболивания. Именно эта особенность нервной системы конкретной женщины и обуславливает ранее или позднее различимое наступление шевелений плода. На ощущения матери влияет образ ее жизни. Женщина, которая с самого утра занята, работает, учится, ездит за рулем или в общественном транспорте, общается с другими, переживает стрессы, неизменно связанные с работой или учебой, может начать чувствовать своего ребенка позже, чем будущая мать, которая ведет неторопливую домашнюю жизнь и располагает всеми возможностями в любое время полежать и отдохнуть.
Размеры плода и его расположение в полости матки также важны для прогнозирования периода времени первых движений. При прикреплении плаценты на задней стенке матки движения и пинки плода обычно приходятся как раз в чувствительную для рецепторов брюшины переднюю стенку матки. Тогда шевеления женщине «открываются» ранее. Когда плацента расположена по передней стенке, движения плода будут направлены внутрь, к кишечнику матери – соответственно, почувствовать их мамочка сумеет чуть позже, когда кроха станет побольше. Если доктор утверждает, что есть тенденция к крупному плоду и размеры малыша на УЗИ превышают нормы на 2 и более недель, почувствовать малыша женщина сумеет ранее, чем вынашивающая миниатюрного кроху. У дам с узким тазом долгожданные ощущения появляются раньше, чем у обладательниц широкого таза. Первые толчки — характеристикаПервые ощутимые для матери движения малютки отличаются нерегулярностью и некоторой хаотичностью. Известно, что к 20-22 неделе гестации малыши совершают до 300 движений за день, но ощутить и осознать беременная может не более 5% от общего числа эпизодов двигательной активности. Повторнобеременные знают, что первые пинки и толчки не нужно ни подсчитывать, ни записывать, пока они не станут регулярными.
На ранних сроках довольно сложно по характеру шевелений определить какие-либо осложнения беременности и нарушения в состоянии плода. В какие-то моменты малыши могут быть более активными, а в какие-то они будут большую часть времени проводить во сне и при этом прекрасно себя чувствовать. С каждой неделей первые шевеления будут становиться все более ощутимыми и различимыми. Так, на 27-28 неделе заметить их и почувствовать может уже не только мама, но и окружающие — когда малыш начнет ворочаться или потягиваться, живот визуально может менять форму, отдельные части тела крохи могут быть хорошо различимы через кожу живота. С 26 недели гестации сыночки и дочки начинают более осознанно реагировать на звуки, на мамины песенки, сказки, на прикосновения к животу и яркий свет, направленный непосредственно на живот. С 28-29 недели рекомендуется начинать каждодневно подсчитывать эпизоды активности крохи. Это становится одним из важных диагностических показателей состояния самой беременной и благополучия ее малыша. Когда следует обратиться к врачу?Порой дети не торопятся наладить с мамой контакт через движения. Чаще всего повторнородящие начинают недоумевать, если к 18-19 неделе не ощущают никаких шевелений. Ни на 18 неделе, ни на 20 неделе не стоит накручивать себя и беспокоить доктора, если шевелений в обозначенные сроки нет. Помните, что среднестатистическая акушерская норма — до 22 недель.
К врачу на плановый или внеплановый прием следует обратиться в том случае, если при второй или третьей беременности первые шевеления не начинаются после 22 акушерской недели. Беременной в обязательном порядке проведут внеплановое УЗИ, чтобы оценить развитие плода и его состояние. Патологические причины, которые могут привести к отсутствию шевелений, могут заключаться в замершей беременности, при которой плод прекратил свое развитие под действием неблагоприятных факторов или генетических патологий, пороков развития. Также причины могут крыться в существенной задержке развития плода по причине его заболеваний, патологий плаценты, нарушений маточно-плацентарного или плацентарно-фетального кровотока. Но такие причины встречаются не так часто. Если плод имеет тотальные аномалии, он чаще всего погибает и отторгается в первом триместре, а ряд патологий с большой долей вероятности может быть диагностирован еще на 12-13 неделе беременности, когда женщина проходит первый пренатальный скрининг. Не исключено, что шевелений нет по причине ошибки в установлении срока беременности, то есть реальный срок меньше, чем указанный в обменной карте. Такое может произойти также относительно редко — в основном у женщин с нарушениями менструального цикла, а также у женщин, которые до 16-18 недели беременности ни разу не делали УЗИ. Помните, что врач обязательно обратил бы внимание на несоответствие размеров плода заявленным срокам гестации. Нужно ли сообщить доктору об отсутствии шевелений? Конечно, нужно. Это может говорить о наличии гипоксии плода. Хроническое кислородное голодание малыша, которое и проявляется снижением интенсивности движений, может сопутствовать резус-конфликту, аномалиям плаценты, пагубным привычкам беременной. Нужна консультация, чтобы выявить и найти причины неблагополучия плода и ликвидировать их — в большинстве случаев при гипоксии помочь ребенку можно и нужно.
Полезные советыОщутить шевеления раньше помогут простые и действенные советы, которые женщинами передаются из поколения в поколение. Чтобы почувствовать кроху, если тот не спешит дать о себе знать, а сроки уже подошли, женщине нужно почаще отдыхать. Вечером, перед тем как прилечь на диван, выпейте стакан теплого молока или съешьте кусочек шоколада, от сладкого дети заметно активизируются. Внимательно прислушивайтесь к своим ощущениям, особенно в вечернее время. Не исключено, что вы так сильно заняты в течение дня, что просто не отдаете себе отчета в легких шевелениях, которыми малыш дает о себе знать. Помогут вечерние прогулки на свежем воздухе перед сном, кислородные коктейли, полноценное питание. Следует помнить, что в пасмурную и дождливую погоду малыши шевелятся реже и меньше, чем в солнечную и ясную. Если мама пребывает в хорошем настроении и позитивном расположении духа, шансы почувствовать кроху выше, ведь малыш становится более активным под действием серотонина — гормона радости, вырабатывающийся в материнском организме. Гормоны стресса, производимые, если женщина нервничает, переживает, подавляющим образом сказываются на движениях и активности детей в утробе. ОтзывыОтзывы женщин о сроках шевеления плода во время второй беременности, различные. Одни утверждают, что ощутили явные движения малыша на сроке после 13 недель, другие и в 19 недель не чувствуют ничего. Чаще всего женщины называют 16-17 неделю самой вероятной для регистрации первых шевелений. Многие отмечают, что первые слабые толчки случились в самое неподходящее для этого время — в магазине, на работе, в транспорте. Поэтому женщинам рекомендуется быть более внимательными и осторожными. Все без исключения отмечают, что отношение к ребенку после проявления его активности меняется — оно становится более нежным и трепетным, женщина именно с появлением шевелений начинает чувствовать свою ответственность за малыша в полной мере. О том, когда ребеночек начинает совершать первые движения, находясь в утробе матери, смотрите в следующем видео. Шевеление плода при второй беременности: норма :: SYL.ruВ статье раскрыты главные аспекты ощущения шевеления своего ребенка женщиной при второй беременности. Описываются особенности, нормы и многое другое. Также подробно рассказано, как правильно распознать период начала движения малыша. Самые приятные ощущения, связанные с каждой беременностью, создают шевеления плода. Столь радостный для женщины знак связи с малышом дает ей «толчок» воспринимать плод более четко. И многие будущие мамочки именно с этого момента начинают отождествлять себя с новой ролью и разговаривают с малышом. Шевеления плода – это плавные его движенияОщущать их женщина при второй беременности начинает примерно в 18-20 недель. Только сроки эти для каждого человека свои. Одна начинает чувствовать своего ребенка немного раньше среднего, другая - чуть позже. Это происходит по самым разным причинам1. Психологическое состояние всех женщин различно не только в целом, а и в определенный момент. 2. Особенности ее нервной системы каждый раз свои. 3. Различна и комплекция беременных (считается, что худые женщины ощущают шевеления плода значительно раньше полненьких). 4. Количество вод у каждой будущей мамочки разное (чем их больше, тем просторней малышу). И многие женщины, ожидающие ребенка, утверждают, что не только сроками начала двигательной активности малыша отличается их «интересное» положение во второй раз. Часто и ощущениями. Первое шевеление плода. Вторая беременностьВообще-то, плод внутри матки начинает активно себя проявлять намного раньше, примерно через 49-56 дней с начала беременности, а в 10 недель он уже может менять траекторию своих движений и даже перемещаться из одной части живота в другую. Только плод пока еще очень маленький и редко касается стенок, чтобы можно было эти шевеления почувствовать. Он «плавает» в околоплодных водах, особо не беспокоя маму. С 16-ой недели начинается реагирование на звук, с 17-й закрываются и открываются глаза (ребенок жмурится). А вот с 18-й он ручками дергает пуповину, двигает пальчиками (разжимает и сжимает их), трогает свое лицо. Вот с этого «возраста» его шевеление ощущается довольно сильно. Врачи считают, что плод начинает двигаться, как только «включаются» в работу те или иные отделы мозга. Ребеночек как бы показывает, что наступила фаза его психической активности. Поначалу движения плода едва ощущаются, беспорядочны, чем-то напоминают хаотичное перемещение множества рыбок в аквариуме или каких-то пузырьков. Потому неопытная мама и не отличает эти толчки. Причины различий в ощущениях женщинПосле 140 дней развития шевеления более активны: малыш умеет менять свое положение, передвигаться в разные части живота мамы. При первой беременности женщины обычно ощущают своего ребенка впервые примерно в 18-20 недель, когда уже «толкания» ни с чем не спутаешь. А вот во время повторных это может наступить намного раньше - на 15-16 неделях. Но такие ощущения могут произойти и позже, особенно если мама полная. Шевеление плода при второй беременности у полных женщин, как правило, ощущается позже на недельку-другую. И разница эта обусловлена не отличием в развитии плода, а тем, что будущая мама уже «знает» все ощущения, связанные с шевелением малыша, и потому умеет их распознавать. А у полных женщин немного снижена чувствительность. И через жировую прослойку к тому же труднее почувствовать «толкания». Но на развитии плода ее полнота никак не отражается. Ближе к родам ребенок занимает почти постоянное вертикальное положение в матке головкой вниз и шевелиться будет в основном ножками. Этим малыш может доставлять маме частенько боль, ощущения дискомфорта. Шевеление плода при второй беременности: нормаСреди людей бытует убеждение, что во время повторного «интересного» положения, ребенок начинает «биться» на 2-3, а то и 4 недели ранее, чем при первом. Вероятность такого, конечно, велика. Это, как было написано выше, объясняется просто: будущая мать уже умеет отличать шевеления плода от других ощущений внутри организма. В каждый период ожидания малыш толкался одинаково, но женщина еще не умела различать его активность. Развивающийся плод шевелится почти все время, кроме сна. Он производит примерно 200 шевелений в сутки в тот период, когда мать начинает чувствовать их внутри себя. Примерно с 20 недель ребёнок начинает двигаться раза в три активнее. Но с увеличением размеров малышу места для движений становится всё меньше. Поэтому он как бы утихает, а накануне родов почти совсем успокаивается. Активно шевелиться малыша может заставить голод. Например, если маме вздумается перейти на полуголодную диету ради сохранения своей фигуры, это может вызвать бунт в животе. Беременной женщине нужно, наоборот, чаще кушать, а диеты пока отложить. Развивающийся плод должен получать полноценную пищу. Только не нужно думать, что при второй беременности «биения» плода обязательно должны быть ощутимы на 16 неделе. И если женщина их еще не чувствует, волноваться по этому поводу не стоит. Даже если шевеления не ощущаются и в 20-21 неделю, беспокоиться не нужно. Беременность - ведь очень и очень «личный» процесс. Он зависит не только от количества предыдущих «интересных» положений. На него влияет физическое и психическое состояние женщины в этот период. Тем более что в 20 недель проводится контрольное УЗИ. После него врач и расскажет о состоянии плода. Часто женщине, занимающейся первым ребенком, просто не хватает времени на то, чтобы прислушиваться к своим ощущениям, особенно если первый малыш еще довольно мал. Потому мама и не успевает уделить внимание в полной мере себе и будущему второму ребенку. А вот если малыш в животике начал на первом этапе двигаться активно, а потом «стих», нужно обязательно пойти к врачу и сообщить ему об этом. Много работающие женщины могут не ощущать шевеления даже в 22 недели. В том случае, когда движений плода не ощущается, можно пройти дополнительное исследование, например, повторное УЗИ. После этого можно уже судить о развитии малыша. Врач сделал вывод, что с плодом все в порядке? О чем волноваться?Как правило, в 24 недели шевеления станут настолько ощутимыми, что даже очень занятая или довольно полная мама их почувствует. Так что норма сроков ощущений движений плода для каждого случая своя. Некоторым женщинам, которые беспокоятся о своем будущем ребенке или говорят, что чувствуют отклонения, хотя УЗИ ничего не показало, врачи советуют вести подсчет количества шевелений, чтобы отследить изменения в развитии малыша и успокоиться. Свои данные врачи рекомендуют записывать и вести своеобразный дневник или график «толчков». Таким образом можно проконтролировать шевеление плода при второй беременности. Как часто малыш совершает ощутимые для мамы движения на разных этапах своего развития, мы уже обсуждали. Частота толчков может о многом «рассказать» врачу. Во времена, когда УЗИ еще не было, доктора следили за состоянием плода по количеству шевелений. Да и сама мама может определить, все ли в порядке с ее будущим малышом, не прибегая к дополнительным обследованиям. Способы подсчета шевелений плодаМедики обычно предлагают несколько методик правильного подсчёта на выбор. Среди них метод Пирсона, технология Кардиффа и метод Садовски. Только такие подсчеты врачи обычно предлагают лишь тем будущим мамочкам, которых подобное задание не собьет с толку и не заставит лишний раз нервничать. Поэтому данную процедуру нужно применять лишь поговорив с врачом и придя к согласию, что такое исследование провести стоит. Количество шевелений плода при второй беременности, как и во время первой, может подсказать маме и врачу, нужны ли дополнительные наблюдения. Ведь развитие ребенка проходит во всех случаях одинаково, если нет никаких отклонений. Тревогу должны вызывать результаты в том случае, когда шевеления плода происходят меньше, чем 10 раз за час. Хотя в некоторое время суток такое может иметь место и при нормальном развитии малыша. Например, когда мама работает физически или занимается гимнастикой. Поэтому сразу после занятий или спортивной нагрузки производить подсчет количества движений ребенка не рекомендуется. Методы учета шевелений плода простые, не требуют никаких особых инструментов и приборов или сложных вычислений. Есть только один недостаток, который состоит в том, что подсчет ведут сами будущие мамочки. Каждая женщина ощущает индивидуальные чувства, по-разному описывает своеобразные толчки малыша. Особенно интересно слушать рассказы «бывалых» мам про шевеление плода при второй беременности. Отзывы единодушны лишь в одном: ощущать движения крохотных ножек, ручек, головки - это огромное счастье. шевеление плода при второй беременности норма — 25 рекомендаций на Babyblog.ruНашла на просторах интернета Движение новой жизни. Важную информация о протекании беременности и развитии плода можно получить, анализируя его шевеления в организме матери. Движение человеческого эмбриона фактически появляются на 21-й день развития - это сердечные сокращения. Шевелением их пока назвать нельзя, ибо ещё долго, до 18-21-й недель они неощутимы для матери. В этот период (первый - начало второго триместра) формируется нервная система плода и мышечные ткани, к 8-й неделе беременности они уже достаточно развиты и взаимодействуют, то есть плод «готов» к шевелению. Первые шевеления, отличные от ритмических сокращений развивающихся мышечных волокон и сердцебиения, регистрируются в конце 8-й недели беременности. Это рефлекторные шевеления, вызываемые раздражением некоторых лицевых зон плода. C 10-й недели беременности к ним прибавляются шевеления, вызванные раздражением некоторых участков кожи.
На 17-й неделе беременности к ним добавляется мимика. Наконец, на 18-й неделе шевеления плода становятся активными настолько, что ощущаются матерью. С этой недели плод может двигать пальцами, дотрагиваться до головы, причем шевеления плода похожи на осознанные - в ответ на слишком громкие звуки, например, он закрывает руками лицо. Как видим, все шевеления плода до 20-й недели беременности рефлекторны. С 20-й недели беременности первые шевеления плода ощущаются матерью, становятся регулярными, у него уже достаточно развит головной и спинной мозг. Наконец, с 24-й недели беременности и до конца беременности движения ребенка похожи на движения новорожденного. Полная сформированность представлений плода о комфорте достигается в третьем триместре. В этот период шевеления плода становятся осознанными и рациональными - он уже понимает, как может изменить свои условия, шевелясь. Плод отворачивается от громких звуков, активным шевелением массирует плаценту, если ощущает недостаток кислорода или питания. Если беременная женщина лежит на спине, тем самым сдавливая важные кровеносные сосуды, снабжающие плаценту кислородом, шевеления плода могут стать весьма активными - малыш бурно протестует против такой позы. Лежать беременным можно только на боку. Ощущения матери. Первые шевеления плода ощущаются на 18 - 20 неделях беременности. Описания первых ощущений матери иногда полны поэзии («на плескание рыбки, трепетание бабочки...»), иногда более чем прозаичны («словно перильстатика»). Тем не менее, трогательность момента первых шевелений - одно из самых волнительных ощущений в жизни женщины, момент признания «живота» Ребенком. В период после 20-й недели беременности шевеления плода, поначалу непредсказуемые, полурефлекторные, постепенно, к 24-й неделе приобретают то значение, важность которого подчеркнута в начале - они становятся одним из показателей нормального развития. Кроме того, с этого периода шевеления плода становятся средством ведения диалога с матерью - движениями плод выражает свои ощущуния (тревогу, радость, удовольствие), ими же «отвечает» на эмоциональное состояние матери - может «притихнуть», если мама рада, или активно шевелиться, если она волнуется. Могут ли шевеления плода причинять боль? Если движения малыша слишком резки, продолжительны - что-то не так с его состоянием. В первую очередь в таких случаях мама должна изменить позу. Если это не помогает в течении нескольких часов, и шевеления плода остаются болезненными, следует обратиться к врачу. Что значат шевеления плода? Какие шевеления считать нормальными? С 24 недели беременности могут отмечаться 10 - 15 шевелений в час, возможны прекращения шевелений на 3 часа. Это не должно беспокоить мать - ребенок просто спит. Однако если шевелений не ощущается 12 и более часов, следует немедленно обратиться к врачу. Также поводом для визита к акушеру являются чрезмерно активные или наоборот, вялые шевеления плода в течении нескольких суток, так как изменение активности шевелений в любую сторону может свидетельствовать о неблагополучном состояния плода. Внезапные резкие шевеления - признак недостаточного снабжения плода кислородом, обычно в результате неправильной позы матери (лежит на спине или сидит, закинув ногу на ногу). Следует немедленно сменить позу, а если в течении нескольких часов активность шевелений не придет в норму - обратиться к врачу. Чтобы примерно оценить состояние ребенка по количеству шевелений, применяется тест Д. Пирсона «Считай до 10-ти». С 28-й недели беременности отмечайте время каждого десятого шевеления с 9 утра до 9 вечера. Количество таких отметок менее 10 означает возможную кислородную недостаточность плода и необходимость обратиться к врачу. Частота шевелений может увеличиваться к вечеру. Активнее всего плод двигается с 24-й по 32-ю неделю беременности. В конце третьего триместра и особенно к моменту родов количество шевелений может несколько снизиться, но интенсивность остается прежней или возрастает. По ощущуениям матери возможно вовремя заметить опасное тазовое предлежание. Объясняется это тем, что более активные шевеления ощущаются в результате движений конечностей плода. Если предлежание головное (норма), то шевеления плода ощущаются в верхних отделах матки. Если шевеления более отчетливы в ее нижних отделах, то возможно тазовое предлежание. Помните, что шевеления плода - его единственный способ пожаловаться на страдание. Чаще всего страдания вызываются гипоксией, кислородным голоданием, которую могут вызвать десятки причин. Пагубных последствий кислородного голодания можно избежать, ведь учащения и усиления шевелений плода - симптомы её ранней стадии.... Шевеление плода при второй беременностиБудущие мамы, уже познавшие радость материнства, с нетерпением ждут того момента, когда смогут почувствовать первые, пока не явные движения своего еще не рожденного ребенка. А ведь все врачи в один голос с печатными изданиями заявляют о том, что шевеление плода при второй беременности должны ощущаться намного раньше, чем в первый раз. Тем не менее, следует осознать тот факт, что ребенок развивается по одному и тому же сценарию, не зависимо от того, родила женщина всего двое детей, или это ее десятая беременность. Ребенок в утробе матери начинает активно двигаться, начиная с седьмой – восьмой недели беременности, просто это совсем не означает то, что сама женщина сможет почувствовать робкие толчки существа весом в несколько граммов. Однако, прежде всего, вторая беременность подкреплена опытом предыдущих ощущений, именно поэтому первое шевеление при второй беременности не начинается, но именно идентифицируется раньше. Все же есть свои нормы, которыми руководствуются акушеры – гинекологи при обследовании беременных женщин. Шевеления ребенка в первую и вторую беременность: показатели нормыЕсли проанализировать исследования врачей, то уже в пять акушерских недель, то есть всего через три недели от даты зачатия, малыш активно плавает и шевелится внутри матки, совершая порядка двухсот движений в день. Именно поэтому стоит отличать акушерское понятие об ощущении, которое беременная женщина испытывает, осознавая шевеление плода при второй беременности, от способности малыша двигаться. То есть первые шевеления при второй беременности, так же как и при первой, это дата, в которую будущая мама почувствовала несомненные толчки ребенка изнутри, которые уже не спутаешь с естественными движениями газов при пищеварении. Эта дата является важным показателем нормального развития ребенка, и достижением им достаточного веса и роста на определенном этапе развития. Нормой для фиксации женщиной первых шевелений плода является период от четырнадцатой до двадцать пятой недели беременности. Как правило, первородящие женщины ощущают первые робкие толчки ребенка примерно на 19-21 неделе. А вот в последующие беременности определить начало шевелений ребенка можно уже и в 16, и в 18 недель. Некоторые женщины утверждают, что ощущают движения ребенка уже в 14 недель. Ранние ощущения женщиной шевелений младенца во вторую и последующие беременности связывают с двумя факторами:
Однако на способность женщины ощущать шевеление ребенка влияют и другие факторы. Поэтому если вы не почувствовали первые толчки малыша в точно прописанный врачом срок, но сердцебиение плода в норме, так же как и остальные показатели развития, то волноваться не стоит. Шевеления плода – факторы, влияющие на ощущения женщиныОт чего же еще зависит шевеление плода при второй беременности? Что может заставить малыша дать маме знать о себе чуть раньше или чуть позже? На самом деле таких особенностей организма мамы и малыша довольно много, так же как и неучтенных факторов. Поэтому прежде чем начинать накручивать себя и переживать, теребя в руках календарный лист, стоит соотнести такие особенности с собственным образом жизни.
Стоит ли беспокоиться? Вот в чем вопросЕсли у вас все в норме, то первые шевеление плода при второй беременности вы почувствуете примерно в 16-18 недель. Однако многие будущие мамы волнуются и стараются узнать, точно ли у них все в норме, не стоит ли пройти дополнительные обследования. Однако нервничать беременным просто напросто вредно. Тем более, если вы не ощущаете движения ребенка внутри себя, это не значит, что он не двигается. Ребенок уже имеет свои особенности, и бывают дни активности, а бывают дни, когда малыш весь день спит, лениво переворачиваясь с боку на бок. Если в течение дня ребенок мало двигался, то можно его «простимулировать», съесть что-нибудь сладкое и лечь отдохнуть. После порции глюкозы, сопровождающейся спокойным положением тела мамы, малыш наверняка решит размяться. Если такая ситуация с шевелением ребенка повторяется, стоит уведомить об этом своего врача. Так же может насторожить и излишняя активность малыша: это может свидетельствовать о том, что ему не очень уютно, а так же быть причиной запутывания в пуповине. Если у вас возникают сомнения в том, соответствует ли ситуация с шевелениями ребенка норме, то стоит обратиться к врачу для дополнительной консультации. Возможно, стоит послушать сердечко малыша, сделать дополнительное УЗИ, или прокапать витамины нужной группы. Тем не менее, если обследования показывают, что все в норме, расслабьтесь и терпеливо ожидайте шевеление плода при второй беременности – они обязательно появятся, просто, возможно, чуть позже, чем вы ожидали. Первые шевеления при второй беременностиЖенщина, уже родившая ребенка, считает, что во второй раз беременность будет протекать легче. Первый малыш и второй развивающийся плод по-своему считаются уникальными и количество родов практически никак не влияет. Женщины уже по-другому ощущают первые шевеления при второй беременности, а также изменяется общее состояние. Есть и другие особенности, которые отличают первородящую от повторнородящей. Отличия второй беременности от первойЖенщина, уже имеющая ребенка, намного спокойнее ощущает себя. Это облегчает протекание очередной беременности. Она знает, какие препараты необходимо принимать, и в какой ситуации внепланово следует обратиться к врачу. Выделяют следующие отличия первой и повторной беременности у женщины:
После первых родов в идеале должно пройти не менее 2 лет для полного восстановления организма. Ему необходимо еще и дополнительное время. Данный процесс важен для накопления микроэлементов, которые будут незаменимыми, чтобы очередная беременность протекала благоприятно. У некоторых женщин эти сроки сокращаются, и зачатие происходит намного раньше запланированного момента. Повторнородящие замечают, что начинают активно поправляться. Прибавка в массе связана с особенностями матки. Ее стенки у женщин, которые уже рожали, растянуты. Орган под воздействием околоплодных вод и развивающегося плода без труда отклоняется вперед. При ожидании второго малыша часто происходит расхождение прямых мышц живота (диастаз). Поэтому при осмотре отмечается незначительное его отвисание. Если есть лишний вес, то симптом будет более выраженным. Молочные железы увеличиваются, но постепенно. Если у женщины вторая или третья беременность, то появляются растяжки. Токсикоз в ранние сроки редко беспокоит, но иногда он бывает более выраженным, чем при вынашивании первого плода. Беременный организм становится чувствительным к любым изменениям. Если были проблемы со спиной, то от нарастающей тяжести они станут более заметными. Постоянная нагрузка на суставы приводит к появлению болей в нижних конечностях. У некоторых женщин появляется синдром беспокойных ног, когда для облегчения тяжести и неприятных ощущений приходится постоянно ими двигать.
Чтобы спланировать очередную беременность, необходимо правильно подготовить организм матери. Особенно это касается питательных веществ, незаменимых для развития и роста плода. Наиболее благоприятный срок – это 3 года. Если этого не соблюдать, то у ребенка разовьется анемия. Основная причина – это недостаток железа у матери во время беременности, кровопотеря в родах. Заболевание проявляется слабостью, сонливостью, ломкостью ногтей, волос, низким давлением и частыми головокружениями. Присоединяется проблема и с обменом кальция. Его запасы, как и железа, оказываются ограниченными, и требуется пройти курс лечения, перед тем как снова зачать ребенка. Недостаток кальция в организме беременной женщины ведет к ломкости ногтей, волос, костей. Могут возникать случаи появления переломов при незначительных травмах. Дефицит кальция будет проявляться такими же симптомами после рождения и у малыша. Родовая деятельность беременной вторым и третьим детьми имеет существенные отличия. Длительность первых – это 11-12 часов, а вторые занимают не более 8 часов времени. Послеродовый период протекает легче, что связано с полученным богатым опытом при воспитании первого малыша.
Когда можно почувствовать шевеление плода при второй беременностиВ норме, когда начинает шевелиться ребенок при 2 и последующей беременности, женщина намного раньше начинает это ощущать. Это связано с полученным ранее опытом. Первородящим часто сложно отличить толчкообразные движения малыша с активностью кишечника, связанной с его усиленной работой, или заболеванием. Первое шевеление, которое должна ощутить девушка, ожидающая первого малыша – это 16-24 недели. Обычно она отчетливо распознает это только при сроке 20 недель. Первые шевеления при второй беременности ощущаются женщиной раньше положенного срока на 2-3 недели. Начиная с 21 недели, малыш реагирует на голоса и музыку движениями различной интенсивности. Будущая мама ощущает их не всегда. Это связано со следующими причинами:
Когда ребенок крупный, то он более активно шевелится. Первые толчкообразные движения появляются рано у девушки худощавого телосложения, у которой ожидается крупный малыш.
Нужно ли считать шевеленияРебенок должен начать шевелиться с 16 недели беременности. В течение бодрствования матери он постоянно активен. На 20 неделе он совершает до 200 движений за день. С каждым увеличением срока это значение увеличивается. Начиная с 3 триместра, отмечается зависимость от времени суток. Наибольшая активность у плода – это 7 часов вечера и до 4 утра. Период покоя длится 5 часов. Когда ребенок начинает двигаться – это говорит о его нормальном состоянии или опасности для здоровья. Чрезмерная активность – это кислородное голодание (гипоксия). Поэтому при появлении отчетливых шевелений их необходимо научиться подсчитывать. Выделяют наиболее распространенные и простые варианты:
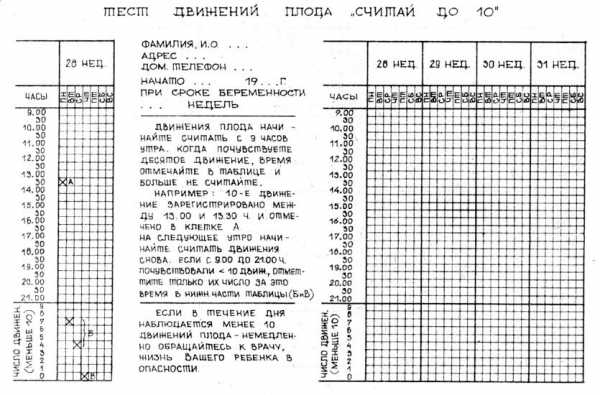
Первый способ подойдет для применения только с 28 недели беременности. Время регистрации показателя – это с 9 утра до 9 вечера этого же дня. Когда будут начинаться активные движения, их следует отметить на листе бумаги. В течение всего времени малыш обязательно должен совершить 10 толчков. Если он этого не делает, то следует немедленно обратиться к гинекологу. По методике Кардиффа женщина заносит в таблицу интервал (в минутах или часах), с которым плод совершает движения. Способ Садовски немного сложнее выше указанных. Девушке ежедневно необходимо после ужина, начиная с 7 вечера и до 11 часов, лежать на левом боку и подсчитывать шевеления. Наиболее интересен интервал, с которым плод их совершает. Когда не получается четко определить активность, свою ладонь следует положить на живот и затем начинать фиксировать значения. Если удается за меньший промежуток времени собрать информацию, то процедуру прекращают. В среднем по методике Садовски требуется 25 минут на 1 шевеление. Важно не забывать, что наилучшее время для подсчета движений – это вечер. Процедуру обязательно выполнять после ужина. В вечернее время у малыша отмечается более четкая активность. Питание матери обеспечивает прирост глюкозы в крови и, как следствие, усиление шевелений. Когда стоит беспокоитьсяПри отсутствии шевелений в 21 неделю следует обратиться к гинекологу. Некоторые женщины их практически не ощущают или путают с активностью кишечника. Иногда первые толчки будущая мама чувствует только на 25 неделе беременности. Все дети индивидуальны и это считается вариантом нормы.
Каждой будущей матери следует знать, что все процессы в организме не происходят одинаково. Для второй, третьей и последующей беременности шевеления происходят в различный период и считаются вариантами нормы. Самый удобный способ ощущать, что малыш здоров – это вести ежедневно дневник с записями о количестве его шевелений.
Шевеления плода при второй беременностиБеременные дамы всегда замечают все тонкости и любые мелочи. Если и первая беременность была для женщины чем-то необычным, то вторая – это путь по уже пройденному пути. Теперь ей есть с чем сравнивать. Она помнит, когда начал расти животик, она сравнивает свои анализы и прочие вещи, которые запомнила и сохранила после первого ребёнка. И незначительные отклонения способны вызывать достаточно резкие эмоции. А порою она может и сравнивать эти два периода, таким образом, словно первая беременность была нормой. И всё, что там ни случалось, было нормой. И вызывают подозрения по поводу гемоглобина хотя сейчас с ним норма, но в первую беременность его показатели были низким. Этот и другие вопросы готовы ввести даму в заблуждение. И в этом она вся, такая загадочная, такая прекрасная и суетливая женщина беременная. Читайте, с чем связаны шевеления плода при второй беременности. В статье внимание уделено шевелению плода. Как распознать. Как это происходит в норме, и на каких сроках можно фиксировать такое ощущение. Читайте, и много интересных вещей будет известно и вам. На каком сроке, и какие ощущения испытывает при этом милая беременная. А также спорные отзывы по этому поводу. Двигательная активность малыша, что же это такое
Именно с первым шевелением и с первым толчком плода, женщина уже начинает воспринимать свою беременность. Теперь она явно начинает ощущать это маленькое живое существо, которое её пинает и толкает. Но всё это так приятно для неё, в эти минуты она испытывает и счастье, и кучу приятных вещей. В среднем приблизительно на 16-20 неделе происходит первое шевеление, точнее шевеление далеко не первое, но вот женщина начинает ощущать их, и поэтому такие шевеления принято называть первыми шевелениями плода. Они могут ощущаться и ранее, и на более поздних сроках. Всё это обыкновенно сугубо индивидуально для каждой дамы. Причины, по которым возникают разные сроки пошевела
И по утверждениям большинства женщин, ощущения движения малыша совершенно другие на момент второй беременности роженицы. Когда ощущается шевеление плода во время второй беременности
Со второй беременностью будущая мамочка начинает чувствовать шевеление намного раньше. А если задумываться над тем вопросом, когда, вообще, начинается это шевеление, то это уже настолько маленькие сроки, что сложно себе и представить, как это выглядит образно. На самом деле активность плода прослеживается уже спустя 49-56 деньков от первого дня беременности. Малыш может менять свою траекторию, когда у мамы всего 10 недель. Он способен легко переместиться с одной стороны животика на другую, и места ему пока предостаточно для такого манёвра. Но за счёт своих мизерных размеров он делает это и не касается стенок. И именно поэтому беременная пока не может ощущать его полёт и быстре перемещение. Не беспокоя свою маму, он плавно и легко плавает по водам внутри женщины. Изменения и взросление малыша:
Вот как психологи расскажут нам о движении. Движение его начинается с момента включения мозга. Он даёт тем самым нам понять, что фаза психической активности наступила. И если движения на начало можно было назвать хаотическими, даже беспорядочными. Их можно было сравнить с рыбками, которые плавают в аквариуме. То далее малыш учится и взрослеет. И именно хаотические движения и начинают нашу маму радовать. Почему ощущения у женщин на шевеления разные
После того как малышу исполнилось 140 дней в животике мамы, он может легко менять своё положение и двигаться в разных частях маминого животика.
Женщина, которая по телосложению худощавая, примерно на 18-20 неделе способна ощущать первые серьёзные шевеления своего плода. А вот при повторной беременности эта же женщина ощутит шевеление немного ранее. Она его почувствует приблизительно на 15-16 неделе. С полными женщинами происходит всё с точностью наоборот. По статистике, обычно, они первое шевеление прочувствовали позже. А вот при второй беременности они зачастую ощутят движение ещё на более позднем сроке, нежели это было с их первой беременностью. И не стоит переживать насколько женщина способна чувствовать это приятное событие. Объясняется это достаточно просто. Всё дело в толщине жировой ткани. Через неё сложнее прочувствовать такого рода толчки. И тем не менее, на саморазвитие плода это никак не влияет. Плод будет развиваться, как ему и предназначалось. По мере роста и развития малыш займёт уже более правильное положение. Правильное – это головкой вниз и будет расположен вертикально. Но шевеления не будут прекращаться. Он способен пинаться ногами и готовиться к выходу, и периодически пробовать вставить свою голову в отверстие. Но беременная на момент толкания ножками милого малыша, может чувствовать несколько дискомфортные ощущения, нежели приятные толчки до этого же времени. Норма для шевеления плода при второй беременности женщины
Многие люди почему-то бывают уверены в том, что повторное положение несёт больше информации и даже ощущения первых серьёзных движений женщина ощущает на 4 недели раньше. И для такого процесса велика вероятность. Поскольку мамочка уже способна отличать какое-то иное ощущение, а именно — шевеления. Может, и до этого он её толкал, но она не понимала что это за ощущение было. Сам ли толчок или это просто какие-то другие вещи внутри неё. По мере своего развития малыш шевелится практически с самых ранних сроков. И это целых 200 суточных шевелений юнца. А с 20 недель он и вовсе способен двигаться до трёх раз активнее. Утихает он ближе к срокам родов, только по той причине, что места-то ему уже маловато. Он ведь вырос, а живот больше не способен увеличиваться. Вот и приходится ему быть чуть сдержаннее. А что же может заставить данного кроху пошевелиться немного активнее?Увы, как бы это ни звучало глупо – голод. Беременные тоже хотят выглядеть прелестно. Они готовы идти на глупости и сажать себя на диеты, что делать категорически нельзя, и всё это ради стройности и эффектных объёмов. В такие моменты малыш начинает требовать, если вы его не накормите он поднимет бунт. Он хочет кушать, так что будьте любезны накормите его. Никто не заставляет вас есть за двоих. Это неверно. Просто кушайте согласно здоровой диете, и тогда вы и форму не потеряете, и ребёнка сможете досыта накормить. Раннее шевеление и его появление во второй беременности не стоит загадывать, всему своё время. И надрываться в истерике по этому поводу не следует — малыш в норме и беременность тоже. Просто вы имеете иную чувствительность вот и почувствуете его не сразу. У каждой женщины сроки данного процесса отличаются. Для успокоения, если вы ещё не почувствовали шевеления до первого УЗИ, врач сообщит вам, что согласно показателям УЗИ – у плода норма по всем показателям. Эти слова точно успокоят женщину. Слушать, что у вашего дитя всё в порядке — приятнее любых комплиментов. И вот ещё достаточно частое явление — по какой причине при второй беременности женщина почувствует шевеление немного позже. Первая это беременность дала свои плоды, мама уже вовсю занята своим чадом под номером один. И тут банально меньше времени на всякие заморочки по поводу чувства пошевела. Это ещё труднее, если ребёнок, рождённый в первый раз, на таком этапе положения его мамы, ещё совсем маленький и требует особенного ухода. К врачу стоит обратиться не по поводу своей заниженной чувствительности, а если ребёнок начал шевелиться активно и внезапно и резко затих. Тогда смело идите и сообщите о своих ощущениях, возможно, он просто уснул. Врач посмотрит и проконтролирует этот процесс грамотно, без слёз и истерик, которые вы можете закатить в стенах дома по неведению. Специально для тех, кто настолько загружен и весь в работе, без ощущения пошевела на 22 неделе врач может предложить повторное УЗИ, и успокоить перепуганную мамочку. Итог: беременность даже одной и той же женщины может отличаться. А о сроках пошевела, по состоянию нормы и патологии судить, пока Какие анализы сдают при беременности? | Расшифровка и нормы анализа при беременностиГрафик анализов на беременностьГрафик тестов на беременность для всех будущих мам с неосложненной беременностью одинаков, отличия могут быть только в случае осложнений или спорных данных тестов. На 0-12 неделе беременности женщина поставлена на учет в женской консультации и назначены следующие анализы:
На 12-14 неделе будущей мамы назначается первое ультразвуковое исследование, на котором определяется срок беременности, сколько плодов в матке, есть ли у будущего ребенка пороки. В 16-18 недель назначают «тройной тест» - для выявления хромосомных аномалий и других аномалий развития у плода.Определите уровень АФП, ХГЧ, NE. При необходимости дать дополнительное направление на амниоцентез, если есть подозрение на тяжелую патологию плода. На 24-26 неделе проводится повторное ультразвуковое исследование для получения дополнительных сведений о строении малыша, определения пола, положения, предлежания, оценки плаценты. Также будущей маме следует сдать кровь на общий анализ, гемоглобин, ферритин. На 33-34 неделе проводится допплерография (по назначению врача) - для оценки состояния сосудов тела матки, кровообращения плаценты и плода.Это необходимо для своевременного выявления у малыша внутриутробного кислородного голодания. Также показана кардиотокография (по назначению врача). Это исследование позволяет оценить синхронность сокращений матки и инфарктов плода. На 35-36 неделе анализы возобновляются, как и в первой половине вариабельности - при выявлении сифилиса, СПИДа, факельной инфекции также сдают мазок из влагалища на микрофлору, биохимический и общий анализ крови, общий анализ мочи. контрольная работа.Проводится ультразвуковое исследование для расчета примерного веса ребенка, объема околоплодных вод, оценки состояния плаценты. Если беременность протекает физиологически, будущая мама должна каждую неделю перед родами посещать врача и сдавать мочу на общий анализ. Анализы в 1 триместре беременностиАнализы в I триместре беременности, при постановке на учет в женской консультации нужно сдать как можно раньше.При первом посещении гинеколога назначают анализы:
[2], [3], [4], [5], [6] Анализы во 2 триместре беременностиАнализы во 2 триместре беременности сдают в определенные недели, а второй триместр начинается с 13 и длится 24 недели. В 14-18 недель назначается анализ крови на АФП для выявления пороков развития плода и хромосомных аномалий (синдром Дауна, патология нервной трубки, гидроцефалия, синдром Морфана, акромегалия и другие тяжелые патологии). В 24-26 недель необходимо пройти повторное плановое обследование на аппарате УЗИ. Это необходимо для опровержения наличия аномалий органов и систем, также можно определить пол будущего малыша, оценить плаценту, место ее прикрепления. Кроме того, во втором триместре необходимо сдать другие анализы, показывающие состояние здоровья матери и ребенка - сдать кровь на определение уровня гемоглобина, чтобы не пропустить развитие анемии. А перед каждым походом в женскую консультацию нужно сдавать мочу на общий анализ, чтобы следить за почками и не пропустить скрытый воспалительный процесс. По показаниям врача допплерографию могут назначить для оценки кровообращения матки, для просмотра сосудов плаценты и сосудов плода.При необходимости затем ЭКГ по рекомендации врача в конце третьего триместра назначают кардиотокографию (для оценки ритма сокращений матки и сердцебиения будущего ребенка). [7], [8], [9], [10], [11], [12], [13] Анализы в 3 триместре беременностиАнализы в 3 триместре беременности в основном дублируют анализы, которые будущая мама сдала в 1 триместре. Это тесты на ВИЧ, на антитела к возбудителю сифилиса, на гепатиты группы В и С.Также необходим общий анализ крови, по которому можно судить обо всех физиологических изменениях в организме женщины и контролировать уровень гемоглобина. Сдавать мочу на общий анализ необходимо перед каждым визитом врача, наблюдающего за беременностью. По составу мочи можно на ранней стадии выявить некоторые заболевания. Например, если вы обнаружите белок в моче, вы можете судить о нефропатии, гестозе, сахарном диабете. Эти заболевания осложняют течение беременности и могут угрожать жизни будущего ребенка. Также в третьем триместре беременности будущей маме необходимо пройти гинекологическое обследование, чтобы взять материал на бактериологический мазок. На 38-40 неделе проводится повторное гинекологическое обследование шейки матки. По состоянию шейки матки гинеколог делает заключение о примерных сроках родов. При каждом посещении врача будущей мамы необходимо измерять давление, окружность живота, высоту дна матки, выслушивать сердцебиение плода, взвешивать и вовремя контролировать процесс набора веса. подозревать гестоз или увядание плода. Допплерография проводится только в случаях, когда есть подозрение на перенапряжение беременности. С помощью этого метода вы получаете информацию о состоянии кровообращения в матке, кровотоке плаценты и кровотоке будущего ребенка, а главное - таким образом вы можете узнать, есть ли у плода не страдает кислородным голоданием. Кардиотокография также проводится по показаниям, если есть подозрение на повторение плода.С помощью этого метода также оценивается состояние будущего ребенка, чтобы исключить кислородное голодание. На УЗИ рассчитывают вес ребенка, делают заключение о положении, предлежании, состоянии плаценты, отсутствии аномалий развития у плода. [14], [15], [16], [17], [18], [19], [20], [21], [22] Анализы для мужчин при беременностиАнализы для мужчин при беременности не слишком отличаются от анализов при планировании беременности.Мужчина, который даже не подозревает об этом, часто может быть носителем инфекции, чтобы заболевание не передалось жене или будущему ребенку, он также должен своевременно сдать все необходимые анализы.
[23], [24], [25], [26], [27], [28], [29], [30], [31] .Развитие плода: по месяцам беременностиКогда наступает беременность?Фактически, беременность наступает в первый день последней менструации. Это называется сроком беременности или менструальным возрастом. Это примерно за две недели до фактического зачатия. Хотя это может показаться странным, дата первого дня последней менструации будет важной датой при определении срока родов вашего ребенка. Ваш лечащий врач спросит вас об этом свидании и будет использовать его, чтобы выяснить, как долго вы находитесь в беременности. Как происходит зачатие?Каждый месяц ваше тело проходит репродуктивный цикл, который может закончиться одним из двух способов. У вас либо будет менструальный цикл, либо вы забеременеете. Этот цикл постоянно происходит в течение вашего репродуктивного возраста - от полового созревания в подростковом возрасте до менопаузы около 50 лет. В цикле, который заканчивается беременностью, есть несколько этапов. Сначала группа яйцеклеток (называемых ооцитами) готовится покинуть яичник для овуляции (выхода яйца).Яйца развиваются в небольших заполненных жидкостью кистах, называемых фолликулами. Думайте об этих фолликулах как о маленьких контейнерах для каждой незрелой яйцеклетки. Из этой группы яиц одно созреет и продолжит свой цикл. Затем этот фолликул подавляет все остальные фолликулы в группе. Остальные фолликулы перестают расти. Созревший фолликул открывается и высвобождает яйцеклетку из яичника. Это овуляция. Овуляция обычно происходит примерно за две недели до начала следующего менструального цикла.Обычно это середина вашего цикла. После овуляции раскрытый (разорванный) фолликул развивается в структуру, называемую желтым телом. Это выделяет (высвобождает) гормоны прогестерон и эстроген. Прогестерон помогает подготовить эндометрий (слизистую оболочку матки). Эта подкладка - место, где оплодотворенная яйцеклетка оседает и развивается. Если вы не забеременеете во время цикла, эта подкладка - это то, что сбрасывается во время менструации. В среднем оплодотворение происходит примерно через две недели после последней менструации.Когда сперма проникает в яйцеклетку, в белковой оболочке яйца происходят изменения, препятствующие проникновению других сперматозоидов. В момент оплодотворения генетический состав вашего ребенка, включая его пол, завершен. Пол вашего ребенка зависит от того, какой сперматозоид оплодотворяет яйцеклетку в момент зачатия. Как правило, женщины имеют генетическую комбинацию XX, а мужчины - XY. Как мать вы предоставляете каждой яйцеклетке X. Каждый сперматозоид может быть X или Y. Если оплодотворенная яйцеклетка и сперма представляют собой комбинацию X и Y, это мальчик.Если икс два, то это девочка. Что происходит сразу после зачатия?В течение 24 часов после оплодотворения яйцеклетка начинает быстро делиться на множество клеток. Он остается в маточной трубе примерно три дня после зачатия. Затем оплодотворенная яйцеклетка (теперь называемая бластоцитом) продолжает делиться, медленно проходя через маточную трубу в матку. Оказавшись там, его следующая задача - прикрепиться к эндометрию. Это называется имплантацией. Однако перед имплантацией бластоцит вырывается из своего защитного покрытия.Когда бластоцит контактирует с эндометрием, эти два гормона обмениваются, чтобы помочь бластоциту прикрепиться. Некоторые женщины замечают кровянистые выделения (небольшое кровотечение) в течение одного или двух дней после имплантации. Это нормально, и вам не о чем беспокоиться. В этот момент эндометрий становится толще, а шейка матки (отверстие между маткой и родовыми путями) закрывается слизистой пробкой. В течение трех недель клетки бластоцитов в конечном итоге образуют маленький шарик или эмбрион.К этому времени у ребенка уже сформировались первые нервные клетки. Ваш развивающийся ребенок уже претерпел несколько изменений имени в первые несколько недель беременности. Обычно от зачатия до восьмой недели развития вашего ребенка называют эмбрионом. После восьмой недели ребенок будет называться плодом, пока он не родится. Как рано я могу узнать, что беременна?С момента зачатия в вашей крови будет присутствовать гормон хорионический гонадотропин человека (ХГЧ).Этот гормон создается клетками, образующими плаценту (источник пищи для вашего ребенка в утробе матери). Это также гормон, обнаруженный в тесте на беременность. Несмотря на то, что этот гормон присутствует с самого начала, ему нужно время, чтобы сформироваться в вашем теле. Обычно требуется от трех до четырех недель с первого дня последней менструации, чтобы уровень ХГЧ увеличился настолько, что его можно было обнаружить с помощью тестов на беременность. Когда мне следует обратиться к поставщику медицинских услуг по поводу новой беременности?Большинство поставщиков медицинских услуг заставят вас подождать, пока вы не придете на прием, пока у вас не будет положительного результата домашнего теста на беременность.Эти тесты будут очень точными, если по вашему телу будет циркулировать достаточное количество ХГЧ. Это может быть через несколько недель после зачатия. После положительного результата теста на беременность лучше всего позвонить своему врачу, чтобы назначить первую встречу. Когда вы позвоните, ваш лечащий врач может спросить вас, принимаете ли вы витамины для беременных. Эти добавки содержат фолиевую кислоту. Важно, чтобы вы получали не менее 400 мкг фолиевой кислоты каждый день во время беременности, чтобы нервная трубка вашего ребенка (начало мозга и позвоночник ребенка) развивалась правильно.Многие медицинские работники рекомендуют вам принимать пренатальные витамины с фолиевой кислотой, даже если вы не беременны. Если вы не принимали витамины для беременных до беременности, ваш врач может попросить вас начать как можно раньше. Каковы сроки развития моего ребенка?Ваш ребенок сильно изменится на протяжении типичной беременности. Это время разделено на три этапа, называемых триместрами. Каждый триместр - это набор примерно из трех месяцев. Ваш лечащий врач, вероятно, расскажет вам о развитии вашего ребенка в неделях.Итак, если у вас три месяца беременности, вам около 12 недель. Вы увидите отчетливые изменения в своем ребенке и в себе в течение каждого триместра. Традиционно мы думаем о беременности как о девятимесячном процессе. Однако это не всегда так. Срок доношенной беременности составляет 40 недель или 280 дней. В зависимости от того, на каком месяце вы беременны (некоторые короче, а некоторые длиннее) и на какой неделе вы родите, вы можете быть беременными либо девять, либо десять месяцев. Это совершенно нормально и здорово. Когда вы приближаетесь к концу беременности, вы можете услышать несколько названий категорий, касающихся начала родов. Эти ярлыки разделяют последние несколько недель беременности. Их также используют для выявления определенных осложнений у новорожденных. Младенцы, родившиеся в раннем сроке или раньше, могут иметь более высокий риск возникновения проблем с дыханием, слухом или обучением, чем дети, родившиеся на несколько недель позже в течение полного срока. Когда вы смотрите на эти ярлыки, важно знать, как они написаны.Сначала вы можете увидеть неделю (38), а затем вы увидите два числа, разделенных косой чертой (6/7). Это означает, сколько дней вы в настоящее время находитесь на гестационной неделе. Итак, если вы видите 38 6/7, это означает, что у вас шестой день 38-й недели. Последние несколько недель беременности делятся на следующие группы:
Поговорите со своим врачом по любым вопросам, которые могут у вас возникнуть относительно гестационного возраста вашего ребенка и срока родов. Этапы роста по месяцам при беременностиПервый триместрПервый триместр длится от зачатия до 12 недель. Обычно это первые три месяца беременности. В течение этого триместра ваш ребенок превратится из небольшой группы клеток в плод, который начинает приобретать черты ребенка. Месяц 1 (недели с 1 по 4) По мере роста оплодотворенного яйца вокруг него образуется водонепроницаемая оболочка, постепенно заполняющаяся жидкостью. Это называется амниотическим мешком, и он помогает смягчить растущий эмбрион. За это время также развивается плацента. Плацента - это круглый плоский орган, который передает питательные вещества от матери к ребенку и переносит отходы от ребенка. Считайте плаценту источником пищи для вашего ребенка на протяжении всей беременности. В эти первые несколько недель примитивное лицо примет форму с большими темными кругами вместо глаз. Развиваются рот, нижняя челюсть и горло. Клетки крови обретают форму, и начинается кровообращение. К концу четвертой недели крошечная «сердечная» трубка будет биться 65 раз в минуту. К концу первого месяца ваш ребенок вырастает примерно на 1/4 дюйма в длину - меньше рисового зерна. Месяц 2 (недели с 5 по 8) Черты лица вашего ребенка продолжают развиваться.Каждое ухо начинается с небольшой складки кожи сбоку от головы. Формируются крошечные бутоны, которые со временем превращаются в ручки и ножки. Также формируются пальцы рук и ног и глаза. Нервная трубка (головной, спинной и другие нервные ткани центральной нервной системы) в настоящее время хорошо сформирована. Начинают развиваться пищеварительный тракт и органы чувств. Кость начинает заменять хрящ. Голова вашего ребенка на этом этапе большая по сравнению с остальным телом. Примерно на 6 неделе сердцебиение ребенка обычно можно определить. После 8-й недели вашего ребенка называют плодом, а не эмбрионом. К концу второго месяца ваш ребенок вырастет примерно на 1 дюйм в длину и весит около 1/30 унции. Месяц 3 (недели с 9 по 12) Руки, кисти, пальцы, ступни и пальцы ног вашего ребенка полностью сформированы. На этом этапе ваш ребенок начинает немного исследовать, открывая и сжимая кулаки и рот. Начинают развиваться ногти на руках и ногах, формируются наружные уши.Под деснами формируются зачатки зубов. Репродуктивные органы вашего ребенка также развиваются, но пол ребенка трудно определить на УЗИ. К концу третьего месяца ваш ребенок полностью сформирован. Все органы и конечности (конечности) присутствуют и будут продолжать развиваться, чтобы стать функциональными. Кровеносная и мочевыделительная системы ребенка также работают, печень вырабатывает желчь. В конце третьего месяца ваш ребенок достигает 4 дюймов в длину и весит около 1 унции. Поскольку наступил самый важный этап развития вашего ребенка, вероятность выкидыша значительно снижается через три месяца. Второй триместрЭтот средний период беременности часто считается лучшей частью опыта. К этому времени утреннее недомогание, вероятно, исчезнет, а неприятные ощущения от ранней беременности исчезнут. В этом месяце у ребенка начнут развиваться черты лица. Вы также можете начать чувствовать движение, когда ваш ребенок переворачивается и поворачивается в матке.В течение этого триместра многие люди узнают пол ребенка. Обычно это делается во время анатомического сканирования (ультразвукового исследования, которое проверяет физическое развитие вашего ребенка) около 20 недель. 4 месяц (с 13 по 16 недели) Сердцебиение вашего ребенка теперь можно слышать с помощью прибора, называемого допплером. Пальцы рук и ног четко очерчены. Формируются веки, брови, ресницы, ногти и волосы. Зубы и кости уплотняются. Ваш ребенок может даже сосать большой палец, зевать, потягиваться и гримасничать. Нервная система начинает работать. Репродуктивные органы и гениталии полностью развиты, и ваш врач может увидеть на УЗИ, есть ли у вас мальчик или девочка. К концу четвертого месяца ваш ребенок вырастает около 6 дюймов в длину и весит около 4 унций. Месяц 5 (недели с 17 по 20) На этом этапе вы можете почувствовать, как ваш ребенок двигается. Ваш ребенок развивает мышцы и тренирует их. Это первое движение называется ускорением и может ощущаться как трепетание. На голове ребенка начинают расти волосы. Плечи, спина и виски вашего ребенка покрыты мягкими тонкими волосами, называемыми лануго. Эти волосы защищают вашего ребенка и обычно выпадают в конце первой недели жизни ребенка. Кожа ребенка покрыта белесым налетом, который называется vernix caseosa. Считается, что это «сырное» вещество защищает кожу вашего ребенка от длительного воздействия околоплодных вод. Этот налет сбрасывается незадолго до рождения. К концу пятого месяца ваш ребенок вырастает примерно до 10 дюймов в длину и весит от 1/2 до 1 фунта. 6 месяц (с 21 по 24 недели) Если бы вы могли прямо сейчас заглянуть в матку своего ребенка, вы бы увидели, что кожа вашего ребенка красноватого цвета, морщинистая и сквозь прозрачную кожу ребенка видны вены. Видны отпечатки пальцев рук и ног малыша. На этом этапе веки начинают раздвигаться, а глаза открываются. Ребенок реагирует на звуки, двигая или учащая пульс. Вы можете заметить подергивание, если ребенок икнет. При преждевременном рождении ваш ребенок может выжить после 23-й недели при интенсивной терапии. К концу шестого месяца ваш ребенок вырастет примерно до 12 дюймов в длину и весит около 2 фунтов. 7 месяц (с 25 по 28 недели) Ваш ребенок будет продолжать развиваться и накапливать запасы жира. К этому моменту слух ребенка полностью развит. Ребенок часто меняет положение и реагирует на раздражители, включая звук, боль и свет. Амниотическая жидкость начинает уменьшаться. В случае преждевременного рождения ребенок, скорее всего, выживет после седьмого месяца. К концу седьмого месяца ваш ребенок достигает 14 дюймов в длину и весит от 2 до 4 фунтов. Третий триместрЭто последняя часть вашей беременности. У вас может возникнуть соблазн начать обратный отсчет до срока родов и надеяться, что он наступит раньше, но каждая неделя этого заключительного этапа развития помогает вашему ребенку подготовиться к родам. В течение третьего триместра ваш ребенок будет быстро набирать вес, добавляя жировые отложения, которые помогут после рождения. Помните, хотя в популярной культуре упоминается только девять месяцев беременности, на самом деле вы можете быть беременны в течение 10 месяцев.Типичная доношенная беременность составляет 40 недель, что может привести к десятому месяцу беременности. Также возможно, что вы можете просрочить срок на неделю или две (41 или 42 недели). Ваш лечащий врач будет внимательно следить за вами по мере приближения срока родов. Если у вас истечет срок родов и у вас не начнутся самопроизвольные роды, ваш поставщик может побудить вас. Это означает, что лекарства будут использоваться для того, чтобы у вас начались схватки и роды. Обязательно поговорите со своим врачом о вашем плане родов в этом триместре. 8 месяц (недели с 29 по 32) Ваш ребенок будет продолжать развиваться и накапливать запасы жира. Вы можете заметить, что ваш ребенок начинает больше пинаться. Мозг ребенка в это время быстро развивается, и он может видеть и слышать. Большинство внутренних систем хорошо развиты, но легкие еще могут быть незрелыми. Ваш ребенок около 18 дюймов в длину и весит до 5 фунтов. 9 месяц (с 33 по 36 недели) На этом этапе ваш ребенок будет продолжать расти и созревать.К этому моменту легкие почти полностью развиты. Рефлексы вашего ребенка скоординированы, поэтому он или она может моргать, закрывать глаза, поворачивать голову, крепко хвататься и реагировать на звуки, свет и прикосновения. Ваш ребенок составляет от 17 до 19 дюймов в длину и весит от 5 ½ фунтов до 6 ½ фунтов. 10 месяц (недели с 37 по 40) В этот последний месяц у вас могут начаться роды в любое время. Вы можете заметить, что ваш ребенок меньше двигается из-за ограниченного пространства.На этом этапе положение вашего ребенка, возможно, изменилось, чтобы подготовиться к рождению. В идеале ребенок должен находиться в вашей матке головой вниз. Вы можете чувствовать себя очень некомфортно в этот последний отрезок времени, когда ребенок падает в ваш таз и готовится к рождению. Теперь ваш ребенок готов познакомиться с миром. Ваш ребенок составляет от 18 до 20 дюймов в длину и весит около 7 фунтов. Последний раз проверял медицинский работник Cleveland Clinic 16.04.2020. Список литературыПолучите полезную, полезную и актуальную информацию о здоровье и благополучии е НовостиКлиника Кливленда - некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика .10 распространенных проблем при беременности во втором триместре Последнее обновление Второй триместр беременности, также известный как период медового месяца беременности, часто бывает, когда женщины чувствуют себя лучше всего во время ожидания. Риск выкидыша снижается ко второму триместру, рвота и тошнота исчезают, а женщины чувствуют себя расслабленными и энергичными. Тем не менее, здесь не обошлось без осложнений.Некоторые женщины могут столкнуться с определенными проблемами во втором триместре. Прочтите, чтобы узнать об этих осложнениях и о том, что вы можете сделать, чтобы их предотвратить. .7 упражнений, которые нужно выполнять, и рекомендацииЕсли есть какие-то тренировки, которые вам нужно выполнять во время беременности, то это должны быть приседания. Приседания не только повышают частоту сердечных сокращений, но также укрепляют нижнюю половину тела и тонизируют тело. Включите приседания в свой еженедельный режим упражнений, потому что это дает вам и вашему ребенку ряд преимуществ и помогает во время схваток. Интересно? Читайте дальше, пока MomJunction рассказывает вам (с изображениями и видео), как делать приседания во время беременности. Начнем с его безопасности. Безопасно ли приседать во время беременности?Да. Приседания - одно из лучших упражнений для поддержания здоровья и улучшения самочувствия во время беременности, при условии, что вы не переусердствуете с ними и не занимаетесь напряженными тренировками. Для здоровой беременности вы можете продолжать выполнять это упражнение. Тем не менее, рекомендуется проконсультироваться с врачом, прежде чем начинать какие-либо упражнения во время беременности. Приседания помогают укрепить нижнюю часть тела и обеспечивают плавное движение бедер, кора и мышц тазового дна.Приседания также помогают раскрыть таз и помочь ребенку опускаться. [Читать: Преимущества приседаний для стимулирования родов ] Преимущества приседаний во время беременностиТеперь вы знаете, что приседания полезны для вас и вашего ребенка. Давайте посмотрим на них подробнее:
По мере созревания беременности в вашем теле появляется дискомфорт. Приседания снимают дискомфорт и поддерживают форму. Не терпится их сделать? Тогда вам нужно знать, как выполнять различные упражнения для приседаний. Приседания, которые можно выполнять во время беременностиВот несколько упражнений на корточки, которые вы можете попробовать во время беременности. Несмотря на то, что они безопасны, посоветуйтесь со своим врачом, прежде чем пробовать их. 1. Простые приседанияЭто одно из самых простых приседаний, которое можно выполнять на протяжении всей беременности без использования какого-либо оборудования.Простые приседания предотвратят или уменьшат боль и дискомфорт в нижней части спины. Как делать:
[Читать: Упражнения на растяжку для беременных ] 2. Приседания сумоОно воздействует на внутренние мышцы бедер и ягодиц и раскрывает бедра. Как это сделать:
3. Приседания с гантелямиОни помогают укрепить мышцы ног и ягодиц, а также поддерживают форму ягодиц. Как делать:
4. Приседания на ящикЭто помогает укрепить бедра, ягодицы, квадрицепсы и поясницу. Порядок действий:
[Прочитано: Упражнения, которых следует избегать во время беременности ] 5. Глубокие приседания с сокращением тазового днаМышцы тазового дна помогают поддерживать матку, мочевой пузырь и другие органы. По мере роста шишки во время беременности мышцы становятся слабыми. Эти мышцы необходимо поддерживать в активном состоянии, чтобы роды прошли гладко. Как делать:
Повторите это упражнение пять раз. 6. Приседания у стены с гимнастическим мячомЭто упражнение помогает укрепить основные мышцы во время приседаний. Как это сделать:
Выполните комплекс этого упражнения с 10-15 повторениями. 7. Приседания на стулеЭто упражнение, также известное как приседания на полукресле, подходит женщинам, которым неудобно выполнять обычные приседания. Как делать:
Выполните подход от 10 до 15 повторений. Помимо вышеупомянутых приседаний, во время беременности можно выполнять несколько приседаний с использованием оборудования. Перед тем как начать приседания, посоветуйтесь с врачом. В зависимости от вашего состояния здоровья они могут посоветовать вам безопасные для вас приседания. [Читать: Упражнения для нормальных родов ] Как физические изменения во время беременности влияют на приседания?Вы можете начать приседать на ранних сроках беременности, но по прошествии нескольких недель ваш растущий живот и изменение тела будут влиять на то, как вы тренируетесь.Следовательно, вам необходимо скорректировать свой распорядок упражнений в соответствии с этими изменениями. Что следует помнить:
Таким образом, при выполнении приседаний во время беременности необходимо соблюдать определенные меры безопасности. Основные рекомендации, которым следует следовать при выполнении приседанийВот несколько советов по безопасности, которые следует помнить при приседаниях во время беременности:
Несмотря на меры предосторожности, в некоторых случаях приседания могут оказаться плохими. [Читать: Упражнения для естественного стимулирования родов ] Когда не следует приседать?Бывают случаи, когда вам следует избегать приседаний: 1.Когда ребенок находится не в оптимальном положении после 30 недель.Если ваш ребенок не опущен головой, избегайте приседаний. Приседание может подтолкнуть попку ребенка к тазу в неудобное положение. Если ваш ребенок принимает оптимальное положение (например, голову вниз), вы можете снова приседать. 2. БольЕсли во время приседаний вы почувствуете боль, прекратите тренировку. Перед возобновлением упражнения обсудите с врачом технику приседания. 3. Медицинские причины Если у вас есть какие-либо медицинские осложнения, такие как низкорасположенная плацента, риск преждевременных родов, предлежание плаценты, укороченная шейка матки или многоплодная беременность, то вы не хотели бы вызывать ранние роды, сидя на корточках. Могут ли приседания вызвать роды?Да. Они могут. Приседания помогают раскрыть область таза и укрепить мышцы вокруг нее. Тазовое отверстие дает ребенку больше места для спуска по матке, что приводит к расширению шейки матки и ускорению родов. Когда вы приседаете, чтобы вызвать роды, у ребенка появляется больше места для движения вниз по родовым путям. Исследование показало, что у женщин, которые рожают в положении на корточках (6):
С первого триместра до родов приседания могут помочь вам на всех сроках беременности и сделать ваши роды гладкими.Начните с легких и простых упражнений и постепенно увеличивайте интенсивность до определенного уровня. Но помните, что вы можете делать их, только если чувствуете себя комфортно. Поэтому лучше всего проконсультироваться с врачом перед тем, как приступить к приседаниям. [Читать: Кардио упражнения во время беременности ] Есть какие-нибудь советы, которыми вы можете поделиться с нами? Вы можете сделать это в разделе комментариев. Рекомендуемые статьи:.Патологии матки во время беременности - Классификация, симптомы и лечениеСодержание: Матка, хотя и незаметна, а иногда и не признается, имеет тенденцию играть довольно важную роль в вашей жизни. Здесь ваш малыш растет и получает необходимую защиту и питание, пока не будет готов появиться на свет. И для вас становится важным узнать как можно больше об аномалиях матки и о том, как они могут помешать вашим перспективам материнства.Это потому, что понимание различных типов аномалий матки поможет вам понять вашу ситуацию и принять информированное решение о медицинском вмешательстве, если это возможно. Факты о патологиях матки:Как бы странно это ни звучало, патологии матки не редкость. Следовательно, очень важно понимать некоторые вещи об этих аномалиях. Патологии матки не проявляют многих признаков или симптомов. Помните, ваша матка играет роль только тогда, когда вы беременны или пытаетесь зачать ребенка.Следовательно, до этого времени вы можете не осознавать, что у вас аномалия матки. Конечно, вы можете испытывать боль или нерегулярность менструального цикла до того, как обнаружится аномалия, но вы не будете рассматривать эти случаи как нормальный менструальный дискомфорт и продолжите жизнь. Вы никогда не свяжете боль и нарушения с аномалиями матки. Многие аномалии матки могут даже не вызвать осложнений во время беременности. Например, миома - одна из самых распространенных проблем матки.Во многих случаях миома не причиняет вреда растущему плоду и не создает неразрешимых осложнений во время беременности. Определенные аномалии матки могут привести к выкидышу или преждевременным родам. Врач может проанализировать эти отклонения только тогда, когда вы пытаетесь активно зачать ребенка или забеременели. По этой причине профилактические меры и меры предосторожности редко превращаются в решение проблем матки. Некоторые аномалии матки представляют собой состояния, при которых требуется медицинское вмешательство, чтобы повысить ваши шансы на здоровую и неосложненную беременность. [Прочтите: Причины и риски преждевременных родов] Что такое врожденные аномалии матки?Врожденные аномалии матки редки, но встречаются. Менее 5% женщин имеют врожденные аномалии матки [1]. Врожденное заболевание обычно присутствует при рождении. Итак, если у вас врожденная аномалия матки, это означает, что вы родились с этим дефектом. Обычно ваша матка развивается, когда вы растете в утробе матери, как две части. Эти две части сливаются еще до рождения. Интересные врожденные аномалии матки - это аномалии мюллерова протока. Между 6-й и 11-й неделями беременности мюллеровы протоки сливаются, образуя маточные трубы, матку, проксимальные две трети влагалища, шейку матки у плода женского пола [2]. Иногда это слияние не происходит должным образом, что приводит к дефектам внутренних репродуктивных органов. Обычно эти аномалии связаны с работой яичников или наружных половых органов. В большинстве случаев аномалии проявляются с наступлением половой зрелости.До полового созревания аномалии внутренних репродуктивных органов не видны и не заметны. Обычно гинекологи диагностируют проблему после того, как к ним обращается молодая женщина с нарушением менструального цикла. Могут ли врожденные аномалии матки повлиять на беременность?Вызывает ли дефект матки проблемы, связанные с беременностью или нет, зависит в первую очередь от типа аномалии. В большинстве случаев женщины с аномалиями матки могут зачать ребенка естественным путем, и они даже не осознают, что у них дефектная матка.Однако эти отклонения могут определять, будет ли беременность продолжаться доношенной беременностью или у женщины произойдет выкидыш. Помните, матка - это еще одно название вашей матки. Само собой разумеется, что любой дефект матки сильно повлияет на вашу беременность. Тем не менее, есть также несколько состояний матки, которые могут не иметь значительного влияния, и если у вас есть одно из этих состояний, вы все равно сможете родить здорового ребенка с медицинским вмешательством или без него.Это говорит о том, что у беременных чаще возникают проблемы в случае аномалий матки, или следующие проблемы могут еще больше усугубиться из-за дефектов: 1. Преждевременные роды:Большинство состояний матки могут привести к преждевременным родам. Преждевременные роды - это когда роды происходят слишком рано, до 37 недель беременности. Преждевременные роды представляют опасность для здоровья новорожденного, поскольку его иммунитет не полностью развит, чтобы выжить вне матки. Также у некоторых младенцев развитие легких может быть неполным.Если у вас есть недоношенный ребенок из-за дефекта матки, ему потребуется специализированная неонатальная помощь, пока неонатолог не сочтет это необходимым. 2. Врожденные пороки:Врожденные пороки у младенцев - еще один частый результат аномалий матки. Это может привести к разного рода дефектам, которые могут вызвать проблемы в общем здоровье или развитии ребенка. Иногда эти дефекты могут быть связаны с физическим или психологическим развитием будущего ребенка. 3. Медленный рост плода:Аномалии матки могут привести к медленному развитию ребенка в утробе матери, а также после родов.Некоторые из наиболее распространенных проблем развития младенцев возникают, когда женщина страдает дефектом матки. Из-за аномалии матки ваш ребенок может не получать питание, необходимое для оптимального роста. 4. Тазовое предлежание:Аномалии матки могут привести к тому, что ребенок окажется в тазовом предлежании внутри матки. Это положение, когда попа или ступни вашего ребенка обращены вниз, а не головой. Такие беременности не оказывают значительного влияния на жизнеспособность плода, но могут потребовать планового кесарева сечения.Кроме того, иногда такие беременности могут не достигать полного срока. 5. Выкидыш: Выкидыши - наиболее частый результат аномалий матки. Большинство женщин с аномалиями матки сталкиваются с одним или несколькими выкидышами. Фактически, часто именно после выкидыша некоторые из этих аномалий матки становятся значительно видимыми, поскольку они могут не проявлять никаких симптомов до беременности и последующего выкидыша [3]. [Читать: Причины и симптомы выкидыша] Причины аномалий Мюллерова протока:Аномалии Мюллерова протока - врожденные аномалии.Следовательно, если он у вас есть, по всей вероятности, вы родились с дефектом. Как указывалось ранее, эти дефекты влияют на матку, влагалище, шейку матки и фаллопиевы трубы, и, следовательно, вам может быть сложно зачать ребенка и иметь здоровую и нормальную беременность. Чтобы понять, что вызывает эти осложнения, важно прежде всего знать о нормальном развитии мюллерова тракта у эмбриона. Эмбриология:Когда человеческий эмбрион развивается в плод, он образует два участка рядом друг с другом.Эти тракты известны как вольфовский (мезонефрический) и мюллеровский (парамезонефрический) тракты. Вольфовские (мезонефрические) протоки образуют простату, семенные пузырьки и семявыносящий проток, если это мужской эмбрион. Этот тракт сохраняется у женского эмбриона, но либо остается нефункциональным, либо истощается из-за нехватки тестостерона, мужского гормона. Примерно на 8–10 неделе беременности мужской эмбрион также секретирует антимюллеров гормон (АМГ), который тормозит развитие мюллерова (парамезонефрического) тракта.Точно так же, как женский эмбрион может все еще иметь Вольфов тракт как нефункциональный, у мужского плода все еще может быть Мюллеров проток в нефункциональном состоянии или он превращается в нефункционирующего гомолога матки. У женского эмбриона нет продукции AMH. Мюллеровы протоки развиваются в нормальную женскую репродуктивную систему, и обычно вольфов тракт растворяется. Однако, если Вольфов тракт сохраняется достаточно долго, чтобы сформировать своего рода шаблон в женском эмбрионе, у плода женского пола разовьются осложнения, связанные с маткой или почками. В случае нормального развития женских репродуктивных органов часть мюллерова протока сливается и образует маточно-влагалищный зачаток, Y-образную трубку. Также известная как UVP, каудальная часть трубы образует верхнюю часть влагалища, шейку матки и дно матки, а головная часть образует маточные трубы. Когда в этом процессе наблюдается незначительное или серьезное нарушение, обычно развиваются аномалии матки. Обычно это происходит, когда мюллеровы протоки не срастаются полностью. Классификация аномалий матки:Обычно сращение мюллерова протока происходит плавно и симметрично. Это может быть не всегда из-за экологических и генетических причин, и это приводит к различным аномалиям матки. Проблема здесь в том, что большинство этих аномалий не проявляют никаких признаков или симптомов, пока женщина не попытается зачать ребенка. Это причина того, что существует много споров о их классификации. Хотя универсальной классификации аномалий мюллерова протоков не существует, наиболее широко принятая классификация принадлежит Американскому обществу фертильности.Эта классификация выглядит следующим образом: [Читать: Влияние двустворчатой матки на беременность] Категория 1 - Агенезия и гипоплазия:Эта категория аномалий матки охватывает агенезию различных частей матки, шейки матки и маточные трубы. Большинство женщин, страдающих агенезией 1-й категории или крайней гипоплазией, могут страдать от серьезных проблем, связанных с фертильностью, но при этом могут иметь относительно нормальный гормональный цикл. Некоторые женщины с агенезией или гипоплазией страдают заболеванием, называемым инфантильной маткой.Это состояние возникает из-за проблем с гипопитуитаризмом и связано с мюллеровым протоком. Следовательно, врачи могут лечить с помощью гонадотропинов и менотропинов, которые помогают вызвать овуляцию. Агенезия возникает, когда влагалище неправильно сформировано или слишком короткое. Также матка может быть совсем маленькой или вообще отсутствовать. Это состояние вызывает беспокойство, когда женщина проходит через период полового созревания, но не начинает менструальный цикл. Женщины с этим редким заболеванием могут иметь детей только через суррогатное материнство. Категория 2 - Единороговая матка:Аномалия матки Категории 2 связана с маткой единорога и может быть с зачатком или без него. Если эта аномалия без зачатка, скорее всего, это результат полной дегенерации или разрушения мюллерова протока. С другой стороны, если есть зачаток, матка способна поддерживать беременность, но только около 20 недель. После этого этапа матка имеет тенденцию к разрыву. Врачи могут порекомендовать гемигистерэктомию, чтобы этого не произошло. Как правило, матка единорога - довольно необычное заболевание, ограниченное примерно 5% всех аномалий матки. Однако это состояние приводит к максимальным потерям при беременности. У большинства женщин с единорогой маткой также есть почечный дефект. Матка единорога составляет половину размера нормальной матки. Состояние также известно как однорогая матка из-за своей формы. Категория 3 - Uterus Didelphys:Аномалии матки категории 3 встречаются примерно у 1 из 2000 женщин.Опять же, это редкое заболевание, возникающее из-за удвоения мюллерова тракта. Разумно помнить, что фактическая дупликация с двумя отдельными влагалищами, шейками и дном матки - редкое заболевание. Обычно это состояние возникает как расслоение мюллерова протока сверху вниз. У женщин с этим типом аномалий матки почти всегда есть аномалии почек. Самая редкая и наиболее проблемная дидельфия матки может привести к выкидышу и тазовому предлежанию.Поскольку есть вторая матка, вероятность того, что мать вынашивает близнецов, выше, если она забеременеет с этой аномалией. Если это произойдет и беременность окажется жизнеспособной, близнецы будут полностью раздельными, индивидуально развиваясь в разных полушариях матки. Эти близнецы могут родиться с разницей в часы, дни или даже недели. Категория 4 - Двурогая матка:Матка 4 категории - более распространенный дефект матки. Подобно аномалиям категории 2 и 3, эта аномалия матки также является результатом неправильного слияния мюллерова протока с образованием единой матки.Эта аномалия далее классифицируется как биколлис - две шейки матки или единоллис - одна шейка матки. Двурогая матка, хотя и является аномалией матки, не вызывает проблем с фертильностью. Однако у женщин с этой аномалией обычно рождаются тазовые предлежания. Кроме того, существует повышенный риск выкидыша у женщин, зачатых при двурогой матке. Категория 5 - перегородка матки:Аномалия матки категории 5, перегородка матки, является результатом правильного слияния мюллеровых протоков, но неправильной резопрации.Внутренняя перегородка, разделяющая два тракта Мюллера, не растворяется ни частично, ни полностью. В этой средней перегородке отсутствует белок Bcl-2, который защищает другие части матки. Независимо от того, существует ли перегородка частично или полностью, перегородка матки представляет максимум проблем, связанных с беременностью, при полностью разделенной матке примерно 90% случаев прерывания беременности. Однако лечение возможно простым эндоскопическим лизисом перегородки. Категория 6 - Дугообразная матка:Известная как дуговидная матка или дугообразная матка, этот тип аномалии матки обычно не вызывает особого беспокойства.Фактически, дугообразная матка - это просто небольшая вариация нормальной матки. Матка имеет слегка сердцевидную форму, и это происходит, когда мюллеровы тракты не срастаются или имеют дисфункциональную перегородку, но в небольшой степени. Категория 7 - Т-образная матка:Т-образная матка у младенцев женского пола является результатом употребления матерью диэтилстильбэстрола (ДЭС), чтобы избавиться от риска выкидыша. Исследования показывают, что около 69% женских потомков женщин, которые употребляли DES во время беременности, имели аномальные полости матки, имеющие Т-образную форму с расширенным рогом или без него.Матка в этих случаях имеет тенденцию быть гипопластической и склонной к цервикальной недостаточности. Это приводит к среднесрочной потере плода. Эти младенцы женского пола также подвержены другим гистологическим отклонениям и более склонны к раку шейки матки или влагалища в раннем возрасте. Только около 34% беременностей с DES маткой протекают доношенными, а около 38% беременностей заканчиваются выкидышем. Внематочная беременность также обычна при DES матке [4]. Симптомы врожденных аномалий матки: Врожденные аномалии матки присутствуют при рождении, но они редко проявляют какие-либо признаки или симптомы.Некоторые женщины могут испытывать боль во время менструального цикла, но это не всегда свидетельствует о врожденном пороке матки. Большинство этих аномалий выходят на первый план только после повторного прерывания беременности или проблем с бесплодием. [Читать: Бесплодие у женщин] Что такое миома матки?Миома - частая патология матки. Это доброкачественные разрастания мышечной ткани на внутренних стенках матки. Доброкачественный означает незлокачественный и обычно безвредный.В отличие от мюллеровских аномалий, которые присутствуют при рождении, миома возникает в более позднем возрасте. В большинстве случаев эти новообразования относительно небольшие и могут не вызывать осложнений при беременности или других осложнениях. Однако, если у вас большие миомы, у вас может быть риск развития определенных осложнений, а именно:
Симптомы миомы матки:Если у вас миома, у вас могут быть определенные признаки и симптомы.Обратите внимание на следующее:
Лечение миомы обычно включает в себя назначение болеутоляющих. облегчите боль в животе или спине.Однако, если ваши миомы достаточно велики, чтобы создать проблемы с беременностью, ваш практикующий врач может порекомендовать хирургическое удаление миомы с помощью миомэктомии. [Читать: Миома матки во время беременности] Что такое рубцы на матке?Также известный как синдром Ашермана, рубцы на матке - это рубцы или рубцовые ткани, выстилающие стенки матки. Эти рубцовые ткани повреждают слизистую оболочку эндометрия матки. Они развиваются из-за инфекции матки или хирургической процедуры, такой как расширение и выскабливание (D&C). Рубцы на матке могут проявлять или не проявлять симптомы, но могут приводить к проблемам, связанным с беременностью, таким как бесплодие, повторные выкидыши и преждевременные роды. Хорошая новость в том, что это одна из аномалий матки, которую может вылечить врач. Это связано с тем, что рубцы на матке являются приобретенными, а не врожденными. Гистероскопия может помочь удалить рубцовую ткань с матки и обеспечить вам радость материнства. Как диагностируются аномалии матки?Большинство аномалий матки не имеют значимых признаков или симптомов.Только когда женщина с этими аномалиями пытается забеременеть или страдает осложнениями беременности, врачи диагностируют их. Следующие процедуры помогают в диагностике аномалий матки: 1. Ультразвук влагалища:Ультразвук влагалища - это внутреннее ультразвуковое исследование, которое использует звуковые волны для получения изображений влагалища и других частей матки. Чтобы точно диагностировать дефекты матки, обязательно требуется вагинальное ультразвуковое исследование, так как ультразвуковое исследование брюшной полости живота не может четко указать на состояние вашей матки. [Читать: Ультразвук во время беременности] 2. Гистеросальпингограмма:Этот тест требует введения красителя в шейку матки. После этого врач сделает рентген. Это позволяет врачу, проводящему диагностику, оценить вашу матку, шейку матки и фаллопиевы трубы. Врач проводит этот тест, только если вы не беременны. 3. Магнитно-резонансная томография (МРТ):В этом тесте для оценки состояния матки используется большое количество магнитных и радиоволн.Многие практикующие врачи считают МРТ наиболее точным способом выявления большинства аномалий матки. Опять же, ваш врач выполнит МРТ, только если вы не беременны. 4. Соногистерограмма: Если обычное ультразвуковое исследование не дает четких изображений матки или результаты неубедительны, врач может предложить соногистерограмму. Для этого теста сонографист введет соленую воду в вашу матку через шейку матки. После этого он будет использовать ультразвук, чтобы получить изображения вашей матки.Врачи проводят этот тест только у небеременных женщин. [Читать: Трансвагинальное сканирование во время беременности] Лечение врожденных аномалий матки:К сожалению, не существует хирургических процедур для лечения врожденных аномалий матки. Однако протокол лечения часто зависит от репродуктивного анамнеза женщины. Было бы неправильно утверждать, что в большинстве случаев лечение зависит от конкретного случая. Среди различных типов врожденных аномалий матки, перегородку матки все еще можно лечить хирургическим путем, но нет хирургических вариантов для других дефектов, включая двурогие, единорогие и дидельфические матки. На что следует обратить внимание:Лечение врожденных аномалий матки не всегда возможно. Хотя есть несколько вариантов лечения, они не применимы ко всем типам аномалий матки. В некоторых случаях методы лечения могут представлять дополнительные риски. Например, если врачу необходимо удалить перегородку хирургическим путем в случае перегородки матки, эндометриальная оболочка матки может быть затронута, что в дальнейшем может отрицательно сказаться на фертильности женщины. Следовательно, если существует лечение аномалии матки, взвесьте риски и преимущества, прежде чем выбирать его.Поговорите со своим врачом, а также воспользуйтесь Интернетом, чтобы узнать больше, чтобы вы могли принять обоснованное решение. Рекомендуемые статьи:.Боли во втором триместре: причины, симптомы и лечениеХотя все беременности разные, определенные симптомы, как правило, возникают в каждом триместре. Для некоторых женщин второй триместр означает конец утреннего недомогания и усталости, но это также означает появление определенных видов боли. Беременность длится три триместра. Второй триместр длится с 13 по 28 недели. Из этой статьи вы узнаете, что вызывает боль во втором триместре и как найти облегчение. Боли во втором триместре не редкость, поскольку матка и живот расширяются. Повышенное давление со стороны растущей матки, наряду с гормональными изменениями, может вызывать различные типы боли. Некоторые частые причины болей во втором триместре включают: Боль в круглых связкахПоделиться на Pinterest Распространенными причинами болей во втором триместре являются боли в круглых связках и боли в спине.Круглые связки поддерживают матку и удерживают ее на месте. Во время беременности расширяющаяся матка заставляет эти связки растягиваться. Боль в круглых связках часто начинается по мере роста живота во втором триместре. Симптомы боли в круглых связках включают:
Боль в круглой связке может длиться от нескольких секунд до нескольких минут. схватки Брэкстона-Хиксасхватки Брэкстона-Хикса могут начаться в любое время во втором триместре беременности.Они связаны с сокращением мышц матки. Эти схватки отличаются от настоящих схваток несколькими важными способами - они кратковременны и не происходят через регулярные промежутки времени. Симптомы сокращений Брэкстона-Хикса включают:
схватки Брэкстона-Хикса могут быть легкими сначала, но они могут стать более болезненными по мере прогрессирования беременности. Судороги ногСудороги ног - частая причина боли во втором и третьем триместрах беременности. Они могут развиться при сдавливании кровеносных сосудов или нервов ног. Недостаток магния в рационе также может вызвать судороги в ногах. Синдром беспокойных ног, вызывающий дискомфорт в ногах, также может возникнуть во время беременности. Некоторые исследования показывают, что синдром беспокойных ног развивается у беременных в 2–3 раза чаще, чем у остальной части населения. Симптомы судорог ног включают:
Дисфункция лобкового симфизаДисфункция лобкового симфиза или Боль в тазовом поясе может возникнуть примерно у 31 процента беременных женщин. Вес матки может оказывать дополнительную нагрузку на тазовые суставы, заставляя их двигаться неравномерно. Дисфункция лобкового симфиза также может быть результатом гормональных изменений.Во время беременности организм выделяет гормоны, которые ослабляют и растягивают определенные связки при подготовке к родам. Эти изменения могут способствовать возникновению тазовой боли. Симптомы дисфункции лобкового симфиза включают:
боли в спиненизкий Боль в спине - один из самых распространенных типов, возникающих во время беременности, и он часто начинается во втором триместре. Согласно некоторым исследованиям, около двух третей беременных страдают от боли в пояснице. Обычно это происходит из-за того, что растущий живот создает нагрузку на мышцы спины и вызывает изменение позы. Симптомы боли в пояснице включают:
Наиболее частые причины боли во втором триместре не требуют медицинской помощи. Однако боль на этом этапе беременности может указывать на проблему, например, на преждевременные роды, инфекцию или другое осложнение. Обратитесь к врачу, если развиваются какие-либо из следующих симптомов:
Перед применением обезболивающих во втором триместре жизненно важно поговорить с врачом.Некоторые обезболивающие небезопасно принимать во время беременности. Некоторые дополнительные методы лечения могут помочь уменьшить боль в пояснице или тазу. Исследование с участием 191 беременной женщины показало, что дополнительные методы лечения, включая иглоукалывание, ароматерапию и рефлексотерапию, уменьшили симптомы у 85 процентов участниц. Перед тем, как пробовать любой из этих подходов во время беременности, обязательно проконсультируйтесь с врачом. Домашние средства обычно могут облегчить боль во втором триместре, и лучший подход будет зависеть от типа боли. Могут помочь следующие стратегии:
Многие виды боли могут возникнуть во второй триместра, включая боль в круглой связке, боль в спине и боль, возникающую в результате дисфункции лобкового симфиза. В большинстве случаев основной причиной является обычная проблема, и человек может лечить ее дома. В некоторых случаях боль во втором триместре является признаком чего-то более серьезного. Всегда лучше обратиться к врачу, если боль не проходит или вызывает беспокойство иным образом. . |
||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||