|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Расширение лоханки почки у ребенка нормарасширение и увеличение у новорожденных и грудничков, нормы и причины отклоненийОбычно расширение чашечно-лоханочной системы у малышей развивается бессимптомно и выявляется при проведении ультразвукового обследования. Данные патологии могут протекать с различными осложнениями и требуют проведения адекватного лечения. Что это такое?Заболевание, при котором лоханка почки расширена и увеличена, называется пиелоэктазией. Оно довольно распространено в детской урологической практике. Проведение обычного клинического осмотра у ребенка не способствует обнаружению данного клинического признака. Установить диагноз можно только после проведения вспомогательных диагностических исследований.
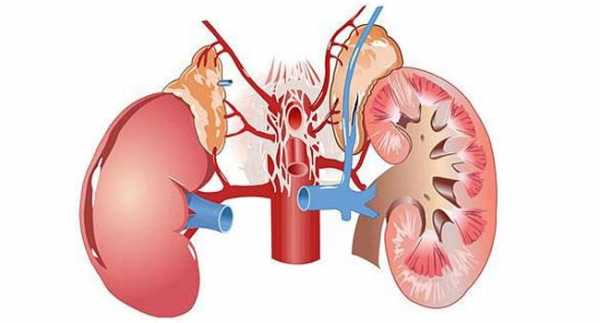
В составе лоханки есть большая и малая чашечки. В их полости накапливается моча, чтобы впоследствии стечь в мочевыводящие пути по мочеточнику. К развитию увеличения лоханки могут приводить различные провоцирующие факторы. В некоторых случаях состояние может быть врожденным. Первые нарушения мочевыведения в этой ситуации возникают уже у новорожденного малыша или у грудничка. Патология может быть у левой почки, так и правой. В некоторых случаях наблюдается расширение чашечно-лоханочной системы обеих почек. Данное состояние изолировано и не является опасным. Оно лишь может вызвать у ребенка некоторые неблагоприятные последствия. При наличии сопутствующих заболеваний органов мочевыделительной системы наличие пиелоэктазии заметно ухудшает течение болезней в дальнейшем. Часто это приводит к нарушениям мочевыведения и функциональным сбоям в работе почек. НормаРазмеры лоханок у малышей меняются и зависят от возраста. Существуют специальные возрастные таблицы нормальных значений, позволяющие докторам выявлять отклонения от нормы при проведении ультразвукового исследования. Так, размер чашечно-лоханочной системы у малыша в 1 месяц будет существенно меньше, чем у ребенка в 4 года. В норме лоханка имеет вид воронки с щелевидным отверстием для прохождения мочи. Современные методы диагностики позволяют определять ее размеры еще во время беременности. Обычно измерить параметры чашечно-лоханочной системы можно уже на 16- 18 неделе внутриутробного развития малыша. Достигается это с помощью ультразвукового исследования с высокой разрешающей способностью. Обычно у новорожденного ребенка размер почечной лоханки не превышает 10 мм. В среднем, он составляет ½ см. Размеры лоханки у девочки могут несколько отличаться от таковых у мальчиков. Открытая форма органа нужна для отведения мочи в мочеточник. По мере взросления ребенка увеличиваются и размеры лоханок. При увеличении данных показателей говорят о детской пиелоэктазии. ФакторыК развитию данного состояния у малышей могут приводить сразу несколько причин. Если признаки расширения были выявлены еще во время беременности мамы или сразу после рождения, то в таком случае говорят о наличии врожденной пиелоэктазии. Это состояние регистрируется чаще у тех мамочек, которые имеют различные патологии во время вынашивания плода или страдают хроническими заболеваниями почек. Среди наиболее распространенных причин, ведущих к развитию пиелоэктазии у ребенка, следующие:
СимптомыБольшинство детских пиелоэктазий протекает бессимптомно. Обычно на такие формы приходится более 75% случаев.
На более поздних сроках болезни появляются неблагоприятные симптомы. К самым характерным признакам расширения можно отнести различные нарушения мочеиспускания. При этом могут изменяться порции мочи. Некоторые заболевания вызывают у ребенка сильные и частые позывы помочиться. Если малыш стал часто просыпаться среди ночи и бегать в туалет, то это должно насторожить родителей и мотивировать их на то, чтобы обратиться за консультацией с ребенком к детскому урологу. Бактериальные заболевания почек могут протекать с повышением температуры тела и появлением симптомов интоксикации. Сопровождает их также нарушение мочеиспускания. В некоторых случаях у ребенка появляется болезненность во время посещения туалета. Тяжелое течение заболевания сопровождается изменением поведения малыша. Он становится более капризным, вялым и апатичным. ДиагностикаОсновным диагностическим методом, позволяющим точно установить диагноз, является ультразвуковое исследование почек. Это исследование у детей можно проводить уже с первых месяцев после рождения. Ультразвук не приносит ребенку никакой болезненности и неприятных ощущений. Во время проведения исследования доктор сможет выявить все имеющиеся отклонения в строении почек и мочевыводящих путей. С помощью ультразвука можно составить описание размеров и структуры лоханок, а также определить объем остаточной мочи. Для проведения исследования, в среднем, достаточно 15-20 минут.
В сложных клинических случаях врачи прибегают к назначению МРТ. С помощью этого метода также можно получить очень точную характеристику структуры и размеров всех анатомических составляющих почек. Исследование имеет ряд противопоказаний и проводится для проведения дифференциальной диагностики. Существенный минус данного теста — высокая стоимость. Для оценки функциональных нарушений в работе почек назначается общий анализ мочи. Этот простой и рутинный тест позволяет установить базовые показатели работы почек. Для выявления почечной недостаточности необходимо знать уровень креатинина. Превышение данного показателя выше возрастной нормы свидетельствует о наличии серьезных проблем в работе почек и всей мочевыделительной системы. ЛечениеОбнаружение признаков расширения лоханок почек у ребенка ни в коем случае не должно приводить родителей в ужас. Это состояние довольно часто регистрируется в детской практике.
В этом случае акушеры-гинекологи в течение всей беременности контролируют рост и развитие плода, чтобы не допустить у него развития осложнения или физиологических патологий. Обычно у малышей до трех лет также не проводится специализированное лечение без особых показаний. Так, если отсутствуют существенные функциональные нарушения в выведении мочи, то назначение терапии не требуется. Контроль за состоянием ребенка проводит детский уролог или нефролог. Обычно малыш, имеющий пиелоэктазию, должен посещать врача не реже одного раза в год. При наличии воспалительных заболеваний почек, сопровождающихся признаками расширения чашечно-лоханочной системы, требуется назначение симптоматической терапии. Для улучшения выведения мочи используются диуретические препараты. Курсовое или регулярное их употребление способствует улучшению мочевыведения. Они также улучшают работу почек и способствуют профилактике опасных осложнений. Если во время проведения диагностики в моче были выявлены бактерии, которые и спровоцировали появление пиелоэктазии, то назначается схема консервативного лечения. Она обязательно подразумевает назначение антибактериальных препаратов. Обычно такие лекарства назначаются на 10-14 дней. После проведения обязательно проводится повторный бакпосев мочи для установления эффекта от проведенной терапии.
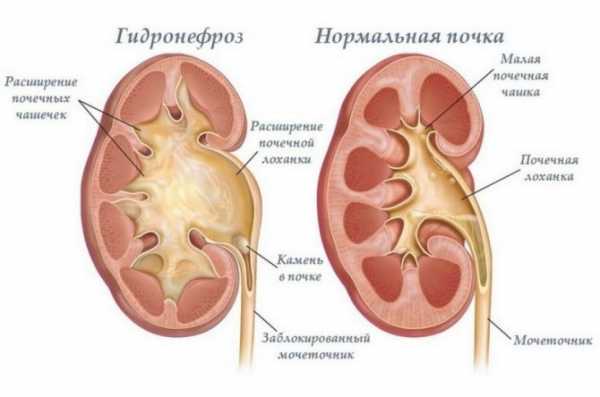
Решение о проведении операции остается за урологом. Именно он решает необходимость выполнения хирургического лечения. Обычно такие операции проводятся у малышей в более старшем возрасте. После проведенной операции малыши остаются на диспансерном учете у уролога в течение нескольких лет. О том, что такое пиелоэктазия и к каким осложнениям она может привести, смотрите в следующем видео. Расширенная лоханка почки у новорожденного – что это означает и что делатьЧто собой представляет пиелоэктазияЛоханки в почках выполняют накопительную функцию – отфильтрованная кровью моча скапливается в небольшой полости внутри органа, а затем эвакуируется через мочеточник в мочевой пузырь. Размер лоханки определяет, сколько мочи находится внутри почки. При увеличенных размерах полости моча задерживается в органе, что грозит развитием воспалительных и инфекционных патологий почек. Пиелоэктазия – это врожденное или приобретенное увеличение лоханочной полости. У новорожденных патология обычно развивается внутриутробно, малыш рождается с увеличенной емкостью лоханки. Если увеличена лоханка только левой или правой почки, пиелоэктазию называют односторонней. Двухсторонняя форма фиксируется при расширении в обеих почках. Обследование почек с помощью УЗИДля ультразвукового обследования почек практически не требуется особой подготовки. Родители детей, склонных к метеоризму, накануне исследования должны ограничить в их рационе продукты, которые вызывают газообразование. Также вечером и утром перед процедурой можно принять Смекту или Эспумизан. Существует вариант обследования – с водной нагрузкой, когда ребенок должен прийти на УЗИ с наполненным мочевым пузырем. Для этого за 40-60 минут до процедуры ребенку нужно дать выпить 300-600 мл обычной воды (количество жидкости зависит от возраста). Необходимая врачу степень наполнения мочевого пузыря рассчитывается по специальной формуле: возраст в годах умножается на 30, после чего к полученному числу также нужно прибавить 30. УЗИ почек с водной нагрузкой проводится в несколько этапов:
Такое исследование позволяет выявить максимальную степень заполнения мочевого пузыря, определить объем остаточной мочи, заподозрить активный пузырно-мочеточниковый рефлюкс и подтвердить наличие синусной кисты. Кроме того, ультразвуковое сканирование почек в режиме водной нагрузки показано при подозрении на уретерогидронефроз, мегауретер (патологическая дилатация мочеточника) или воспалительный процесс. У младенцев проводится стандартное УЗИ (без водной нагрузки). При осмотре новорожденных и грудных детей также важно учитывать анатомо-физиологические особенности строения почек в этом возрасте. У них нередко обнаруживается фетальная дольчатость почек или синдром «гиперэхогенных пирамидок», что является нормой в первые месяцы жизни. Также при проведении ультразвукового скрининга во время беременности врач может обнаружить, что у плода увеличена лоханка в правой или левой почке (иногда с двух сторон). Это может быть как врожденным патологическим состоянием, так и ложным результатом из-за особого положения будущего ребенка. Чем грозитУвеличенная лоханка провоцирует скапливание мочи в теле почки. Патология долгое время может протекать у грудничка бессимптомно, что повышает опасность заболевания при недостаточном контроле состояния органа. Почка с избытком скопленной мочи работает с перегрузкой, что часто приводит к развитию гидронефроза, перерождению тканей органа и потере функций. Застойная моча – удобная среда для размножения патогенной флоры, что нередко ведет к инфицированию почки и других частей мочеполовой системы. Из-за поражения тканей почек может развиться гипертензия нефрогенного характера, при этом давление практически не поддается коррекции. Следствием развития этих патологических процессов может стать почечная недостаточность.
Стадии и симптомыВ процессе прогрессирования пиелоэктазия проходит несколько стадий, каждая из которых сопровождается определенными изменениями в почечных тканях и мочевыделительной системе. Начальная, легкая стадияЛоханки почки у новорожденного на данном этапе увеличены незначительно, не нарушают работу органа. Ребенок не испытывает никаких неприятных ощущений, а сама патология может диагностироваться только при помощи УЗИ в период внутриутробного развития или сразу после рождения. СредняяВторая стадия патологии сопровождается выраженным расширением лоханок, присутствует повреждение внешней ткани органа, его функция снижается на 40%. На данном этапе болезни может присутствовать выраженная симптоматика, которая заставляет родителей обращаться к врачу. Ребенок становится беспокойным, при мочеиспускании часто плачет, в моче может присутствовать примесь крови. Третья степеньНаиболее тяжелая стадия болезни, которая отличается выраженной симптоматикой. У ребенка увеличена лоханка и сама почка, существенно снижена выработка мочи, повышена температура тела присутствует боль при мочеиспускании и другие симптомы, требующие медицинского осмотра. Ткань почек существенно повреждена, а при сильном расширении лоханки она оказывает давление на другие ткани. Возможные причиныОдной из наиболее значимых причин развития пиелоэктазии у плода считают наследственность. Расширение лоханок у младенца во многих случаях фиксируется, если у матери имеются почечные патологии – хронические или развившиеся во время беременности.
В период эмбрионального развития накладываются также тератогенные факторы, то есть негативные влияния на плод внешней среды. Особенно опасно это воздействие в то время, когда происходит становление формы и функций почек. Выделим наиболее опасные виды внешнего воздействия при внутриутробном развитии, часто приводящие к пиелоэктазии у новорожденных. Инфекция материПри инфекционных заболеваниях у женщины патогенная флора и продукты ее жизнедеятельности проходят через плаценту и попадают в кровь плода. Процессы формирования почечных структур могут нарушаться из-за воздействия токсинов. КурениеПри курении беременной плод недополучает кислород, происходит отравление токсичными веществами табачного дыма. Курение часто провоцирует врожденные патологии у новорожденных.
Наркотическая зависимостьЕще более опасно воздействие на эмбрион наркотических веществ. При употреблении наркотиков органогенез нарушается, что может привести к развитию пиелоэктазии. Прием лекарственных препаратовНеконтролируемое лечение при беременности опасно развитием врожденных патологий у плода. Большинство медикаментов не показано к использованию беременным. Рентгеновское облучениеОпасность для плода представляют даже незначительные дозы облучения при рентгеновских исследованиях матери. ЭкологияУ женщин, живущих в экологически загрязненных районах, работающих на вредных производствах, риск расширения лоханок у младенца возрастает.
Лечение расширения почечных лоханок у детейЕсли у ребёнка диагностируется врождённая пиелоэктазия, которая не оказывает значительного воздействия на функциональность мочевыделительной системы, лечение не требуется. Достаточно динамического наблюдения до достижения им возраста трёх лет. Если же патология прогрессирует либо речь идёт о приобретённой болезни, то предполагается комплексная терапия, включающая в себя:
Таблица: медикаментозная терапия пиелоэктазии
Фотогалерея: лекарственные средства, применяющиеся при пиелоэктазии
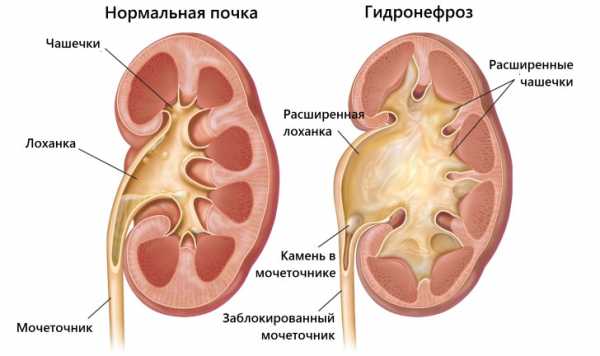
ДиетаОсновой питания при пиелоэктазии является легкоусвояемая бел виды пиелоэктазии, причины, симптомы, диагностика и методы лечения, особенности у грудничка Расширенная лоханка почки — патология, которая довольно часто встречается у детей. В медицинской среде эту аномалию принято называть пиелоэктазией. Долгое время протекает она практически бессимптомно и в большинстве случаев выявляется случайно в ходе планового осмотра ребёнка. Но несмотря на это, патология при отсутствии лечения может привести к более серьёзным заболеваниям мочевыделительной системы. Что из себя представляет расширение лоханки почки (пиелоэктазия) у детейПочка — сложный орган, состоящий из нескольких отделов, которые выполняют специфические функции. Наиболее важным из них является лоханка, представляющая собой некий мышечный мешок, где скапливается вторичная моча, а затем выводится через мочеточники в мочевой пузырь. Размер здоровой лоханки составляет около 6 мм у малышей до 3 лет и в районе 7–8 мм у детей более старшего возраста. Однако по тем или иным причинам она может быть увеличена. В этом случае врачи диагностируют пиелоэктазию. 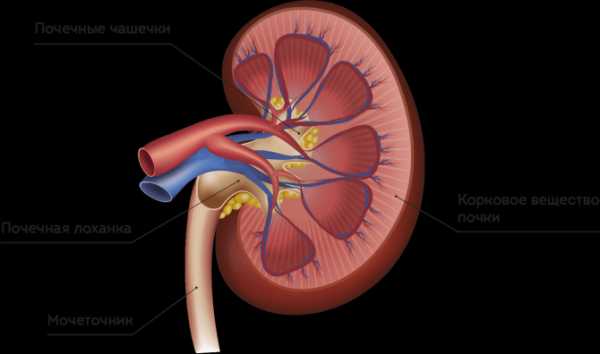 Пиелоэктазия представляет собой расширение почечной лоханки сверх нормы Виды патологииПо степени развития патологического процесса выделяют 3 формы болезни:
В зависимости от того, в какой почке возникли патологические изменения, принято выделять пиелоэктазию:
По происхождению пиелоэктазия бывает:
Зачастую увеличение лоханки обнаруживается ещё во внутриутробном периоде во время обязательного УЗИ-скрининга на третьем триместре беременности. Если младенец рождается с данной патологией, то врачи применяют выжидательную тактику, так как чаще всего проблема разрешается сама собой по достижении ребёнком более старшего возраста. Причины и факторы развитияВ большинстве случаев пиелоэктазия у детей формируется на стадии внутриутробного развития, потому и расценивается как врождённая аномалия. Отмечено, что мальчики имеют большую склонность к этому недугу. Основными причинами врождённого увеличения почечной лоханки являются:
Приобретённая пиелоэктазия может быть вызвана следующими причинами:
Все вышерассмотренные состояния приводят к тому, что моча не имеет своевременного выхода и задерживается в мочевыделительной системе. Большой объём урины создаёт повышенное давление внутри почки, что и приводит к расширению лоханок. 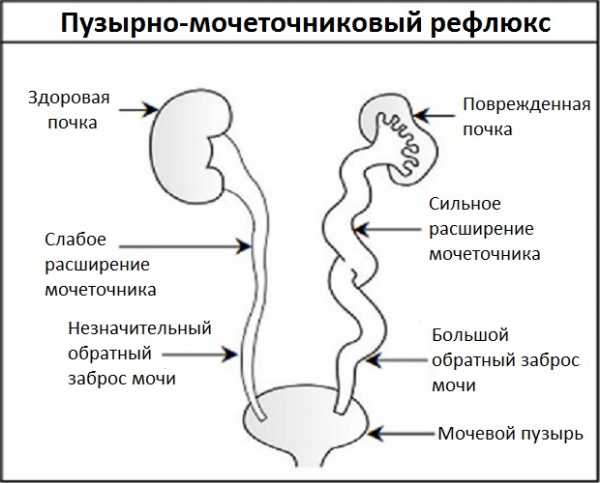 В результате нарушения оттока мочи повышается давление внутри почки, вследствие чего лоханка расширяется Симптомы пиелоэктазии у детейПри лёгкой форме болезни какие-либо клинически значимые симптомы отсутствуют, но по мере нарастания патологических процессов в почках ребёнка могут начать беспокоить:
Родители должны крайне внимательно относиться к его жалобам на неприятные ощущения внизу живота и поясницы. Если патология имеется у грудничка, то заподозрить недуг можно исходя из его состояния: ребёнок вялый, неактивный, отказывается от еды, спит больше положенного в его возрасте. Диагностика и дифференциальная диагностикаВедущим методом для диагностики пиелоэктазии является УЗИ. При помощи его оцениваются морфологические особенности строения мочевыделительной системы и довольно точно выявляются аномалии их строения. Этот метод совершенно безопасен для ребёнка. Увеличение лоханки почки можно определить ещё на УЗИ плода и, соответственно, своевременно принять меры для лечения патологии сразу после рождения малыша. В редких случаях ультразвуковое исследование не может дать полной картины патологии, в этом случае применяется МРТ (магнитно-резонансная томография) – современный метод, позволяющий досконально изучить анатомическое строение почек. Увеличение лоханки влечёт за собой нарушения работы почек, что отражается на результатах общего анализа мочи. Для данной патологии характерно превышение креатинина в моче, что свидетельствует о неполноценной работе органов мочевыделительной системы. Пиелоэктазию следует отличать от:
Ведущую роль при дифференциальной диагностике играет МРТ. Лечение расширения почечных лоханок у детейЕсли у ребёнка диагностируется врождённая пиелоэктазия, которая не оказывает значительного воздействия на функциональность мочевыделительной системы, лечение не требуется. Достаточно динамического наблюдения до достижения им возраста трёх лет. Если же патология прогрессирует либо речь идёт о приобретённой болезни, то предполагается комплексная терапия, включающая в себя:
Таблица: медикаментозная терапия пиелоэктазии
Фотогалерея: лекарственные средства, применяющиеся при пиелоэктазии
ДиетаОсновой питания при пиелоэктазии является легкоусвояемая белковая пища:
Если ребёнок принимает мочегонные препараты, то следует озаботиться достаточным поступлением калия в его организм. Получить его можно с сухофруктами, молоком. При увеличении почечной лоханки следует отказаться от избыточного количества соли, которая задерживает жидкость, создавая излишнее давление в мочевыделительной системе. Питание должно быть регулярным и сбалансированным, лучше всего организовать приём пищи 5 раз в день небольшими порциями. Также важно соблюдать питьевой режим. Объём потребляемой жидкости не должен превышать более чем на 0,5 л предыдущий суточный диурез (количество выделенной мочи). Физиотерапевтические методыПри пиелоэктазии у детей широко используется магнитотерапия. Суть её заключается в воздействии магнитных полей на организм. Этот метод применим в случае наличия воспалительных процессов. Также при вторичной пиелоэктазии используется электрофорез с антибактериальными препаратами, позволяющий точечно воздействовать на очаги инфекции. Хирургическое лечениеХирургическое вмешательство обосновано при тяжёлой форме заболевания и наличии осложнений. Суть его сводится к восстановлению почечного пассажа (оттока мочи из почек) и нормализации функции мочеточника. Как правило, операция проводится при помощи эндоскопического оборудования. Через небольшие надрезы вводится инструментарий, снабжённый миниатюрной видеокамерой, и устраняются морфологические изменения почечной лоханки. Народные средстваНародные средства при почечных заболеваниях используются исключительно в целях поддерживающей, дополнительной терапии. При использовании любых рецептов следует предварительно посоветоваться с врачом. Можно предложить следующие средства:
Прогноз лечения и возможные осложненияПрогноз врождённой пиелоэктазии благоприятный. К 3 годам лоханка приобретает положенные размеры. При приобретённой болезни возможны осложнения:
Однако при адекватном лечении и (при необходимости) после хирургической операции мочевыделительная система быстро восстанавливается, а болезнь проходит без последствий. ПрофилактикаСпецифической профилактики врождённой пиелоэктазии не существует. Во избежание развития этой патологии у детей во вторичной её форме следует своевременно устранять очаги инфекции, то есть вовремя пролечивать простудные заболевания, грипп, ангину, которые могут дать осложнение на почки. Видео: пиелоэктазия у плода — что делать родителямПиелоэктазия — нередкая патология у детей, развитие которой часто приходится на внутриутробный период жизни малыша. Пугаться этого диагноза не стоит, как правило, размер лоханок приходит в норму самостоятельно. Однако оставлять недуг без контроля также нельзя, так как предугадать развитие серьёзных и опасных осложнений без медицинского мониторинга невозможно. Имею высшее медицинское образование и опыт работы Оцените статью: Поделитесь с друзьями!причины увеличения, нормы по УЗИ и лечениеПроблемы с почками появляются практически у каждого третьего человека. Болезни приводят к частому или непроизвольному мочеиспусканию, застою урины, почечной недостаточности. Одной из распространенных проблем является расширение лоханок органа, что при несвоевременно начатом лечении приводит к таким заболеваниям, как гидронефроз, пиелонефрит и т.д.  Что такое лоханка почки и какова ее роль в организме?Парные органы, имеющие форму боба, располагаются в поясничной области по бокам от позвоночника. Основной функцией почки является очистка крови. По почечной артерии кровь, загрязненная отходами жизнедеятельности клеток, попадает в почку. За счет работы нефронов орган очищает кровь и формирует мочу. Очищенная кровь поступает в полую вену. Почки являются частью мочевыделительной системы. Воронкообразное место соединения большой и малой чашки почки называется почечной лоханкой. Она представляет собой накопительную часть органа. Это мышечный мешок, стенки которого состоят из продольной и поперечной гладкой мускулатуры. Лоханка соединяется с мочеточником, по которому урина попадает в мочевой пузырь. Сокращения мышц приводят к продвижению мочи в мочеточник и дальше. Чашки и лоханка соединяются более узкой шейкой. Нормальные размеры органа и отклонения от нормыНормальные размеры почки зависят от пола, возраста человека, а также от некоторых других факторов (подробнее в статье: таблица с нормами размеров почек по УЗИ у детей). У мужчин орган больше, чем у женщин. У всех людей в нормальном состоянии левая почка примерно на 5% больше правой.
Почки у человека растут до 25 лет, на некоторое время стабилизируются, а после 50 лет начинают уменьшаться. У взрослого человека продольная величина почки должна находиться в интервале от 80 до 130 мм. Чаще она имеет ширину 100 – 120 мм. Ширина составляет от 45 до 70 мм, а толщина от 40 до 50 мм. Скорость роста у детей разная, размер почек зависит от возраста ребенка. Существуют нормы длины органа для каждого периода развития:
Нормы носят характер средних значений. Приведенные выше цифры не окончательные. Установить, нормально ли развиваются почки ребенка, может только врач. Расширение почечной лоханки носит название пиелоэктазия, и это считается патологией, требующей лечения. Виды пиелоэктазииРазличают несколько видов пиелоэктазии. По количеству пораженных органов болезнь может быть односторонней или двусторонней. В зависимости от течения болезни выделяют легкую, среднюю и тяжелую формы заболевания. Классифицируется она и по причинам возникновения:
Приобретенная пиелоэктазия может быть органической, вызванной сужением протоков за счет воспалительного процесса или образования камней. Динамическая форма появляется при опухолях, нарушенном гормональном балансе, при инфекционных заболеваниях, вызывающих развитие воспалительного процесса. Симптомы и причины развития заболеванияУвеличение лоханки почки у ребенка может происходить совершенно незаметно для родителей – у малыша отсутствуют характерные признаки. В самом начале процесса расширение обнаруживается только при проведении УЗИ. Однако с развитием заболевания появятся симптомы, которые должны насторожить взрослых. Почечная недостаточность сопровождается отравлением организма невыведенными продуктами жизнедеятельности. Ребенок быстро устает, становится менее подвижным. Малыши не могут объяснить, в чем причина дискомфорта. Детки постарше жалуются на ноющую боль в области поясницы или в животе. В некоторых случаях наблюдаются тошнота, головокружение, могут возникнуть отеки. Болезненное состояние может сопровождаться повышением температуры. Возможно возникновение ощущения распирания. Нарушения мочеиспускания возникают лишь в том случае, если процесс перешел в тяжелую стадию. К увеличению лоханок могут привести разные причины. У новорожденных чаще всего патология носит врожденный характер: передается по наследству или возникает из-за особенностей внутриутробного развития. Вызвать пиелоэктазию может перегиб мочеточника. Увеличение размеров лоханки происходит и тогда, когда мать принимает большое количество лекарств, особенно без согласования с врачом. Неправильный образ жизни во время беременности также отражается на функционировании почек плода. Выявить патологию у новорожденного можно только с помощью УЗИ. Чем чревата патология?Заболевание нельзя запускать. Следствиями расширения лоханок часто становятся:
 Если длительное время не принимать мер, расширение лоханки приведет к появлению таких симптомов:
Методы диагностикиДля выявления заболевания применяют аппаратные исследования и анализы. Детям назначают анализ мочи, показывающий наличие в ней оксалатов, повышенное содержание лейкоцитов, появление цилиндров и специфических клеток (рекомендуем прочитать: почему могут быть повышены оксалаты в моче у ребенка и что делать?). Врач может заподозрить патологию при пальпации живота, обнаружении увеличения мочевого пузыря. При возникновении подозрений на пиелоэктазию ребенку назначают УЗИ, общий анализ крови. Прояснить картину помогут рентгенологические методы исследования: цистография и урография. В отдельных случаях применяют мультиспиральную компьютерную томографию.  Способы леченияЕсли выяснилось, что почечные лоханки расширены, надо, не откладывая, начинать лечение. Своевременное устранение застоя мочи даст возможность органу восстановить свою структуру. Такое лечение важно начать как можно раньше, поскольку запущенные случаи потребуют хирургического вмешательства. Консервативная терапияПри диаметре лоханки до 6 мм у грудничков терапия не требуется. В 90% случаев орган полностью восстанавливается к 6 месяцам. При увеличении до 10 мм делают обследование и контролируют состояние анализами и ультразвуковым обследованием. Пиелоэктазию у детей лечат консервативным путем. Для снятия воспаления и уничтожения болезнетворных организмов применяют антибиотики и уроантисептики. Бороться с воспалением помогают и растительные препараты, способствующие выведению мелких камней и песка. Назначение иммуномодуляторов направлено на повышение общей сопротивляемости организма, снижение вероятности рецидивов. Оперативное вмешательствоЕсли поражены обе стороны или процесс в больной почке зашел далеко, потребуется хирургическое вмешательство. Решаясь на операцию, врачи стараются восстановить функции почек при помощи пластики лоханочно-мочеточникового отдела. Увеличенные области иссекаются, восстанавливается нормальный отток урины. Целью операции может быть также устранение причин расширения и сопутствующей патологии: пластика мочевого пузыря, мочеточников. Полная утрата органом возможности выполнять свои функции требует нефрэктомии – его удаления. В этом случае оставшаяся почка начинает работать за двоих. Пересадка необходима при тяжелом поражении обеих почек. Новорожденным хирургическое вмешательство приходится делать, если обнаруживается прогрессирующее увеличение размеров лоханки. Профилактика осложнений заболеванияПрофилактика увеличения лоханок начинается с периода беременности. Правильное питание, режим двигательной активности будущей матери – залог нормального развития плода. Если в семье уже встречались случаи врожденной патологии, после тяжелых родов имеет смысл обратить внимание на состояние почек новорожденного. Часто небольшое расширение проходит само, но малышу требуется постоянный контроль. Если УЗИ выявило расширение лоханки, повторные обследования проводят раз в 3 месяца. Малышу, страдающему пиелоэктазией, необходим определенный режим. Важнейшими его элементами является выполнение следующих правил:
Надо помнить, что пиелоэктазия лечится. При своевременном обращении за медицинской помощью можно справиться с заболеванием, в худшем случае – остановить его развитие. Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями! У ребенка расширена лоханка почкиУвеличение лоханки почки у ребенка – в наши дни такая проблема не является редкостью. В медицине патологическое расширение этой части органа называют особым термином – пиелоэктазия. Развивается данное нарушение у детей любого возраста и пола. В большинстве случаев недуг носит односторонний характер, поражение лоханочных капсул с двух сторон одновременно встречается достаточно редко. Пиелоэктазия может быть врожденным либо приобретенным заболеванием. Патологию часто диагностируют именно у мальчиков, ведь у девочек она встречается примерно в 4-5 раз реже. Чтобы понять из-за чего увеличивается лоханка почки у новорожденных и детей раннего возраста, нужно понять суть проблемы. Поэтому предлагаем вам ознакомиться с этой болезнью более подробно. Что это такое?Расширение почечной лоханки – подобное нарушение проявляется в виде отклонения размеров данных образований от нормы. При этом для пиелоэктазии характерно именно увеличение этой части органа. Такое явление никогда не возникает самостоятельно. В большинстве ситуаций появление патологии обусловлено наличием других проблем – тяжелых инфекционных поражений органов мочевыводящей системы или врожденных аномалий их строения. Различные бактерии, развиваясь в области лоханок, создают определенные препятствия для нормального выхода мочи. В результате скопления урины вышеупомянутые участки почек растягиваются, что и вызывает возникновение болезни. Лоханка почки расширена у ребенка – чтобы обнаружить эту патологию следует знать, какие показатели свидетельствуют о нормальном функционировании органов. В разном возрасте размеры данных образований отличаются. Величина лоханочной части почек у новорожденных составляет всего 6 мм, при этом их размер не должен изменяться до и после мочеиспускания. Когда малыш взрослеет, постепенно увеличиваются и его органы. К трем годам размеры почечной лоханки у него могут достигать 7 мм. В норме у детей этот показатель должен оставаться неизменным и составлять максимум 7-8 мм. Если размер органа намного больше – это повод задуматься над состоянием здоровья ребенка. Пиелоэктазия не является особо опасным заболеванием, которое угрожает жизни новорожденных и детей возрастом от 3 до 5 лет. Но и оставлять подобный недуг без должного внимания родителям не рекомендуют. Стойкое увеличение лоханочных капсул у грудничков или детей постарше в дальнейшем провоцирует развитие тяжелых осложнений. Неправильное строение этих образований нередко становится причиной возникновения воспалительных или инфекционных процессов в мочевыводящем тракте. В результате подобных нарушений в почках малыша происходит функциональный сбой – работа мочевыводящих органов приостанавливается, провоцируя застойные явления. Расширение лоханки почек у новорожденного приводит к постепенной атрофии тканей и развитию серьезных и опасных последствий. Со временем пиелоэктазия становиться причиной гибели органа.
Почему развивается пиелоэктазия в детском возрасте?Когда лоханка почки расширена у новорожденного, говорят о врожденной форме заболевания. Органы мочевыводящей системы закладываются еще в период внутриутробного развития – на 6-7 неделях беременности. Но если размеры этой части почек увеличились в течение первого года жизни малыша – болезнь считается приобретенной. Такая форма патологии имеет свои причины возникновения. В таком случае на развитие недуга могут повлиять следующие нарушения:
Симптоматика болезниИзменение размеров этой части органа у взрослых и детей нельзя определить без специального оборудования. Специфические признаки, характерные только для этого недуга, не установлены. Расширение лоханок почек у ребенка можно выявить лишь при проведении УЗИ. Но на наличие подобной проблемы родителям часто указывают некоторые общие моменты, которые даже симптомами трудно назвать.
На раннем этапе возникновения патологии малыш чувствует себя нормально, а его образ жизни мало отличается от такового у здоровых детей. Постепенно, в результате расширения лоханки почки функциональная недостаточность данного органа мочевыводящей системы увеличивается. В таком случае маленький пациент начинает ощущать признаки внутренней интоксикации – он быстро устает, спит часто и намного больше, чем сверстники. В течение дня он проявляет небольшую физическую активность, ведет себя спокойно, отдает предпочтение сидячим играм, не требующим большого количества движений. Пиелоэктазия у детей постарше вызывает появление некоторых клинических симптомов, которые ребенок уже старается описать своими словами. В подобной ситуации он жалуется на болезненность в поясничной области, в животе. Кроха часто и без причины испытывает ноющие боли, ощущение распирания или тяжести в указанных частях тела. Если малыш имеет худощавое телосложение, родители отмечают увеличение объема живота с одной стороны (при одностороннем поражении). Отклонение размера лоханок от нормативов в большинстве случае не вызывает нарушения процесса выхода мочи. Резкое снижение количественных показателей урины и уменьшение частоты позывов наблюдается только на поздних стадиях развития недуга. Иногда у детей после возникновения желания сходить в туалет, мочеиспускание начинается самопроизвольно. Это так называемые императивные позывы, которые наряду с недержанием свидетельствуют о развитии пузырно-мочеточникового рефлюкса. На данный факт также рекомендуется обратить внимание, ведь подобное явление нередко сопутствует пиелоэктазии. Диагностические методыКак же определить, увеличена ли лоханочная капсула у новорожденного? Данное нарушение невооруженным глазом не увидишь. Его диагностируют лишь квалифицированные врачи во время выполнения ультразвукового или другого инструментального исследования. Такой метод обнаружения патологии не вызывает у детей болезненных ощущений и считается абсолютно безопасным. Проводить подобную процедуру разрешается даже грудничкам. Наличие любых отклонений требует регулярного посещения специалиста для проведения УЗИ и постоянного наблюдения за состоянием здоровья малыша.
Во время обследования доктор видит состояние и размеры мочевыводящих путей на мониторе. Повод для беспокойства есть в том случае, когда УЗИ показало следующие нарушения:
Если на УЗИ был выявлен один из таких признаков – кроху нужно обследовать более детально. С целью уточнения диагноза и определения причины заболевания выполняют такие мероприятия:
Лечение патологииЕсли результаты ультразвуковой диагностики показали, что лоханка почки у ребенка расширена – родителям не стоит сразу впадать в истерику. Подобное заболевание у детей встречается часто. В такой ситуации на протяжении всего периода беременности врач-гинеколог контролирует состояние плода. С этой целью часто проводятся УЗИ, специалист наблюдает за развитием и ростом будущего малыша, чтобы полностью исключить возможность проявления осложнений или аномалий. Детям в возрасте от 6 месяцев до 3 лет специальное лечение не требуется. Если у ребенка расширен один или оба органа, но процесс выведения мочи не нарушен – в терапии он не нуждается. Только при наличии особых показаний маленькому пациенту назначается курс лечения. Контролирует течение и прогрессирование пиелоэктазии нефролог или детский уролог. Если подобная проблема у малыша имеется, то ему необходимо проверяться не менее 1-2 раз в год.
Расширение лоханочной капсулы может возникать из-за наличия некоторых сопутствующих болезней. Причиной пиелоэктазии могут стать воспалительные процессы, протекающие в почках или мочеточниках. Такие нарушения нужно лечить – для этого врач назначает применение симптоматических медикаментов. Улучшить качество мочеиспускания, и функционирование почек помогают диуретики (Фуросемид, Урактон). В случае бактериального инфицирования мочевыводящих органов используют антибактериальные лекарства (Цефалексин, Амикацин, Цифран). Их принимают курсом в 10-14 дней, после чего больной сдает бактериологический анализ. С его помощью доктор может оценить эффективность лечения.
Решение о необходимости хирургического лечения принимает специалист. Проведение серьезных операций в большинстве случаев откладывают до того момента, пока малыш не окрепнет (до 1-3 лет). Если подобное вмешательство состоялось, кроху ставят на диспансерный учет и наблюдают за его состоянием на протяжении 3-5 лет. Расширенная лоханка почки у новорожденного или ребенка постарше – чтобы избежать развития данного заболевания, маленький пациент должен регулярно посещать уролога, своевременно сдавать мочу на общий анализ и проходить УЗД. Гарантией отсутствия воспалительных процессов в мочеполовой системе является систематическое соблюдение гигиенических правил. Родители обязаны следить за состоянием здоровья малыша и выполнять все рекомендации доктора. Лоханка почки расширена у ребенка, у грудничка и у новорожденного: причиныПочки — сложный орган мочевыделительной системы, который производит и накапливает мочу. Резервуаром для первичного накопления служат почечные лоханки. Увеличение лоханки почки у ребенка чаще всего врожденный патологический процесс, реже приобретенный.
ПричиныВ детском возрасте, в подавляющем большинстве случаев, расширенная лоханка почки является врожденной патологией. Врожденные причины обусловлены негативным воздействием внешних и внутренних факторов на организм матери в первом триместре беременности, когда происходит заклад и развитие органов мочевыделительной системы. Под негативным влиянием происходят нарушения в строении мочевыделительных органов. Может развиваться пузырно-мочеточниковый рефлюкс и повышение внутрипочечного давления. Подобные врожденные аномалии встречаются у новорожденных, если в период беременности на мать влияли негативные факторы окружающей среды: плохая экология, стрессы, низкое качество воды. Также, расширение почечной лоханки может произойти под воздействием внутриутробных инфекций, вредных привычек матери. Большую роль играет генетическая информация — если в роду были диагностированы случаи пиелоэктазии или гидронефроза, вероятность развития патологии возрастает.
У недоношенных детей риск патологии возрастает, что вызвано не полным созреванием внутренних органов и слабостью брюшной стенки. Этапы развития патологииУ грудничков может отмечаться физиологическое увеличение лоханок до 7 — 10 мм. Расширение лоханок почек может проходить несколько этапов.
ПризнакиРебенок с пиелоэктазией чувствует себя хорошо, без каких-либо признаков нарушения работы органа. Это продолжается до момента присоединения инфекции мочевыделительных органов, когда процесс увеличения лоханки происходит стремительно. Если лоханка почки расширена, у ребенка возникают симптомы воспалительных процессов мочевыделительных органов:
Если почечная лоханка расширена и в ней развиваются воспалительные процессы, в моче у новорожденного в ходе лабораторных исследований обнаруживается рост уровня лейкоцитов, белка. Не вооруженным глазом можно увидеть осадок и хлопья. На 2 этапе увеличенная лоханка сопровождается появлением крови в урине. На 3 стадии возникают кожный зуд, судороги, помутнение сознания.
В случае роста размеров чашечно-лоханочной системы при мочекаменной болезни возникают колики в органах первичного накопления мочи. ПоследствияЕсли у ребёнка увеличены лоханки — это может привести к некоторым осложнениям, что вызвано нарушением отхождения урины и ее застоем. Наиболее часто в детском возрасте совместно с пиелоэктазией развивается пиелонефрит или воспаление увеличенного органа.
Если увеличена лоханка почки вследствие аномального строения мочеточника, может развиваться почечный рефлюкс. Данная патология возникает при небольшом просвете мочеточника, когда при отхождении моча забрасывается обратно. Узкий просвет мочеточника совместно с повышением давления в мочевом пузыре приводит к мегауретру — стремительному расширению мочеточника. У мальчиков с расширенными лоханками мочеточник может сразу впадать в мочевыделительный канал, а у девочек во влагалище. Подобная аномалия носит название эктопия мочеточника. Еще одним осложнением, при котором происходит поражение мочеточника, является уретроцеле. Характеризуется как заболевание, при котором мочеточник на месте соприкосновения с мочевым пузырем надувается, а просвет сужается. ДиагностикаПатология обнаруживается случайно на плановом УЗИ во время беременности или в течение первого года жизни. При расширении лоханок почек у ребенка необходимо наблюдаться в детского уролога. В течение первого года жизни грудничку необходимо ежемесячно сдавать анализ мочи для оценки состояния мочевыделительной системы и своевременной диагностики возможных отклонений. Также, раз в 3 месяца необходимо проходить плановое ультразвуковое исследование для исследования размеров и состояния органа в динамике. После года, в случае положительной динамики, плановые осмотры сокращаются. Ребёнку раз в 2 — 3 месяца нужно сдать мочу для проведения общеклинического исследования и каждый 6 месяц делать УЗИ для оценки состояния органов мочевыделительной системы. Как правило, после 2 — 3 лет количество осмотров сокращается до 1 в год или проводится по показаниям.
Если общеклинический анализ урины показал плохие показатели (повышенный уровень лейкоцитов, белок, наличие эритроцитов) требуется проведение бактериологического исследования мочи. Посев урины позволит определить инфекционного или бактериологического возбудителя, наличие которого привело к ухудшению показателей мочи. Подобное исследование также необходимо для выбора способа терапии, так как позволяет определить устойчивость инфекции к антибактериальным препаратам. Если существуют подозрения, что лоханка почки у ребенка расширена из-за конкрементов или опухолевых образований — необходимо пройти рентгенодиагностику или компьютерную томографию. Данные методы способны дать более четкую картину в отличие от УЗИ и позволяют увидеть проблемы, которые не видны на ультразвуковых снимках. В случае отсутствия результатов при исследовании вышеперечисленными способами применяется эндоскопическое исследование. Данный метод позволяет с помощью эндоскопа определить насколько расширена лоханка почки, оценить состояние, аномалии строения, определить препятствия на пути отхода урины.
ЛечениеНезначительные расширения в течение первых 2-3 лет жизни, при отсутствии осложнений требуют выжидательной тактики. Ребенку необходимо проходить плановое ультразвуковое обследование и сдавать мочу для проведения общеклинического анализа. Выжидательная тактика применима при врожденной патологии, когда чашечно-лоханочная система не до конца сформирована. Патология требует лечения при аномальном строении органов мочевыводящих путей, наличии конкрементов, опухолей, стремительном росте чашечно-лоханочной системы, присоединении инфекции и прочих осложнениях. Детям с расширенной лоханкой назначается прием медикаментов в соответствии с выявленными осложнениями. При пиелонефрите необходимо пройти курс антибактериальной и противовоспалительной терапии. Также могут использоваться физиотерапевтические способы лечения. При мочекаменной болезни назначаются препараты для растворения и выведения камней из почек. При болевом синдроме используются спазмолитики и обезболивающие препараты. Медикаментозная терапия используется отдельно или в совокупности с хирургическим лечением.
Операция необходима при осложнениях пиелонефрита, больших размерах конкрементов, онкологии, гидронефрозе, аномальном сужении мочевыводящих путей. При расширенной лоханке в детском возрасте наиболее часто используется лапароскопический способ, который является малоинвазивным с коротким сроком послеоперационного восстановления. Противопоказания к лапароскопии имеют недоношенные или маловесные дети, а также те, у кого выявлены прочие отклонения в развитии. Если у ребенка расширены лоханки — это не повод для паники. Необходимо обратиться к врачу, который обследует ребенка, определит размеры органа, степень отклонения от нормы и даст оценку общему состоянию ребенка. На основе этих данных назначит лечение или посоветует наблюдаться и ждать полного созревания мочевыделительной системы. Очерки патологии - Уротелиальная карцинома почечной лоханкиМочевой пузырь, мочеточник и почечная лоханка Уротелиальная карцинома с инвазией Уротелиальная карцинома почечной лоханки Заместитель главного редактора: Debra L. Zynger, MD  1 Октябрь 2015 Тема завершена: Незначительные изменения: 3 декабря 2020 г. Авторские права: 2002-2020, PathologyOutlines.com, Inc. Поиск в PubMed: Уротелиальная карцинома [название] почечная лоханка почек   Просмотры страниц в 2019 году: 6,849 Просмотры страниц в 2020 году на сегодняшний день: 7,039 Цитируйте эту страницу: Андин Н.К., Третьякова М.Уротелиальный рак почечной лоханки. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/kidneytumormalignanturothelialcarcinoma.html. По состоянию на 5 декабря 2020 г. Определение / общее
нормальный УЗИ почек для взрослых как к
Комплексное обследование почечных путей всегда должно включать оценка мочевого пузыря и простаты у мужчин.
СКАНИРОВАНИЕ ПЛОСКОГО ИЗОБРАЖЕНИЯ
АНАТОМИЧЕСКИЕ ВАРИАНТЫ
Прерывание кровоснабжения развивающейся почки приводит к атрофической, плохо дифференцированной почке.
Общие анатомические варианты |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Подковообразная почка: вид поперек средней линии, показывающий перешеек через аорту. | Подковообразная почка: продольный вид подковообразного перешейка. |
| Сагиттальный вид перешейка подковообразной почки. |
ЭТОПИЧЕСКАЯ ПОЧКА
Также результат ненормального или прерывистого всплытия во время эмбриологии.
- Чаще всего эктопия находится в тазу. Почка будет лежать наискосок в ипсилатеральной подвздошной ямке.
- Реже почка может подниматься на другую сторону, при этом 2 почки находятся на одной стороне живота. Это называется перекрестной эктопией. Это может привести к образованию единственной большой сросшейся почки, как показано ниже (перекрестно-слитная эктопия)
| Перекрестно-сращенная эктопическая почка.Левая почка срастается с нижним полюсом правой почки. |
ВНЕШНИЙ ТАЗ
Почечная лоханка может выступать из ворот почки без каких-либо препятствий или отклонений.
обычно выделяют без расширения чашечки.
Это может быть:
- Врожденный
- Обструкции в прошлом
| Мешковатая внепочечная лоханка |
Кросс-эктопия без слияния
Пациент обратился с болью в правом боку с вопросом о возможных камнях.Выяснилось, что в правой почечной ямке почки нет! Как обычно обнаруживается случайно.
Внематочные почки могут иметь урологические осложнения, такие как мочевые инфекции, почечные камни и обструкция лоханочно-мочеточникового перехода, из-за их частой аномальной формы, мальротации и аномальной сосудистой сети.
| Правая почка была обнаружена ниже левой. Он был повернут, и дистальная мочеточниковая струя оказалась справа. | Цветной допплер, показывающий, что имеется 2 струи. |
| Изображение в режиме B, демонстрирующее отсутствие сращения почек, что является наиболее редким типом. | Пересеченная эктопическая правая почка, не сросшаяся с левой почкой. Правая внематочная почка располагалась в левом полушарии с воротами вперед, обращенными вперед, а сосуды необычно проходили по средней линии. |
ПРОТОКОЛ УЛЬТРАЗВУКА ПОЧЧИ
РОЛЬ УЛЬТРАЗВУКА
Для определения причины:
- Боль в боку
- Гематурия (явная или микроскопическая)
- Лечение ранее выявленной патологии
- Классификация новообразований (кистозная киста Solid V)
- Осложнения после операции
- Руководство по аспирации, биопсии или вмешательству
- После травмы
ОГРАНИЧЕНИЯ
- Средняя и дистальная часть мочеточника обычно закрыта кишечным газом.
- Небольшие поражения на верхнем полюсе почки может быть трудно увидеть из-за затемнения преломляющих краев. Это можно преодолеть с помощью техники тщательного сканирования.
ВЫБОР ОБОРУДОВАНИЯ
Изогнутый линейный матричный зонд с максимально высокой частотой. Начните с 7 МГц и уменьшите до 2 или 3 для более крупных пациентов. Оцените необходимую глубину проникновения и адаптируйтесь. Детских и худых пациентов следует сканировать с частотой 7 МГц. Хорошие возможности цвета / мощности / допплера при оценке сосудов или васкуляризации структуры.
Начните с положения пациента лежа на спине. Также может потребоваться осмотр каждой почки в положении лежа. Поднимите ипсилатеральную руку над головой пациента.
ТЕХНИКА
Комплексное обследование почечных путей всегда должно включать оценку мочевого пузыря и, у мужчин, простаты.
Сканировать продольно справа подреберью. Визуализируйте почку, расположенную ниже правой доли печени (RT) или селезенки (LT).Поместите зонд между гребнем подвздошной кости и нижним реберным краем для исследования в коронарной плоскости. Убедитесь, что почка тщательно осмотрена от края до края. Поверните в поперечный. Сканируйте от верхнего края к нижнему. Задокументируйте нормальную анатомию и любую обнаруженную патологию, включая размеры и сосудистость, если это показано.
ЧТО ПРОВЕРИТЬ
- Размер почки (разница сторон не должна превышать 1 см)
- Толщина кортикального слоя (не <10 мм)
- Кортико-медуллярная дифференцировка
- Кора головного мозга, по крайней мере, такая же гипоэхогенная, как печень
- Пирамиды слегка гипоэхогенные относительно коры
- Гидронефроза нет
- Рубцевание почек (остерегайтесь больших долей почек за рубцы)
ОБЩАЯ ПАТОЛОГИЯ
(перейдите по ссылке на страницу патологии с описаниями и изображениями)
ОСНОВНОЕ ИЗОБРАЖЕНИЕ
Почечная серия должна включать следующие минимальные изображения;
- Обе почки с измерением длины
- Правая почка длинная с печенью для сравнения
- Обе почки продольно медиально и латерально
- Обе почки поперечные
- Длинная левая почка с селезенкой для сравнения
- Задокументируйте нормальную анатомию.Любая патология, обнаруженная в 2-х плоскостях, включая измерения и любую васкулярность.
ССЫЛКИ
1. Б. Дж. Бирмоле, С. С. Борванкар, А. С. Вайдья и Б. К. Кулкарни, «Перекрестная почечная эктопия», Journal of Postgraduate Medicine, vol. 39, нет. 3, pp. 149–151, 1993.
2. DP Ramaema, W. Moloantoa, Y. Parag, «Перекрестная эктопия почек без сращения - необычная причина острой боли в животе: отчет о клиническом случае», Case Reports in Urology, т. 2012 г., идентификатор статьи 728531, 4 стр., 2012 г.
почечная система | Определение, функции, схема и факты
Почечная система , у человека, система органов, которая включает почки, в которых вырабатывается моча, а также мочеточники, мочевой пузырь и уретру для прохождения, хранения и мочеиспускания мочи.
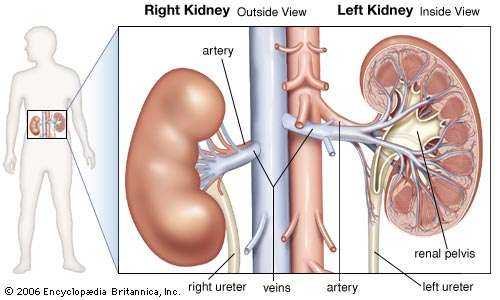 почки человека
почки человека Схема, показывающая расположение почек в брюшной полости и их прикрепление к основным артериям и венам.
Encyclopædia Britannica, Inc.Во многих отношениях экскреторная, или мочевая, система человека напоминает системы других видов млекопитающих, но имеет свои уникальные структурные и функциональные характеристики.Термины экскреторный и мочевой подчеркивают элиминационную функцию системы. Однако почки и секретируют, и активно удерживают в организме определенные вещества, которые так же важны для выживания, как и те, которые выводятся.
Система содержит две почки, которые контролируют электролитный состав крови и выводят из крови растворенные продукты жизнедеятельности и избыточное количество других веществ; последние вещества выводятся с мочой, которая попадает из почек в мочевой пузырь по двум тонким мышечным трубкам, называемым мочеточниками.Мочевой пузырь - это мешок, в котором моча задерживается до тех пор, пока она не будет выведена через уретру.
Органы выделения человека
Общее описание и расположение
Почки представляют собой бобовидные парные органы красновато-коричневого цвета, вогнутые с одной длинной стороны и выпуклые с другой. Обычно они располагаются высоко в брюшной полости и у ее задней стенки, лежат по обе стороны от позвоночного столба между уровнями 12-го грудного и третьего поясничного позвонков и за пределами брюшины, мембраны, выстилающей брюшную полость.
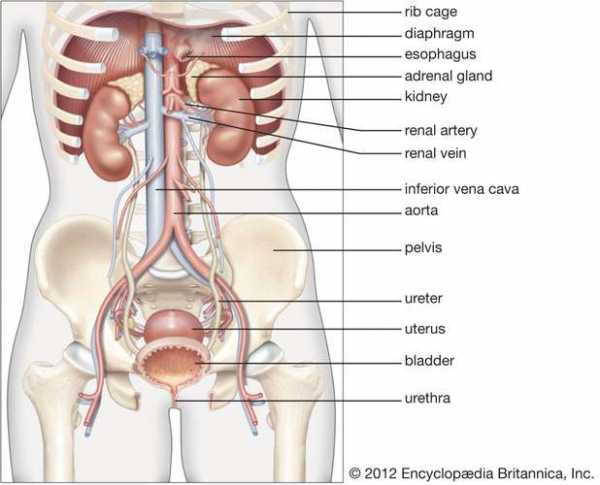 женские почки in situ; почечная система человека
женские почки in situ; почечная система человека Женские почки in situ.
Encyclopædia Britannica, Inc. Получите эксклюзивный доступ к контенту нашего 1768 First Edition с подпиской. Подпишитесь сегодняДлинные оси почек совмещены с осями тела, но верхний конец каждой почки (полюс) немного наклонен внутрь к позвоночнику (позвоночнику). Посередине медиальной вогнутой границы находится глубокая вертикальная щель, ворот, которая ведет к полости внутри почки, известной как почечный синус.Хилус - это точка входа и выхода почечных артерий и вен, лимфатических сосудов, нервов и увеличенного верхнего отдела мочеточников.
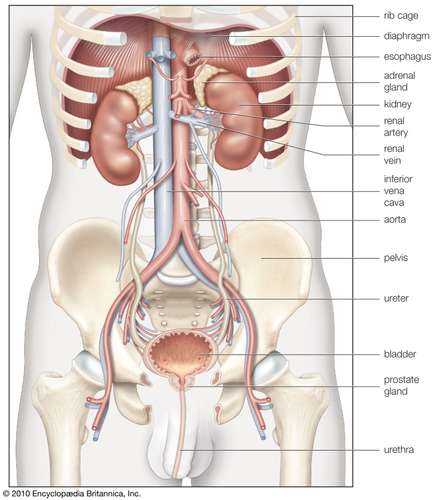 мужские почки in situ; почечная система человека
мужские почки in situ; почечная система человека Мужские почки in situ.
Encyclopædia Britannica, Inc. .Причины, другие симптомы и лечение
Это повод для беспокойства?
Ваши яичники являются частью вашей репродуктивной системы. У них две основные задачи:
- производят и выпускают яйцеклетки для оплодотворения
- производят гормоны эстроген и прогестерон
Есть несколько причин, по которым ваши яичники могут увеличиваться или опухать. Некоторые причины увеличения яичников безвредны. Во время менструального цикла яичник естественно набухает по мере созревания яйцеклетки и подготовки к выпуску.Мешки, заполненные жидкостью, называемые кистами, которые образуются в яичниках, - еще одна возможная причина опухания этих органов.
Позже увеличенные яичники могли быть признаком рака яичников. Это серьезно. В целом рак яичников встречается редко, поэтому отек маловероятен. Тем не менее, важно обратиться к врачу для получения результатов сканирования изображений, чтобы точно узнать, что происходит.
Продолжайте читать, чтобы узнать, на какие симптомы следует обращать внимание, какие варианты лечения доступны и когда обратиться к врачу.
Овуляция - это часть менструального цикла, когда яичник выпускает яйцеклетку. Это происходит примерно в середине (14-й день) вашего цикла.
Прямо перед овуляцией фолликулы в яичниках набухают по мере роста яиц и готовятся к высвобождению.
Другие признаки овуляции включают:
- увеличение или изменение выделений из влагалища
- небольшое повышение температуры тела
- легкие спазмы
Что вы можете сделать
Вам не нужно ничего делать для устранения овуляции .В этом случае увеличение яичников - нормальная часть вашего менструального цикла. Как только яйцо будет выпущено, опухоль уменьшится.
Кисты яичников представляют собой мешочки, заполненные жидкостью, которые образуются в яичниках. Они очень распространены. По данным клиники Кливленда, от них страдают до 18 процентов женщин.
Кисты могут вызывать опухание яичников, особенно если они большие или у вас их много. Существует три разных типа кист яичников:
Киста желтого тела
Обычно фолликулы растворяются после выхода яйцеклетки.Иногда фолликул не растворяется, и отверстие в фолликуле не закрывается должным образом. Жидкость может накапливаться внутри мешка и образовывать кисту, называемую желтым телом.
Дермоидная киста
Дермоидная киста содержит ткани, которые обычно находятся в других частях вашего тела. Это касается волосяных фолликулов, сальных и потовых желез. Эти ткани выделяют свои нормальные вещества внутри яичника, что может вызвать его опухание.
Дермоидные кисты образуются по мере развития эмбриона.Кожа, потовые железы и другие ткани застревают внутри кожи по мере ее роста. Эти кисты обычно безвредны и не вызывают симптомов. Врачи часто обнаруживают их во время визуализации или операции по другой причине.
Фолликулярная киста
Фолликулярная киста образуется, когда фолликул не выпускает яйцеклетку во время овуляции. Вместо этого он разрастается и превращается в кисту. Фолликулярные кисты обычно не имеют никаких симптомов. Они уходят сами по себе.
Что вы можете сделать
Большинство кист яичников не вызывают никаких проблем.Обычно они проходят в течение нескольких месяцев без какого-либо лечения. Если кисты достаточно велики, чтобы вызывать такие симптомы, как боль и вздутие живота, или если они лопаются, вам может потребоваться операция для их удаления. Ваш врач может также назначить противозачаточные таблетки, чтобы предотвратить образование кист яичников в будущем.
Перекрут яичника возникает, когда яичник и часть маточной трубы скручиваются. Часто это происходит из-за кисты или другого образования на яичнике. Иногда яичники женщины скручиваются, потому что они более гибкие, чем средний яичник.
Перекрут яичника чаще всего поражает женщину в репродуктивном возрасте.
Симптомы перекрута яичников включают:
- боль в нижней части живота и таза, которая может приходить и уходить или быть постоянной
- тошнота
- рвота
Что делать
Перекрут яичника требует неотложной медицинской помощи. Скручивание может перекрыть приток крови к яичнику, что приведет к отмиранию ткани и инфицированию яичника.
Если у вас это заболевание, вам немедленно потребуется операция, чтобы либо раскрутить яичник, либо удалить яичник и маточную трубу.
Эндометриома - это киста яичника, которая образуется из ткани эндометрия. Это та же ткань, что выстилает матку. Поражает женщин с эндометриозом. Эндометриоз - это состояние, при котором ткань эндометрия имплантируется в разные части таза.
Ткань, выстилающая матку, обычно раздувается каждый месяц и теряет во время менструации. Когда такая же ткань находится в ваших яичниках, она набухает, но ей некуда пролить.
По данным Американского фонда эндометриоза, от 20 до 40 процентов женщин с эндометриозом заболевают эндометриомами.
Симптомы эндометриоза и эндометриом включают:
- боль в животе
- болезненные периоды
- боль во время секса
- боль при мочеиспускании или дефекации
- сильное кровотечение во время менструации или кровотечение между периодами
Если не лечить эндометриомы, они могут повредить ваши яичники до такой степени, что вы не сможете забеременеть. Эти новообразования также могут увеличить риск рака яичников. Немедленно обратитесь к врачу, если вы испытываете симптомы.
Что вы можете сделать
Ваш врач может провести операцию по удалению эндометриомы. Другой вариант - удалить весь яичник. Однако эта операция обычно не выполняется женщинам репродуктивного возраста, поскольку она влияет на фертильность.
Синдром поликистозных яичников (СПКЯ) - это состояние, при котором у женщины уровень мужских гормонов, называемых андрогенами, выше нормы. Избыток гормонов может вызывать образование кист в яичниках и их опухание.
Симптомы СПКЯ обычно начинаются примерно в период полового созревания и могут включать:
- меньшее количество периодов, чем обычно
- тяжелые периоды
- увеличение веса
- боль в области таза
- усталость
- волосы на лице и избыточные волосы на теле
- угри истончение волос на голове
- изменения настроения
- трудности с беременностью
- проблемы со сном
Что вы можете сделать
Лечение устраняет симптомы СПКЯ, но не излечивает его состояние.
Ваш врач может выписать:
- противозачаточные таблетки, содержащие гормоны эстроген и прогестин или только прогестин, для регулирования вашего менструального цикла
- лекарства, такие как кломифен (кломид), летрозол (фемара) или гонадотропины, чтобы помочь вам овуляции и забеременеть
- спиронолактон (альдактон), эфлорнитин (ваника) или противозачаточные таблетки для уменьшения нежелательного роста волос
Если у вас избыточный вес, потеря от 5 до 10 процентов вашего веса может помочь нормализовать менструальный цикл и вызвать овуляцию .Поговорите со своим врачом об идеальном весе для вас и о том, что вы можете сделать для достижения своих целей в области диеты и фитнеса.
Опухоли могут расти внутри яичника. Большинство из них доброкачественные или доброкачественные и никогда не распространяются за пределы яичника.
Фиброма - это разновидность опухоли яичника, состоящая из соединительной ткани. Эти опухоли обычно растут медленно.
Большинство доброкачественных опухолей не вызывают симптомов. Если у вас есть симптомы, они могут включать:
- боль или боль в тазу
- чувство давления или тяжести в животе
- боль во время секса
- лихорадка
- тошнота, рвота
Что вы можете сделать
Небольшие опухоли могут исчезнуть без лечения.Ваш врач может сделать УЗИ или другое сканирование изображений, чтобы увидеть, отступила ли ваша опухоль. Более крупные опухоли могут потребовать хирургического удаления.
Первым признаком рака яичников часто бывает опухоль в яичниках. Однако этот рак встречается очень редко. По данным Американского онкологического общества, около 22 000 женщин в Соединенных Штатах ежегодно получают диагноз рака яичников.
Рак яичников обычно не вызывает никаких симптомов, пока не распространился.
Симптомы поздней стадии рака яичников включают:
- вздутый живот
- боль в нижней части живота или таза
- чувство сытости вскоре после еды
- аномальные выделения или кровотечение из влагалища
- внезапное изменение веса, потеря или получить
- срочная или частая потребность в мочеиспускании
- усталость
- боль во время секса
- изменения менструации
- тошнота
- отек ног
Что вы можете сделать
Лечение зависит от типа и стадии у вас рак яичников.Варианты включают:
- Хирургия. Во время операции ваш врач удалит как можно большую часть опухоли. Некоторые опухоли яичников лечат двусторонней сальпингоофорэктомией. При этом удаляются как яичники, так и маточные трубы. В зависимости от того, распространился ли ваш рак - и где -, вам также могут сделать гистерэктомию, чтобы удалить матку.
- Химиотерапия. При этом лечении используются лекарства, которые убивают раковые клетки по всему телу. Вы можете пройти это лечение после операции, чтобы убить любые оставшиеся раковые клетки.
- Гормональная терапия. Это лечение блокирует или снижает уровень гормонов, необходимых для роста рака яичников.
- Таргетная терапия. Это лечение нацелено на кровеносные сосуды и другие вещества, которые способствуют развитию рака яичников.
Основными методами лечения рака яичников являются операции по удалению опухоли и химиотерапия. Ваш врач может порекомендовать вам объединить два или более лечения для достижения наилучшего результата.
Увеличенные яичники обычно не вызывают беспокойства.Но если через несколько дней ваши симптомы не исчезнут, обратитесь к врачу для диагностики. Увеличенные яичники могут быть признаком основного заболевания, требующего лечения.
Также обратитесь к врачу, если у вас начнутся:
- боль в животе и ощущение полноты
- боль во время секса
- сильное кровотечение
- пропущенные месячные
- аномальные выделения из влагалища
Стоит сообщать врачу о любых новых или касающихся симптомах , особенно если для них нет очевидной причины.
.Почечная лоханка | определение почечной лоханки по Медицинскому словарю
таз
[таз] ( L. )1. любая тазообразная структура в теле.
2. костный таз, нижняя (каудальная) часть туловища, образующая бассейн, ограниченный спереди и сбоку бедренными костями, а сзади крестцом и копчиком; он образован крестцом, копчиком, подвздошной, лобковой и седалищной костями, которые также образуют бедро и лобковую дугу.У ребенка эти кости отделены друг от друга, но с возрастом срастаются. Таз подвергается большему стрессу, чем любая другая структура тела. Его верхняя часть, которая несколько расширяется, выдерживает вес внутренних органов в верхней части тела. дно таза или тазовое дно - это слой ткани непосредственно под выходным отверстием, образованный копчиковой мышцами, поднимающими мышцы заднего прохода и перинеальной фасцией.Структуры таза у мужчин и женщин различаются как по форме, так и по относительным размерам.Мужской таз имеет форму сердца, узкий и пропорционально тяжелее и сильнее, чем женский таз, поэтому он лучше подходит для подъема и бега. Женский таз сконструирован для размещения плода во время беременности и для облегчения его прохождения вниз через полость таза во время родов. Самая очевидная разница между мужским и женским тазом заключается в форме. Бедра женщины шире, а тазовая полость круглая и относительно большая. Есть отличия в форме женского таза, которые необходимо учитывать при родах.Во время беременности измеряется емкость и диаметр таза, чтобы можно было предвидеть возможные осложнения во время родов.
Динамическая визуализация тазового дна с помощью МРТ. Последовательности МРТ теперь можно получать каждые полсекунды или около того, и такая скорость позволяет проводить функциональные исследования желудочно-кишечного тракта. A и B, Эти сагиттальные изображения можно использовать для измерения опускания тазового дна, а также для получения ценной информации о местной анатомии. C, Схематический сагиттальный вид базовой линии. (1 = лонно-копчиковая исходная линия; 2 = опускание основания мочевого пузыря; 3 = опускание маточно-шейного отдела; 4 = опускание аноректального перехода). Из Aspinal и Taylor-Robinson, 2001.
Различные типы входных отверстий в тазу.
таз андроида один с клиновидным входом и узким передним сегментом, который обычно встречается у мужчин.
антропоидный таз таз, переднезадний диаметр которого равен или превышает поперечный диаметр.
таз ассимиляции тот, в котором подвздошная кость сочленяется с позвоночным столбом выше (таз с высокой ассимиляцией) или ниже (таз с низкой ассимиляцией) , чем обычно, при этом количество поясничных позвонков соответственно уменьшается или увеличивается.
таз с клювом тазовые кости сжаты с боков и их переднее соединение выдвинуто вперед.
брахипеллический таз короткий овальный тип таза, у которого поперечный диаметр превышает переднезадний диаметр на 1–3 см.
суженный таз один показывает уменьшение на 1,5–2 см в важном диаметре; когда все размеры пропорционально уменьшены, это обычно сокращенный таз.
сердечный таз сердцевидный таз.
долихопеллический таз длинный овальный таз с переднезадним диаметром больше поперечного.
плоский таз таз, в котором переднезадний размер аномально уменьшен.
замороженный таз заболевание, вызванное инфекцией или карциномой, при котором придатки и матка фиксируются в тазу.
воронка таз с нормальным входом, но сильно суженным выходом.
гинекологический таз нормальный женский таз: округло-овальный таз с хорошо закругленными передним и задним сегментами.
инфантильный таз обычно сокращенный таз овальной формы, с высоким крестцом и наклоном стенок; называется также ювенильным тазом.pelvis jus´to ma´jor необычно большой гинекоидный таз с увеличенными всеми размерами.
pelvis jus´to mi´nor маленький гинекоидный таз, все размеры которого симметрично уменьшены.
кифотический таз деформированный таз, отмеченный увеличением сопряженного диаметра у края с уменьшением поперечного диаметра на выходе.
большой таз часть таза, расположенная выше плоскости, проходящей через подвздошно-гребневые линии.Вызывается также ложным тазом и большим тазом. таз меньше часть таза ниже плоскости, проходящей через подвздошно-гребешковые линии. Также называется малым тазом и истинным тазом.Таз Нэгеле сокращение косого диаметра, с полным анкилозом крестцово-подвздошного синхондроза с одной стороны и несовершенным развитием крестца и тазика с той же стороны.
Таз Отто таз, при котором вертлужная впадина вдавлена, что сопровождается выпячиванием головки бедренной кости в таз.
платипеллический таз ( платипеллоидный таз ) укороченный в переднезаднем отделе, уплощенный поперечный, овальной формы.
рахитический таз искривленный в результате рахита.
почечная лоханка воронкообразное расширение верхнего конца мочеточника, в которое открываются почечные чашечки; Обычно он находится в пределах почечного синуса, но при определенных условиях большая его часть может находиться за пределами почки (внепочечная лоханка).сколиотический таз деформированный вследствие сколиоза.
таз разделен один с врожденным разрывом лонного сочленения.
спондилолистетический таз тот, у которого последний или, реже, четвертый или третий поясничный позвонок смещен впереди крестца, более или менее перекрывая край таза.
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежным вопросам здравоохранения, седьмое издание. © 2003 Saunders, выходная информация Elsevier, Inc.Все права защищены.
.Оценка низкого и высокого роста у детей
Дети и подростки, рост и скорость роста которых отклоняются от нормальных процентилей на стандартных диаграммах роста, представляют собой особую проблему для врачей. Рост ниже 3-го процентиля или больше 97-го процентиля считается низким или высоким соответственно. Скорость роста за пределами диапазона от 25 до 75 процентилей может считаться ненормальной. Серийные измерения роста с течением времени, задокументированные на диаграмме роста, являются ключом к выявлению аномального роста.Низкий или высокий рост обычно вызван вариантами нормального роста, хотя у некоторых пациентов могут быть серьезные патологии. Подробный анамнез и физикальное обследование могут помочь отличить патологические паттерны роста от нормальных вариантов и выявить специфические дисморфические особенности генетических синдромов. Анамнез и результаты физикального обследования должны служить руководством для лабораторных исследований.
Врачи первичного звена играют важную роль в выявлении детей с отклонениями в росте.В большинстве случаев низкий или высокий рост вызван вариантами нормального роста; однако у некоторых пациентов присутствует серьезная патология. Всем детям с аномалиями роста следует проводить всесторонний сбор анамнеза и физикальное обследование, а лабораторные исследования должны основываться на этих результатах.1
Просмотр / печать таблицы
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клинические рекомендации | Рейтинг доказательств | Список литературы | Комментарии |
|---|---|---|---|
| Всем детям с аномалиями роста необходимо собрать полный анамнез и пройти физикальное обследование. | C | 1 | Анамнез и физикальное обследование предотвращают ненужные лабораторные исследования; детей с дисморфическими особенностями следует направлять к генетику и эндокринологу. |
| Точные измерения роста и веса у детей должны быть нанесены на график продольного роста. | C | 5 | Использование диаграммы роста имеет важное значение для контроля роста ребенка и общего состояния здоровья. |
| В идеале точный рост и вес детей следует измерять в течение более шести месяцев, чтобы лучше оценить тенденции роста, чем при более коротком периоде измерения. | C | 4 | - |
| Средний рост ребенка должен быть рассчитан для определения отношения текущего роста ребенка к росту родителей. | C | 10 | Детей, прогнозируемый рост которых отличается от их генетического потенциала более чем на 5 см (2 дюйма), необходимо дополнительно обследовать или направить к эндокринологу. |
| Рентгенография костного возраста должна быть получена для определения взаимосвязи возраста скелета с хронологическим возрастом. | C | 21 | Детей с костным возрастом, который опережает или задерживается более чем на два стандартных отклонения, следует направлять к эндокринологу. |
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ПО ПРАКТИКЕ
| Клиническая рекомендация | Рейтинг доказательности | Ссылки | Комментарии |
|---|---|---|---|
| Всем детям с аномалиями роста необходимо заполнить полный анамнез и пройти физикальное обследование. | C | 1 | Анамнез и физикальное обследование предотвращают ненужные лабораторные исследования; детей с дисморфическими особенностями следует направлять к генетику и эндокринологу. |
| Точные измерения роста и веса у детей должны быть нанесены на график продольного роста. | C | 5 | Использование диаграммы роста имеет важное значение для контроля роста ребенка и общего состояния здоровья. |
| В идеале точный рост и вес детей следует измерять в течение более шести месяцев, чтобы лучше оценить тенденции роста, чем при более коротком периоде измерения. | C | 4 | - |
| Средний рост ребенка должен быть рассчитан для определения отношения текущего роста ребенка к росту родителей. | C | 10 | Детей, прогнозируемый рост которых отличается от их генетического потенциала более чем на 5 см (2 дюйма), необходимо дополнительно обследовать или направить к эндокринологу. |
| Рентгенография костного возраста должна быть получена для определения взаимосвязи возраста скелета с хронологическим возрастом. | C | 21 | Детей с костным возрастом, который опережает или задерживается более чем на два стандартных отклонения, следует направлять к эндокринологу. |
Нормальная модель роста
Размер новорожденного определяется внутриутробной средой, на которую влияют размер матери, питание, общее состояние здоровья и социальные привычки (например,g., курящий статус). Средний вес новорожденного составляет 7 фунтов 3 унции (3,25 кг), а средняя длина - 50 см (19,7 дюйма) 2. После рождения скорость роста становится более зависимой от генетического фона ребенка3
Важное значение явление, часто называемое «догоняющим» или «догоняющим» ростом, происходит в первые 18 месяцев жизни. У двух третей детей процентиль темпов роста изменяется линейно, пока ребенок не достигнет своего генетически детерминированного канала роста или процентиля роста.3 Некоторые дети поднимаются на диаграмме роста, потому что у них высокие родители, тогда как другие опускаются на диаграмме роста. потому что у них низкие родители.К возрасту от 18 до 24 месяцев рост большинства детей сдвигается к их генетически определенным процентилям. После этого рост обычно происходит в том же процентиле до наступления половой зрелости (Таблица 1).
Просмотр / печать таблицы
Таблица 1Нормальная скорость роста на разных стадиях жизни
| Стадия жизни | Скорость роста в год |
|---|---|
| Внутриутробно | 60-100 см (24 до 40 дюймов) |
| Первый год | 23–27 см (9–11 дюймов) |
| Второй год | 10–14 см (4–6 дюймов) |
| Четвертый год | От 6 до 7 см (от 2 до 3 дюймов) |
| Предпубертатный надир | От 5 до 5.5 см (от 2 до 2,2 дюйма) |
| Всплеск полового созревания | Девочки: от 8 до 12 см (от 3 до 5 дюймов) |
| Мальчики: от 10 до 14 см (от 4 до 6 дюймов) |
Нормальная скорость роста на разных стадиях жизни
| Стадия жизни | Скорость роста в год |
|---|---|
| Внутриутробно | 60-100 см (24-40 дюйм) |
| Первый год | 23–27 см (9–11 дюймов) |
| Второй год | 10–14 см (4–6 дюймов) |
| Четвертый год | От 6 до 7 см (от 2 до 3 дюймов) |
| Предпубертатный надир | От 5 до 5.5 см (от 2 до 2,2 дюйма) |
| Всплеск полового созревания | Девочки: от 8 до 12 см (от 3 до 5 дюймов) |
| Мальчики: от 10 до 14 см (от 4 до 6 in) |
Однако у детей с определенными состояниями (например, дефицитом гормона роста) нормальная масса тела и рост при рождении могут сопровождаться устойчивым замедлением роста, начиная с трех-девяти месяцев. После 24 месяцев дети с конституциональной задержкой роста и полового созревания растут со скоростью, параллельной 3-му процентилю, тогда как дети с такими состояниями, как дефицит гормона роста, болезнь Крона и почечный ацидоз, имеют характер роста, который постепенно падает ниже нормы. 3-й процентиль или пересекает процентили.1
Подход к оценке роста
ИЗМЕРЕНИЯ
Точные последовательные измерения роста, задокументированные с течением времени на диаграмме роста, являются ключевыми при оценке детей и служат основой для диагностики аномалий роста. Желаемый инструмент для точного измерения высоты - это настенная, хорошо откалиброванная линейка с прикрепленной горизонтальной измерительной планкой, установленной под углом 90 градусов (например, ростомер). Ребенок должен стоять прямо, так, чтобы затылок, спина, область ягодиц и пятки касались вертикальной шкалы ростометра; горизонтальную измерительную планку опускают к голове ребенка для получения измерения.Детей младше трех лет следует измерять на устойчивой горизонтальной платформе, которая содержит три основных компонента: прикрепленный мерил, фиксированную подголовник и подвижную подножку. Один взрослый должен держать ступни ребенка устойчиво, пока другой взрослый делает измерения.4 Неточное измерение роста может привести к невозможности выявления нарушений роста или неправильному направлению к специалистам нормально растущих детей.4
ГРАФИКИ РОСТА
Нанесение результатов измерений на диаграмму роста (рисунок 1) важен для документирования и мониторинга продольного роста ребенка в размере (т.е., вес и рост ребенка в сравнении с установленными нормативными данными) .5 При правильном построении диаграмма роста дает моментальный снимок модели роста ребенка с течением времени. Диаграммы роста Центров по контролю и профилактике заболеваний доступны по адресу http://www.cdc.gov/growthcharts.
Просмотр / печать Рисунок
Рисунок 1.
Графический график роста, показывающий различные модели роста. На схеме сверху вниз: динамика роста мальчика конституционального высокого роста, у которого высокие родители; модель роста мальчика с патологической задержкой роста, показывающая прекращение естественного роста до нормального сращения эпифизов; модель роста мальчика с конституциональной задержкой роста и полового созревания, показывающая параллельный рост в 5-м процентиле и продолжающийся рост после нормального возраста прекращения роста.
По материалам Национального центра статистики здравоохранения. Национальное обследование здоровья и питания. Диаграммы клинического роста. Хяттсвилл, штат Мэриленд: Департамент здравоохранения и социальных служб США, CDC. http://www.cdc.gov/nchs/about/major/nhanes/growthcharts/clinical_charts.htm. По состоянию на 21 ноября 2007 г.
Рисунок 1.
График роста, показывающий различные модели роста. На схеме сверху вниз: динамика роста мальчика конституционального высокого роста, у которого высокие родители; модель роста мальчика с патологической задержкой роста, показывающая прекращение естественного роста до нормального сращения эпифизов; модель роста мальчика с конституциональной задержкой роста и полового созревания, показывающая параллельный рост в 5-м процентиле и продолжающийся рост после нормального возраста прекращения роста.
По материалам Национального центра статистики здравоохранения. Национальное обследование здоровья и питания. Диаграммы клинического роста. Хяттсвилл, штат Мэриленд: Департамент здравоохранения и социальных служб США, CDC. http://www.cdc.gov/nchs/about/major/nhanes/growthcharts/clinical_charts.htm. Проверено 21 ноября 2007 г.
Необходимо обследовать детей, которые растут ниже 3-го процентиля или пересекают процентили после 24 месяцев, независимо от роста. Хотя графики роста предназначены для отражения непрерывного и устойчивого роста детей, сообщалось, что фактический рост происходит поэтапно между остановками и началом.6 Скорость роста меняется в зависимости от сезона, ускоряясь весной и летом.7 Обычно рост за длительный период (например, от шести до 12 месяцев) более информативен, чем за более короткий период.4
У детей от двух до трех лет. Если рост в положении стоя нанесен на диаграмму лежа на спине, может возникнуть ложное замедление роста, потому что рост в положении стоя всегда меньше, чем длина в положении лежа. Поэтому длину в положении лежа на спине всегда следует наносить на диаграмму лежа на спине (используется для пациентов от рождения до трех лет), а рост в положении стоя - на диаграмму роста (используется для пациентов в возрасте от 2 до 20 лет).8
У недоношенных детей рост и вес, скорректированные с учетом гестационного возраста, должны быть нанесены на график в первые два года жизни. Эта корректировка рассчитывается путем вычитания количества недель, в течение которых родился ребенок недоношенным, из текущего возраста ребенка (при 40-недельной беременности, когда роды были доношенными). Например, продолжительность трехмесячного ребенка, родившегося на 34 неделе беременности, должна быть нанесена на график через 1,5 месяца (возраст 12 недель минус шесть недель недоношенности).
Точное измерение веса также должно быть нанесено на график.Недоедание (наиболее частая причина плохого роста у детей) может быть диагностировано у ребенка в возрасте двух лет или младше, чей вес относительно длины тела меньше 5-го перцентиля, или у ребенка старше двух лет, индекс массы тела (ИМТ) для возраста которого равен меньше 5-го процентиля. ИМТ для возраста выше 95-го процентиля соответствует избыточному весу, а ИМТ для возраста между 85-м и 95-м процентилями указывает на риск ожирения.
ГЕНЕТИЧЕСКИЙ ПОТЕНЦИАЛ
Поскольку рост взрослого человека обычно определяется генетически 9, потенциальный рост взрослого ребенка можно оценить, вычислив рост в середине родителя.Средний рост родителей - это прогнозируемый рост взрослого ребенка, основанный на росте родителей: у девочек рост отца минус 13 см (5 дюймов) усредняется с ростом матери; у мальчиков рост матери плюс 13 см усредняется с ростом отца (таблица 2).
Просмотреть / распечатать таблицу
Таблица 2Расчет роста среднего родителя
| Формула роста среднего родителя | |
| Мальчики: [рост отца в см + (рост матери в см + 13 см)] / 2 | |
| Девочки: [(рост отца в см - 13 см) + рост матери в см] / 2 | |
| Примеры расчетов | |
| Расчет среднего роста сына и дочери родителей со следующим ростом: отцу 172 года.72 см, мать - 157,48 см. | |
| Сын: [172,72 см + (157,48 см + 13 см)] / 2 = 171,6 см | |
| Дочь: [(172,72 см - 13 см) + 157,48 см] / 2 = 158,6 см | |
Расчет среднего роста
| Формула среднего роста | |
| Мальчики: [рост отца в см + (рост матери в см + 13 см)] / 2 | |
| Девочки: [(рост отца в см - 13 см) + рост матери в см] / 2 | |
| Примеры расчетов | |
| Расчет среднего роста для ребенка сын и дочь родителей с ростом: отцу 172 года.72 см, мать - 157,48 см. | |
| Сын: [172,72 см + (157,48 см + 13 см)] / 2 = 171,6 см | |
| Дочь: [(172,72 см - 13 см) + 157,48 см] / 2 = 158,6 см | |
Приблизительную оценку предполагаемого роста ребенка без учета созревания скелета или темпа полового созревания можно определить путем экстраполяции роста ребенка на его или ее перцентиль роста. до соответствующей 20-летней точки.Если расчетный окончательный рост находится в пределах 5 см (2 дюйма) от среднего роста родителей, текущий рост ребенка подходит для семьи. Однако если прогнозируемый рост отличается от среднего роста родителей более чем на 5 см, следует рассмотреть вариант роста или патологическую причину.10 Важно измерить рост родителей в офисе, а не использовать их заявленный рост, чтобы избежать переоценки или недооценки среднего роста родителей.
ПРОПОРЦИИ ТЕЛА
Оценка соотношения верхней и нижней частей тела у детей, рост которых ниже 3-го процентиля, помогает дифференцировать скелетную дисплазию, ведущую к непропорциональному укорочению конечностей, от состояний, которые в первую очередь влияют на позвоночник, например, сколиоз.11 Соотношение верхнего и нижнего сегментов тела можно определить путем измерения расстояния от лобкового симфиза до пола (т. Е. Нижнего сегмента тела) у пациента, стоящего прямо у стены. Нижний сегмент тела вычитается из роста ребенка, чтобы получить значение верхнего сегмента тела. Затем соотношение получается путем деления значения верхнего сегмента тела на значение нижнего сегмента. Более точный способ определения соотношения верхнего и нижнего сегментов тела - измерение верхнего сегмента тела (высоты сидения).Высота сидения вычитается из роста стоя пациента, чтобы получить значение нижнего сегмента тела. Пропорции тела меняются в детстве. Среднее соотношение верхнего и нижнего сегментов тела составляет 1,7 при рождении и уменьшается до 1,0 в возрасте 10 лет по мере роста ног.
Измерение размаха рук также имеет решающее значение для оценки пропорций тела. 12,13 Размах рук - это расстояние между кончиками левого и правого средних пальцев, когда ребенок стоит у плоской стены с руками, вытянутыми до упора. возможно, создавая угол 90 градусов с туловищем.У девочек и мальчиков размах рук короче, чем рост до полового созревания, и больше, чем рост после середины полового созревания. Размах рук превышает рост на 5,3 см (2,1 дюйма) у среднего взрослого мужчины и на 1,2 см (0,5 дюйма) у средней взрослой женщины4. Сколиоз и связанные с ним состояния могут привести к сокращению роста позвонков и размаху рук, непропорциональному росту.
Низкий рост
Нарушения роста проявляются как аномальный абсолютный рост или скорость роста. Низкий рост определяется как рост, который на два стандартных отклонения ниже среднего роста для возраста и пола (менее 3-го процентиля) или более чем на два стандартных отклонения ниже среднего роста родителей.4 Нарушение скорости роста определяется как аномально медленная скорость роста, которая может проявляться в замедлении роста по двум основным линиям процентиля на диаграмме роста. В некоторых случаях низкий рост или медленный рост являются начальным признаком серьезного основного заболевания у внешне здорового ребенка14. .
История. Следует получить исчерпывающий анамнез, начиная с пре- и перинатального периодов (
Просмотреть / распечатать рисунок
Оценка детей с низким ростом
Рисунок 2.
Алгоритм оценки детей с низким ростом.
Оценка детей с низким ростом
Рисунок 2.
Алгоритм оценки детей с низким ростом.
Таблица 3). В анамнезе особое внимание уделяется здоровью матери и привычкам во время беременности, сроку беременности, массе тела и длине тела при рождении, а также началу и продолжительности догоняющего или догоняющего роста. Модель роста ребенка и общее питание также должны быть оценены вместе с подробным обзором систем.Просмотреть / распечатать таблицу
Таблица 3Акценты истории при оценке аномального роста у детей
| Тип истории | Выделения | Комментарии |
|---|---|---|
| История материнской беременности | Использование лекарств, инфекции, питание | Инфекции, плацентарная недостаточность, плохое питание и побочные эффекты лекарств могут нарушать рост и развитие плода |
| Перинатальный анамнез и роды | Продолжительность беременности, перинатальная информация, рост (вес и длина) | Перинатальный анамнез может указывать на определенные патологии, такие как гипопитуитаризм или гипотиреоз; измерения при рождении отражают внутриутробные условия; продолжительность беременности определяет преждевременные или переношенные сроки |
| Модель роста в первые три года | Определите модель роста | У многих детей наблюдается догоняющий или догоняющий рост в возрасте от 18 до 24 месяцев. возраст; Процентиль темпов роста изменяется линейно (вверх или вниз, в зависимости от роста родителей), пока ребенок не достигнет своего генетически детерминированного канала роста или перцентиля роста |
| Модель роста после трех лет | Предпубертатный и пубертатный период скорость роста | Большинство детей с нормальным ростом обычно не пересекают процентили после двухлетнего возраста; пиковая скорость роста обычно наблюдается на стадии Таннера III у девочек и стадии Таннера IV у мальчиков |
| История питания | Источник и количество питания | Недоедание является наиболее частой причиной плохого роста во всем мире; таким образом, подробная история качества и количества пищи имеет решающее значение для оценки аномального роста; при оценке важны 24-часовые воспоминания о еде или трехдневный дневник питания |
| Семейный анамнез | Рост и возраст отца во время пубертатного всплеска; рост матери и возраст менархе; рост братьев и сестер, бабушек и дедушек, дядюшек и теток; состояние здоровья членов семьи | Рост родителей определяет рост их детей; большинство детей также следят за темпами полового созревания своих родителей; определенные генетические нарушения могут привести к низкому или высокому росту |
| Обзор систем | Уровень энергии; сон; головные боли; визуальные изменения; рвота; боль в животе; диарея и запор; статус и прогресс полового созревания; медицинские состояния, такие как полиурия, полидипсия, олигурия | Тщательный системный обзор оценивает функциональную способность различных систем организма |
| Социальный анамнез | Ситуации дома и в школе; стрессоры; социальные привычки, такие как употребление табака | Психосоциальная карликовость может быть вызвана серьезным стрессом из-за плохой домашней или школьной среды |
Акценты истории при оценке аномального роста у детей
| Тип анамнеза | Акценты | Комментарии |
|---|---|---|
| История материнской беременности | Использование лекарств, инфекции, питание | Инфекции, плацентарная недостаточность, плохое питание и побочные эффекты лекарств могут нарушить рост и развитие плода |
| Перинатальный анамнез и роды | Продолжительность беременности, перинатальная информация, рост (вес и длина) | Перинатальный анамнез может указывать на определенные патологии, такие как гипопитуитаризм или гипотиреоз; измерения при рождении отражают внутриутробные условия; продолжительность беременности определяет преждевременные или переношенные сроки |
| Модель роста в первые три года | Определите модель роста | У многих детей наблюдается догоняющий или догоняющий рост в возрасте от 18 до 24 месяцев. возраст; Процентиль темпов роста изменяется линейно (вверх или вниз, в зависимости от роста родителей), пока ребенок не достигнет своего генетически детерминированного канала роста или перцентиля роста |
| Модель роста после трех лет | Предпубертатный и пубертатный период скорость роста | Большинство детей с нормальным ростом обычно не пересекают процентили после двухлетнего возраста; пиковая скорость роста обычно наблюдается на стадии Таннера III у девочек и стадии Таннера IV у мальчиков |
| История питания | Источник и количество питания | Недоедание является наиболее частой причиной плохого роста во всем мире; таким образом, подробная история качества и количества пищи имеет решающее значение для оценки аномального роста; при оценке важны 24-часовые воспоминания о еде или трехдневный дневник питания |
| Семейный анамнез | Рост и возраст отца во время пубертатного всплеска; рост матери и возраст менархе; рост братьев и сестер, бабушек и дедушек, дядюшек и теток; состояние здоровья членов семьи | Рост родителей определяет рост их детей; большинство детей также следят за темпами полового созревания своих родителей; определенные генетические нарушения могут привести к низкому или высокому росту |
| Обзор систем | Уровень энергии; сон; головные боли; визуальные изменения; рвота; боль в животе; диарея и запор; статус и прогресс полового созревания; медицинские состояния, такие как полиурия, полидипсия, олигурия | Тщательный системный обзор оценивает функциональную способность различных систем организма |
| Социальный анамнез | Ситуации дома и в школе; стрессоры; социальные привычки, такие как употребление табака | Психосоциальная карликовость может быть вызвана серьезным стрессом из-за плохой домашней или школьной среды |
Физическое и стоматологическое обследование.Тщательное физическое обследование помогает отличить патологические паттерны роста от нормальных вариантов и выявляет специфические дисморфические особенности генетических синдромов. Дефицит гормона роста из-за гипопитуитаризма может вызвать микропенис, гипоплазию средней зоны лица и дефекты средней линии. Синдром Кушинга может вызвать ожирение, лунное лицо, фиалковые стрии и прекращение линейного роста. Хроническая почечная недостаточность может вызвать бледность, бледность кожи и отек. Тяжелый гипотиреоз может вызвать повышение ИМТ из-за полной остановки роста с продолжающимся набором веса, землистым цветом лица и замедленным расслаблением глубоких сухожильных рефлексов.Девочки с классическим синдромом Тернера имеют низкий рост, перепончатую шею, грудь в форме щита и низкую заднюю линию роста волос; тогда как у людей с мозаичным синдромом Тернера стигматы могут отсутствовать. В зависимости от возраста ребенка рахит может вызывать краниотабы, луковицу запястий и искривление конечностей. Дети с алкогольным синдромом плода имеют низкий рост, низкий вес при рождении, недостаточную прибавку в весе, микроцефалию, эпикантальные складки, гладкий желобок, плоскую переносицу и тонкую верхнюю губу. Детей с множественными дисморфическими особенностями следует направлять к узким специалистам, в том числе к генетику и эндокринологу.
Сравнение стоматологического возраста ребенка с установленными нормами дает косвенную оценку возраста скелета15. Некоторые состояния могут вызывать задержку прорезывания зубов, что приводит к замедленному возрасту зубов. Прорезывание молочных и вторичных зубов может происходить с задержкой до 1,3 года у детей с дефицитом гормона роста, от 16 до 1,5 лет у детей с конституциональной задержкой роста и полового созревания, от 17 и более двух лет у детей с тяжелым гипотиреозом18
Лабораторные исследования.Необходимо провести полную диагностическую оценку и направить некоторых пациентов к детскому эндокринологу (таблица 4). Целью диагностической оценки является подтверждение или исключение конкретных состояний на основе анамнеза и результатов физикального обследования19. Такой подход предотвращает ненужные лабораторные исследования, поскольку многие расстройства могут вызвать низкий рост.
Общие скрининговые тесты (таблица 5) оценивают основные системы органов, такие как печень, почки и желудочно-кишечный тракт, тогда как конкретные проблемы требуют более целенаправленного тестирования (таблица 6).Помимо скрининговых тестов, всем девочкам с низким ростом следует проводить функциональные тесты щитовидной железы и кариотипирование, даже при отсутствии клинических стигматов синдрома Тернера. В целом, у большинства детей с низким ростом будет конституциональная задержка роста и полового созревания или семейный невысокий рост, и немногим потребуется направление к узкому специалисту.
Просмотр / печать таблицы
Таблица 4Результаты аномального роста, указывающие на необходимость направления
| Рост: рост ниже 3-го процентиля или выше 95-го процентиля для роста |
| Скорость роста: сниженная или ускоренная скорость роста в зависимости от возраста (см. Таблицу 1 для нормальных скоростей роста) |
| Генетический потенциал: прогнозируемый рост отличается от среднего роста родителей более чем на 5 см (2 дюйма) |
| Множественный синдром или дисморфизм особенности: аномальные лица, дефекты средней линии, диспропорции тела |
| Возраст костей: опережающий или замедленный более чем на два стандартных отклонения |
Результаты аномального роста, указывающие на необходимость направления
| Рост: рост ниже 3-го процентиля или выше 95-го процентиля для роста |
| Скорость роста: сниженная или ускоренная скорость роста в зависимости от возраста (см. Таблицу 1 для нормальных скоростей роста) |
| Генетический потенциал: прогнозируемый рост отличается от среднего роста родителей более чем на 5 см (2 дюйма) |
| Множественные синдромные или дисморфические признаки: аномальные лица, дефекты средней линии, диспропорции тела |
| Костный возраст: более поздний или более поздний срок более чем на два стандартных отклонения |