|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Повышение лейкоцитов в крови у ребенка причины нормапричины повышенного уровня лейкоцитов, у новорожденного, у грудничкаУровень лейкоцитов, определяемый при клиническом анализе крови ребенка, показывает состояние иммунной системы детей. Его повышение, называемое лейкоцитозом, помогает диагностировать разные заболевания, поэтому родителям стоит знать, какие проблемы со здоровьем ребенка могут вызвать лейкоцитоз и что предпринять, если анализ крови дочки или сына показал завышенное число белых клеток крови. Какой уровень лейкоцитов считают повышеннымВ норме максимальный уровень лейкоцитов наблюдается у новорожденных, а затем он постепенно понижается. Верхней границей нормального показателя в разном возрасте считают: Если результат в бланке анализа ребенка превышает такие цифры, это считают лейкоцитозом. Такое повышение является поводом для дополнительного обследования с целью выявить причину более высокого числа белых телец, а также их соотношения, называемого лейкоцитарной формулой. Причины повышенного уровня лейкоцитовБелые кровяные клетки могут быть повышенными как при заболеваниях, так и у здоровых детей, на которых воздействовали некоторые факторы. В большинстве случаев повышение лейкоцитов при заболевании обусловлено активизацией иммунной системы ребенка, что зачастую происходит при инфекциях, аутоиммунных процессах, травмах и других проблемах. Подробнее о причинах повышенного уровня лейкоцитов в крови у малыша расскажет Доктор Евгений Комаровский: Физиологический лейкоцитозНеопасное повышение числа белых клеток крови наблюдается:
Если на ребенка повлиял любой из этих факторов, ничего предпринимать не нужно, поскольку лейкоциты вернутся в норму самостоятельно через несколько часов. Их воздействие важно учитывать, когда проводится забор крови для общего анализа. Заболевания, при которых лейкоциты повышеныЕсли анализ крови был сделан по правилам, повышение лейкоцитов будет указывать на патологический процесс в организме ребенка. Показатель выше нормы характерен для таких патологий:
Также повышенный уровень лейкоцитов выявляют у деток, которые перенесли операцию. Пока ребенок восстанавливается, лейкоциты в его крови будут повышенными. Изменения лейкоцитарной формулыВрачи оценивают не только общее количество лейкоцитов и его повышение, но также и соотношение разных форм белых клеток крови, поскольку лейкоцитоз указывает на инфекцию, но без оценки лейкоцитарной формулы нельзя понять, о какой именно инфекции идет речь. На это делает акцент и популярный врач Комаровский. К примеру, если эозинофилы и лейкоциты повышены у ребенка (такой результат анализа называют эозинофилией), это подскажет врачу, что нужно искать аллергию и обследовать малыша на наличие глистов. В ситуации, когда моноциты и лейкоциты повышены у ребенка (это называют моноцитозом), в первую очередь нужно исключить мононуклеоз.
Наиболее частыми причинами повышения числа отдельных форм лейкоцитов являются: СимптомыКогда лейкоциты у ребенка повышены, это нередко проявляется:
Что делатьЕсли в крови ребенка определили лейкоциты выше нормы, это не остается без внимания врача и требует более детального обследования, особенно при наличии каких-либо жалоб. Сам по себе лейкоцитоз не является заболеванием, а лишь выступает одним из признаков того, что в организме малыша имеется воспалительный процесс.
Как сдавать анализ крови, чтобы показатель был достовернымЧтобы число белых кровяных клеток отвечало реальной картине, ребенок перед сдачей анализа не должен принимать пищу. Если речь о грудничке, то после кормления должно пройти минимум 2 часа. Из напитков ребенку следует давать лишь питьевую воду, так как она не влияет на показатели крови. Важно также исключить физическую нагрузку и переживания. Если анализ сдается в поликлинике, с ребенком туда следует прийти заблаговременно, дав малышу 10-15 минут отдохнуть в коридоре. Также перед забором крови нужно успокоить ребенка, чтобы он не боялся манипуляции, и это не сказалось на уровне лейкоцитов. Подробнее об общем анализе крови смотрите в передаче доктора Комаровского. Сдали кровь на исследование — повышены лейкоциты у ребенка, причиныДетям часто приходится сдавать кровь на анализ. Это делается во время плановых осмотров или при болезни. Значение одного из основных показателей, лейкоцитов, может многое рассказать о состоянии ребенка. Чтобы понимать, почему они отклоняются от нормы, нужно знать основные функции «белых» кровяных телец.  Ребенок Понятие лейкоцитовЛейкоциты – «белые» клетки крови, находящиеся на страже иммунитета. Основная их задача – обнаружить вредоносные бактерии, вирусы и обезвредить их. Также они реагируют на инородные тела, шлаки. Несмотря на определение, лейкоциты при ближайшем рассмотрении в микроскоп розово-фиолетовые. Они активно двигаются по организму, обнаруживая и идентифицируя опасные тела. Лейкоциты свободно перемещаются сквозь стенки капилляров, чтобы добраться до патогенных частиц. Обратите внимание! «Белые» кровяные тельца стремятся в места скопления опасных вирусов и бактерий, они уничтожают их вместе с зараженными клетками. В результате образуется гной, это и есть лейкоциты, выполнявшие свою работу. Виды и функции лейкоцитовВыделяют следующие виды лейкоцитов:
 Лейкоциты под микроскопом Лейкоцитарная формулаЛейкоцитарная формула характеризует значения всех видов лейкоцитов. При этом определяют не только их абсолютные значения. Важно, сколько процентов занимает каждый вид в общем объеме кровяных телец. Нормальные значения у ребенкаНормальные значения у ребенка зависят от его возраста. Так показатели на первый день жизни и через месяц сильно отличаются. Нормальные значения лейкоцитов у ребенка до года
Изменение показателей позволяет оценить процессы, происходящие в организме, определить наличие вирусной или бактериальной инфекции. Существует такое понятие, как сдвиг лейкоцитарной формулы:
В любом случае только результаты анализов не представляют полную картину о состоянии ребенка. После осмотра, в частности, изучения горла, ощупывания лимфоузлов и беседы с родителями врач назначает дополнительные исследования, чтобы поставить точный диагноз и назначить лечение. Обычно в первую очередь направляют на общий анализ мочи, чтобы исключить инфекцию мочевыводящих путей и проконтролировать работу почек.  Прием врача Обратите внимание! Расшифровать результаты анализов может только специалист, который понимает, что могло увеличить и уменьшить основные показатели. Он сразу определит, идет ли речь об опасном заболевании или волноваться не стоит. Диагностика лейкоцитозаПри лейкоцитозе количество «белых» кровяных телец возрастает, по сравнению с их нормальным значением. Повышение может быть незначительным или сильным. Так, уровень лейкоцитов растет после еды или во время нагрузок. Это физиологические процессы, опасности они не несут. Через небольшой промежуток времени показатели приходят в норму. Если подобный рост рассматривается как патологическая реакция организма, речь идет о воспалительном процессе. Известный педиатр Комаровский признает необходимость общего анализа крови. Он, в первую очередь, позволяет определить природу заболевания, бактериальную или вирусную. Это является основой для последующего лечения. Если организм атакуют бактерии, то без антибиотиков справиться будет тяжело, на вирусы же они не действуют. Поэтому их назначение не имеет смысла, так же, как и применение противовирусных препаратов. Иммунитет к ним обычно вырабатывается на 6-7 день, и организм сам справляется. Если этого не происходит, и болезнь развивается, скорее всего, присоединилась бактерия. Возможные симптомы у ребенкаКогда лейкоциты повышены у ребенка, это указывает не только на то, что он болен, но и на то, что иммунная система активна. Защитные силы организма начали борьбу с патогенными микроорганизмами. На лейкоцитоз у ребенка могут указывать следующие симптомы:
Грудной ребенок не сможет рассказать о своем самочувствии, родителям лишь приходится догадываться о существующих проблемах. Насторожить должно то, что поведение малыша изменилось, он стал не таким, как раньше. Когда такое происходит один раз, а затем малыш снова становится собой, то беспокоиться не стоит. Если состояние затягивается, поведение и самочувствие ухудшаются, то необходимо обратиться к педиатру.  Расстроенный ребенок Нужно помнить! У грудничка нормальной считается температура до 37,5°. При этом он спокоен и активен, никаких неприятных симптомов не наблюдается. Зачастую это связано с некомфортными условиями в помещении и слишком теплой одеждой. Если температура выше, и малыш начинает капризничать, стоит проконсультировать с врачом. Как правильно сдавать кровьСдавать кровь нужно натощак: как минимум два часа до процедуры малыш не должен есть. Иначе это не только повлияет на результаты исследования, но может испортить сам материал – кровь младенца может свернуться, тогда забор придется повторить в другой день. Утром можно предложить ребенку только воду, в небольшом объеме. Лучше взять перекус с собой и сразу после процедуры обрадовать младенца. Обратите внимание! Когда нет возможности сдать кровь натощак, то при повторном анализе нужно провести его в то же время и лучше не менять лабораторию. Главное – создать одинаковые условия, чтобы отследить изменение показателей. Лучше осуществить процедуру с первого раза, чтобы малыш не испытывал лишний стресс, который также может повлиять на результаты анализов. Сильные эмоции, как и физическая нагрузка, приводят к росту лейкоцитов. Если ребенок проходит медикаментозную терапию, то нужно предупредить об этом врача. Он определит, повлияет ли это на результат, или посоветует перенести прием лекарства на время после взятия анализа. Чем меньше ребенок, тем сложнее ему объяснить значимость процедуры, поэтому придется его отвлекать. У плачущего младенца кровь взять намного сложнее, он вырывает и сжимает ручки, поэтому приходится добывать материал по капле. В результате процесс затягивается, у малыша от страха может начаться истерика. Если младенец замерз, то нужно согреть его руки, чтобы ускорить процесс забора крови.  Забор крови Нужно с самого детства объяснять детям, куда они идут и зачем. Нельзя пугать младенцев врачами и белыми халатами, они должны понимать, что люди работают для их блага, их задача – помогать и лечить. О чем свидетельствует повышение лейкоцитовЕсли в крови у ребенка повышены лейкоциты, значит, организм обнаружил угрозу и принялся с ней бороться. Возможно, он справится самостоятельно, но часто нужно обращаться к медикаментозной терапии, чтобы избавиться от воспаления и нормализовать состояние ребенка. По показателям врач определит, что стало причиной лейкоцитоза в крови у ребенка:
Когда повышены лейкоциты у ребенка, обязательно необходимо смотреть на другие показатели. Нужно связать их, чтобы перед глазами предстала точная картина, это сможет сделать только врач. Профилактические мерыПрофилактические меры должны быть направлены на восстановление и укрепление пониженного иммунитета ребенка. К ним относятся:
 Купание Чтобы контролировать состояние ребенка, нужно своевременно приходить на плановые осмотры к педиатру, сдавать необходимые анализы. Если у карапуза обнаружены повышенные лейкоциты, и назначено лечение, то можно провести повторное обследование через 10-14 дней. Если понизить показатели не удалось, то необходимо менять тактику лечения, опираясь на новые результаты. Лейкоциты в крови у ребенка повышаются, когда иммунитет начинает активно работать. Он борется с воспалением, уничтожая патогенные организмы и частицы. Его действий не всегда бывает достаточно, чтобы малыш выздоровел. Общий анализ крови подскажет, как помочь иммунитету и не навредить ребенку. ВидеоПовышенные лейкоциты в крови у ребенка: причины и лечениеПричинами такого нарушения являются как патологические, так и физиологические факторы. Во втором случае отклонение от нормы может быть вызвано влиянием стресса, потреблением пищи или банальным приемом ванны. Повышение лейкоцитов в крови детей имеет собственную клиническую картину, которая совмещает в себе усталость и головокружения, выделение большого количества пота и проблемы со сном, снижение аппетита и повышение температуры. Обнаружить такое отклонение можно по результатам общеклинического анализа крови. Однако для выявления провокатора необходимо комплексное лабораторно-инструментальное обследование организма. Если лейкоциты повышены у ребенка, то эта проблема может быть скорректирована консервативными методами, а именно: приемом лекарств, диетотерапией и применением рецептов народной медицины. В норме могут быть повышенные лейкоциты у новорожденного, во всех остальных случаях это выступает в качестве тревожного признака. Допустимые показатели будут отличаться в зависимости от возрастной категории, при этом половая принадлежность не является решающим фактором.
Если результат общего анализа крови превышает такие значения, то клиницисты говорят про лейкоцитоз. Как было указано выше, причины высокого содержания лейкоцитов в крови у ребенка могут быть связаны с протеканием какого-либо недуга, но также довольно часто провоцируется это физиологическими факторами. Первая категория источников представлена:
Несмотря на то что такая ситуация, при которой лейкоциты повышены у новорожденных считается вполне нормальным явлением, спровоцировать такое состояние могут:
Лейкоциты в крови у новорожденного и детей старшего возраста также могут повышаться на фоне:
Если на повышенные лейкоциты у малыша повлиял один из таких факторов, то специфического лечения не требуется. Такое состояние, как лейкоцитоз, в зависимости от этиологического фактора бывает:
Повышенные лейкоциты в крови у ребенка имеют собственную клиническую картину. Стоит отметить, что симптомы, выражающиеся при таком расстройстве, неспецифичны и не могут с точностью указать на протекание именно такого нарушения. Помимо этого, внешние проявления, свойственные такому состоянию, могут остаться незамеченными, поскольку зачастую на первый план выходит симптоматика базового недуга. Очень сложно определить возрастание количества белых кровяных телец в крови у грудничка. Это обуславливается тем, что младенцы не могут словами описать свое состояние и ощущения. Симптомы, развивающиеся на фоне того, что повысились лейкоциты у ребенка, включают в себя:
Такие внешние проявления являются общими для всех возрастных категорий. Единственным отличием может выступать интенсивность выраженности симптоматики. Выявить лейкоцитоз поможет общий анализ крови. Для этого исследования понадобится биологический материал, взятый из пальца, реже из вены. Чтобы врач-гематолог, в компетенции которого находится расшифровка результатов, получил наиболее достоверную информацию, пациентам необходимо сдавать главную биологическую жидкость натощак – после последнего приема пищи должно пройти не менее 8 часов. Другой подготовки от детей не требуется. Поскольку все компоненты крови взаимосвязаны между собой, то помимо сдвига лейкоцитарной массы могут развиваться иные нарушения, например, будут понижены или повышены лимфоциты, базофилы, нейтрофилы, моноциты и эозинофилы. Нередко ускоряется СОЭ и лейкоциты выше нормы. Тем не менее данных указанного диагностического лабораторного теста будет недостаточно для выявления причин, на фоне которых повышаются лейкоциты. Для выявления этиологического фактора потребуется комплексное обследование организма. Прежде всего, необходимо осуществление мероприятий, проводимых непосредственно клиницистом, например:
В качестве дополнительных мер диагностики могут выступать специфические лабораторные тесты (общий анализ мочи или микроскопия каловых масс, а также бактериальный посев крови), инструментальные процедуры (ультрасонография, рентгенография, КТ, МРТ) и консультации специалистов из других сфер медицины. Программа сопутствующей диагностики будет сугубо индивидуальной. Ультрасонография Если в процессе диагностирования подтвердилось, что у ребенка возросло содержание лейкоцитов, то в первую очередь начинают лечение основной патологии. Тактика терапии подбирается лично для каждого больного и может быть:
Снизить уровень белых кровяных телец помогут следующие медикаменты:
Дозировка и длительность приема лекарства может быть установлена лечащим врачом. Быстро нормализовать содержание лейкоцитов помогут рецепты народной медицины, но их можно использовать только после одобрения клинициста. Самыми эффективными в таком случае считаются:
Помимо этого, рекомендуется соблюдать некоторые правила питания:
Необходимо помнить, что это лишь основные правила лечения. Чтобы избежать развития такой проблемы, как лейкоцитоз, родителям необходимо постоянно контролировать выполнение нескольких общих, простых рекомендаций. Правила профилактики включают в себя:
Прогноз повышенных лейкоцитов напрямую диктуется основным этиологическим фактором. В любом случае родителям стоит учитывать, что полный отказ от врачебной помощи и самостоятельные попытки избавиться от такой проблемы приведут к формированию осложнений базового недуга, что может представлять опасность для жизни ребенка. Сохранить в закладки:Лейкоцитоз у новорожденных : причины, симптомы, диагностика, лечениеЛечение лейкоцитоза у новорожденных не проводится по причине того, что превышение нормы показателей лейкоцитов не является самостоятельной болезнью. Лечение лейкоцитоза – это скорее лечение первопричины, которая провоцирует сдвиг в лейкограмме. Терапевтические назначения напрямую связаны с видом патологии, заболевания и его этиологии, зависит от состояния ребенка на момент рождения и выявления патологического процесса, и с другими факторами. Воспалительные процессы в разных формах и стадиях лечатся специфическими препаратами, которые не несут побочных действий, инфекции купируются группой антибиотиков последнего поколения, преходящий физиологический лейкоцитоз в принципе не подлежит лечению и не требует каких-либо медицинских процедур. Немного подробнее о лечении лейкоцитоза у новорожденных в зависимости от вида и выявленного состояния, заболевания:
В более серьезных ситуациях, когда есть угроза здоровью и жизни младенца могут быть назначены – цитостатики (химиотерапия), лейкофорез, плазмофорез и другие процедуры, связанные с заболеваниями крови и кроветворящих органов. ЛекарстваЛекарства, которые могут быть назначены для снижения уровня лейкоцитов, выбираются с учетом выявленного заболевания, психометрических параметров младенца и тяжести состояния его здоровья. Следует помнить, что иммунная система новорожденного только формируется и еще не способна функционировать как полноценная защита, в том числе и от медикаментозного отравления. Поэтому лекарства для младенцев подбираются очень осторожно и только в случаях, когда перед врачом стоит выбор - дать возможность развиться и работать иммунитету, или же сохранить здоровье и жизнь в целом. Также следует помнить, что почти вся группа антибиотиков способна угнетать специфическое звено иммунитета и подавлять неспецифическое сопротивление (резистентность) к инфекционным возбудителям. Эта информация особенно важна в терапии новорожденных, так как их защитная система несовершенна и обладает низким уровнем сопротивляемости. Рассмотрим некоторые виды лекарств, показания к их назначению, дозировки и возможные последствия их приема.
Характеристики лекарств, которые потенциально могут использоваться в лечении воспалений, инфекций у новорожденных:
Цефалоспорины 2 поколения для новорожденных противопоказаны и не назначаются в отличие от цефтриаксона, который относится уже к третьему поколению этой категории. Клафоран, цефтриаксон способны купировать штаммы стафилококка золотистого, эпидермальные инфекции, менингококка. Чаще всего эту группу препаратов назначают как дополнение к пенициллиновой группе, спустя 7 дней после первичной терапии как стабилизационное мероприятие. Наиболее результативна подобная методика при выявлении генерализованного инфекционного воспаления, менингита бактериальной этиологии. Дозировка: новорожденные до 14-го дня жизни – один раз в сутки в дозе, не превышающей 20-50 мг/кг массы малыша. Продолжительность курса, как правило, не превышает 7 дней. Возможные побочные реакции – высыпания аллергического характера, повышение температуры тела, полиморфная эритема, диарея, рвота. Довольно часто организм младенца реагирует на антибиотики такого ряда лейкоцитозом, что считается нормальным показателем сопротивляемости иммунитета.
ВитаминыВитамины в терапии новорожденных почти не используются, особенно, если речь идет о лейкоцитозе. Если малыш рождается без видимых отклонений в развитии, без патологий и получает грудное молоко, дополнительные витамины ему не требуются. Весь комплекс витаминов и микровеществ он получает из материнского молока либо искусственных молочных смесей. Исключением может быть дефицит холикальциферола (витамина Д), его недостаток чреват рахитом, хрупкостью и уязвимостью костно-мышечной системы младенца. Также новорожденный может испытывать потребность в дополнительном количестве витамина К, это случается на фоне приема антибиотиков или стероидных препаратов. Необходимая доза для новорожденных – 11-12 мкг, если филлохинона (витамина К) не хватает, ребенку грозят геморрагические кровоизлияния. Дефицит витаминов может восполняться как приемом дополнительного питания ( сухие смеси), так и с помощью рационального, сбалансированного питания матери, дающей ребенку все необходимое в виде грудного вскармливания. Витамины для новорожденного, у которого выявили лейкоцитоз:
Отметим, что в природе не существует витаминов, которые способны снизить или повысить уровень лейкоцитов в крови младенца. Если врач диагностирует авитаминоз у новорожденного, это скорее свидетельствует о дефиците витаминов у матери, в том числе в грудном молоке. Следовательно, принимать витаминные препараты нужно кормящей женщине, конкретную дозировку, режим приема назначает лечащий гинеколог или педиатр, наблюдающий за развитием новорожденного. Физиотерапевтическое лечениеФизиотерапевтическое лечение новорожденных, у которых определен лейкоцитоз, обычно не назначается. Это объяснимо свойствами процедур, аппаратуры, которые не оказывают влияния на уровень лейкоцитов. В педиатрии физиотерапия считается довольно популярным методом поддерживающей терапии. Такие процедуры практически не имеют побочного действия, безопасны, результативны при их грамотном назначении. Целевое воздействие на системы и органы малыша могут быть хорошим, общеукрепляющим приемом, позволяющим восстановить здоровье младенца после заболевания. Тем не менее, при лейкоцитозе физиотерапевтическое лечение не используется по причине таких противопоказаний:
Физиотерапевтическое лечение как общеукрепляющие процедуры часто назначаются недоношенным детям в стадии их адаптации, когда масса тела находится уже в пределах нормы, организм стремится к восстановлению. Правила физиотерапевтических процедур для новорожденных:
Показания для физиотерапевтического лечения новорожденных определяет врач-акушер, учитывая анамнез, анатомические и физиологические показатели, уровень нервной возбудимости, наличие возможных отклонений от норм, в том числе в формуле крови. Что может быть назначено малышу в качестве физиотерапии?
Народное лечениеНародное лечение и статус новорожденного в принципе не должны рассматриваться вместе в рамках серьезного обсуждения. Особенно, если речь идет о новорожденном младенце, у которого определены повышенные лейкоциты. Изменения состава крови в принципе не являются болезнью, которую нужно лечить, в том числе и народными методами. Это диагностический критерий, один из многих, указывающий как на физиологический, временный фактор, так и возможное заболевание. Тем не менее, встречаются «любопытные» мамы, продолжающие экспериментировать и применять всевозможное народное лечение к своему малышу. Поэтому стоит еще раз напомнить, что такой лейкоцитоз, как он проявляется, о чем говорит и можно ли его устранить с помощью народных методов и рецептов. Повышенные лейкоциты – это прежде всего признак защитных функций организма, ответ на различные, дискомфортные для малыша, факторы. Лейкоцитоз может быть временным, таким, который считается физиологически допустимым и патологическим.
Если лейкоцитоз у новорожденных обусловлен инфекцией, воспалением, другими серьезными болезнями, лечение первопричины назначает врач. Это правило в отношении терапии новорожденных младенцев должно быть незыблемым. Ни советы подруг, знакомых, родителей, ни, тем более, рекомендации из сети Internet, не могут считаться приемлемыми в качестве терапии малыша. Народное лечение может применяться только с разрешения врача-акушера и чаще всего это может быть наружный способ применения фитотерапии. Например, купания в отваре трав, примочки, обтирания салфеткой, смоченной в травяном настое. Внутреннее применение фитосредств ограничивается питьем укропной воды при повышенном метеоризме. Пожалуй, это все, что можно применять как народное лечение для новорожденного ребенка. Что касается лейкоцитоза, его невозможно устранить или нейтрализовать с помощью фитолечения, более того, бесконтрольное применение таких способов может навредить малышу. Взрослые пациенты, у которых повышены лейкоциты в анализе крови, могут пробовать дополнительные к базовой терапии средства, в том числе из категории «народное лечение». Рецепты:
Помочь справиться с негативными факторами, вызывающими лейкоцитоз у новорожденных, может либо устранение причины физиологического характера (пищевой режим, полноценное питание, комфортная окружающая среда, тепло), либо медикаментозное лечение. Также укрепить защитные функции иммунитета ребенка может кормление материнским молоком. В нем находится достаточно веществ, способствующих нормальному формированию органов, тканей, желудочно-кишечного тракта, включая клеточное и гуморальное звено иммунной системы. [56], [57], [58], [59], [60], [61], [62], [63], [64], [65] Лечение травамиЛечение травами ребенка в возрасте от рождения до полугода (вплоть до 1 года) чаще всего не используется. Исключением может быть наружное применение травяных отваров, настоев (купание), компрессы, реже – питье специального отвара семян укропа при избыточном газообразовании. При лейкоцитозе лечение травами не применяется, однако, нужно учитывать влияние состава грудного молока на защитные функции организма младенца. То есть, кормящая мама может попробовать добавить в рацион фитосредство, если это действительно улучшит качество молока. Следовательно, лечение травами матери косвенно может воздействовать на состояние здоровья новорожденного. Рецепты, которые входят в категорию «лечение травами», следует внимательно изучать и проверять, лучше в сотрудничестве с лечащим врачом- акушером. Нельзя забывать, что миф о безопасности траволечения – это действительно миф. Существует немало растений, способных нанести вред организму, в том числе довольно серьезный. Рассмотрим несколько способов фитолечения, применения растительных настоев, отваров:
Кормящей маме перед приемом отвара березовых листьев и почек необходимо проконсультироваться с педиатром и своим гинекологом. Березовые почки – это довольно сильное средство, поэтому назначение дозы, режима приема отвара все же следует доверить доктору. ГомеопатияГомеопатия с одной стороны считается популярным и безопасным методом, с другой - до сих пор малоизученным и не общепринятым способом традиционного лечения. Гомеопатия и лейкоцитоз – это сочетание, которое редко встречается в практике педиатров-неонатологов. Возможно, это объяснимо тем, что гомеопатические препараты чаще назначаются детям более старшего возраста. Что касается новорожденных, то им дают шанс справиться с повышенным уровнем лейкоцитов самостоятельно, с помощью формирующейся иммунной системы. Тем не менее, врачи-гомеопаты утверждают, что их лекарственные формы эффективны в лечении многих заболеваний, в том числе болезней новорожденных младенцев. Подбор гомеопатии для грудных малышей – дело серьезное, требующее детальной информации о самом ребенке, а также и о его родителях. Главным принципом для гомеопата традиционно является правило - минимальная доза и максимально быстрый эффект. Опытный врач обязательно расспросит маму и отца о состоянии их здоровья, затем обо всех особенностях младенца, о его анатомо-физиологических параметрах. Также необходим и визуальный осмотр новорожденного для конкретизации выбора препарата, дозы и курса лечения. Какие проблемы новорожденного может решить гомеопатия?
Гомеопатия в лечении провоцирующих лейкоцитоз заболеваний – это ответственность, знания и практический опыт врача-акушера. Самостоятельное применение гомеопатических лекарственных средств недопустимо так же, как и самолечение другими медикаментами, особенно, если речь идет о здоровье новорожденного малыша. Повышенные лейкоциты в крови у ребенка: причины, анализ, расшифровка результатовСодержание лейкоцитов в крови является наиболее значимым исследованием при любом заболевании у ребенка. Лейкоцитоз (повышенное количество форменных клеток) иногда носит физиологический характер, в других случаях – показатель болезни. Норма Уровень содержания лейкоцитов зависит от возраста ребенка. В крови новорожденного они повышены всегда, но это является нормой. В подростковом возрасте верхняя граница клеток крови достигает уровня взрослого человека. Верхняя граница нормы для разных возрастных групп:
Превышение нормируемых показателей у детей должно насторожить родителей. ПричиныЕсли по результатам исследований обнаружены повышенные лейкоциты в крови у ребенка, что это значит? Как правило, это связано с мобилизацией иммунной системы, что характерно при инфекционных заболеваниях, травмах, аутоиммунных процессах. Вместе с тем, определен ряд факторов, при которых число белых кровяных телец у здоровых детей завышено. ФизиологическиеПовышение лейкоцитов у детей наблюдается:
Лечить это состояния не требуется, показатели крови через 2-3 часа приходят в норму. Для исключения патологии следует через 3-4 дня провести повторный анализ. Если содержание лейкоцитов в крови ребенка не снизилось до нормы – это свидетельствует о заболевании. Патологический лейкоцитоз Повышение лейкоцитов возможно при нарушении их образования в органах кроветворения и изменении их количества и качества. Вторичный лейкоцитоз – это защитная реакция на патологические процессы, проходящие в организме. Повышение также характерно:
Лейкоцитоз также отмечается при пищевых отравлениях, во время приема некоторых лекарственных препаратов. Лейкоцитарная формулаЛейкоциты – это группа клеток, объединенная общим названием, и относятся к системе иммунитета. Форменные клетки имеют не только разное строение, но и выполняют различные функции. Например, на защиту организма ребенка при вирусной инфекции выступают лимфоциты, на борьбу с бактериями – нейтрофилы. Лейкоцитарная формула – соотношение всех лейкоцитов, выраженная в процентах, состоит из: Клинический анализ крови содержит данные о количестве белых клеток, а лейкоцитарная формула расскажет об их процентном соотношении. Высокий уровень белых кровяных телец в крови говорит о присутствии в организме инфекции, но благодаря лейкограмме можно определить ее вид:
Основные причины повышения лейкоцитов в крови у детей, таблица:
СимптомыБольшое количество лейкоцитов в периферической крови у ребенка не имеет специфических проявлений. Каждое заболевание с лейкоцитозом крови характеризуется своей симптоматикой. Вместе с тем, определен ряд общих симптомов: Основной способ выявления лейкоцитоза – это исследование крови. Анализы Для того, чтобы получить достоверные результаты необходимо придерживаться следующих правил:
Для исключения физиологического лейкоцитоза перед проведением манипуляции успокойте младенца. При обнаружении лейкоцитоза педиатр проводит визуальный осмотр ребенка, при необходимости рекомендует дополнительные исследования. Для уточнения диагноза назначает клинический анализ крови, при подозрении на онкологию – биопсию костного мозга, лимфатических узлов, селезенки. ЛечениеОсновные принципы лечения определяются течением основного заболевания, которое спровоцировало повышение белых кровяных телец. К ним относятся следующие препараты: После выздоровления малыша показатели крови приходят в норму. ПрофилактикаОсновные профилактические мероприятия направлены на:
Периодические исследование крови помогут предупредить заболевания у детей. Таблица норм лейкоцитов в крови у детей и причины их низких и повышенных значенийБелые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса. Общие сведенияОтвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя. Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования. Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии. Виды лейкоцитовВ настоящее время принято различать 5 основных групп:
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания. Норма лейкоцитов в крови у детей в таблице
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента. Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности. В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
Что это значит, если у ребенка повышены лейкоциты в крови?Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины. Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов. Расшифровка лейкоцитарной формулыИзменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией. Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг. Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток. Моноциты повышаются при:
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами. Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок. Читайте далее: Лейкоцитарная формула крови — расшифровка у взрослых и детей, нормы показателей Симптомы лейкоцитозаЛейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
Низкие лейкоциты в крови у ребенкаРодителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
Подготовка к анализуКлеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток. Подводим итогиСледует подчеркнуть, что:
Читайте далее: Лейкоциты в кале у ребенка – норма и причины повышения Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности "микробиолог". Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе "Бактериология". Лауреат всероссийского конкурса на лучшую научную работу в номинации "Биологические науки" 2017 года. Автор многих научных публикаций. Подробнее Лейкоцитов в моче: причины, симптомы и диагностика.Лейкоциты, также известные как лейкоциты, являются центральной частью иммунной системы. Они помогают защитить организм от инородных веществ, микробов и инфекционных заболеваний. Эти клетки производятся или хранятся в различных частях тела, включая тимус, селезенку, лимфатические узлы и костный мозг. Высокий уровень лейкоцитов свидетельствует о том, что организм пытается бороться с инфекцией. Лейкоциты перемещаются по всему телу, перемещаясь между органами и узлами и отслеживая любые потенциально опасные микробы или инфекции. В моче обычно обнаруживается только очень низкий уровень лейкоцитов, если таковые имеются. Высокое содержание лейкоцитов в моче может указывать на инфекцию или другие воспалительные заболевания. В этой статье будут рассмотрены пять наиболее распространенных причин образования лейкоцитов в моче. Лейкоциты могут появляться в моче по разным причинам. 1. Инфекции мочевого пузыряПоделиться на Pinterest Большое количество лейкоцитов в моче может указывать на наличие инфекции мочевыводящих путей.Инфекция мочевыводящих путей (ИМП) - частая причина лейкоцитов в моче. ИМП может поразить любую часть мочевыделительной системы, включая мочевой пузырь, уретру и почки. Нижние отделы мочевыводящих путей, особенно мочевой пузырь и уретра, являются частыми локализациями инфекции. ИМП обычно возникает, когда бактерии попадают в мочевыводящие пути через уретру. Затем они размножаются в мочевом пузыре. Женщины имеют более высокий риск заражения ИМП, чем мужчины. Примерно 50–60 процентов женщин в какой-то момент страдают ИМП. Если ИМП возникает в мочевом пузыре и человек не обращается за лечением, инфекция может распространиться на мочеточники и почки. Это может стать серьезным. 2. Камни в почкахБольшое количество лейкоцитов иногда может указывать на камни в почках. В моче обычно присутствует низкий уровень растворенных минералов и солей. У тех, у кого высокий уровень этих веществ в моче, могут развиться камни в почках. Симптомы включают:
Если камни в почках попадают в мочеточники, они могут нарушить отток мочи.Если происходит закупорка, могут скапливаться бактерии, и может развиться инфекция. 3. Инфекция почекКоличество лейкоцитов в моче может возрасти, если есть инфекция почек. Инфекции почек часто начинаются в нижних отделах мочевыводящих путей, но распространяются на почки. Иногда бактерии из других частей тела попадают в почки через кровоток. Вероятность развития почечной инфекции выше, если у человека:
4.Закупорка мочевыводящей системыЕсли закупорка мочевыделительной системы развивается, это может привести к:
Непроходимость может возникнуть в результате травматического повреждения. травмы, камни в почках, опухоли или другой инородный материал. 5. Задержание в мочеЗадержание в моче может вызвать ослабление мочевого пузыря, затрудняя его опорожнение. Если моча накапливается в мочевом пузыре, присутствие бактерий увеличивает риск инфекции. Это может повысить уровень лейкоцитов в моче. Это лишь некоторые из распространенных причин, но есть и другие. Следующее может также вызвать повышение уровня лейкоцитов в моче: Лейкоциты в моче вызывают разные симптомы у разных людей, но есть несколько симптомов или признаков, указывающих на то, что лейкоциты могут присутствовать в моче. Один из наиболее заметных признаков - мутная моча или моча с неприятным запахом. Другие признаки включают частое мочеиспускание, боль или жжение при мочеиспускании или наличие крови в моче. Другие симптомы включают:
Люди, заметившие что-либо из вышеперечисленного Симптомы следует обратиться к врачу для дальнейшего обследования. Общий анализ мочиАнализ мочи (общий анализ мочи) используется для проверки мочи на отклонения от нормы и может быть достаточным для выявления любых проблем. Люди, подозревающие лейкоциты в моче, предоставляют образец мочи, который их врач может проанализировать тремя способами: визуальный осмотр, тест с помощью индикаторной полоски и микроскопическое исследование.
Анализ мочи - это первый этап исследования. Другие тестыЕсли в моче присутствует кровь или другие вещества, врач может провести дополнительные тесты, чтобы определить причину проблемы. Проблема может заключаться в любом из перечисленных выше состояний или в более серьезном неинфекционном заболевании, таком как заболевание крови, аутоиммунное заболевание или рак.При необходимости врач назначит дополнительные анализы. Стерильная пиурияЛейкоциты в моче могут быть без бактериальной инфекции. Стерильная пиурия - это стойкое присутствие лейкоцитов в моче, когда лабораторное исследование не обнаруживает бактерий. Согласно The New England Journal of Medicine , 13,9 процента женщин и 2,6 процента мужчин страдают этим заболеванием. Некоторые заболевания, передаваемые половым путем, вирусные или грибковые инфекции или даже туберкулез могут вызывать стерильную пиурию. Правильный диагноз жизненно важен для определения пути лечения. Лечение лейкоцитов в моче зависит от причины и наличия инфекции. При некоторых состояниях, таких как бактериальная инфекция мочевыводящих путей, лечение антибиотиками может относительно быстро избавиться от инфекции. В случае более тяжелых инфекций или инфекций, которые трудно вылечить, может потребоваться более тщательное лечение. В некоторых случаях может потребоваться госпитализация. Изменение образа жизни может помочь уменьшить симптомы некоторых состояний, вызывающих попадание лейкоцитов в мочу. К ним относятся:
Прием парацетамола, ибупрофена или лекарств, отпускаемых по рецепту, также может помочь облегчить боль в мочевыделительной системе. .Причины, типы и другие нарушения балансаБелые кровяные тельца являются жизненно важными компонентами крови. Их роль - бороться с инфекциями, и они необходимы для здоровья и благополучия. Высокое количество лейкоцитов может указывать на то, что иммунная система работает над уничтожением инфекции. Это также может быть признаком физического или эмоционального стресса. Люди с определенным раком крови также могут иметь высокое количество лейкоцитов. Низкое количество лейкоцитов может сигнализировать о том, что травма или состояние разрушают клетки быстрее, чем они возникают, или что организм вырабатывает их слишком мало. Белые кровяные тельца составляют около 1 процента всех кровяных телец, и они необходимы для нормального функционирования иммунной системы. Лейкоциты также известны как лейкоциты. Костный мозг постоянно производит лейкоциты. Они хранятся в крови и лимфатической системе до тех пор, пока не станут необходимыми для борьбы с инфекцией или заболеванием в организме. Несколько типов белых кровяных телец выполняют разные функции. Большинство людей ежедневно производят около 100 миллиардов лейкоцитов. Обычно в каждом микролитре крови содержится от 4000 до 11000 клеток, хотя это может варьироваться в зависимости от расы. Существует несколько различных типов белых кровяных телец, каждый из которых имеет различную ответственность:
При необходимости моноциты перемещаются в другие органы, такие как селезенка, печень, легкие и костный мозг, где они превращаются в клетку, называемую макрофагом. Макрофаг отвечает за многие функции, включая удаление мертвых или поврежденных тканей, разрушение раковых клеток и регулирование иммунного ответа. Увеличение количества белых кровяных телец известно как лейкоцитоз. Обычно это происходит в ответ на следующие состояния:
Определенные респираторные заболевания, такие как коклюш или туберкулез, могут вызывать повышение уровня лейкоцитов. В некоторых случаях поражаются все лейкоциты. Однако у некоторых людей есть определенное заболевание, при котором поражается только один тип лейкоцитов. Если уровень одного конкретного типа лейкоцитов увеличивается, это может быть связано с определенным триггером.
В некоторых случаях причина увеличения количества белых кровяных телец не определяется. Это известно как идиопатический гиперэозинофильный синдром. Это может привести к серьезным осложнениям, таким как повреждение сердца, легких, печени, кожи и нервной системы. У людей, страдающих идиопатическим гиперэозинофильным синдромом, могут наблюдаться такие симптомы, как:
Если уровень лейкоцитов ниже обычного, это может быть признаком снижения иммунной активности человека. Это может произойти в результате состояний, похожих на ВИЧ или прием иммунодепрессантов. Дефицит белых кровяных телец является причиной повышенного риска инфицирования людей с заболеваниями или принимающими лекарства, подавляющие иммунную систему. Аномальное образование клеток крови также является признаком некоторых видов рака, например лейкемии и лимфомы. В костном мозге может возникать ряд состояний, известных под общим названием миелопролиферативные заболевания. Они развиваются, когда образуется слишком много незрелых клеток крови, что приводит к дисбалансу. Миелопролиферативные заболевания - это редкие состояния, которые могут стать злокачественными, а могут и не стать. Точные эффекты высокого количества лейкоцитов зависят от состояния или фактора, их вызывающего. Колебания количества клеток крови могут вообще не вызывать никаких симптомов. Заметив какие-либо симптомы, врач может использовать анализ крови для оценки количества лейкоцитов, и для определения точной причины проблемы часто могут потребоваться дополнительные тесты и исследования. Q:Всегда ли высокое количество лейкоцитов указывает на инфекцию? A:Высокое количество лейкоцитов не всегда является инфекционным, хотя это наиболее частая причина. Несколько других состояний могут привести к большему, чем обычно, количеству белых кровяных телец. Стрессовая реакция может вызвать повышенное число, а некоторые лекарства, особенно стероиды, могут приводить к более высокому числу. С другой стороны, некоторые виды рака, такие как лейкемия, также могут содержать много белых кровяных телец. Врач должен оценить количество лейкоцитов выше нормы. Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет. Прочтите статью на испанском языке. .крови | Определение, состав и функции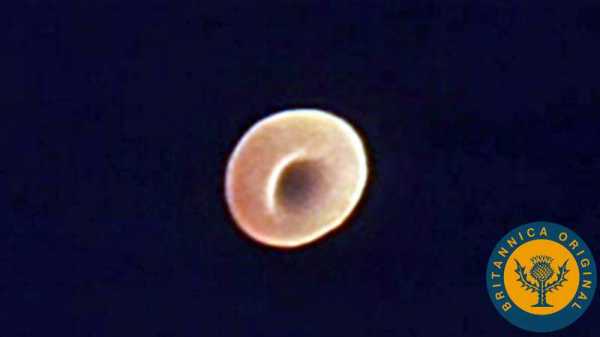 Путешествуйте вместе с эритроцитом, поскольку он переносит кислород и углекислый газ через сердце, легкие и ткани тела Путешествуйте вместе с эритроцитом, поскольку он переносит кислород и углекислый газ через сердце, легкие и ткани тела По цепи сердечно-сосудистой системы красные кровяные тельца переносят кислород из легких в ткани тела и переносят углекислый газ из тканей тела обратно в легкие. Encyclopædia Britannica, Inc. См. Все видео по этой статьеКровь , жидкость, которая переносит кислород и питательные вещества к клеткам и уносит углекислый газ и другие отходы.Технически кровь - это транспортная жидкость, перекачиваемая сердцем (или аналогичной структурой) ко всем частям тела, после чего она возвращается в сердце, чтобы повторить процесс. Кровь - это одновременно ткань и жидкость. Это ткань, потому что это набор похожих специализированных клеток, которые выполняют определенные функции. Эти клетки взвешены в жидком матриксе (плазме), что делает кровь жидкостью. Если кровоток прекратится, смерть наступит в течение нескольких минут из-за воздействия неблагоприятной окружающей среды на высокочувствительные клетки.  Британская викторина Кровь: факт или вымысел? Эта специализированная жидкость оживляет человеческий организм, но что вы действительно знаете о крови? От клеток крови до групп крови - погрузитесь в этот тест с зубами вампира. 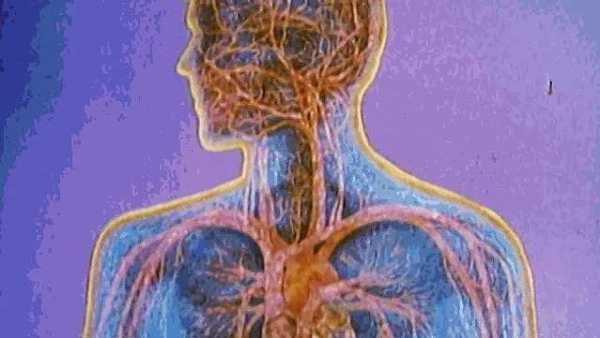 Наблюдайте, как красные кровяные тельца перемещаются от сердца к легким и другим тканям тела для обмена кислорода и углекислого газа Наблюдайте, как красные кровяные тельца перемещаются от сердца к легким и другим тканям тела для обмена кислорода и углекислого газа По контуру сердечно-сосудистой системы красные кровяные тельца транспортируют кислород от легких к тканям тела и транспортируют углерод диоксид из тканей тела в легкие. Encyclopædia Britannica, Inc. Посмотреть все видео для этой статьиПостоянство состава крови стало возможным благодаря циркуляции, которая передает кровь через органы, регулирующие концентрацию ее компонентов. В легких кровь поглощает кислород и выделяет углекислый газ, переносимый тканями. Почки выводят лишнюю воду и растворенные продукты жизнедеятельности. Питательные вещества, получаемые с пищей, попадают в кровоток после всасывания в желудочно-кишечном тракте.Железы эндокринной системы выделяют свои секреты в кровь, которая переносит эти гормоны в ткани, в которых они проявляют свое действие. Многие вещества рециркулируются через кровь; например, железо, высвобождающееся во время разрушения старых эритроцитов, переносится плазмой к участкам производства новых эритроцитов, где оно повторно используется. Каждый из многочисленных компонентов крови поддерживается в соответствующих пределах концентрации с помощью эффективного регулирующего механизма. Во многих случаях действуют системы управления с обратной связью; таким образом, снижение уровня сахара в крови (глюкозы) приводит к ускоренному высвобождению глюкозы в кровь, так что потенциально опасное истощение глюкозы не происходит. Одноклеточные организмы, примитивные многоклеточные животные и ранние эмбрионы высших форм жизни лишены кровеносной системы. Из-за своего небольшого размера эти организмы могут поглощать кислород и питательные вещества и могут сбрасывать отходы непосредственно в окружающую среду путем простой диффузии. Губки и кишечнополостные (например, медузы и гидры) также не имеют кровеносной системы; Средства для транспортировки пищевых продуктов и кислорода ко всем клеткам этих более крупных многоклеточных животных обеспечиваются водой, морской или пресной, прокачиваемой через пространства внутри организмов.У более крупных и сложных животных транспортировка достаточного количества кислорода и других веществ требует определенного типа кровообращения. У большинства таких животных кровь проходит через дыхательную обменную мембрану, которая находится в жабрах, легких или даже коже. Там кровь поглощает кислород и выделяет углекислый газ. Клеточный состав крови варьируется от группы к группе в животном мире. У большинства беспозвоночных есть различные крупные клетки крови, способные к амебовидному движению.Некоторые из них помогают транспортировать вещества; другие способны окружать и переваривать инородные частицы или мусор (фагоцитоз). Однако по сравнению с кровью позвоночных в крови беспозвоночных относительно мало клеток. Среди позвоночных есть несколько классов амебоидных клеток (лейкоцитов или лейкоцитов) и клеток, которые помогают остановить кровотечение (тромбоциты или тромбоциты). Сэкономьте 30% на подписке Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасПотребность в кислороде играет важную роль в определении как состава крови, так и архитектуры кровеносной системы.У некоторых простых животных, включая мелких червей и моллюсков, переносимый кислород просто растворяется в плазме. Более крупные и сложные животные, которые нуждаются в большем количестве кислорода, имеют пигменты, способные переносить относительно большие количества кислорода. Красный пигмент гемоглобин, содержащий железо, встречается у всех позвоночных и некоторых беспозвоночных. Почти у всех позвоночных, включая человека, гемоглобин содержится исключительно в эритроцитах (эритроцитах). Эритроциты низших позвоночных (например,g., птицы) имеют ядро, тогда как у эритроцитов млекопитающих ядро отсутствует. У млекопитающих размер красных клеток заметно различается; у козла гораздо меньше, чем у людей, но коза компенсирует это за счет того, что на единицу объема крови приходится гораздо больше эритроцитов. Концентрация гемоглобина внутри красных клеток мало различается у разных видов. Гемоцианин, медьсодержащий белок, химически непохожий на гемоглобин, обнаружен у некоторых ракообразных. Гемоцианин имеет синий цвет при насыщении кислородом и бесцветный при удалении кислорода.У некоторых кольчатых червей есть железосодержащий зеленый пигмент хлорокруорин, у других - железосодержащий красный пигмент гемеритрин. У многих беспозвоночных дыхательные пигменты переносятся в растворе в плазме, но у высших животных, включая всех позвоночных, пигменты заключены в клетках; если бы пигменты находились в растворе в свободном состоянии, требуемые концентрации пигментов привели бы к тому, что кровь стала бы настолько вязкой, что препятствовала бы циркуляции. В данной статье рассматриваются основные компоненты и функции крови человека.Для полного лечения группы крови см. статья группа крови. Для получения информации о системе органов, которая передает кровь ко всем органам тела, см. сердечно-сосудистая система. Для получения дополнительной информации о крови в целом и сравнении крови и лимфы различных организмов, см. Циркуляр . Компоненты кровиУ человека кровь представляет собой непрозрачную жидкость красного цвета, свободно текущую, но более плотную и вязкую, чем вода. Характерный цвет придает гемоглобин - уникальный железосодержащий белок.Гемоглобин становится ярче при насыщении кислородом (оксигемоглобин) и темнеет при удалении кислорода (дезоксигемоглобин). По этой причине частично дезоксигенированная кровь из вены темнее, чем насыщенная кислородом кровь из артерии. Красные кровяные тельца (эритроциты) составляют около 45 процентов от объема крови, а остальные клетки (белые кровяные тельца или лейкоциты, тромбоциты или тромбоциты) менее 1 процента. Жидкая часть, плазма, представляет собой прозрачную слегка липкую жидкость желтоватого цвета.После жирной еды плазма временно мутнеет. Внутри тела кровь постоянно текучая, а турбулентный поток гарантирует, что клетки и плазма довольно однородно перемешаны. 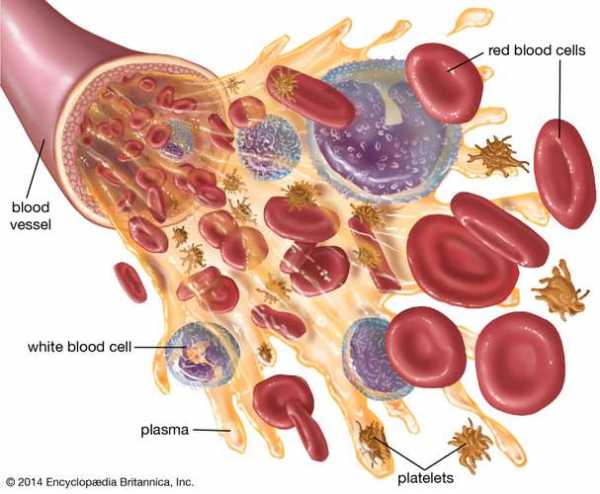 Диаграмма крови Диаграмма крови Кровь состоит из нескольких компонентов, включая эритроциты, лейкоциты, тромбоциты и плазму. Encyclopædia Britannica, Inc.Общее количество крови у людей зависит от возраста, пола, веса, типа телосложения и других факторов, но приблизительное среднее значение для взрослых составляет около 60 миллилитров на килограмм веса тела.У среднего молодого мужчины объем плазмы составляет около 35 миллилитров, а объем эритроцитов - около 30 миллилитров на килограмм веса тела. Объем крови здорового человека в течение длительного периода времени мало изменяется, хотя каждый компонент крови находится в непрерывном состоянии потока. В частности, вода быстро входит и выходит из кровотока, достигая баланса с внесосудистыми жидкостями (находящимися вне кровеносных сосудов) в течение нескольких минут. Нормальный объем крови обеспечивает такой достаточный резерв, что заметная кровопотеря хорошо переносится.Забор 500 миллилитров (примерно пинты) крови у нормальных доноров - безвредная процедура. Объем крови быстро восстанавливается после кровопотери; в течение часов объем плазмы восстанавливается за счет движения внесосудистой жидкости в кровоток. Замена эритроцитов осуществляется в течение нескольких недель. Обширная площадь капиллярной мембраны, через которую вода проходит свободно, позволила бы мгновенно потерять плазму из кровотока, если бы не белки плазмы, в частности, сывороточный альбумин.Мембраны капилляров непроницаемы для сывороточного альбумина, они имеют наименьший вес и самую высокую концентрацию белков плазмы. Осмотический эффект сывороточного альбумина удерживает жидкость в кровотоке, противодействуя гидростатическим силам, которые имеют тенденцию выталкивать жидкость наружу в ткани. .лейкоцитов в моче: что вы должны знатьМы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Что такое лейкоциты? Полный анализ клеток крови (CBC) часто включает измерение уровня лейкоцитов или лейкоцитов (WBC). Более высокий уровень лейкоцитов в кровотоке может указывать на инфекцию. Это потому, что лейкоциты являются частью иммунной системы и помогают бороться с болезнями и инфекциями. Лейкоциты также могут быть обнаружены в общем анализе мочи или анализе мочи. Высокий уровень лейкоцитов в моче также указывает на наличие инфекции. В этом случае ваше тело пытается бороться с инфекцией в мочевых путях. Обычно это мочевой пузырь или уретра, которая представляет собой трубку, по которой моча выводится из мочевого пузыря. Лейкоциты в моче также могут указывать на инфекцию почек. Инфекции или непроходимость мочевыводящих путей или мочевого пузыря могут вызвать повышенное количество лейкоцитов в моче. Инфекции могут быть более серьезными, если вы беременны, что увеличивает вероятность развития таких проблем, как инфекции мочевыводящих путей (ИМП). Если вы беременны и у вас инфекция мочевыводящих путей, важно пройти курс лечения, поскольку это может осложнить вашу беременность. Вы подвергаетесь риску развития бактериальной инфекции мочевого пузыря, если задерживаете мочу слишком долго, прежде чем освободить себя. Многократное удерживание мочи может слишком сильно растянуть мочевой пузырь. Со временем это снижает вероятность полного опорожнения мочевого пузыря, когда вы идете в туалет.Когда моча остается в мочевом пузыре, повышается вероятность увеличения числа бактерий, что может привести к инфекции мочевого пузыря. Неосложненный цистит - это еще одно название инфекции мочевыводящих путей, которая поражает мочевой пузырь у здоровых людей, которые не беременны. Камни в почках, опухоль в тазу или какой-либо другой тип закупорки мочевыводящих путей также могут вызвать появление большего количества лейкоцитов. Лейкоциты в моче не обязательно вызывают симптомы сами по себе. Если у вас есть лейкоциты в моче, ваши симптомы будут варьироваться в зависимости от состояния, которое вызывает накопление лейкоцитов в моче. Симптомы ИМП включают:
Обструкции мочевыводящие пути могут вызывать ряд симптомов в зависимости от местоположения и типа непроходимости. В большинстве случаев основным симптомом является боль в одной или обеих сторонах живота. Камни в почках могут вызывать симптомы, аналогичные ИМП, но могут также включать тошноту, рвоту и сильную боль. Женщины, как правило, подвержены большему риску инфекций мочевыводящих путей и, следовательно, у них более высокая вероятность наличия лейкоцитов в моче. У беременных женщин риск еще выше. Эти инфекции могут развиться и у мужчин. Например, увеличение простаты увеличивает риск ИМП у мужчин. Любой человек с ослабленной иммунной системой также может подвергаться более высокому риску любого типа инфекции. Если вы здоровы, у вас может быть повышенное содержание лейкоцитов в крови и моче.Нормальный диапазон в кровотоке составляет от 4500 до 11000 лейкоцитов на микролитр. Нормальный диапазон в моче ниже, чем в крови, и может составлять от 0 до 5 лейкоцитов на поле высокого увеличения (wbc / hpf). Если ваш врач подозревает, что у вас ИМП, он, скорее всего, попросит вас сдать анализ мочи. Они проверит образец мочи на:
У вас обязательно будет несколько лейкоцитов в моче, даже когда вы здоровы, но если Анализ мочи выявляет уровни выше 5 wbc / hpf, вероятно, у вас инфекция.Если обнаружены бактерии, ваш врач может провести посев мочи, чтобы диагностировать тип бактериальной инфекции, которая у вас есть. Анализ мочи также может помочь в диагностике камней в почках. Рентген или компьютерная томография могут помочь врачу увидеть камни. Ваше лечение будет зависеть от причины повышенного уровня лейкоцитов в моче. Лечение инфекций мочевыводящих путейЕсли у вас диагностирован какой-либо тип бактериальной инфекции, врач, скорее всего, посоветует вам принимать антибиотики.Если это первый раз, когда у вас ИМП, или если ИМП у вас нечасто, тогда уместен краткосрочный курс антибиотиков. Если у вас рецидивирующие ИМП, ваш врач может назначить более длительный курс антибиотиков и дальнейшее обследование, чтобы выяснить, есть ли конкретные причины для повторных инфекций. Женщинам может быть полезен прием антибиотиков после полового акта, но вы должны принимать только лекарства, отпускаемые по рецепту, в соответствии с рекомендациями врача. Помимо антибиотиков, увеличение потребления жидкости может помочь избавиться от ИМП.Питье большего количества воды может показаться непривлекательным, если мочеиспускание болезненное, но это может помочь ускорить процесс заживления. ПрепятствияЕсли препятствие, такое как опухоль или камень в почках, вызывает высокий уровень лейкоцитов, вам может потребоваться хирургическая процедура. Если у вас небольшие камни в почках, увеличьте количество выпиваемой воды, чтобы вывести их из организма. Прохождение камней часто бывает болезненным. Иногда более крупные камни разбиваются с помощью звуковых волн.Также может потребоваться операция для удаления крупных камней в почках. Если закупорка возникает из-за опухоли, варианты лечения могут также включать хирургическое вмешательство, химиотерапию или облучение. При ранней диагностике и тщательном лечении ИМП обычно проходят в короткие сроки. Камни в почках также поддаются лечению. Доброкачественные опухоли или другие новообразования в мочевыводящих путях также можно лечить, но они могут потребовать хирургического вмешательства и времени на восстановление. Раковые новообразования могут потребовать более длительного лечения, а также наблюдения за распространением рака на другие части тела. Один из самых простых способов защитить мочевыводящие пути от инфекций или камней в почках - это избегать обезвоживания. Выпивайте несколько стаканов воды в день, но поговорите со своим врачом о том, какое количество воды лучше для вас. Если вы ослаблены или у вас есть такое состояние, как сердечная недостаточность, врач может порекомендовать вам ограничить потребление жидкости. Если вы ведете активный образ жизни или беременны, вам может потребоваться пить больше воды каждый день. Употребление клюквы и клюквенного сока может снизить риск развития ИМП.Это связано с тем, что вещество, содержащееся в клюкве, может защитить ваш мочевой пузырь и затруднить прилипание определенных бактерий к мочевым путям. Подробнее: 7 лучших средств от инфекции мочевого пузыря » Сообщите своему врачу, если вы заметили что-нибудь необычное в своей моче, например ее цвет, запах или дискомфорт, который вы испытываете во время мочеиспускания. Не жди. Инфекция мочевыводящих путей, которая начинается в уретре, может распространиться на мочевой пузырь и почки, что значительно усугубляет проблему и может привести к осложнениям. .Заболевания крови: типы, симптомы и причиныЗаболевания крови - это состояния, которые влияют на способность крови правильно функционировать. Существует ряд различных типов и симптомов в зависимости от типа. Однако некоторые общие симптомы включают необъяснимую усталость и потерю веса. Большинство заболеваний крови приводят к уменьшению количества клеток, белков, тромбоцитов или питательных веществ в крови или нарушают их функцию. Большинство заболеваний крови вызываются мутациями в частях определенных генов и могут передаваться в семье. Некоторые заболевания, лекарства и факторы образа жизни также могут вызывать развитие заболеваний крови. Заболевание крови - это любое заболевание, которое влияет на одну или несколько частей крови, обычно препятствуя ее правильной работе. Многие заболевания крови получили свое название от компонента крови, на который они влияют. Следующие категории описывают заболевания крови, которые вызывают снижение компонентов крови или влияют на их функцию:
Категории заболеваний крови, которые увеличивают компоненты крови:
Лейкоциты помогают организму бороться с инфекцией.Они начинают жизнь в костном мозге и развиваются в разные типы клеток, каждая из которых имеет свое иммунное назначение. Основными типами являются:
Некоторые нарушения лейкоцитов влияют на все различные типы лейкоцитов в крови, в то время как другие нарушения включают только один или два конкретных типа.Из пяти типов лейкоцитов больше всего страдают нейтрофилы и лимфоциты. Большинство нарушений лейкоцитов представляют собой рак или пролиферативные заболевания. Пролиферативные расстройства связаны с быстрым увеличением количества лейкоцитов, циркулирующих в крови. В основном это происходит из-за инфекции, хотя иногда это может быть рак костного мозга. Лейкопения возникает из-за снижения количества циркулирующих лейкоцитов.Лейкопения обычно возникает из-за:
Существует три основных типа рака крови, которые влияют на лейкоциты, и они включают следующее: ЛимфомаЛимфома - это тип рака, который возникает, когда лимфоциты изменяются и быстро размножаются. Существует два основных типа лимфомы: лимфома Ходжкина и неходжкинская лимфома. По данным Американского онкологического общества, неходжкинская лимфома является одним из наиболее распространенных типов рака в Соединенных Штатах, составляя 4 процента всех раковых заболеваний. По оценкам, в 2018 году в США будет поставлено 74680 диагнозов. 70 процентов людей, у которых диагностирована неходжкинская лимфома, живут не менее 5 лет после постановки диагноза. Лимфома Ходжкина встречается гораздо реже, чем неходжкинская лимфома. Опять же, по данным Американского онкологического общества, около 8 500 человек в США.У С. было это заболевание в 2018 году. Из тех, у кого была диагностирована лимфома Ходжкина, 86 процентов доживут до 5 лет. ЛейкемииЛейкемии вызывают накопление аномальных лейкоцитов в костном мозге, что препятствует его способности производить эритроциты и тромбоциты. Лейкозы могут быть острыми и быстро развиваться или хроническими, постепенно развивающимися. По оценке Общества лейкемии и лимфомы, в 2018 году диагноз лейкемии поставят 60 300 человек.В период с 2007 по 2017 год около 63,7 процента американцев с диагнозом лейкемия прожили не менее 5 лет после того, как им поставили диагноз. МиеломыМиеломы включают накопление плазматических клеток в костном мозге, что препятствует развитию и функционированию других клеток крови. Наиболее распространенный тип миеломы - множественная миелома, при которой аномальные плазматические клетки накапливаются или образуют опухоль во многих местах кости или костного мозга. С 2008 по 2014 год около 50.По данным Национального института рака, 7 процентов людей с миеломой жили не менее 5 лет после постановки диагноза. В целом миеломы встречаются довольно редко. В 2018 году миеломы составляли всего 1,8 процента всех впервые выявленных случаев рака. Лечение и диагностикаВрач обычно диагностирует лейкемии, лимфомы и миеломы, используя:
Рак клеток крови, который еще не вызывает симптомов, может не потребовать лечения, кроме мониторинг.Врачи обычно лечат людей с агрессивным или активным раком крови, используя сочетание:
Анемии, при которых недостаточно эритроцитов или клетки не работают правильно, являются одними из самых распространенных заболеваний крови.По данным Американского общества гематологов, анемия поражает более 3 миллионов американцев. Наиболее распространенными типами являются:
Лечение и диагнозЕсли причина анемии не очевидна, например, травма или инфекция, или для оценки анемии, врач:
Лечение зависит от причины но обычно включает:
Общие расстройства тромбоцитов включают: ГемофилияГемофилия является генетическим заболеванием, вызванным из-за отсутствия или нарушения факторов свертывания в крови человека.Люди с гемофилией кровоточат дольше или сильнее, как внешне, так и внутренне, чем люди без этого заболевания. Гемофилия часто передается от родителей к их детям, но по оценкам Национального фонда гемофилии, примерно одна треть случаев заболевания развивается спонтанно. Гемофилия - одно из наиболее известных заболеваний крови, но оно все еще встречается довольно редко и развивается примерно у 1 из 5000 живорожденных. Болезнь фон ВиллебрандаЭто заболевание возникает, когда в организме отсутствует фактор фон Виллебранда (VWF), вещество, которое позволяет тромбоцитам слипаться и образовывать сгустки.Большинство случаев фон Виллебранда относительно легкие, и людям может потребоваться лечение только в том случае, если они травмированы или перенесли операцию. Хотя многие расстройства тромбоцитов связаны с уменьшением количества тромбоцитов в крови или их функции, некоторые состояния могут вызывать избыток тромбоцитов. Лечение и диагностикаДля диагностики и оценки состояния тромбоцитов большинство врачей проводят:
Лечение нарушений свертывания крови обычно включает замену терапия, при которой врач дает пациенту инфузии, содержащие определенные факторы свертывания крови, которых у него нет. Дополнительные методы лечения включают:
Дополнительные варианты лечения включают:
Симптомы зависят от того, какая часть крови или органов влияет, а также тяжесть и степень состояния. Однако большинство людей с серьезными заболеваниями крови, как правило, испытывают общее недомогание без видимой причины. Признаки нарушений лейкоцитов включают:
Признаки нарушений эритроцитов включают:
Признаки нарушения тромбоцитов и свертывания крови включают:
Многие заболевания крови могут влиять на другой компонент s крови, включая лейкоциты, эритроциты и плазму. Симптомы различаются в зависимости от типа заболевания крови, но большинство из них включают общее недомогание без видимой причины, необъяснимое истощение и необъяснимую потерю веса. Лечение различается в зависимости от типа и тяжести состояния, но часто включает химиотерапию или лучевую терапию. .Кровь в детском стуле: причины, симптомы и лечениеЕсли стул у ребенка красный, это не всегда означает, что у ребенка течет кровь. Некоторые красные продукты, такие как помидоры и другие волокнистые продукты, могут вызывать красные полосы или комки в стуле ребенка. Итак, обратите пристальное внимание на то, что ребенок ел совсем недавно. Если красный цвет - это кровь, к наиболее частым причинам относятся: ЗапорМладенцы с запором могут тянуть какашки. Это может вызвать испещренный кровью стул, так как фекалии вызывают крошечные разрывы в анусе.Врачи называют это трещиной заднего прохода. Большинство анальных трещин заживают самостоятельно. Однако, поскольку они вызывают открытую рану на участке, подверженном воздействию большого количества бактерий, они могут заразиться. Врач может порекомендовать антибиотики или крем для облегчения боли. У некоторых младенцев испражнение очень тяжелое или обильное, либо они длительное время не испражняются. Ребенку также может потребоваться изменение диеты, чтобы снизить риск запора. Узнайте здесь о домашних средствах от запора у детей. Кровь в грудном молокеИногда в грудном молоке содержится кровь. Это часто происходит из-за того, что у человека, кормящего грудью, есть трещины или травмы сосков. Когда это происходит, ребенок может проглотить немного крови. Это может вызвать появление слабых полосок крови в стуле ребенка или придать ему красноватый оттенок. Глотание крови для ребенка не опасно, если у человека, кормящего грудью, нет передающихся заболеваний, таких как ВИЧ или СПИД. Однако важно лечить травму соска, так как хроническое повреждение соска может нарушить грудное вскармливание и вызвать инфекции. ИнфекцииНекоторые инфекции могут вызывать кровь в стуле. У некоторых младенцев может развиться диарея при инфекции. Одна из самых опасных инфекций - некротический энтероколит. Эта инфекция чаще встречается среди недоношенных детей и детей с другими заболеваниями. Родители могут заметить, что живот ребенка опух или что ребенок не хочет есть. Поскольку некротический энтероколит может быть фатальным, врач должен обследовать всех младенцев, у которых выделяется кровавый стул или у которых есть другие факторы риска. ГеморройГеморрой - это опухшая вена снаружи или внутри заднего прохода. Когда ребенок какает, геморрой может кровоточить, вызывая красные полосы крови в стуле. Геморрой у младенцев встречается реже, чем трещины заднего прохода, поэтому взрослым следует показать ребенка врачу для постановки диагноза. Некоторые геморрой заживают естественным путем, другие требуют лечения. Обычно геморрой является признаком того, что у ребенка запор и он пытается какать. ДиареяКровавая диарея может сигнализировать о бактериальной инфекции, такой как сальмонелла или E.coli . Эти состояния часто проходят сами по себе, но они могут вызвать опасное обезвоживание у младенцев. Младенцам, страдающим кровавым поносом, требуется медицинская помощь. Пищевая аллергия и чувствительностьУ младенцев с пищевой чувствительностью или аллергией может быть кровавый стул в течение нескольких дней, недель или месяцев. Если люди часто замечают стул с оттенком крови, особенно после изменения рациона ребенка или человека, который кормит грудью, спросите врача об аллергии. Многие дети страдают аллергией на сою в смеси. Кровотечение из верхних отделов желудочно-кишечного трактаТемная кровь в стуле или черный стул может указывать на кровотечение из верхней части желудочно-кишечного тракта ребенка, например, из пищевода, горла или носа. Иногда это происходит после травмы, например, удушья. В других случаях кровотечение из верхних отделов ЖКТ возникает из-за тяжелой инфекции или болезни. Кровотечение из верхних отделов желудочно-кишечного тракта требует неотложной медицинской помощи. Кровь в стуле ребенка может указывать на временную проблему, например запор.Однако он также может сигнализировать об опасном для жизни заболевании, таком как некротический энтероколит. Родителям или опекунам сложно диагностировать причину дома, поэтому крайне важно получить профессиональный диагноз. Большинство проблем, вызывающих кровавый стул, поддаются лечению. Даже при наличии серьезной основной проблемы своевременная медицинская помощь увеличивает шансы на хороший результат, а также может спасти жизнь ребенка. . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||