|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
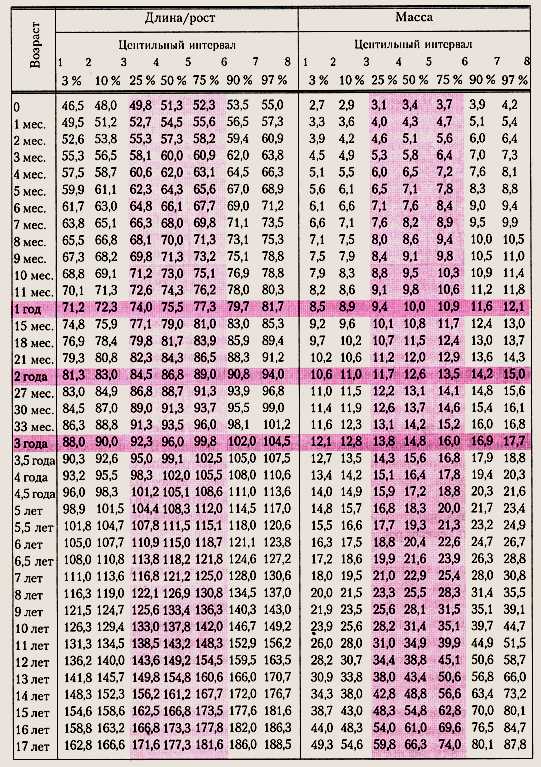
Лоханка у ребенка норма таблицаРазмеры почек по УЗИ у детей: таблица с нормативамиНорма УЗИ сердца у новорожденногоЭхокардиография новорожденного входит в список требуемых обследований, которые нужно сделать новорожденному малышу до исполнения года. Несмотря на это, существует список показаний к такому УЗИ:
Нормы ультразвукового исследования для ребенка возрастом в месяц будут такими:
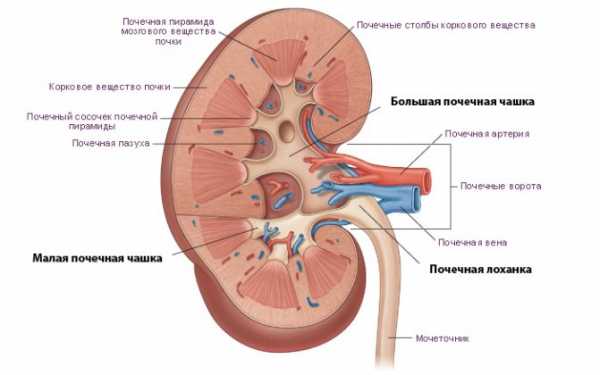
ЛЖ – левый желудочек, ПЖ – правый желудочек, ЛП – левое предсердие. Что смотрит врач во время ультразвукового исследования?Доктор делает замеры, проверяет состояние, количество и структуру органа выделения:
Нормативные показатели взрослого человека: Толщина – От 4 до 5 см Длина – от 10 до 12 см Ширина – от 5 до 6 см
УЗИ новорожденного в 1 месяц: нормальные показатели мозгаУЗИ головного мозга новорожденного, расшифровка (норма) которого проводится только доктором, также делается исходя из следующих показаний:
УЗИ головы у новорожденных: норма и отклонения по результатам следующие:
Желудочки должны представлять из себя полости, внутри которых находится спинномозговая жидкость. Цели и показания необходимые для исследования. Если желудочек расширен, это может говорить о гидроцефалии, что означает скопление цереброспинальной жидкости в черепе. Получить бесплатную консультацию врачаУзи детям: нормыУзи детям: нормы. Каковы они? Что может обнаружить УЗИ? Прежде всего, нужно отметить, что данные цифры могут отличаться в зависимости от возраста ребенка и некоторых сопутствующих факторов. Однако, стоит ознакомиться с нормами ультразвуковой диагностики детей для более глубокого понимания и интерпретации результатов полученной диагностики ультразвуком. Нормы УЗИ сердца у детейУЗИ сердца у детей призвано определить размер сердечных камер, их состояние и целостность. Также изучается толщина предсердий, желудочков и состояние их стенок. Также исследование способно обнаружить большое количество сердечных заболеваний. УЗИ (размеры) у детей в норме следующие (для новорожденных детей):
Для годовалого ребенка нормы будут следующими: диаметр (при расслаблении) левого желудочка – 20-32 мм; диаметр (при сокращении) ЛЖ – 12-22 мм; задняя сторона ЛЖ в толщину – 3-6 мм; аорта в диаметре – 10-17 мм; диаметр левого предсердия – 14-24 мм; средняя стенка ПЖ в толщину – 1-4 мм; ПЖ в диаметре – 3-14 мм. Те же данные для ребенка от шести до десяти лет будут следующими: диаметр левого желудочка при расслаблении – 29-44 мм; диаметр ЛЖ при сокращении – 15-29 мм; Задняя сторона ЛЖ в толщину – 4-8 мм; аорта в диаметре – 13-26 мм; диаметр левого предсердия – 16-31 мм; срединная стенка ПЖ в толщину – такая же, как и в предыдущем случае; ПЖ в диаметре – 5-16 мм. ПЖ – правый желудочек сердца, ЛЖ – левый желудочек. Нормы размеров почек по УЗИ у детейВ каких случаях доктор может назначить ребенку ультразвуковую диагностику почек? Это отеки, боли в животе и пояснице, проблемы с мочеиспусканием, колики, результаты анализов, отклоняющиеся от нормы. Также диагностика показана при травмах. Профилактическое обследование должно осуществляться у детей возрастом полтора месяца. При ровных контурах почек и четко различимой фиброзной капсуле можно говорить о норме.
УЗИ почек у детей (норма) демонстрирует, почки слева и справа отличаются своими размерами. Длина почки слева должна быть в границах от 4,8 до 6,2 см, справа – от 4,5 до 5,9 см. Левая почка (широкая часть) должна быть равна от 2,2 до 2,5 см, правая – от 2,2 до 2,4 см. Полноценная паренхимная почечная толщина слева равняется 0,9 – 1,8 см, а для почки справа – 1 – 1,7 см. Если в диагнозе упомянут кишечный пневматоз, это говорит о том, что у ребенка повышенное газообразование и специальная подготовка к исследованию не осуществлялась. Нормы размеров печени по УЗИ у детейДиагностика печени ультразвуком в детском возрасте показано в следующих случаях: гепатит, пожелтение кожи и белков глаз, болезненные ощущения при пальпации, а также боли в правом подреберье. «УЗИ печени (норма у детей): таблица» – такой способ помогает быстро найти нужные параметры и сравнить их с имеющимися результатами. Ниже представлены нормальные показатели для основных возрастных групп детей. Что может обнаружить узи?
Щитовидная железа (дети): норма УЗИЩитовидная железа способна влиять на многие процессы в организме и для ребенка ее нормальное функционирование особенно важно, поскольку гормоны щитовидки отвечают за нормальное физическое развитие, рост, обмен веществ и функционирование нервной системы. С появления на свет и до исполнения двух лет объем органа не должен быть больше, чем 0,84 мл. До достижения шести лет нормальным считается рост до 2,9 мл. В период пубертата щитовидная железа начинает очень активно расти. У мальчиков к пятнадцати годам объем органа достигает 8,1 – 11,1 мл. Что касается девочек в данном возрасте, объем будет равняться 9 – 12,4 мл. УЗИ щитовидки крайне необходимо, поскольку при обнаружении патологии в детстве имеется благоприятный прогноз на лечение. Как делается? Нормы селезенки по УЗИ у детейУльтразвуковая диагностика селезенки в детском возрасте чаще всего назначается в том случае, если есть подозрение на увеличение данного органа. Что касается норм по ультразвуковой диагностике, нужно отметить, что многое зависит от того как делается УЗИ и стоит не забывать о том, что у новорожденного размеры селезенки крайне малы: 4,5 см в длину и 2 см в толщину. Если исследуют селезенку годовалого ребенка, ее длина составляет чуть больше 5 см, а толщина – 2,5 см. Что касается пятилетнего ребенка. Длина его селезенки в границах нормы должна равняться 7,5 см, а в толщину – 3,5 см. Для десятилетнего ребенка длина возрастет до 10,5 см, а в толщину до 5 см. Узи брюшной полости у детей (норма)Основными показаниями для проведения УЗИ брюшины детям являются:
В такое УЗИ включают диагностику печени, почек, детской селезенки, поджелудочной и желчного пузыря. Про параметры первых трех органов говорилось выше. Что касается норм поджелудочной железы, они будут следующими для новорожденного: 10 на 14 мм (головка железы), 1 на 1,4 см (хвостовая часть железы). 0,6 на 0,8 см (тело). Для ребенка от года до пяти лет: 1,7 на 2 см (головная часть), 1,8-2,2 см (хвостовая часть), 1 на 1,3 см (тело). Расшифровка УЗИ простаты взрослого будет совсем другой.
Источник: https://ultra-sonographi.ru/normyi-uzi-detyam.html УЗИ тазобедренных суставов у новорожденногоУЗИ тазобедренных суставов новорожденных: норма углов и иные показатели могут быть полноценно расшифрованы только доктором, однако родителям также полезно знать эту информацию в целях понимания того, что происходит с организмом ребенка. Основной задачей данного обследования является обнаружение дисплазии. Эта патология представляет из себя ситуацию, когда развитие суставов идет неправильно. УЗИ показано в таких случаях как:
Исходя из этих и иных данных, сверка которых проводится в соответствии с таблицами, выявляется имеющийся тип дисплазии у новорожденного. Симптоматика гиперэхогенностиСиндром гиперэхогенных пирамидок почек вызывает болевые ощущения в пояснице режущего, колющего характера Синдром гиперэхогенных пирамидок почек имеет ряд признаков:
Синдром и симптоматика говорят о явном заболевании почек, которое необходимо лечить. Выделение пирамидок может быть вызвано различными заболеваниями органов: нефритами, нефрозами, новообразованиями и опухолями. Требуется дополнительная диагностика, осмотр доктора и проведение лабораторных исследований для установления основного заболевания. После чего специалист назначает меры терапевтического лечения. УЗИ почек новорожденного: нормаУльтразвуковое исследование почек у новорожденного крайне необходимо, поскольку сегодня около пяти процентов детей рождаются с патологиями почек и мочевыводящей системы. Кроме того, такое исследование входит в перечень требующихся обследований новорожденного и сроки проведения данной процедуры. Что касается размеров почек у новорожденного, они будут следующими:
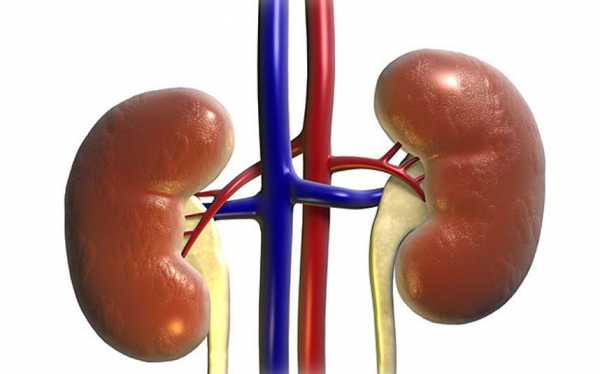
Правая почка находится у новорожденного ниже левой ввиду своей локализации под печенью. Контур почек у новорожденных может быть неровным и слегка бугристым, потому что структура почек еще не является завершенной. Почечная паренхима должна дифференцироваться на корковый и мозговой слои. Лоханки рассмотреть при помощи ультразвуковой диагностики не представляется возможным. Диаметр чашечек и толщина лоханки не должны превосходить норму. В любом случае, расшифровку УЗИ должен осуществлять квалифицированный специалист, которому можно будет задать любые тревожащие вопросы по поводу отклонений. Какие существуют нормы показателей для детей?
Процедура диагностики узи почек у детей технически проводится так же как у взрослых. Детей укладывают на спину на кушетку, при этом для датчика открывают область живота до лобка и боковые поверхности тела. Гель немного прохладный и если ребенок понимает слова, то можно ему пояснить, что это ненадолго и потом гель сотрут салфеткой. Также ребенок от 1,5 лет уже может повернуться, встать и подышать. Если ультразвуковая диагностика делается совсем малышу, который пока не понимает слов, то его следует отвлечь. Осмотр парного органа делают на наполненный мочевой пузырь. Сделать полный мочевой пузырь деткам непросто, но врачи рекомендуют алгоритм: новорождённому и ребёнку до 1 года за 20 минут дать 100 мл жидкости (воды, сока), а старше двух лет объем жидкости должен составлять из расчета его веса, 10 мл на 1 кг веса. Прежде чем напоить малыша дайте ему помочиться! Чтобы газы не помешали нормальному ультразвуковому исследованию не стоит кормить ребенка фруктами, сырыми овощами, хлебом и кисломолочной продукцией примирено сутки до процедуры. Узи почек норма для детей делать по отдельности, левую и правую, так как органы еще продолжают формироваться. Также обращают внимание на пол, возраст, рост и массу тел малыша. Результаты у девочек могут отличаться от размеров почек у мальчишек. К моменту рождения ребенка его почки еще не сформированы полностью! Лишь ближе к полугоду поверхность почек малыша приобретает нормальные размеры и форму. Когда родители на руки получили заключение узи почек расшифровка должна проводится специалистом в области детской урологии или нефропатологом имеющим опыт работы с малышами.
Энциклопедия УЗИ и МРТ
В настоящее время УЗИ почек у детей – это самый часто назначаемый инструментальный метод диагностики патологии этой области. Он имеет множество преимуществ, среди которых неинвазивность, безболезненность, быстрота проведения, достаточно высокая точность, относительно небольшая стоимость. Этот метод имеет широкое применение не только при наличии симптомов почечных заболеваний, но и в качестве первого метода обнаружения врожденных аномалий и заболеваний почек у ребенка. Разный размер почек у ребенкаПоложение почек у детей слегка ассиметрично. Правая по стандарту немного ниже левой. С течением времени их положение изменяется. «Почечная ножка» изначально у младенца длинная. Все сосуды косо расположены, и это норма. В современных медучреждениях есть специальные виды диагностики, которые базируются на определении почечных габаритов. Они выявляют изменение размеров, а также симметрии детских органов. При этом врач изучает анамнез, прощупывает органы, уточняет симптоматику. В некоторых случаях изменения определяются на ощупь. ПоказанияУЗИ почек у детей может проводиться детям любого возраста, начиная с первых дней жизни. Самыми частыми показаниями к выполнению ультразвукового исследования почек являются: Кроме того, УЗИ проводится как скрининговое обследование у новорожденных в 1-2 месяца, если у родителей есть аномалии почек или у самого ребенка имеются врожденные пороки других систем. Если во время беременности у плода были обнаружены какие-то отклонения в строении почек или гидронефроз, то такому ребенку УЗИ проводят сразу после выписки из родильного дома или внутри него. Исследуемые параметры и показатели
Нормальные размеры почек на УЗИ у взрослых и детей – расшифровкаОрган человека, почка, жизненно необходимый фильтр человеческого организма. Она отвечает за очищение организма от вредных и токсичных веществ и продуктов распада. При осмотре данного органа с помощью разных диагностических мероприятий, основным показателем их здоровья, являются размеры почек. На данный показатель здоровья органа влияют много факторов, среди которых: пол человека; его возраст; даже масса человеческого тела. Поэтому были проведены измерения данного органа, что стало нормой в определении патологий и отклонений от нормального развития. Полученные данные являются эталоном при проведении диагностических мероприятий.
Почки – анатомические особенности органаСтроение почек имеет структуру и элементы:
Эти перечисленные виды, составляющие строение почек и анатомические способности, приносят пользу для пострадавших подопечных. РасшифровкаДля начала определим, что именно выясняет врач в ходе УЗ-исследования мочевыделительной системы взрослого человека. Приложение 1. Образец протокола УЗИ почек (бланк)
Что смотрят (видео)?В видео ниже рассказывается о том, на что обращает внимание специалист УЗ-диагностики при исследовании почек. Глядя на монитор диагностического аппарата, врач обращает особое внимание на:
Таблица 1. Нормальные показатели размеров паренхимы у взрослого Структурные измененияВо врачебном заключении обязательно будут такие слова, как “гипоэхогенность” и “гиперэхогенность”. Справка! Эти понятия означают разную степень отражения ультразвуковой волны от преграды, которой является ткань почки. Показатели зависимы от плотности того или иного участка. Почечная ткань в норме должна быть однородной структурой:
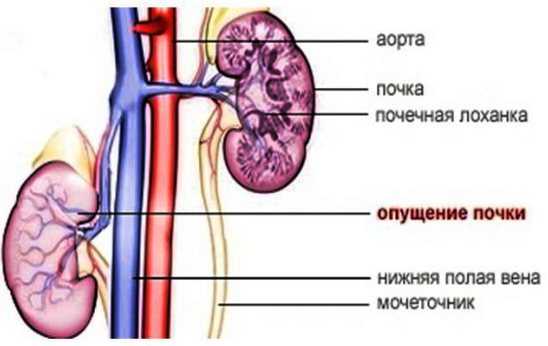
Изменение плотности ткани говорит о каком-либо болезненном процессе, повлиявшем на “пропускную способность” органа. Изменения почечных лоханокЛоханками называют полости внутри органа, в которых накапливается моча, формирующаяся в почечных чашечках. Из лоханок по мочеточникам она попадает в мочевой пузырь. Ни лоханки, ни чашечки почек в норме не видны, однако:
Какие факторы и имеют влияние на размерКак описывалось выше, на размер почек у человека, влияют определенные факторы. В первую очередь пол человека. Как показывают данные исследований, толщина и размер, а также длина и ширина кортикального соединительного слоя, существенно превышают показатели у женского пола. Данное объясняется просто разницей в строении тела, ведь у мужчины оно еще в добавок массивнее, чем слабого женского пола. Помимо этого, исследования показали, что имеется и отличие в размере почки человека друг от друга, в зависимости левая она или правая. Этому факту, тоже нашли объяснения – печень, мешающая развитию правой почки. Также возраст дает существенные различия размеров почек. Данный орган растет до 27 лет, после чего развитие ее прекращается, и она остается на прежнем уровне. При наступлении пожилого возраста, почки начинают уменьшаться в размере. Развитие и размер органаДля выявления патологии почек применяют ультразвуковую диагностику (УЗИ). Данный аппарат способен выявить отклонения и размер данного органа. Помимо этого, УЗИ покажет функции и строение почек. Правда, при получении итогов исследования, некоторые дополнительные данные можно просчитать согласно таблице. Как говорят специалисты, масса тела и размеры органа тесно переплетаются между собой. Больше вес человека, больше почка и ее рост и ширина. Какая норма у взрослых и их нормальный размер? Размер органа у взрослогоНормальные размеры почек у взрослого человека, имеет от 75 до 135 мм. Взяв анатомические размеры, можно определить длину с помощью позвонков. Ведь по подтвержденным данным, размер соответствует высоте 3-х поясничных позвонков, при этом ширина доходит до 75 мм. Что касается толщины органа, то она составит размер до 55 мм. Некоторые, начинают измерять размер по кулаку человека. Данные были проверены экспериментальным способом, что подтверждает данное утверждение. У мужчин молодого возраста, толщина почки и ее тканей, соответствует от 12 до 27 мм. При пожилом возрасте, соединительная ткань органа существенно снижает свой размер. У людей за 60-лет, толщина становится 12 мм, а в некоторых случаях даже меньше. Размер почечного органа у детейКак писалось выше, почечный орган и его размер зависят от массы тела, пола. С учетом, что дети развиваются по индивидуальным особенностям, четких критерий определения размеров не установлено. Доктора начинают ориентироваться по статистическим данным в разрезе групп развития возраста. Лоханка почки у новорожденного имеет размеры почек в норме 5 мм, до 4 лет, данный показатель повышается на 1мм. По статистике, средний размер почек от рождения человека 48 мм.
Для более точного определения, врач считает ростовые данные и вес подопечного, маленького человека. Характеристика патологийНо прежде чем проводить анализ полученных данных, необходимо знать, что показывает УЗИ почек, так как не все виды патологий визуализируются с помощью данного метода диагностики. Ультрасонография «видит» следующую патологию:
Аномалии развитияКоличественные и качественные изменения мочевой системы, а именно: гипо- или аплазию почки, ее полное либо неполное удвоение. Такие аномалии расположения, как поясничная или тазовая дистопия, подковообразная, L и S-образная почки. Мочекаменная болезньВозможно обнаружить различные камни в почках с помощью УЗИ, которые визуализируются в качестве гиперэхогенных (то есть более ярких, чем сама ткань почки) образований округлой или овальной формы с анэхогенной дорожкой. Находясь в чашечно-лоханочной системе, они могут перемещаться относительно друг друга. Кроме того, врач-диагност должен установить их количество, размеры и расположение. К сожалению, не все конкременты визуализируются с помощью ультразвука, но заподозрить обтурацию просвета лоханки или мочеточника камнем можно по выраженной гидронефротической трансформации почки выше препятствия. Кисты и опухолиОбъемные новообразования. Кисты различной этиологии определяются в виде округлых объемных образований с ровными и четкими контурами, имеющих анэхогенную внутреннюю структуру и дистальное усиление ультразвука. Доброкачественные опухоли имеют однородную гиперэхогенную эхоструктуру, ровный контур и округлую форму. Злокачественных же отличает неровность контура, вплоть до его размытия, и неоднородность структуры. Появление эхонегативных участков в опухоли свидетельствует о наличии в ней кровоизлияний или очагов некроза. ПиелонефритУЗИ почек при пиелонефрите имеет следующие показатели:
ГломерулонефритПри остром гломерулонефрите ультразвуковая диагностика практически неинформативна, диагноз выставляется на основании жалоб, клинических проявлений и результатов лабораторных методов обследования. Лишь изредка опытный врач-диагност может обнаружить выступающие пирамидки мозгового слоя и гиперинфильтрацию ткани. Хронический гломерулонефрит характеризуется гиперэхогенностью ткани, уменьшением почек в размерах, размытостью границ между мозговым и корковым слоями, появлением рубцов, абсцессов и участков некроза. Гидронефроз и абсцессыПри гидронефротической трансформации заключение УЗИ структуры органа выглядит таким образом (в зависимости от стадии):
Абсцессы (осумкованное скопление гноя) выглядят следующим образом – округлые гипоэхогенные образования с гладкими, но неровными контурами. Размер органа на УЗИДанные, когда размеры почек в норме может подтвердить проведение диагностики с помощью УЗИ. Данное мероприятие, является важной при определении заболевания или осмотров подопечного.
В зачастую, он данный вывод передаст лечащему врачу и снимет с себя ответственность. Но любопытство побеждает социума, и он начинает любопытствовать о своем диагнозе. Для этого попытаемся объяснить размеры почек по диагностике. Что это значит? У взрослого человека размеры длинны почек, должны иметь показатели от 11-ти до 12-ти сантиметров, а ширина не менее 5,5 сантиметров, а толщина от 4 до 5,5 см. Что касается органа, то нормальные размеры почек и лоханки – должны иметь допустимое значение от 1 до 1,6 сантиметров. Орган у женщиныПри диагностировании, больших различий между женщиной и мужчиной не проявляется. Возможные изменения могут возникнуть только при беременности в момент ношения плода. Орган в это время удлиняется до 2,5 см. Это допустимые значения при беременности, что не вызывает опасности для здоровья женщины. Почки у мужского полаДля мужского пола, необходимо отталкиваться от общепринятых данных показаний УЗИ. При несоответствии совпадений полученных результатов, врач назначит более тщательную диагностику для выявления патологии заболевания. ПодготовкаЧтобы получить наиболее достоверную информацию, необходимо обратить внимание на подготовительные мероприятия. Перед процедурой важно не принимать пищу в течение 6 часов. На протяжении 3 суток следует исключить употребление продуктов, вызывающих повышенное газообразование. Также не рекомендуется непосредственно перед УЗИ курить, сосать леденцы, жевать резинку. Кроме того, чтобы качественно провести подготовку, следует за час до процедуры выпить не менее 1 л чистой воды. Наполнение мочевого пузыря поможет лучше провести ультразвук и сделать более качественным обследование. Женщинам во время беременности можно проводить диагностирование почек ультразвуком, данная процедура не оказывает пагубного воздействия на неокрепший организм плода. К сведению, если в расшифровке указано о повышенном пневматозе, то это считается признаком повышенного газообразования. Данное обстоятельство является свидетельством того, что была некачественно проведена подготовка к процедуре. УЗИ относится к довольно информативному методу диагностирования состояния почечного аппарата. Оно позволяет выявить многие заболевания на начальной их стадии проявления. Оставьте комментарий 63,558 На сегодняшний момент одним из часто назначаемых методов диагностики, определяющих состояния почек, считается исследование ультразвуком. Результаты УЗИ почек помогут установить возможные заболевания органов или патологические проявления. При помощи ультразвукового исследования определяют такие параметры: количество, локализация, контуры, форма и величина, структура паренхиматозной ткани. Констатируется, есть ли новообразования, конкременты, воспаления и отечности. Визуализируется почечный кровоток. Функциональные особенности органаНа протяжении биологической жизни данного органа, он за сутки через себя пропускает до 250 литров крови. При этом происходит очистка кровотока от болезнетворных бактерий и микробов, очищает кровь от токсинов и вредных веществ. Основные функции и обязанности данного органа:
Выделительная функция почекПроизводство мочи и ее дальнейший вывод из организма, является основной задачей почечного органа. Данная функция предусматривает удаление токсинов или вредных веществ, регулируют наличие солей в организме, усиленно участвует в поддержке артериального давления. Большие проблемы приносит отсутствие необходимого лечения при патологии, а нарушение в выделительных системах, вызывает полное отсутствие контроля над состоянием организма. Сама выделительная функция проходит через нефроны, которые контролируют правильность работы органа и мелкие внутренние механизмы почек. Данная функция имеет свои индивидуальные этапы, что включает в себя:
При сбоях в данной системе, организм начинает захлебываться от токсического отравления. Гомеостатическая функция организмаДанная функция осуществляет контроль над солеродными и кисло-щелочными балансами человеческого организма.
Изменения в лоханкахКак правило, единственными изменениями, которые могут происходить с лоханками, являются утолщение их слизистой или наличие в них камней/песка. В первом случае слизистая лоханок увеличивается при остром пиелонефрите или гидронефрозе. То есть слизистая воспалена из-за переполнения мочой с включением болезнетворных бактерий. Если же в лоханках локализовались камни, то это также свидетельствует о воспалении слизистой. При этом лоханка будет расширена.
Нарушение работы почек – дисфункция органаПочки, при поражении органа, приносят дисфункцию организму человека. Данное возникновение патологии, в большинстве случаев проходит бессимптомно, что создает трудности при выявлении своевременно патологии. Ведь всегда проще и легче лечить начальную стадию заболевания, чем расхлебывать последствия тяжелого заболевания. Какие симптомы могут сказать о Расширенная лоханка почки у новорожденного – что это означает и что делатьЧто собой представляет пиелоэктазияЛоханки в почках выполняют накопительную функцию – отфильтрованная кровью моча скапливается в небольшой полости внутри органа, а затем эвакуируется через мочеточник в мочевой пузырь. Размер лоханки определяет, сколько мочи находится внутри почки. При увеличенных размерах полости моча задерживается в органе, что грозит развитием воспалительных и инфекционных патологий почек. Пиелоэктазия – это врожденное или приобретенное увеличение лоханочной полости. У новорожденных патология обычно развивается внутриутробно, малыш рождается с увеличенной емкостью лоханки. Если увеличена лоханка только левой или правой почки, пиелоэктазию называют односторонней. Двухсторонняя форма фиксируется при расширении в обеих почках. Обследование почек с помощью УЗИДля ультразвукового обследования почек практически не требуется особой подготовки. Родители детей, склонных к метеоризму, накануне исследования должны ограничить в их рационе продукты, которые вызывают газообразование. Также вечером и утром перед процедурой можно принять Смекту или Эспумизан. Существует вариант обследования – с водной нагрузкой, когда ребенок должен прийти на УЗИ с наполненным мочевым пузырем. Для этого за 40-60 минут до процедуры ребенку нужно дать выпить 300-600 мл обычной воды (количество жидкости зависит от возраста). Необходимая врачу степень наполнения мочевого пузыря рассчитывается по специальной формуле: возраст в годах умножается на 30, после чего к полученному числу также нужно прибавить 30. УЗИ почек с водной нагрузкой проводится в несколько этапов:
Такое исследование позволяет выявить максимальную степень заполнения мочевого пузыря, определить объем остаточной мочи, заподозрить активный пузырно-мочеточниковый рефлюкс и подтвердить наличие синусной кисты. Кроме того, ультразвуковое сканирование почек в режиме водной нагрузки показано при подозрении на уретерогидронефроз, мегауретер (патологическая дилатация мочеточника) или воспалительный процесс. У младенцев проводится стандартное УЗИ (без водной нагрузки). При осмотре новорожденных и грудных детей также важно учитывать анатомо-физиологические особенности строения почек в этом возрасте. У них нередко обнаруживается фетальная дольчатость почек или синдром «гиперэхогенных пирамидок», что является нормой в первые месяцы жизни. Также при проведении ультразвукового скрининга во время беременности врач может обнаружить, что у плода увеличена лоханка в правой или левой почке (иногда с двух сторон). Это может быть как врожденным патологическим состоянием, так и ложным результатом из-за особого положения будущего ребенка. Чем грозитУвеличенная лоханка провоцирует скапливание мочи в теле почки. Патология долгое время может протекать у грудничка бессимптомно, что повышает опасность заболевания при недостаточном контроле состояния органа. Почка с избытком скопленной мочи работает с перегрузкой, что часто приводит к развитию гидронефроза, перерождению тканей органа и потере функций. Застойная моча – удобная среда для размножения патогенной флоры, что нередко ведет к инфицированию почки и других частей мочеполовой системы. Из-за поражения тканей почек может развиться гипертензия нефрогенного характера, при этом давление практически не поддается коррекции. Следствием развития этих патологических процессов может стать почечная недостаточность.
Стадии и симптомыВ процессе прогрессирования пиелоэктазия проходит несколько стадий, каждая из которых сопровождается определенными изменениями в почечных тканях и мочевыделительной системе. Начальная, легкая стадияЛоханки почки у новорожденного на данном этапе увеличены незначительно, не нарушают работу органа. Ребенок не испытывает никаких неприятных ощущений, а сама патология может диагностироваться только при помощи УЗИ в период внутриутробного развития или сразу после рождения. СредняяВторая стадия патологии сопровождается выраженным расширением лоханок, присутствует повреждение внешней ткани органа, его функция снижается на 40%. На данном этапе болезни может присутствовать выраженная симптоматика, которая заставляет родителей обращаться к врачу. Ребенок становится беспокойным, при мочеиспускании часто плачет, в моче может присутствовать примесь крови. Третья степеньНаиболее тяжелая стадия болезни, которая отличается выраженной симптоматикой. У ребенка увеличена лоханка и сама почка, существенно снижена выработка мочи, повышена температура тела присутствует боль при мочеиспускании и другие симптомы, требующие медицинского осмотра. Ткань почек существенно повреждена, а при сильном расширении лоханки она оказывает давление на другие ткани. Возможные причиныОдной из наиболее значимых причин развития пиелоэктазии у плода считают наследственность. Расширение лоханок у младенца во многих случаях фиксируется, если у матери имеются почечные патологии – хронические или развившиеся во время беременности.
В период эмбрионального развития накладываются также тератогенные факторы, то есть негативные влияния на плод внешней среды. Особенно опасно это воздействие в то время, когда происходит становление формы и функций почек. Выделим наиболее опасные виды внешнего воздействия при внутриутробном развитии, часто приводящие к пиелоэктазии у новорожденных. Инфекция материПри инфекционных заболеваниях у женщины патогенная флора и продукты ее жизнедеятельности проходят через плаценту и попадают в кровь плода. Процессы формирования почечных структур могут нарушаться из-за воздействия токсинов. КурениеПри курении беременной плод недополучает кислород, происходит отравление токсичными веществами табачного дыма. Курение часто провоцирует врожденные патологии у новорожденных.
Наркотическая зависимостьЕще более опасно воздействие на эмбрион наркотических веществ. При употреблении наркотиков органогенез нарушается, что может привести к развитию пиелоэктазии. Прием лекарственных препаратовНеконтролируемое лечение при беременности опасно развитием врожденных патологий у плода. Большинство медикаментов не показано к использованию беременным. Рентгеновское облучениеОпасность для плода представляют даже незначительные дозы облучения при рентгеновских исследованиях матери. ЭкологияУ женщин, живущих в экологически загрязненных районах, работающих на вредных производствах, риск расширения лоханок у младенца возрастает.
Лечение расширения почечных лоханок у детейЕсли у ребёнка диагностируется врождённая пиелоэктазия, которая не оказывает значительного воздействия на функциональность мочевыделительной системы, лечение не требуется. Достаточно динамического наблюдения до достижения им возраста трёх лет. Если же патология прогрессирует либо речь идёт о приобретённой болезни, то предполагается комплексная терапия, включающая в себя:
Таблица: медикаментозная терапия пиелоэктазии
Фотогалерея: лекарственные средства, применяющиеся при пиелоэктазии
ДиетаОсновой питания при пиелоэктазии является легкоусвояемая белковая пища:
Если ребёнок принимает мочегонные препараты, то следует озаботиться достаточным поступлением калия в его организм. Получить его можно с сухофруктами, молоком. При увеличении почечной лоханки следует отказаться от избыточного количества соли, которая задерживает жидкость, создавая излишнее давление в мочевыделительной системе. Питание должно быть регулярным и сбалансированным, лучше всего организовать приём пищи 5 раз в день небольшими порциями. Также важно соблюдать питьевой режим. Объём потребляемой жидкости не должен превышать более чем на 0,5 л предыдущий суточный диурез (количество выделенной мочи). Физиотерапевтические методыПри пиелоэктазии у детей широко используется магнитотерапия. Суть её заключается в воздействии магнитных полей на организм. Этот метод применим в случае наличия воспалительных процессов. Также при вторичной пиелоэктазии используется электрофорез с антибактериальными препаратами, позволяющий точечно воздействовать на очаги инфекции. Хирургическое лечениеХирургическое вмешательство обосновано при тяжёлой форме заболевания и наличии осложнений. Суть его сводится к восстановлению почечного пассажа (оттока мочи из почек) и нормализации функции мочеточника. Как правило, операция проводится при помощи эндоскопического оборудования. Через небольшие надрезы вводится инструментарий, снабжённый миниатюрной видеокамерой, и устраняются морфологические изменения почечной лоханки. Народные средстваНародные средства при почечных заболеваниях используются исключительно в целях поддерживающей, дополнительной терапии. При использовании любых рецептов следует предварительно посоветоваться с врачом. Можно предложить следующие средства:
Причины развития приобретенных формПиелоэктазия может развиться уже после рождения младенца, по следующим причинам:
У недоношенных часто недоразвиты мышечные структуры мочевых путей, что провоцирует застой мочи в почке.
Как проявляется у ребенкаСимптомы расширения лоханок отсутствуют в большинстве случаев. Заболевание проявляется, когда присоединяются воспаления, инфицирования, вызванные пиелоэктазией. Болезнь может развиваться в 3 формах.
НачальнаяЭта форма характерна для большинства грудничков – расширение лоханок никак себя не проявляет. В начальном периоде важен постоянный контроль состояния почек, чтобы не пропустить присоединение патологических процессов. Обычно при росте и развитии мочеполовой системы у грудничков размер лоханок приходит к физиологическим нормам. СредняяСредняя форма характеризуется незначительной симптоматикой – ноющими болями в пояснице, нарушениями мочеиспускания. У грудничков это выражается в беспокойстве, плаче без очевидных причин, редких, затрудненных мочеиспусканиях с криком. Назначается лекарственная терапия курсами. ТяжелаяТяжелые формы нуждаются в интенсивной терапии, часто хирургическом лечении. При несвоевременности лечебных мероприятий паренхима деградирует, может развиться хроническая почечная недостаточность.
Последствия осложненийОсложнениями расширения лоханок у детей становятся разные патологии мочеполовой системы:
Осложнения развиваются при несвоевременном выявлении перехода болезни в тяжелую стадию и отсутствии адекватного лечения. Виды пиелоэктазии
Аномалия почек может быть:
Провоцирующие факторы для расширения почечной лоханки:
Как выявитьВрожденную пиелоэктазию обычно выявляют на УЗИ во время беременности. После рождения младенца регулярно обследуют, контролируют анализы, делают контрольные УЗ-исследования.
Лабораторные исследованияГрудничкам проводят следующие анализы:
При выявлении патогенной флоры проводят бакпосев на определение возбудителя. Инструментальная диагностикаДелать контрольные УЗИ при расширенных лоханках рекомендовано грудничкам каждые 3 месяца. При появлении изменений в почке дополнительно проводят:
С помощью этих методов выявляют состояние почек и других частей мочевыводящей системы.
Диагностика и дифференциальная диагностикаПри дифференциальной диагностике выявляют причины пиелоэктазии, то есть чем спровоцировано расширение лоханок. Определяют патологии строения мочеполовых органов, заболевания, которые могут вызвать увеличение полости почки, привести к почечной недостаточности. При физиологической форме, связанной с недоразвитостью органов у младенца, продолжают наблюдение, назначают контрольные исследования с периодичностью 2-3 месяца. ДиагностикаПиелоэктазия – это заболевание, требующее постоянного контроля, его тяжесть расценивается по мере прогрессирования. Контроль проводится путем регулярного проведения УЗИ, но заключительный диагноз невозможно поставить только на основании этой процедуры и в период беременности до 32 недели. В случаях, когда после данного срока беременности подозрения на патологию остаются, не исключено, что после рождения малыша ему будет поставл расширение и увеличение у новорожденных и грудничков, нормы и причины отклоненийОбычно расширение чашечно-лоханочной системы у малышей развивается бессимптомно и выявляется при проведении ультразвукового обследования. Данные патологии могут протекать с различными осложнениями и требуют проведения адекватного лечения. Что это такое?Заболевание, при котором лоханка почки расширена и увеличена, называется пиелоэктазией. Оно довольно распространено в детской урологической практике. Проведение обычного клинического осмотра у ребенка не способствует обнаружению данного клинического признака. Установить диагноз можно только после проведения вспомогательных диагностических исследований.
В составе лоханки есть большая и малая чашечки. В их полости накапливается моча, чтобы впоследствии стечь в мочевыводящие пути по мочеточнику. К развитию увеличения лоханки могут приводить различные провоцирующие факторы. В некоторых случаях состояние может быть врожденным. Первые нарушения мочевыведения в этой ситуации возникают уже у новорожденного малыша или у грудничка. Патология может быть у левой почки, так и правой. В некоторых случаях наблюдается расширение чашечно-лоханочной системы обеих почек. Данное состояние изолировано и не является опасным. Оно лишь может вызвать у ребенка некоторые неблагоприятные последствия. При наличии сопутствующих заболеваний органов мочевыделительной системы наличие пиелоэктазии заметно ухудшает течение болезней в дальнейшем. Часто это приводит к нарушениям мочевыведения и функциональным сбоям в работе почек. НормаРазмеры лоханок у малышей меняются и зависят от возраста. Существуют специальные возрастные таблицы нормальных значений, позволяющие докторам выявлять отклонения от нормы при проведении ультразвукового исследования. Так, размер чашечно-лоханочной системы у малыша в 1 месяц будет существенно меньше, чем у ребенка в 4 года. В норме лоханка имеет вид воронки с щелевидным отверстием для прохождения мочи. Современные методы диагностики позволяют определять ее размеры еще во время беременности. Обычно измерить параметры чашечно-лоханочной системы можно уже на 16- 18 неделе внутриутробного развития малыша. Достигается это с помощью ультразвукового исследования с высокой разрешающей способностью. Обычно у новорожденного ребенка размер почечной лоханки не превышает 10 мм. В среднем, он составляет ½ см. Размеры лоханки у девочки могут несколько отличаться от таковых у мальчиков. Открытая форма органа нужна для отведения мочи в мочеточник. По мере взросления ребенка увеличиваются и размеры лоханок. При увеличении данных показателей говорят о детской пиелоэктазии. ФакторыК развитию данного состояния у малышей могут приводить сразу несколько причин. Если признаки расширения были выявлены еще во время беременности мамы или сразу после рождения, то в таком случае говорят о наличии врожденной пиелоэктазии. Это состояние регистрируется чаще у тех мамочек, которые имеют различные патологии во время вынашивания плода или страдают хроническими заболеваниями почек. Среди наиболее распространенных причин, ведущих к развитию пиелоэктазии у ребенка, следующие:
СимптомыБольшинство детских пиелоэктазий протекает бессимптомно. Обычно на такие формы приходится более 75% случаев.
На более поздних сроках болезни появляются неблагоприятные симптомы. К самым характерным признакам расширения можно отнести различные нарушения мочеиспускания. При этом могут изменяться порции мочи. Некоторые заболевания вызывают у ребенка сильные и частые позывы помочиться. Если малыш стал часто просыпаться среди ночи и бегать в туалет, то это должно насторожить родителей и мотивировать их на то, чтобы обратиться за консультацией с ребенком к детскому урологу. Бактериальные заболевания почек могут протекать с повышением температуры тела и появлением симптомов интоксикации. Сопровождает их также нарушение мочеиспускания. В некоторых случаях у ребенка появляется болезненность во время посещения туалета. Тяжелое течение заболевания сопровождается изменением поведения малыша. Он становится более капризным, вялым и апатичным. ДиагностикаОсновным диагностическим методом, позволяющим точно установить диагноз, является ультразвуковое исследование почек. Это исследование у детей можно проводить уже с первых месяцев после рождения. Ультразвук не приносит ребенку никакой болезненности и неприятных ощущений. Во время проведения исследования доктор сможет выявить все имеющиеся отклонения в строении почек и мочевыводящих путей. С помощью ультразвука можно составить описание размеров и структуры лоханок, а также определить объем остаточной мочи. Для проведения исследования, в среднем, достаточно 15-20 минут.
В сложных клинических случаях врачи прибегают к назначению МРТ. С помощью этого метода также можно получить очень точную характеристику структуры и размеров всех анатомических составляющих почек. Исследование имеет ряд противопоказаний и проводится для проведения дифференциальной диагностики. Существенный минус данного теста — высокая стоимость. Для оценки функциональных нарушений в работе почек назначается общий анализ мочи. Этот простой и рутинный тест позволяет установить базовые показатели работы почек. Для выявления почечной недостаточности необходимо знать уровень креатинина. Превышение данного показателя выше возрастной нормы свидетельствует о наличии серьезных проблем в работе почек и всей мочевыделительной системы. ЛечениеОбнаружение признаков расширения лоханок почек у ребенка ни в коем случае не должно приводить родителей в ужас. Это состояние довольно часто регистрируется в детской практике.
В этом случае акушеры-гинекологи в течение всей беременности контролируют рост и развитие плода, чтобы не допустить у него развития осложнения или физиологических патологий. Обычно у малышей до трех лет также не проводится специализированное лечение без особых показаний. Так, если отсутствуют существенные функциональные нарушения в выведении мочи, то назначение терапии не требуется. Контроль за состоянием ребенка проводит детский уролог или нефролог. Обычно малыш, имеющий пиелоэктазию, должен посещать врача не реже одного раза в год. При наличии воспалительных заболеваний почек, сопровождающихся признаками расширения чашечно-лоханочной системы, требуется назначение симптоматической терапии. Для улучшения выведения мочи используются диуретические препараты. Курсовое или регулярное их употребление способствует улучшению мочевыведения. Они также улучшают работу почек и способствуют профилактике опасных осложнений. Если во время проведения диагностики в моче были выявлены бактерии, которые и спровоцировали появление пиелоэктазии, то назначается схема консервативного лечения. Она обязательно подразумевает назначение антибактериальных препаратов. Обычно такие лекарства назначаются на 10-14 дней. После проведения обязательно проводится повторный бакпосев мочи для установления эффекта от проведенной терапии.
Решение о проведении операции остается за урологом. Именно он решает необходимость выполнения хирургического лечения. Обычно такие операции проводятся у малышей в более старшем возрасте. После проведенной операции малыши остаются на диспансерном учете у уролога в течение нескольких лет. О том, что такое пиелоэктазия и к каким осложнениям она может привести, смотрите в следующем видео. Размеры почек в норме по УЗИ у детейПочки – это орган мочевыделительной системы, который является своеобразным фильтром, избавляющим организм от вредных веществ. Они отвечают за регуляцию баланса жидкости, а также оказывают влияние на гомеостаз. И если ребенок начинает жаловаться на боли в районе поясницы или проблемы с мочеиспусканием, это может свидетельствовать о наличии патологии органов мочевыводящей системы. Чтобы подтвердить или опровергнуть наличие проблемы, назначается ультразвуковое исследование почек. Процедура является абсолютной безопасной и позволяет увидеть полную картину состояния органа. Когда УЗИ почек было сделано, врач осуществляет расшифровку результатов исследования. Но сделать это возможно самостоятельно, опираясь на таблицу с нормативами, в которой указана норма размеров почек по УЗИ у детей. Когда и кому назначают?УЗИ почек назначается в любом возрасте при наличии показателей. Возможными показаниями для проведения исследования у новорожденных, является:
 УЗИ почек назначается в любом возрасте при наличии показателей Показаниями для проведения УЗ-диагностики у детей от 1 года является наличие следующих симптомов:
УЗИ нужно сделать при подготовке малыша к операциям. Как подготовить ребенка?Чтобы результаты исследования были точными, малыша нужно подготовить к процедуре. Первым делом ему нужно объяснить, что УЗИ – это безболезненная процедура, не доставляющая никакого дискомфорта, и что не стоит бояться. Ребенок должен понимать, что во время обследования нужно слушаться врача, не вредничать. За 8 часов до процедуры ребенок должен отказаться от приема пищи, а за 3 дня до сеанса необходимо соблюдать специальную диету, направленную на уменьшение образования газов в кишечнике, улучшая видимость полости.  УЗИ – это безболезненная процедура, не доставляющая никакого дискомфорта ребенку Нужно придерживаться принципов диеты:
Для детей до 2 лет количество выпитой жидкости должно составлять не более 100 мл, для детей 2-7 лет – 200 мл, в возрасте 7-11 лет нужно выпить 400 мл, а в более старшем возрасте – не менее 0,5 литра воды. Перед походом в больницу рекомендуется приобрести пеленку, салфетки. Правила проведения детского УЗИУЗИ почек проводится сонологом в специально оборудованном кабинете, в присутствии родителей. Ребенок ложится на кушетку, освобождая от одежды поясницу и живот. Если малыш новорожденный, то во время проведения исследования он находится на руках у мамы. Иногда процедура проводится в стоячем положении. После того как пациент разместился на кушетке, врач наносит на исследуемую область специальный гель, который является абсолютно безвредным, легко убирается с кожи салфеткой. Затем специалист водит по телу датчиком, наблюдая за трехмерным изображением на экране. Для лучшего обзора органа производится исследование органа при движении в разных плоскостях, для чего врач может просить ребенка повернуться, встать, присесть. Малыш должен выполнять все указания сонолога. Длительность процедуры составляет 5-30 минут.
Что показывает УЗИ почек?УЗ-диагностика почек у ребенка позволяет оценить количество и размеры органов, их месторасположение и форму, а показывает параметры, структуру, состояние тканей. Данное исследование позволяет обнаружить патологию почек и органов мочевыделительной системы.  Расшифровать УЗИ почек сможет врач Во время УЗИ врач обращает внимание на моменты:
Расшифровка и нормативыРасшифровкой результатов УЗИ почек у детей занимается детский уролог или нефролог, в точном соответствии с таблицей нормы. Данная таблица с нормативами включает в себя особенности и возможные отклонения. Для каждого возраста показатель нормы меняется. В идеале контуры органа должны быть ровными, с отчетливо видной фиброзной капсулой. Размеры лоханки не должны превышать 6 мм. Скорость почечного кровотока в норме составляет 50-150 см/сек. При выявлении патологических состояний большое значение имеют размеры почек, которые меняются, в зависимости от возраста и роста ребенка.
У новорожденного младенца, до момента исполнения ему 2 месяца, размер почки составляют 49 мм, а почечная лоханка — 6 мм. С трехмесячного возраста малыша и до достижения ним 1 года орган увеличивается на 13 мм и составляет 62 мм. До достижения ребенком 12 лет размеры почки увеличиваются примерно на 13 мм каждые 5 лет. Вес органа у новорожденного малыша составляет 12 грамм, к 5 голам жизни он равняется 54-56 грамм, а к 18 годам масса органа составляет 120 грамм.
Какие заболевания можно выявить?По результатам ультразвуковой диагностики почек у ребенка можно определить наличие патологий:
УЗИ почек позволяет определить наличие любого структурного изменения органов, воспалительного процесса или любого другого отклонения от нормы. Примерную расшифровку результатов диагностики можно сделать самостоятельно, но поставить точный диагноз, назначить лечение может опытный специалист со знаниями терминологии. Норма у Детей, Формы ЗаболеванияПочки – один из важнейших органов, осуществляющий фильтрационную функцию организма. В случае возникновения серьезных патологических изменений со стороны мочевыделительной системы, организма человека испытывает сильные нагрузки, которые негативно отражаются на качестве жизни. Увеличение лоханки почки – одна из разновидностей изменений, которая может возникнуть не только у взрослых, но и у детей. Чтобы патологическое состояние лоханки почки не навредило самочувствию ребенка, нужно знать все особенности заболевания. Это поможет снизить риск развития осложнений. Особенности пиелоэктазии и показатели нормы у детейЛоханка почки – это воронкообразная полость, образующаяся вследствие слияния больших и маленьких почечных чашечек. Орган имеет тесную связь с мочеточником. Основной функцией органа является сбор мочи, которая впоследствии транспортируется в мочевой пузырь. Частыми отклонениями урологических заболеваний, являются увеличенные лоханки – пиелоэктазия. 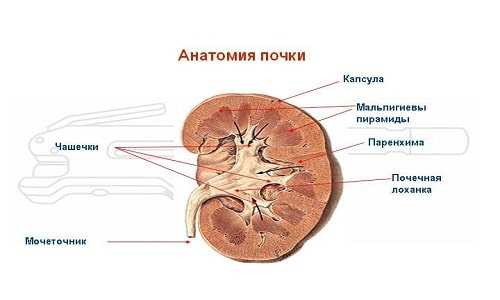 Анатомия почки с названиями Патологическое состояние может быть врожденным или приобретенным. Во время вынашивания плода, при проведении планового ультразвукового исследования, молодые мамы могут с этим столкнуться. В этом случае речь будет идти о врожденных изменениях. Размер почечной лоханки новорожденного ребенка не должен превышать 10 мм, хотя нормой будут считаться размер в 6-7 мм. Если граница нормы будет превышена, врачи назначают дополнительные методы исследования, которые могут выявить причину возникновения отклонения. Данные изменения не являются редкостью, и часто диагностируются. Формы заболевания
На форму заболевания может влиять вид пиелоэктазии. Заболевание бывает односторонним или двусторонним. В случае односторонней патологии изменения наблюдаются только в одной почке, при двусторонней патологии происходит поражение с обеих сторон. У детей чаще фиксируется легкая и средняя форма заболевания, которая в редких случаях требует серьезного лечения. Причины возникновения пиелоэктазииУвеличение лоханки почки по неофициальным данным в четыре раза чаще диагностируется у мальчиков, чем у девочек. Возможно, это связано с особенностями строения мочевыделительной системы, но это не установлено. Пиелоэктазия может возникнуть как в период внутриутробного формирования плода, так и после рождения малыша. Точных причин появления данной патологии нет, но существует ряд факторов, которые могут способствовать этому. 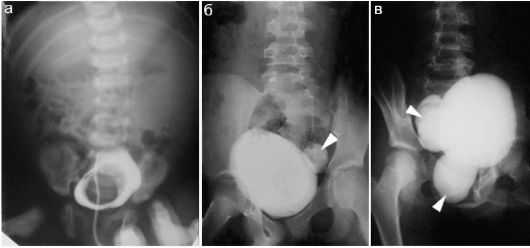 Пиелоэктазия у детей на рентген снимке Причины, влияющие на появление патологии:
Чаще обычного на почечные лоханки влияют заболевания мочевыделительной системы. Существует ряд конкретных патологий, после которых может диагностироваться пиелоэктазия – это пиелонефрит, мочекаменная болезнь и пузырно-мочеточниковый рефлюкс. Как правило, все они лежат в основе возникновения приобретенной патологии. Пузырно-мочеточниковый рефлюкс – заболевание, при котором происходит заброс мочи мочеточник. Связано это с ослаблением клапана расположенного между мочеточником и мочевым пузырем. Попадающая в почки моча негативно сказывается на лоханках, тем самым провоцируя развитие патологии. Узкие мочевыводящие пути также могут влиять на лоханки, из-за остаточного влияния мочи они могут увеличиваться в размере. Симптомы заболевания, методы диагностики и способы леченияВыявление патологии увеличение лоханки почки чаще всего диагностируется при проведении планового ультразвукового исследования. Если заболевание имеет легкую и среднюю форму, то признаки полностью отсутствуют. Чаще всего это бывает, когда в основе болезни лежит генетическая предрасположенность. Если причиной развития пиелоэктазии будет урологическое заболевание, то симптоматическая картина будет соответствовать тому заболеванию, которое лежит в основе патологии. Если ребенок совсем маленький, то сложно понять, что именно у него болит. Но существуют явные симптомы, которые должны насторожить родителей. Степени развития пиелоэктазии Симптомы заболевания
Описанные выше симптомы могут указывать на возможные изменения в мочевыделительной системе. В случае их появления, родителям нужно незамедлительно обратиться к специалисту. Доктор назначит нужные диагностические исследования, которые помогут выявить причину ухудшения состояния ребенка.  Диагностика УЗИ размеров лоханки Методы диагностического исследования
Лечение необходимо в том случае, если у ребенка наблюдаются серьезные изменения. В большинстве случаев, это встречается очень редко. Если увеличение почечных лоханок будет вызвано урологическим заболеванием, то метод лечения будет подобран исходя от особенностей болезни. В остальных случаях патологическое состояние проходит самостоятельно и не требует серьезного лечения. Как показывает врачебная практика, врожденные увеличения почечных лоханок проходит по мере роста ребенка. Осмотр новорожденного: Часть II. Неотложные состояния и общие патологии живота. Таз, конечности, гениталии и позвоночник2. Korones SB. Масса в брюшной полости. В: Korones SB, Bada-Ellzey HS, eds. Принятие неонатального решения. Сент-Луис: Ежегодник Мосби, 1993: 90–1. 3. Вольф А. Д., Lavine JE. Гепатомегалия у новорожденных и детей. Педиатр Ред. . 2000; 21: 303–10. 4. Allcott SW. Медицинский осмотр и уход за новорожденным.В: Fanaroff AA, Martin RJ, eds. Неонатально-перинатальная медицина. 6-е изд. Сент-Луис: Ежегодник Мосби, 1997: 403–24. 5. Бурк РГ, Кларк Т.А., Мэтьюз Т.Г., О'Халпин Д., Донохью В.Б. Изолированная одиночная пупочная артерия - случай для обычного обследования. Arch Dis Детский . 1993. 68 (5 экз.): 600–1. 6. Nakayama DK. Омфалоцеле. В: Nakayama DK, Bose CL, Chescheir NC, Valley RD, eds. Критический уход за хирургическим новорожденным. Армонк, Нью-Йорк.: Futura, 1997: 277–88. 7. Nakayama DK. Гастрошизис. В: Nakayama DK, Bose CL, Chescheir NC, Valley RD, eds. Критический уход за хирургическим новорожденным. Армонк, Нью-Йорк: Futura, 1997: 261–76. 8. Mangurten HH. Родовые травмы. В: Fanaroff AA, Martin RJ, eds. Неонатально-перинатальная медицина: болезни плода и младенца. 6-е изд. Сент-Луис: Ежегодник Мосби, 1997: 425–54. 9. Флетчер МА. Физическая диагностика в неонатологии. Филадельфия: Липпинкотт-Рэйвен, 1998: 441–504. 10.Руководство по клинической практике: раннее выявление дисплазии тазобедренного сустава. Комитет по улучшению качества, Подкомитет по дисплазии тазобедренного сустава. Американская академия педиатрии. Педиатрия . 2000; 105 (4 пт 1): 896–905. 11. Ward WT, Davis HW, Hanley EN Jr. Ортопедия. В: Zitelli BJ, Davis HW, eds. Атлас детской физической диагностики. 2-е изд. Лондон: Мосби-Вулф, 1992: 21–43. 12. Nakayama DK. Паховая грыжа и гидроцеле. В: Nakayama DK, Bose CL, Chescheir NC, Valley RD, eds.Критический уход за хирургическим новорожденным. Армонк, Нью-Йорк: Futura, 1997: 289–303. 13. Винер Э.С., Тулукский RJ, Роджерс Б.М., Гросфельд JL, Смит Э.И., Циглер М.М., и другие. Обследование грыжи Отделения хирургии Американской педиатрической академии. J Педиатр Хирург . 1996; 31: 1166–9. 14. Пиллай СБ, Беснер Г.Е. Проблемы с яичками у детей. Педиатрическая клиника North Am . 1998. 45: 813–30. 15. Феррер Ф.А., McKenna PH. Современные подходы к неопущенному яичку. Контемп Педиатр . 2000; 17: 106–11. 16. Vannucci RC, Yager JY. Неврологическое обследование новорожденных. В: Fanaroff AA, Martin RJ, eds. Неонатально-перинатальная медицина: болезни плода и младенца. 6-е изд. Сент-Луис: Ежегодник Мосби, 1997: 812–26. 17. Дроле Б.А. Кожные признаки дисрафизма нервной трубки. Педиатрическая клиника North Am . 2000; 47: 813–23. .Нормальные измерения в детской радиологии | OHSUПервоначальный проект был представлен в качестве научной выставки на ежегодном собрании Общества детской радиологии в 1999 году. Авторами первоначального проекта были Крисс Кодзима, доктор медицины, Роберт Томас, доктор медицины и Филипп Зильберберг. Объем веб-страницы был расширен. Новая версия была принята в качестве научной выставки на Международном совещании по детской радиологии в Париже в мае 2001 года. С тех пор список соавторов проекта увеличился за счет авторитетных источников, которые широко публиковались в литературе по детской радиологии, включая все публикации. основные системы органов и методы визуализации. Все медицинские иллюстрации были нарисованы покойным Хосе Родригесом, если нет ссылок на другие работы. Хосе также работал переводчиком с испанского в детской больнице Дёрнбехер и Орегонском университете здоровья и науки. Мы ценим отзывы, предоставленные нам Н. Торном Гриском, Эндрю Познански и Стюартом Ройялем, а также всеми, кто работал над веб-аспектом этого проекта: Типпи Этцель, Элизабет Грей, Джон Ханада, Мэри Энн Ханада и Карл Саймон. . С уважением, Филип Зильберберг, доктор медицины 1 Отделение радиологии, Орегонский университет здравоохранения и науки. нормальный УЗИ почек для взрослых как к
Комплексное обследование почечных путей всегда должно включать оценка мочевого пузыря и простаты у мужчин.
СКАНИРОВАНИЕ ПЛОСКОГО ИЗОБРАЖЕНИЯ
АНАТОМИЧЕСКИЕ ВАРИАНТЫ
Нарушение кровоснабжения развивающейся почки приводит к атрофической, плохо дифференцированной почке.
Общие анатомические варианты |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Подковообразная почка: вид поперек средней линии, показывающий перешеек через аорту. | Подковообразная почка: продольный вид подковообразного перешейка. |
| Сагиттальный вид перешейка подковообразной почки. |
ЭТОПИЧЕСКАЯ ПОЧКА
Также результат ненормального или прерывистого всплытия во время эмбриологии.
- Чаще всего эктопия находится в тазу. Почка будет лежать наискосок в ипсилатеральной подвздошной ямке.
- Реже почка может подниматься на другую сторону, при этом 2 почки находятся на одной стороне живота. Это называется перекрестной эктопией. Это может привести к образованию единственной большой сросшейся почки, как показано ниже (перекрестно-сросшаяся эктопия)
| Перекрестно-сращенная эктопическая почка.Левая почка срастается с нижним полюсом правой почки. |
ВНЕШНИЙ ТАЗ
Почечная лоханка может выступать из ворот почки без каких-либо препятствий или аномалий.
она обычно выделяется без расширения чашечки.
Это может быть:
- Врожденный
- Обструкции в прошлом
| Мешковатая внепочечная лоханка |
Кросс-эктопия без слияния
Пациент обратился с болью в правом боку с вопросом о возможных камнях.Выяснилось, что в правой почечной ямке почки нет! Как обычно обнаруживается случайно.
Внематочные почки могут иметь урологические осложнения, такие как мочевые инфекции, почечные камни и обструкция лоханочно-мочеточникового перехода, из-за их частой аномальной формы, мальротации и аномальной сосудистой сети.
| Правая почка была обнаружена ниже левой. Он был повернут, и дистальная мочеточниковая струя оказалась справа. | Цветной допплер, показывающий, что имеется 2 струи. |
| Изображение в режиме B, демонстрирующее отсутствие сращения почек, что является наиболее редким типом. | Перекрещенная эктопическая правая почка, не сросшаяся с левой почкой. Правая внематочная почка была расположена в левом полушарии с воротами вперед, обращенными кпереди, а сосуды необычно пересекали срединную линию. |
ПРОТОКОЛ УЛЬТРАЗВУКА ПОЧЧИ
РОЛЬ УЛЬТРАЗВУКА
Для определения причины:
- Боль в боку
- Гематурия (явная или микроскопическая)
- Лечение ранее выявленной патологии
- Классификация новообразования (кистозная киста Solid V)
- Осложнения после операции
- Руководство по аспирации, биопсии или вмешательству
- После травмы
ОГРАНИЧЕНИЯ
- Средняя и дистальная часть мочеточника обычно закрыта кишечным газом.
- Небольшие поражения на верхнем полюсе почки может быть трудно увидеть из-за затемнения преломляющих краев. Это можно преодолеть с помощью техники тщательного сканирования.
ВЫБОР ОБОРУДОВАНИЯ
Изогнутый линейный матричный датчик с максимально высокой частотой. Начните с 7 МГц и уменьшите до 2 или 3 для более крупных пациентов. Оцените необходимую глубину проникновения и адаптируйтесь. Детских и худых пациентов следует сканировать с частотой 7 МГц. Хорошие возможности цвета / мощности / допплера при оценке сосудов или васкуляризации структуры.
Начните с положения пациента лежа на спине. Также может потребоваться осмотр каждой почки в положении лежа. Поднимите ипсилатеральную руку над головой пациента.
ТЕХНИКА
Комплексное обследование почечных путей всегда должно включать оценку мочевого пузыря и, у мужчин, простаты.
Сканировать продольно справа подреберью. Визуализируйте почку ниже правой доли печени (RT) или селезенки (LT).Поместите зонд между гребнем подвздошной кости и нижним реберным краем для исследования в коронарной плоскости. Убедитесь, что почка тщательно осмотрена от края до края. Поверните в поперечный. Сканируйте от верхнего края к нижнему. Задокументируйте нормальную анатомию и любую обнаруженную патологию, включая размеры и сосудистость, если это показано.
ЧТО ПРОВЕРИТЬ
- Размер почки (разница сторон не должна превышать 1 см)
- Толщина кортикального слоя (не <10 мм)
- Кортико-медуллярная дифференцировка
- Кора головного мозга, по крайней мере, такая же гипоэхогенная, как печень
- Пирамиды слегка гипоэхогенные относительно коры
- Гидронефроза нет
- Рубцевание почек (остерегайтесь больших долей почек за рубцы)
ОБЩАЯ ПАТОЛОГИЯ
(перейдите по ссылке на страницу патологии с описаниями и изображениями)
ОСНОВНОЕ ИЗОБРАЖЕНИЕ
Почечная серия должна включать следующие минимальные изображения;
- Обе почки с измерением длины
- Правая почка длинная с печенью для сравнения
- Обе почки продольные медиально и латерально
- Обе почки поперечные
- Длинная левая почка с селезенкой для сравнения
- Задокументируйте нормальную анатомию.Любая патология, обнаруженная в 2-х плоскостях, включая измерения и любую васкулярность.
ССЫЛКИ
1. Б. Дж. Бирмоле, С. С. Борванкар, А. С. Вайдья и Б. К. Кулкарни, «Перекрестная почечная эктопия», Journal of Postgraduate Medicine, vol. 39, нет. 3, pp. 149–151, 1993.
2. DP Ramaema, W. Moloantoa и Y. Parag, «Перекрестная эктопия почек без сращения - необычная причина острой боли в животе: отчет о болезни», «Отчеты о случаях в урологии», т. 2012 г., идентификатор статьи 728531, 4 стр., 2012 г.
Общие замечания по диалектам и орфоэпической норме языка
Существует множество вариантов произношения на любом языке. Произношение почти в каждой местности на Британских островах имеет свои особенности. Кроме того, произношение отражает классовые различия, образование и воспитание. Разновидности языка, на котором говорит ограниченное в социальном плане количество людей и используется в определенных местах, называются диалектами . Есть социальные и местные диалекты. Самый известный социальный диалект - кокни, на котором говорит менее образованная часть лондонцев.Местные диалекты: корнуолл (в Корнуолле), джорди (в Нью-Касл-он-Тайн) и другие. Как правило, говорящие на диалекте - менее образованная часть населения. Более образованные люди склонны использовать определенное стандартное произношение, включающее модельное произношение словарных единиц и наиболее частые просодические образцы. Такой тип произношения называется ортоэпической нормой. Ортоэпическая норма языка - это стандартное произношение, принятое большинством носителей языка как правильный и правильный способ разговора.Им пользуется наиболее образованная часть населения. Устойчивые варианты произношения фиксируются в словарях произношения как первые варианты, а менее распространенные варианты - как второстепенные. Но ортоэпическая норма не фиксируется раз и навсегда. Он меняется под влиянием нестандартного произношения. Если в речи образованных людей учащаются второстепенные варианты, то в словарях они приводятся как первые варианты. Например. в словаре английского произношения Дэниэла Джонсона Every Mans: снова 1937 /'geɪn; əg'en /, 1956 - /'gen; ə'geɪn /.Ортоэпическая норма британского английского языка называется принятым произношением. Многие ученые говорят, что полученное произношение - не единственная ортоэпическая норма британского английского языка. Многие образованные люди не говорят на нем, хотя у них хороший английский. Они говорят на стандартном английском с оригинальным акцентом. В настоящее время в Великобритании существует 3 вида культурного английского языка. Тип 1 st называется южноанглийским произношением (полученное произношение, RP, общеобразовательное произношение, BBC English, Queen's English).Тип 2 и называется северноанглийским произношением. Тип 3 rd - это стандартный английский язык Шотландии.
1) Южноанглийское произношение. По причинам политики, торговли и присутствия двора произношение юго-востока Англии и Лондона, в частности, начало приобретать исключительный социальный престиж в 16 -м веках. Со временем этот вариант потерял некоторые локальные особенности. Южный тип окончательно закрепился как речь образованных людей под влиянием государственных школ 19 -го -го века, таких как Итон и Харроу.Вот почему это произношение также называют произношением в государственной школе. Полученное произношение в этих школах не преподается, но автоматически усваивается учениками, потому что дети получают его в возрасте 11 лет, когда произношение наиболее гибкое. В изоляции от родителей и общаясь только с одноклассниками и учителями, ученики приобретают так называемый школьный акцент. Позже большинство учеников государственных школ поступают в Оксфордский и Кембриджский университеты, сохраняя свое произношение, и тогда большинство из них занимают лидирующие позиции в политике, в армии и так далее.Вот почему южное произношение считается престижным. Этот вариант стал еще более широко известным, поскольку был принят Британской радиовещательной корпорацией в качестве стандарта. Потому что это наиболее широко понимаемый тип произношения. Отсюда и название BBC English. Традиционно этому виду произношения учат иностранцев.
2) Северный английский. Это речь людей, родившихся и выросших между Бирмингемом и границей Шотландии.Этот тип резко не отделен от южного. Содержит некоторые особенности последнего, измененные местными привычками. Наиболее заметными отличиями являются следующие:
РП НП
[æ] - [a] (плохо, мужик)
[ɑ:] - [æ] (стекло)
[ʌ] - [u] (чашка)
[eɪ] - [e / ə:] (взять, скажем)
[ou] - [ɔ:] (иди, домой)
тона в северном английском языке протяжные, и речь идет медленнее, чем в южном английском.Низкий восходящий тон используется гораздо чаще, чем в принятом произношении. Все это придает речи певучий характер. Этот тип представляет собой более раннюю форму лондонского английского языка 16-18 -го веков, и этот ранний тип был перенесен в Америку, и поэтому между американским и северноанглийским акцентами есть много общих черт.
3) Стандартный английский язык Шотландии. Он значительно изменен южно-английским языком, но некоторые его особенности восходят к нортумбрийскому диалекту англосаксонского языка.Шотландский вариант отличается от принятого произношения как набором фонем, так и распределением фонем.
1) В RP [r] constrictive, он заменяется свернутым [r] русского типа во всех позициях в шотландском варианте. 2) Только / ł / используется во всех позициях. 3) несуществующая в принятом произношении обратная язычная фрикативная фонема, похожая на русскую / х /, используется в таких словах, как «лох», «пойманный», «оч» (выражает удивление или подчеркивает согласие или несогласие).4) [hw] который, когда. Этот кластер используется с исходной диаграммой 'wh'.5) [a] вместо [æ], bad, man. 6) [æ] вместо [ɑ:] (стекло). Шотландская интонация также отличается от принятого произношения, но, к сожалению, очень мало описана.
Дата: 24.12.2015; вид: 2057
.
Обычный стол - Стандартный нормальный стол
Стандартный нормальный стол
Z - стандартная нормальная случайная величина. Табличное значение для Z - это значение кумулятивного нормального распределения в z. Это левосторонняя нормальная таблица. По мере увеличения z-значения нормальное табличное значение также увеличивается. Например, значение Z = 1,96 равно P (Z
| z | .00 | .01 | 0,02 | .03 | .04 | .05 | .06 | .07 | .08 | .09 |
|---|---|---|---|---|---|---|---|---|---|---|
| 0,0 | .5000 | .5040 | . 5080 | .5120 | .5160 | . 5199 | .5239 | .5279 | . 5319 | . 5359 |
| ,1 | . 5398 | . 5438 | .5478 | .5517 | .5557 | .5596 | . 5636 | .5675 | . 5714 | .5753 |
| ,2 | .5793 | .5832 | .5871 | .5910 | .5948 | . 5987 | .6026 | .6064 | .6103 | .6141 |
| ,3 | .6179 | .6217 | .6255 | .6293 | .6331 | .6368 | .6406 | .6443 | .6480 | .6517 |
| ,4 | .6554 | .6591 | .6628 | .6664 | .6700 | .6736 | .6772 | . 6808 | .6844 | .6879 |
| ,5 | .6915 | 0,6950 | .6985 | .7019 | .7054 | .7088 | .7123 | .7157 | .7190 | .7224 |
| .6 | .7257 | .7291 | .7324 | .7357 | . 7389 | .7422 | .7454 | . 7486 | .7517 | .7549 |
| ,7 | .7580 | .7611 | .7642 | .7673 | . 7704 | .7734 | .7764 | .7794 | .7823 | .7852 |
| ,8 | . 7881 | .7910 | .7939 | .7967 | . 7995 | .8023 | .8051 | .8078 | .8106 | .8133 |
| ,9 | .8159 | .8186 | .8212 | .8238 | .8264 | . 8289 | . 8315 | .8340 | .8365 | . 8389 |
| 1.0 | .8413 | .8438 | .8461 | . 8485 | .8508 | .8531 | . 8554 | . 8577 | . 8599 | . 8621 |
| 1,1 | .8643 | .8665 | . 8686 | . 8708 | . 8729 | .8749 | .8770 | .8790 | . 8810 | . 8830 |
| 1,2 | . 8849 | .8869 | .8888 | . 8907 | .8925 | .8944 | .8962 | .8980 | .8997 | .9015 |
| 1,3 | .9032 | .9049 | .9066 | .9082 | .9099 | .9115 | .9131 | .9147 | .9162 | .9177 |
| 1,4 | .9192 | . 9207 | .9222 | .9236 | .9251 | .9265 | . 9279 | .9292 | . 9306 | .9319 |
| 1,5 | .9332 | . 9345 | .9357 | .9370 | . 9382 | .9394 | .9406 | .9418 | .9429 | . 9441 |
| 1,6 | .9452 | .9463 | .9474 | . 9484 | .9495 | .9505 | .9515 | .9525 | .9535 | .9545 |
| 1,7 | . 9554 | .9564 | . 9573 | .9582 | .9591 | .9599 | . 9608 | .9616 | .9625 | .9633 |
| 1.8 | . 9641 | . 9649 | .9656 | .9664 | .9671 | . 9678 | . 9686 | .9693 | .9699 | . 9706 |
| 1,9 | .9713 | .9719 | .9726 | .9732 | .9738 | .9744 | .9750 | . 9756 | .9761 | .9767 |
| 2.0 | . 9772 | . 9778 | .9783 | .9788 | .9793 | .9798 | . 9803 | . 9808 | .9812 | .9817 |
| 2,1 | . 9821 | .9826 | .9830 | .9834 | .9838 | .9842 | . 9846 | .9850 | . 9854 | . 9857 |
| 2,2 | . 9861 | .9864 | . 9868 | . 9871 | .9875 | . 9878 | . 9881 | . 9884 | . 9887 | . 9890 |
| 2,3 | . 9893 | . 9896 | . 9898 | .9901 | . 9904 | . 9906 | .9909 | .9911 | .9913 | .9916 |
| 2,4 | .9918 | .9920 | .9922 | .9925 | .9927 | .9929 | .9931 | .9932 | .9934 | .9936 |
| 2,5 | .9938 | .9940 | .9941 | .9943 | .9945 | .9946 | .9948 | .9949 | .9951 | .9952 |
| 2,6 | .9953 | .9955 | .9956 | .9957 | .9959 | .9960 | .9961 | .9962 | .9963 | .9964 |
| 2,7 | .9965 | .9966 | .9967 | .9968 | .9969 | .9970 | .9971 | .9972 | .9973 | .9974 |
| 2.8 | .9974 | .9975 | .9976 | .9977 | .9977 | .9978 | .9979 | .9979 | .9980 | .9981 |
| 2,9 | .9981 | .9982 | .9982 | .9983 | .9984 | .9984 | .9985 | .9985 | .9986 | .9986 |
| 3.0 | .9987 | .9987 | .9987 | .9988 | .9988 | .9989 | .9989 | .9989 | .9990 | .9990 |
| 3,1 | .9990 | .9991 | .9991 | .9991 | .9992 | .9992 | .9992 | .9992 | .9993 | .9993 |
| 3,2 | .9993 | .9993 | .9994 | .9994 | .9994 | .9994 | .9994 | .9995 | .9995 | .9995 |
| 3,3 | .9995 | .9995 | .9995 | .9996 | .9996 | .9996 | .9996 | .9996 | .9996 | .9997 |
| 3,4 | .9997 | .9997 | .9997 | .9997 | .9997 | .9997 | .9997 | .9997 | .9997 | .9998 |
Как использовать стандартный нормальный стол
1. Найдите значение p для проверки гипотезы, используя стандартную нормальную таблицу.
a) Для правостороннего z-критерия, если статистика теста равна 2,00. Значение p определяется как:
p-значение = P (Z> 2,00)
= 1-П (Z = 1-0,9772
= 0,0228
Поскольку p-значение
b) Для двустороннего z-теста, если статистика теста равна 2.00. Значение p определяется как:
p-значение = P (Z2.00)
= 2 * P (Z> 2,00)
= 2 * [1-P (Z = 2 * (1-0,9772)
= 0,0456
Поскольку p-значение
2. Найдите 97,5-й квантиль стандартного нормального распределения.
Сначала мы находим значение 0,9750 в нормальной таблице и получаем значение z (1,96) из соответствующей строки и столбца. 97,5-й квантиль стандартного нормального распределения равен 1,96.
Статистика форума .Фетальная станция в родах и родах
Фетальная станция важна для наблюдения. Это помогает врачам оценить, как идут роды.
Другие измерения, которые ваш врач может принять во внимание, включают расширение шейки матки или то, насколько ваша шейка матки увеличилась для прохождения вашего ребенка, и сглаживание шейки матки, или насколько тонкой стала шейка матки для содействия родам.
Со временем, если у ребенка не развивается шейка матки, врачу может понадобиться рассмотреть возможность родоразрешения путем кесарева сечения или с помощью таких инструментов, как щипцы или вакуум.
Pros
Исследование шейки матки для определения станции плода может быть быстрым и безболезненным. Этот метод используется для определения того, как ребенок продвигается по родовым путям. Это измерение обычно является одним из многих, которые врач может использовать для определения прогресса родов.
Альтернативой осмотру шейки матки для определения станции плода является ультразвуковой аппарат, который использует звуковые волны для определения положения ребенка.
Согласно исследованию, опубликованному в журнале «Ультразвук в акушерстве и гинекологии», для определения положения плода ультразвук обычно так же эффективен, как и личное обследование.
Врачи могут использовать этот инструмент визуализации как альтернативу или способ подтвердить то, что они идентифицируют как фетальную станцию.
Против
Одним из возможных недостатков использования станции плода является то, что это субъективное измерение. Каждый врач основывает свое определение станции плода на том, где, по их мнению, находятся седалищные шипы.
Два врача могли провести обследование шейки матки, чтобы попытаться определить станцию плода, и получить два разных числа.
Кроме того, внешний вид таза может варьироваться от женщины к женщине.У некоторых женщин таз может быть короче, что может изменить способ, которым врач обычно измеряет состояние плода.
Еще одна причина, по которой ваш врач может проявить осторожность при использовании станции плода, состоит в том, что слишком частое вагинальное обследование, проводимое во время родов, может увеличить вероятность заражения.
Также возможно, что ребенок находится в положении, известном как «лицо». Это означает, что лицо ребенка, а не его затылок, направлено к передней части таза матери.
Форма головы ребенка в этом положении может заставить врача подумать, что ребенок находится дальше по родовым путям, чем они есть на самом деле.
.