|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Какая норма лейкоцитов в крови у ребенка 3 леттаблица по возрасту, у новорожденныхЧисло белых клеток крови имеет большое значение для выявления у ребенка разных заболеваний. Поэтому родителям стоит знать, сколько лейкоцитов должно быть у малышей в норме, что такое лейкоцитоз в крови у ребенка и почему число таких клеток может понижаться. Роль лейкоцитов и их видыЛейкоцитами или белыми тельцами называется группа клеток крови, обеспечивающая защиту детского организма от разных внешних воздействий. В отличие от других кровяных клеток лейкоциты неоднородны и представлены разными видами:
Что влияет на количество лейкоцитовЧисло белых клеток крови может меняться в зависимости от:
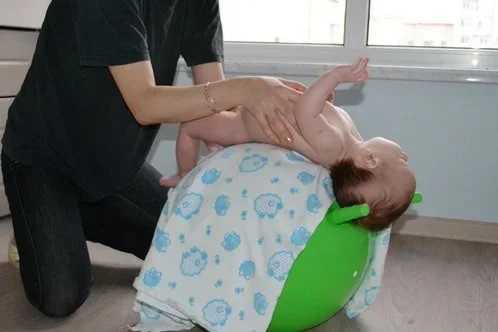
Как определяют число лейкоцитовОпределение количества белых кровяных клеток происходит во время клинического анализа крови одновременно с подсчетом числа эритроцитов, тромбоцитов, определением уровня гемоглобина, СОЭ, гематокрита и других показателей. Кровь для такого анализа зачастую берут из пальца, но в некоторых случаях оценивается венозная кровь, а у новорожденного младенца забор крови может проводиться из пятки.
Как сдавать анализЧтобы число лейкоцитов в результате анализа отвечало реальной картине, важно учитывать следующие моменты:
Таблица по возрастуЧисло белых кровяных клеток в норме у детей разного возраста представлено такими показателями: Лейкоциты выше нормыЕсли в анализе крове определили много лейкоцитов и показатель превышает нормальный, такое состояние называют лейкоцитозом. Он бывает и при заболеваниях, и при воздействии некоторых внешних факторов, не представляющих опасности для детей. Также немаловажным для оценки лейкоцитоза является определение его выраженности, поскольку она напрямую связана с активностью патологического процесса. В следующем видеоролике доктор Комаровский попытается дать ответ на вопрос, что означает повышение лейкоцитов в анализе крови. Причины лейкоцитозаКак уже отмечалось выше, большое количество лейкоцитов может наблюдаться при неопасных состояниях, например, после физической нагрузки, стресса, плача, испуга, горячей ванны или приема пищи. Патологический лейкоцитоз у детей диагностируют:
Симптомы лейкоцитозаУ многих детей лейкоцитоз проявляется лихорадкой, сниженным аппетитом, слабостью, головокружениями, потливостью, усталостью, плохим сном, болезненностью в суставах и мышцах, уменьшением массы тела и другими симптомами, характерными для инфекционных болезней, отравлений, рака, хронических воспалительных заболеваний и прочих патологий, сопровождающихся высокими лейкоцитами. Как уменьшить уровень лейкоцитовПри выявлении лейкоцитоза в анализе крови врач направит ребенка на дополнительные обследования, ведь такое состояние является признаком наличия в детском организме воспалительного процесса. Как только причина высоких лейкоцитов будет обнаружена, ребенку предпишут нужное лечение, а когда малыш поправится, уровень белых кровяных клеток нормализуется. Лейкоциты ниже нормыЕсли в бланке анализа крови отмечено, что лейкоцитов меньше, чем должно быть в этом возрасте, это называют лейкопенией. Данное состояние редко бывает у здоровых детей и зачастую свидетельствует о присутствии какого-то заболевания. Главной опасностью лейкопении является ослабление защитных сил детского организма, ведь лейкоцитов, способных бороться с вирусами, паразитами, аллергенами, бактериями и прочими вредоносными факторами, становится недостаточно. Причины лейкопенииУменьшение количества белых кровяных телец наблюдают:
Симптомы лейкопенииНикаких характерных признаков лейкопении нет, однако такое состояние грозит ребенку «присоединением» инфекции, которая будет проявляться лихорадкой, тахикардией, слабостью, увеличением лимфоузлов, головными болями и прочими симптомами. Что делатьПри случайном выявлении лейкопении следует дополнительно обследовать ребенка. Если показатель уменьшен незначительно и это связано с гиповитаминозом, терапия ограничивается применением витаминных препаратов и коррекцией рациона. При обнаружении какого-то серьезного заболевания ребенку назначают подходящее лечение. В течение некоторого времени после выздоровления число лейкоцитов восстанавливается до возрастной нормы. Посмотрев следующий видеоролик можно узнать больше о том, насколько важны лейкоциты в крови и чем чреваты отклонения от нормы. Таблица норм лейкоцитов в крови у детей и причины их низких и повышенных значенийБелые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса. Общие сведенияОтвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя. Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования. Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии. Виды лейкоцитовВ настоящее время принято различать 5 основных групп:
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания. Норма лейкоцитов в крови у детей в таблице
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента. Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности. В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
Что это значит, если у ребенка повышены лейкоциты в крови?Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины. Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов. Расшифровка лейкоцитарной формулыИзменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией. Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг. Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток. Моноциты повышаются при:
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами. Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок. Читайте далее: Лейкоцитарная формула крови — расшифровка у взрослых и детей, нормы показателей Симптомы лейкоцитозаЛейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
Низкие лейкоциты в крови у ребенкаРодителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
Подготовка к анализуКлеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток. Подводим итогиСледует подчеркнуть, что:
Читайте далее: Лейкоциты в кале у ребенка – норма и причины повышения Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности "микробиолог". Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе "Бактериология". Лауреат всероссийского конкурса на лучшую научную работу в номинации "Биологические науки" 2017 года. Автор многих научных публикаций. Подробнее Расшифровка общего анализа крови у ребёнка самостоятельно. Советы.Для начала запомним несколько важных вещейПервое: не надо сдавать анализы «просто так». Для этого всегда должна быть веская причина — болезнь или период скрининга. Каждый прокол кожи — это стресс для ребёнка, особенно маленького. Любой стресс замедляет развитие малыша и приводит к нарушению метаболизма, пусть и на короткое время. Второе: результаты анализов — это просто цифры, которые говорят вам и врачу, что в такой-то день и время кровь ребёнка выглядела именно таким образом. Всё. Сейчас, возможно, в крови у малыша всё совсем не так. Кровь — жидкость, не имеющая постоянного состава. Она меняется каждую минуту, если не секунду. Увидев результат, выходящий за пределы нормы, не паникуйте сразу. Возможно, это — случайность или ответ на какое-то кратковременное воздействие. К примеру, ребёнок сильно боялся сдавать кровь и плакал. В результате у него выработалось очень много стрессовых гормонов, которые повлияли на общий состав крови. Или накануне малыш съел приличную порцию сладкого, а может быть — жирного. Всё имеет значение. Поэтому врач, увидев отклонение анализов от нормы, обязательно назначит дообследование, хотя бы повторный анализ крови через 2-3 недели. И если ситуация не изменится, тогда будет думать, что делать. Третье: проведите забор крови максимально комфортно для ребёнка. Чтобы не было испуга, слёз и криков. Подготовьте его к этому событию, приведите в пример мужество друзей и любимых киногероев, родственников. Тогда шансов на достоверность результатов будет больше. А теперь познакомимся с показателями клинического анализа крови. ГемоглобинГемоглобин захватывает из лёгких и переносит кислород к органам и тканям человека. Состоит из белка и железа. Если железа недостаточно, говорят о железодефицитной анемии и фиксируют снижение уровня гемоглобина в крови. Гемоглобин в результатах может быть обозначен как: Таблица № 1: Нормы гемоглобина у детей разного возраста по данным ВОЗ Всемирная организация здравоохранения считает нормальным достаточно широкий диапазон данных для детей даже одного и того же возраста. У детей, находящихся только на грудном вскармливании, гемоглобин обычно ниже, чем у их сверстников-искусственников. Природа этого явления до конца не изучена, однако патологией такое снижение уровня гемоглобина в крови у грудничков уже не считают. Читаем результат: ЭритроцитыЭритроциты — клетки крови человека (красные кровяные тельца), напоминающие сильно сплюснутые с двух сторон шарики. В них содержится тот самый гемоглобин, который переносит кислород. Эритроциты в результатах обозначают:
Таблица № 2: Содержание эритроцитов в норме С двух месяцев и примерно до двух лет содержание эритроцитов несколько ниже в связи с особенностями детского организма. Читаем результат: Цветной (цветовой) показатель кровиЦветовой показатель (ЦП) крови показывает относительное содержание гемоглобина в эритроцитах. То есть, сколько гемоглобина находится в эритроците по сравнению с нормальными величинами. Для определения ЦП используют формулу: 3х гемоглобин (г/л)/эри, где эри — три первые цифры в числе, показывающем количество эритроцитов в крови. Пример: у ребёнка гемоглобин =100г/л, а эритроциты 3,0х1012/л, тогда его ЦП = 3х100/300 = 1,0. Нормой считается ЦП от 0,85 до 1,15. Снижение ЦП говорит об анемии или наследственном заболевании. Сейчас в крупных лабораториях этот показатель не определяют. Вместо него используют эритроцитарные индексы. Эритроцитарные индексыMCVMCV (Mean Cell Volume) переводится как средний объём эритроцита. Это, фактически, величина эритроцита. Может измеряться в микрометрах (мкм), но чаще — в фемтолитрах (фл). Таблица № 3: Нормы МСV В зависимости от размеров, эритроциты называют:
Читаем результат: MCHMCH (mean corpuscular hemoglobin) показывает сколько гемоглобина содержится в каждом усреднённом эритроците. Это современный более точный аналог цветового показателя. Разница одна: результаты цветового показателя определяются в условных единицах, а MCH — в пикограммах. Таблица № 4: нормы MCH Повышение МСН называют гиперхромией, а понижение — гипохромией. Читаем результаты: MCHCMCHC показывает среднюю концентрацию гемоглобина во всех эритроцитах сразу. Показатель рассчитывает анализатор, который может быть неправильно настроен. Таблица № 5: MCHC у детей Внимание! Результаты определения этого индекса могут отличаться в разных лабораториях. Смотрите нормы именно вашей лаборатории! Расшифровка: ТромбоцитыТромбоциты тоже относятся к красным клеткам крови. Они выглядят как небольшие пластинки. Их основная цель — нормальная свертываемость крови. Тромбоциты в результатах анализов обозначают: Таблица № 6: нормы тромбоцитов у детей Различают:
Расшифровываем результаты: В современных лабораториях определяют ещё и тромбоцитарные индексы. Тромбоцитарные индексыТромбоцитарные индексы определяются только при заборе крови из вены в современных лабораториях. MPVMPV — от английского «mean platelet volume», что означает «средний объем тромбоцитов». Молодые тромбоциты более крупные. Они рождаются и живут не более двух недель, с возрастом становясь всё меньше. Нормальным считается, когда: 90% тромбоцитов имеют значения средние, а 10% - меньшие или большие. Анализатор строит кривую. Если она сдвигается влево — в крови преобладают незрелые тромбоциты (крупные), если вправо — старые (мелкие). Нормальные показатели MPV 7,4 — 10,4 фл. Что означает повышение и понижение MPV: PDWPDW — относительная ширина распределения тромбоцитов по объёму. То есть, измеряется объём тромбоцитов и их распределяют в группы. Абсолютное большинство тромбоцитов должны иметь стандартный объём. Допускается «нестандарт» у 10-17%. PDW выше и ниже нормы: PctPct, от английского platelet crit, означает «тромбокрит», то есть — сколько тромбоцитов находится в цельной крови. Результат получают в процентах. Нормальные значения находятся в границах 0,15-0,35%. Если есть отклонения: P-LCRP-LCR — это индекс, обозначающий число больших тромбоцитов в анализе крови. Определяется в процентах. В норме его пределы 13-43%. Имеет значение только вместе с анализом всех тромбоцитарных коэффициентов. Нормы зависят от конкретной лаборатории. ЛейкоцитыЛейкоциты это целая группа клеток, отличающихся по форме, размерам и по своим свойствам. Все они защищают наш организм от инфекций, вызванных бактериями, вирусами и другими чужеродными агентами. Поэтому общее количество лейкоцитов имеет существенное диагностическое значение. Упрощённо лейкоциты можно считать солдатами, стоящими насмерть на страже границ нашего организма. Предотвращая проникновение врага, они гибнут, существуя всего 10-12 дней. Постоянно организм восполняет эти потери, производя новые клетки в костном мозге, селезёнке, лимфоузлах и миндалинах. В анализах лейкоциты обозначают как:
Нормы лейкоцитов у детей: Что означает, если лейкоциты повышены или понижены: Лейкоциты разнородны, поэтому врачи всегда учитывают не только их количество, но и показатели так называемой лейкоцитарной формулы, в которой различают: эозинофилы, нейтрофилы, базофилы, моноциты и лимфоциты. ЭозинофилыЭозинофилы — разновидность лейкоцитов, по которым доктора судят о наличии или отсутствии аллергической реакции у ребёнка. Эозинофилы входят в состав лейкоцитарной формулы, а потому их считают в процентах. То есть, сколько процентов лейкоцитов (из всех) является эозинофилами. Лаборатория обозначает так:
Нормы эозинофилов в крови ребёнка Обычно врачи не считают эозинофилы до единиц, а рассуждают так:
При каких заболеваниях повышаются эозинофилы у ребёнка? БазофилыБазофилы относятся к лейкоцитам и играют в организме человека важную роль. Они первыми реагируют на появление чужаков, пытаясь если не нейтрализовать их, то хотя бы остановить, пока не прибудет «подкрепление». Базофилы «набрасываются» на аллергены и яды, идут в места воспалительной реакции, помогая восстанавливать кровоток. Лаборатории обозначают базофилы как:
В норме количество базофилов у детей колеблется от 0,5 до 1% или, в абсолютных числах, 0,01 млрд/л. ЛимфоцитыЛимфоциты — это тоже разновидность лейкоцитов. Их много и они занимаются сразу несколькими делами:
Лимфоциты делятся на:
Лимфоциты в лабораторном анализе обозначают как:
Нормы лимфоцитов у детей разного возраста: Лимфоциты считают в процентах от общего числа лейкоцитов, однако иногда можно увидеть в анализах и абсолютные числа. В этом случае нормой считают интервал от 1 до 4 млрд в литре. Подсчитать абсолютное количество лимфоцитов можно самостоятельно (если вас тревожит тот факт, что процентное соотношение выше возрастной нормы). Для этого существует формула: ЛК х ЛФ% = ЛФ. То есть, вы смотрите — сколько у ребёнка в анализе лейкоцитов и умножаете это число на проценты лимфоцитов (умножаете на число лимфоцитов и делите на 100), получаете сколько лимфоцитов в абсолютных числах есть у ребенка сейчас. И если это значение укладывается в норму — беспокоиться сильно не надо. Пример: у ребёнка 4,0 млрд лейкоцитов, а лимфоцитов 40%. Значит 4 млрд умножаем на 40 и делим на 100, получается 1,6 млрд. Это укладывается в норму. Что означает, если лимфоцитов больше или меньше нормы? В анализе могут быть указаны атипичные лимфоциты. В норме их должно быть не более 6%. МоноцитыМоноциты — тоже представители группы лейкоцитов. Это очень интересные клетки, которые в крови живут всего 2-3 дня, а затем превращаются в тканевые макрофаги, где приобретают способность самостоятельно двигаться, напоминая крупных амёб. Они не просто двигаются, а, подобно дворникам, очищают ткани от вего ненужного и чужеродного — повреждённых и перерождённых (опухолевых) клеток, бактерий и вирусов. А ещё они вырабатывают интерферон — средство, помогающее справиться с возбудителями разных заболеваний. В анализах моноциты обозначают как:
Чаще всего результаты анализов выдаются в процентах. Нормы моноцитов у детей: Причины повышения и понижения моноцитов у детей Скорость оседания эритроцитовОчень простой тест, который используют практически все лаборатории. Кровь набирается в узкую пробирку, которая устанавливается вертикально. Практически сразу жидкость разделяется на две фракции: тяжёлые эритроциты опускаются вниз. На сколько миллиметров они опустятся за час — такой результат и будет написан в анализе. В анализе этот показатель обозначается как: Нормы СОЭ у детей СОЭ: причины понижения и повышения у детей Это нужно знать обязательно!Общий анализ крови — важный этап контроля здоровья ребёнка и верной диагностики. Однако кровь — динамическая, постоянно меняющаяся жидкость. Она чутко реагирует на все изменения питания, двигательной активности и даже самочувствия ребёнка. Поэтому сдавать кровь на анализ следует с соблюдением следующих правил:
Что делать, если есть отклонения в общем анализе крови ребёнка?
Знаете ли вы, что в некоторых лабораториях специально устраиваются очереди на 20 минут, чтобы дети сидели спокойно и анализы были более достоверными? Нормы лейкоцитов в крови у детей по возрасту в таблицеПодобные составляющие крови могут быть как выше, так и ниже допустимых цифр, что, как правило, указывает на протекание какого-либо недуга. Это обуславливается тем, что лейкоциты отвечают за состояние иммунной системы. Если норма у детей нарушена, то это обязательно отразится на состоянии здоровья. Наиболее часто появляются такие признаки, как повышение температуры тела, общее недомогание, слабость и разбитость, а также частая смена настроения. Лейкоциты в крови у ребенка подсчитываются во время расшифровки общеклинического анализа крови. Однако для поиска причины потребуется комплексное обследование организма. Скорректировать уровень белых кровяных телец у детей можно консервативными способами, но этого будет недостаточно для устранения первопричины какого-либо отклонения от нормы. Содержание лейкоцитов в крови ребенка показывает лейкоцитарная формула, которая учитывает содержание всех подтипов белых кровяных телец, таких как нейтрофилы и базофилы, эозинофилы и лимфоциты, а также моноциты. Для детей установлена следующая таблица нормальных значений по возрасту:
Относительно концентрации различных типов лейкоцитов, в норме они должны иметь следующие показатели:
Во время расшифровки результатов, гематологом принимается во внимание как общее число белых кровяных телец, так и их относительный уровень. Отдельно стоит отметить про такой показатель, как норма лейкоцитов в крови у новорожденных – их повышенное значение является вполне нормальным для такой возрастной категории. Как было сказано выше, норма лейкоцитов у детей может отклоняться как в большую, так и в меньшую сторону, причем каждое такое нарушение имеет свои собственные предрасполагающие факторы. Например, когда белых кровяных телец много, то это называется лейкоцитоз, который может возникать на фоне:
Несмотря на то что норма лейкоцитов у новорожденных повышена и это считается естественным состоянием, такое нарушение также может быть вызвано:
Среди безобидных источников стоит выделить:
Когда лейкоциты у ребенка понижены – это лейкопения, которая в подавляющем большинстве случаев является следствием:
Степени лейкопении В любом случае очень важно вовремя обнаружить первопричину, чтобы предупредить развитие опасных осложнений. Когда норма лейкоцитов в крови у детей повышена или понижена, то это отражается на самочувствии ребенка. Родителям необходимо быть очень внимательными, поскольку любое отклонение имеет неспецифические и слабовыраженные внешние проявления. Специфика также заключается в том, что симптомы могут остаться незамеченными из-за того, что на первый план выходят признаки базового заболевания. Тем не менее лейкоцитоз можно заподозрить при появлении следующих состояний:
Симптоматика лейкопении, в свою очередь, представлена:
Следует помнить, что выше указаны лишь общие симптомы, которые в обязательном порядке будут дополняться специфическими признаками того или иного базового недуга. Лейкоциты у новорожденного или детей старшего возраста подсчитываются в ходе общеклинического анализа крови, который требует изучения биологического материала, взятого из пальца. Взятие крови из пальца для общего анализа Для получения врачом наиболее достоверной информации, пациентам необходимо подготовиться. У детей подготовительные мероприятия ограничиваются отказом от еды минимум за 8 часов до выполнения такого диагностического теста. Тем не менее полученной информации будет недостаточно для выяснения причинного фактора: для этого необходимо комплексное обследование организма, схема которого подбирается индивидуально для каждого ребенка. В то же время есть несколько общих мероприятий, которые выполняет непосредственно клиницист:
Среди дополнительных методов диагностирования стоит выделить специфические лабораторные тесты, инструментальные процедуры, а также консультации детских специалистов из различных направлений медицины. Нормализация уровня лейкоцитов в крови у новорожденного или детей старшего возраста проводится при помощи консервативных методик, а именно:
Однако стоит отметить, что такие мероприятия будут неэффективными, если не заняться лечением базового недуга. Терапия сугубо индивидуальна, но может быть:
В любом случае лечение должно строго контролироваться лечащим врачом. Во избежание развития того, что лейкоциты в крови у грудничка не повышались и не понижались, родителям необходимо постоянно контролировать выполнение простых профилактических рекомендаций. Главные правила в данном случае представлены:
Прогноз повышенных или пониженных лейкоцитов напрямую диктуется основным провоцирующим фактором. Отклонение от нормы – тревожный сигнал, на который необходимо моментально отреагировать. Родителям надо помнить, что полный отказ от врачебной помощи и самостоятельные попытки устранить проблему могут привести к формированию осложнений заболевания-провокатора. Сохранить в закладки:Лейкоцитоз у новорожденных : причины, симптомы, диагностика, лечениеЛечение лейкоцитоза у новорожденных не проводится по причине того, что превышение нормы показателей лейкоцитов не является самостоятельной болезнью. Лечение лейкоцитоза – это скорее лечение первопричины, которая провоцирует сдвиг в лейкограмме. Терапевтические назначения напрямую связаны с видом патологии, заболевания и его этиологии, зависит от состояния ребенка на момент рождения и выявления патологического процесса, и с другими факторами. Воспалительные процессы в разных формах и стадиях лечатся специфическими препаратами, которые не несут побочных действий, инфекции купируются группой антибиотиков последнего поколения, преходящий физиологический лейкоцитоз в принципе не подлежит лечению и не требует каких-либо медицинских процедур. Немного подробнее о лечении лейкоцитоза у новорожденных в зависимости от вида и выявленного состояния, заболевания:
В более серьезных ситуациях, когда есть угроза здоровью и жизни младенца могут быть назначены – цитостатики (химиотерапия), лейкофорез, плазмофорез и другие процедуры, связанные с заболеваниями крови и кроветворящих органов. ЛекарстваЛекарства, которые могут быть назначены для снижения уровня лейкоцитов, выбираются с учетом выявленного заболевания, психометрических параметров младенца и тяжести состояния его здоровья. Следует помнить, что иммунная система новорожденного только формируется и еще не способна функционировать как полноценная защита, в том числе и от медикаментозного отравления. Поэтому лекарства для младенцев подбираются очень осторожно и только в случаях, когда перед врачом стоит выбор - дать возможность развиться и работать иммунитету, или же сохранить здоровье и жизнь в целом. Также следует помнить, что почти вся группа антибиотиков способна угнетать специфическое звено иммунитета и подавлять неспецифическое сопротивление (резистентность) к инфекционным возбудителям. Эта информация особенно важна в терапии новорожденных, так как их защитная система несовершенна и обладает низким уровнем сопротивляемости. Рассмотрим некоторые виды лекарств, показания к их назначению, дозировки и возможные последствия их приема.
Характеристики лекарств, которые потенциально могут использоваться в лечении воспалений, инфекций у новорожденных:
Цефалоспорины 2 поколения для новорожденных противопоказаны и не назначаются в отличие от цефтриаксона, который относится уже к третьему поколению этой категории. Клафоран, цефтриаксон способны купировать штаммы стафилококка золотистого, эпидермальные инфекции, менингококка. Чаще всего эту группу препаратов назначают как дополнение к пенициллиновой группе, спустя 7 дней после первичной терапии как стабилизационное мероприятие. Наиболее результативна подобная методика при выявлении генерализованного инфекционного воспаления, менингита бактериальной этиологии. Дозировка: новорожденные до 14-го дня жизни – один раз в сутки в дозе, не превышающей 20-50 мг/кг массы малыша. Продолжительность курса, как правило, не превышает 7 дней. Возможные побочные реакции – высыпания аллергического характера, повышение температуры тела, полиморфная эритема, диарея, рвота. Довольно часто организм младенца реагирует на антибиотики такого ряда лейкоцитозом, что считается нормальным показателем сопротивляемости иммунитета.
ВитаминыВитамины в терапии новорожденных почти не используются, особенно, если речь идет о лейкоцитозе. Если малыш рождается без видимых отклонений в развитии, без патологий и получает грудное молоко, дополнительные витамины ему не требуются. Весь комплекс витаминов и микровеществ он получает из материнского молока либо искусственных молочных смесей. Исключением может быть дефицит холикальциферола (витамина Д), его недостаток чреват рахитом, хрупкостью и уязвимостью костно-мышечной системы младенца. Также новорожденный может испытывать потребность в дополнительном количестве витамина К, это случается на фоне приема антибиотиков или стероидных препаратов. Необходимая доза для новорожденных – 11-12 мкг, если филлохинона (витамина К) не хватает, ребенку грозят геморрагические кровоизлияния. Дефицит витаминов может восполняться как приемом дополнительного питания ( сухие смеси), так и с помощью рационального, сбалансированного питания матери, дающей ребенку все необходимое в виде грудного вскармливания. Витамины для новорожденного, у которого выявили лейкоцитоз:
Отметим, что в природе не существует витаминов, которые способны снизить или повысить уровень лейкоцитов в крови младенца. Если врач диагностирует авитаминоз у новорожденного, это скорее свидетельствует о дефиците витаминов у матери, в том числе в грудном молоке. Следовательно, принимать витаминные препараты нужно кормящей женщине, конкретную дозировку, режим приема назначает лечащий гинеколог или педиатр, наблюдающий за развитием новорожденного. Физиотерапевтическое лечениеФизиотерапевтическое лечение новорожденных, у которых определен лейкоцитоз, обычно не назначается. Это объяснимо свойствами процедур, аппаратуры, которые не оказывают влияния на уровень лейкоцитов. В педиатрии физиотерапия считается довольно популярным методом поддерживающей терапии. Такие процедуры практически не имеют побочного действия, безопасны, результативны при их грамотном назначении. Целевое воздействие на системы и органы малыша могут быть хорошим, общеукрепляющим приемом, позволяющим восстановить здоровье младенца после заболевания. Тем не менее, при лейкоцитозе физиотерапевтическое лечение не используется по причине таких противопоказаний:
Физиотерапевтическое лечение как общеукрепляющие процедуры часто назначаются недоношенным детям в стадии их адаптации, когда масса тела находится уже в пределах нормы, организм стремится к восстановлению. Правила физиотерапевтических процедур для новорожденных:
Показания для физиотерапевтического лечения новорожденных определяет врач-акушер, учитывая анамнез, анатомические и физиологические показатели, уровень нервной возбудимости, наличие возможных отклонений от норм, в том числе в формуле крови. Что может быть назначено малышу в качестве физиотерапии?
Народное лечениеНародное лечение и статус новорожденного в принципе не должны рассматриваться вместе в рамках серьезного обсуждения. Особенно, если речь идет о новорожденном младенце, у которого определены повышенные лейкоциты. Изменения состава крови в принципе не являются болезнью, которую нужно лечить, в том числе и народными методами. Это диагностический критерий, один из многих, указывающий как на физиологический, временный фактор, так и возможное заболевание. Тем не менее, встречаются «любопытные» мамы, продолжающие экспериментировать и применять всевозможное народное лечение к своему малышу. Поэтому стоит еще раз напомнить, что такой лейкоцитоз, как он проявляется, о чем говорит и можно ли его устранить с помощью народных методов и рецептов. Повышенные лейкоциты – это прежде всего признак защитных функций организма, ответ на различные, дискомфортные для малыша, факторы. Лейкоцитоз может быть временным, таким, который считается физиологически допустимым и патологическим.
Если лейкоцитоз у новорожденных обусловлен инфекцией, воспалением, другими серьезными болезнями, лечение первопричины назначает врач. Это правило в отношении терапии новорожденных младенцев должно быть незыблемым. Ни советы подруг, знакомых, родителей, ни, тем более, рекомендации из сети Internet, не могут считаться приемлемыми в качестве терапии малыша. Народное лечение может применяться только с разрешения врача-акушера и чаще всего это может быть наружный способ применения фитотерапии. Например, купания в отваре трав, примочки, обтирания салфеткой, смоченной в травяном настое. Внутреннее применение фитосредств ограничивается питьем укропной воды при повышенном метеоризме. Пожалуй, это все, что можно применять как народное лечение для новорожденного ребенка. Что касается лейкоцитоза, его невозможно устранить или нейтрализовать с помощью фитолечения, более того, бесконтрольное применение таких способов может навредить малышу. Взрослые пациенты, у которых повышены лейкоциты в анализе крови, могут пробовать дополнительные к базовой терапии средства, в том числе из категории «народное лечение». Рецепты:
Помочь справиться с негативными факторами, вызывающими лейкоцитоз у новорожденных, может либо устранение причины физиологического характера (пищевой режим, полноценное питание, комфортная окружающая среда, тепло), либо медикаментозное лечение. Также укрепить защитные функции иммунитета ребенка может кормление материнским молоком. В нем находится достаточно веществ, способствующих нормальному формированию органов, тканей, желудочно-кишечного тракта, включая клеточное и гуморальное звено иммунной системы. [56], [57], [58], [59], [60], [61], [62], [63], [64], [65] Лечение травамиЛечение травами ребенка в возрасте от рождения до полугода (вплоть до 1 года) чаще всего не используется. Исключением может быть наружное применение травяных отваров, настоев (купание), компрессы, реже – питье специального отвара семян укропа при избыточном газообразовании. При лейкоцитозе лечение травами не применяется, однако, нужно учитывать влияние состава грудного молока на защитные функции организма младенца. То есть, кормящая мама может попробовать добавить в рацион фитосредство, если это действительно улучшит качество молока. Следовательно, лечение травами матери косвенно может воздействовать на состояние здоровья новорожденного. Рецепты, которые входят в категорию «лечение травами», следует внимательно изучать и проверять, лучше в сотрудничестве с лечащим врачом- акушером. Нельзя забывать, что миф о безопасности траволечения – это действительно миф. Существует немало растений, способных нанести вред организму, в том числе довольно серьезный. Рассмотрим несколько способов фитолечения, применения растительных настоев, отваров:
Кормящей маме перед приемом отвара березовых листьев и почек необходимо проконсультироваться с педиатром и своим гинекологом. Березовые почки – это довольно сильное средство, поэтому назначение дозы, режима приема отвара все же следует доверить доктору. ГомеопатияГомеопатия с одной стороны считается популярным и безопасным методом, с другой - до сих пор малоизученным и не общепринятым способом традиционного лечения. Гомеопатия и лейкоцитоз – это сочетание, которое редко встречается в практике педиатров-неонатологов. Возможно, это объяснимо тем, что гомеопатические препараты чаще назначаются детям более старшего возраста. Что касается новорожденных, то им дают шанс справиться с повышенным уровнем лейкоцитов самостоятельно, с помощью формирующейся иммунной системы. Тем не менее, врачи-гомеопаты утверждают, что их лекарственные формы эффективны в лечении многих заболеваний, в том числе болезней новорожденных младенцев. Подбор гомеопатии для грудных малышей – дело серьезное, требующее детальной информации о самом ребенке, а также и о его родителях. Главным принципом для гомеопата традиционно является правило - минимальная доза и максимально быстрый эффект. Опытный врач обязательно расспросит маму и отца о состоянии их здоровья, затем обо всех особенностях младенца, о его анатомо-физиологических параметрах. Также необходим и визуальный осмотр новорожденного для конкретизации выбора препарата, дозы и курса лечения. Какие проблемы новорожденного может решить гомеопатия?
Гомеопатия в лечении провоцирующих лейкоцитоз заболеваний – это ответственность, знания и практический опыт врача-акушера. Самостоятельное применение гомеопатических лекарственных средств недопустимо так же, как и самолечение другими медикаментами, особенно, если речь идет о здоровье новорожденного малыша. Общий анализ крови ребенка. Расшифровка результатов, норма, причины отклоненийОбщий анализ крови (сокращенно ОАК), пожалуй, самый распространенный вид лабораторной диагностики, который дает возможность сделать первые выводы о состоянии больного. В педиатрии это исследование играет особую роль, ведь маленькие пациенты часто попросту не могут подробно рассказать о своих жалобах. Несколько миллилитров крови, взятой из пальца, позволяют подтвердить подозрение на инфекцию или, напротив, исключить некоторые предположения о возможных причинах болезни ребенка. А повторный анализ крови является надежным способом оценить эффективность лечения малыша. Особенности анализа крови детейВажно и то, что сложной подготовки к процедуре не требуется: общий анализ крови назначается даже при экстренном поступлении в больницу. Однако если спешки нет, то для получения объективных результатов лучше соблюдать некоторые правила. Главное — не кормить и не поить детей перед посещением лаборатории, это искажает некоторые показатели. Оптимально сдавать кровь рано утром, чтобы малыш не успел проголодаться. Также важно настроить ребенка на процедуру, чтобы он не нервничал перед уколом, поскольку сильный стресс влияет на свойства крови. Кровь для общего анализа у детей берут из пальца. Важно знать! Показатели общего анализа крови ребенкаКровь — сложная по составу жидкость, которая состоит из жидкой части и форменных элементов — клеток, отвечающих за транспорт кислорода и выполняющих защитные функции. Именно эти клетки — эритроциты, тромбоциты и лейкоциты — являются основным предметом исследования при выполнении общего анализа крови, ведь их количество и внешний вид могут многое рассказать о вероятных причинах болезни маленького пациента. Оформление и содержание бланка с результатами ОАК, который вы получите из лаборатории, имеют свои особенности. Это определяется прежде всего тем, был ли проведен краткий или развернутый вариант такого исследования. Решение об этом принимает доктор. В профилактических целях, когда причин для беспокойства нет, детям назначают «тройчатку» — анализ, включающий в себя определение только уровня гемоглобина, скорости оседания эритроцитов (СОЭ) и количества лейкоцитов. Эта процедура позволяет составить общее представление о состоянии здоровья ребенка. Однако гораздо более полную картину можно увидеть при развернутом анализе крови, включающем в себя подсчет количества всех разновидностей форменных элементов, а также некоторые дополнительные показатели.
Результаты общего анализа крови у детей: норма и отклоненияВслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице: Снижение гемоглобина в общем анализе крови у ребенка заставляет заподозрить анемию, внутреннее кровотечение или наличие злокачественной опухоли. Выраженное повышение этого показателя также является признаком заболеваний, обезвоживания или интенсивных физических нагрузок. Снижение эритроцитов (эритропения) — признак анемии, кровопотери и хронического воспаления. Повышение количества красных кровяных телец (эритроцитоз) отмечается при обезвоживании, врожденных проблемах с кроветворением и при некоторых опухолях. Вслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице (см. таблицу ниже). Это интересно! Важно обратить внимание и на значения СОЭ: у детей беспричинное повышение этого показателя всегда является поводом для повторного анализа. В ситуации же, когда рост СОЭ связан с инфекцией, изменение скорости оседания эритроцитов происходит, как правило, на следующие сутки после подъема температуры. А вот снижение СОЭ у новорожденных почти всегда — физиологичное явление. Недостаток тромбоцитов (тромбоцитопения) говорит о нарушениях в свертывающей системе крови при гемофилии и других наследственных заболеваниях или о недавнем кровотечении. Иногда дефицит кровяных пластинок наблюдается при инфекциях, некоторых видах анемий и при злокачественных заболеваниях, а также при приеме определенных лекарств. Если тромбоцитов больше нормы (тромбоцитоз), то педиатр заподозрит у ребенка хроническое воспалительное заболевание (например, туберкулез). Изменение содержания лейкоцитов в общем анализе крови у детей (лейкоцитоз или лейкопения) почти всегда говорит об инфекции в организме или о нарушении кроветворной функции. Более точное заключение врач сделает на основе анализа показателей лейкоцитарной формулы — преобладание тех или иных видов клеток и сдвиг формулы влево или вправо являются важным диагностическим признаком вирусных, бактериальных и паразитарных заболеваний.
Лейкоцитов в моче: причины, симптомы и диагностика.Лейкоциты, также известные как белые кровяные тельца, являются центральной частью иммунной системы. Они помогают защитить организм от инородных веществ, микробов и инфекционных заболеваний. Эти клетки производятся или хранятся в различных частях тела, включая тимус, селезенку, лимфатические узлы и костный мозг. Высокий уровень лейкоцитов свидетельствует о том, что организм пытается бороться с инфекцией. Лейкоциты перемещаются по всему телу, перемещаясь между органами и узлами и отслеживая любые потенциально опасные микробы или инфекции. В моче обычно обнаруживается только очень низкий уровень лейкоцитов, если таковые имеются. Высокое содержание лейкоцитов в моче может указывать на инфекцию или другие воспалительные заболевания. В этой статье будут рассмотрены пять наиболее распространенных причин образования лейкоцитов в моче. Лейкоциты могут появляться в моче по разным причинам. 1. Инфекции мочевого пузыряПоделиться на Pinterest Большое количество лейкоцитов в моче может указывать на наличие инфекции мочевыводящих путей.Инфекция мочевыводящих путей (ИМП) - частая причина лейкоцитов в моче. ИМП могут поражать любую часть мочевыделительной системы, включая мочевой пузырь, уретру и почки. Нижние отделы мочевыводящих путей, особенно мочевой пузырь и уретра, являются частыми локализациями инфекции. ИМП обычно возникает, когда бактерии попадают в мочевыводящие пути через уретру. Затем они размножаются в мочевом пузыре. У женщин риск заражения ИМП выше, чем у мужчин. Примерно 50–60 процентов женщин в какой-то момент страдают ИМП. Если ИМП возникает в мочевом пузыре и человек не обращается за лечением, инфекция может распространиться на мочеточники и почки. Это может стать серьезным. 2. Камни в почкахБольшое количество лейкоцитов иногда может указывать на камни в почках. В моче обычно присутствует низкий уровень растворенных минералов и солей. У тех, у кого высокий уровень этих веществ в моче, могут развиться камни в почках. Симптомы включают:
Если камни в почках попадают в мочеточники, они могут нарушить отток мочи.Если происходит закупорка, могут скапливаться бактерии, и может развиться инфекция. 3. Инфекция почекКоличество лейкоцитов в моче может возрасти, если есть инфекция почек. Инфекции почек часто начинаются в нижних отделах мочевыводящих путей, но распространяются на почки. Иногда бактерии из других частей тела попадают в почки через кровоток. Вероятность развития почечной инфекции выше, если у человека:
4.Закупорка мочевыделительной системыЕсли закупорка мочевыделительной системы развивается, это может привести к:
Непроходимость может возникнуть в результате травматического повреждения. травмы, камни в почках, опухоли или другой инородный материал. 5. Задержание в мочеЗадержание в моче может вызвать ослабление мочевого пузыря, затрудняя его опорожнение. Если моча накапливается в мочевом пузыре, присутствие бактерий увеличивает риск инфекции. Это может повысить уровень лейкоцитов в моче. Это лишь некоторые из распространенных причин, но есть и другие. Следующее может также вызвать повышение уровня лейкоцитов в моче: Лейкоциты в моче вызывают разные симптомы у разных людей, но есть несколько симптомов или признаков, указывающих на то, что лейкоциты могут присутствовать в моче. Один из наиболее заметных признаков - мутная моча или моча с неприятным запахом. Другие признаки включают частое мочеиспускание, боль или жжение при мочеиспускании или наличие крови в моче. Другие симптомы включают:
Люди, которые замечают любое из вышеперечисленного Симптомы следует обратиться к врачу для дальнейшего обследования. Общий анализ мочиАнализ мочи (общий анализ мочи) используется для проверки мочи на отклонения от нормы и может быть достаточным для выявления любых проблем. Люди, подозревающие наличие лейкоцитов в моче, предоставляют образец мочи, который их врач может проанализировать тремя способами: визуальный осмотр, тест с помощью индикаторной полоски и микроскопическое исследование.
Анализ мочи - это первый этап исследования. Другие тестыЕсли в моче присутствует кровь или другие вещества, врач может провести дополнительные тесты, чтобы определить причину проблемы. Проблема может заключаться в любом из перечисленных выше состояний или в более серьезном неинфекционном заболевании, таком как заболевание крови, аутоиммунное заболевание или рак.При необходимости врач назначит дополнительные анализы. Стерильная пиурияВозможно наличие лейкоцитов в моче без бактериальной инфекции. Стерильная пиурия - это стойкое присутствие лейкоцитов в моче, когда лабораторное исследование не обнаруживает бактерий. Согласно The New England Journal of Medicine , 13,9% женщин и 2,6% мужчин страдают этим заболеванием. Некоторые заболевания, передающиеся половым путем, вирусные или грибковые инфекции или даже туберкулез могут вызывать стерильную пиурию. Правильный диагноз жизненно важен для определения пути лечения. Лечение лейкоцитов в моче зависит от причины и наличия инфекции. При некоторых состояниях, таких как бактериальная инфекция мочевыводящих путей, лечение антибиотиками может относительно быстро избавиться от инфекции. При более тяжелых инфекциях или инфекциях, которые не проходят легко, может потребоваться более тщательное лечение. В некоторых случаях может потребоваться госпитализация. Изменение образа жизни может помочь уменьшить симптомы некоторых состояний, вызывающих попадание лейкоцитов в мочу. К ним относятся:
Прием парацетамола, ибупрофена или отпускаемых по рецепту лекарств также может помочь облегчить боль в мочевыделительной системе. .Причины, лечение и первые признакиЛейкоз - это рак крови или костного мозга. Костный мозг производит клетки крови. Лейкемия может развиться из-за проблем с производством клеток крови. Обычно это влияет на лейкоциты или белые кровяные тельца. Лейкозом чаще всего болеют люди старше 55 лет, но это также наиболее распространенный вид рака у людей в возрасте до 15 лет. По оценкам Национального института рака, в 2019 году диагноз лейкемии поставят 61 780 человек.Они также предсказывают, что лейкемия станет причиной 22 840 смертей в том же году. Острый лейкоз быстро развивается и быстро ухудшается, но хронический лейкоз со временем ухудшается. Существует несколько различных типов лейкемии, и лучший курс лечения и шансы человека на выживание зависят от того, какой у него тип. В этой статье мы даем обзор лейкемии, причин, лечения, типа и симптомов. Лейкоз развивается, когда ДНК развивающихся кровяных телец, в основном лейкоцитов, подвергается повреждению.Это заставляет клетки крови бесконтрольно расти и делиться. Здоровые клетки крови умирают, и их заменяют новые. Они развиваются в костном мозге. Аномальные клетки крови не умирают в естественный момент своего жизненного цикла. Вместо этого они увеличиваются и занимают больше места. По мере того, как костный мозг производит больше раковых клеток, они начинают переполнять кровь, препятствуя нормальному росту и нормальному функционированию здоровых лейкоцитов. В конце концов, раковых клеток в крови больше, чем здоровых. Существует ряд факторов риска лейкемии. Некоторые из этих факторов риска имеют более значительную связь с лейкемией, чем другие: Искусственное ионизирующее излучение: Это может включать лучевую терапию по поводу перенесенного рака, хотя это более значительный фактор риска для некоторых типов, чем для других. Определенные вирусы: Т-лимфотропный вирус человека (HTLV-1) связан с лейкемией. Химиотерапия: Люди, прошедшие курс химиотерапии от ранее перенесенного рака, имеют более высокий шанс развития лейкемии в более позднем возрасте. Воздействие бензола: Это растворитель, который производители используют в некоторых чистящих химикатах и красках для волос. Некоторые генетические заболевания: У детей с синдромом Дауна есть третья копия хромосомы 21. Это увеличивает риск острого миелоидного или острого лимфолейкоза до 2–3%, что выше, чем у детей без этого синдрома. Еще одно генетическое заболевание, связанное с лейкемией, - это синдром Ли-Фраумени. Это вызывает изменение гена TP53. Семейный анамнез: наличие братьев и сестер с лейкемией может привести к низкому, но значительному риску лейкемии. Если у человека есть идентичный близнец, заболевший лейкемией, вероятность того, что он сам заболеет раком, составляет 1 из 5. Унаследованные проблемы с иммунной системой: Определенные унаследованные иммунные состояния повышают риск как тяжелых инфекций, так и лейкемии. К ним относятся:
Подавление иммунитета: Детский лейкоз может развиться из-за преднамеренного подавления иммунной системы.Это может произойти после трансплантации органа, когда ребенок принимает лекарства, чтобы его тело не отторгало орган. Некоторые факторы риска нуждаются в дальнейших исследованиях для подтверждения их связи с лейкемией, например:
Существует четыре основных категории лейкемии:
Хронический и острый лейкоз На протяжении своей жизни лейкоцит проходит несколько стадий. При остром лейкозе развивающиеся клетки быстро размножаются и накапливаются в костном мозге и крови. Они слишком рано выходят из костного мозга и не работают. Хронический лейкоз прогрессирует медленнее. Это позволяет производить более зрелые и полезные клетки. Острый лейкоз захватывает здоровые клетки крови быстрее, чем хронический лейкоз. Лимфоцитарные и миелогенные лейкозы Врачи классифицируют лейкоз в соответствии с типом клеток крови, на которые они влияют. Лимфоцитарный лейкоз возникает, если злокачественные изменения влияют на тип костного мозга, который производит лимфоциты. Лимфоцит - это лейкоцит, играющий роль в иммунной системе. Миелогенный лейкоз возникает, когда изменения затрагивают клетки костного мозга, которые производят клетки крови, а не сами клетки крови. Острый лимфолейкозДети в возрасте до 5 лет подвергаются наибольшему риску развития острого лимфобластного лейкоза (ОЛЛ). Однако он также может поражать взрослых, как правило, старше 50 лет.Из каждых пяти смертей от ОЛЛ четыре приходится на взрослых. Подробнее про ВСЕ. Хронический лимфоцитарный лейкозЧаще всего встречается у взрослых старше 55 лет, но может развиваться и у более молодых людей. Около 25% взрослых больных лейкемией страдают хроническим лимфолейкозом (ХЛЛ). Это чаще встречается у мужчин, чем у женщин, и редко поражает детей. Узнайте больше о CLL здесь. Острый миелолейкозОстрый миелогенный лейкоз (ОМЛ) чаще встречается у взрослых, чем у детей, но в целом это редкий рак.Он чаще развивается у мужчин, чем у женщин. Развивается быстро, симптомы включают жар, затрудненное дыхание и боль в суставах. Факторы окружающей среды могут вызвать этот тип. Узнайте больше о ПОД. Хронический миелоидный лейкозХронический миелолейкоз (ХМЛ) чаще всего развивается у взрослых. Около 15% всех случаев лейкемии в США приходится на ХМЛ. У детей этот вид лейкемии развивается редко. Варианты лечения зависят от типа лейкемии, возраста и общего состояния здоровья человека. Основное лечение лейкемии - химиотерапия. Бригада по лечению рака адаптирует это к типу лейкемии. Если лечение начнется раньше, шансы на достижение ремиссии выше. Типы лечения включают: Бдительное ожидание: Врач не может активно лечить медленно растущие лейкозы, такие как хронический лимфолейкоз (ХЛЛ). Химиотерапия: Врач вводит лекарства внутривенно (IV) с помощью капельницы или иглы.Они нацелены и убивают раковые клетки. Однако они также могут повредить доброкачественные клетки и вызвать серьезные побочные эффекты, включая потерю волос, потерю веса и тошноту. Химиотерапия является основным методом лечения ОМЛ. Иногда врачи могут порекомендовать пересадку костного мозга. Таргетная терапия: В этом типе лечения используются ингибиторы тирозинкиназы, которые воздействуют на раковые клетки, не затрагивая другие клетки, что снижает риск побочных эффектов. Примеры включают иматиниб, дазатиниб и нилотиниб. Многие люди с ХМЛ имеют мутацию гена, которая отвечает на иматиниб. Одно исследование показало, что люди, получавшие лечение иматинибом, имели 5-летнюю выживаемость около 90%. Терапия интерфероном: Это замедляет и в конечном итоге останавливает развитие и распространение лейкозных клеток. Этот препарат действует аналогично веществам, которые естественным образом вырабатываются иммунной системой. Однако это может вызвать серьезные побочные эффекты. Лучевая терапия: Людям с определенными типами лейкемии, такими как ОЛЛ, врачи рекомендуют лучевую терапию для разрушения ткани костного мозга перед трансплантацией. Операция: Операция часто включает удаление селезенки, но это зависит от типа лейкемии у человека. Трансплантация стволовых клеток: В этой процедуре бригада по лечению рака разрушает существующий костный мозг с помощью химиотерапии, лучевой терапии или того и другого. Затем они вводят новые стволовые клетки в костный мозг, чтобы создать доброкачественные клетки крови. Эта процедура может быть эффективной при лечении ХМЛ. Более молодые люди с лейкемией с большей вероятностью перенесут успешную трансплантацию, чем пожилые люди. Симптомы лейкемии включают следующие: Плохая свертываемость крови: Это может вызвать у человека легкие синяки или кровотечения и медленное заживление. У них также могут развиваться петехии - маленькие красные и пурпурные пятна на теле. Это указывает на то, что кровь не свертывается должным образом. Петехии развиваются, когда незрелые белые кровяные тельца вытесняют тромбоциты, которые имеют решающее значение для свертывания крови. Частые инфекции: Лейкоциты имеют решающее значение для борьбы с инфекциями.Если белые кровяные клетки не работают должным образом, у человека могут часто развиваться инфекции. Иммунная система может атаковать собственные клетки организма. Анемия: По мере того, как становится доступным меньше эффективных красных кровяных телец, человек может заболеть анемией. Это означает, что у них недостаточно гемоглобина в крови. Гемоглобин переносит железо по телу. Нехватка железа может привести к затрудненному или затрудненному дыханию и бледности кожи. Другие симптомы могут включать:
Если печень или селезенка опухают, a человек может чувствовать сытость и меньше есть, что приводит к потере веса. Потеря веса может происходить даже без увеличения печени или селезенки. Головная боль может указывать на попадание раковых клеток в центральную нервную систему (ЦНС). Однако все это может быть симптомами других болезней. Для подтверждения диагноза лейкемии необходимы консультация и обследование. Поделиться на PinterestВрач проведет медицинский осмотр, чтобы помочь диагностировать лейкемию.Врач проведет медицинский осмотр и спросит о личном и семейном анамнезе.Они будут проверять наличие признаков анемии и прощупывать увеличенную печень или селезенку. Они также возьмут образец крови для оценки в лаборатории. Если врач подозревает лейкемию, он может предложить исследование костного мозга. Хирург извлекает костный мозг из центра кости, обычно из бедра, с помощью длинной тонкой иглы. Это может помочь им определить наличие и тип лейкемии. Прогноз для людей с лейкемией зависит от типа. Прогресс медицины означает, что теперь люди могут достичь полной ремиссии с помощью лечения.Ремиссия означает, что больше нет признаков рака. В 1975 году шансы выжить в течение 5 и более лет после постановки диагноза лейкемии составляли 33,4%. К 2011 году этот показатель вырос до 66,8%. Когда человек достигает ремиссии, ему по-прежнему требуется наблюдение, и он может сдать анализы крови и костного мозга. Врачам необходимо провести эти тесты, чтобы убедиться, что рак не вернулся. Врач может решить уменьшить частоту обследований, если лейкемия не возвращается со временем. .11 симптомов лейкемии у детейЕсли у ребенка наблюдаются какие-либо из следующих симптомов и родитель или опекун подозревают лейкоз, необходимо обратиться к врачу. 1. АнемияАнемия возникает, когда в организме не хватает красных кровяных телец. Красные кровяные тельца несут ответственность за перенос кислорода по телу, и если кто-то не производит его в достаточном количестве, они могут испытать: 2. Частые инфекцииУ детей с лейкемией высокое количество лейкозов, но большинство этих клеток работают некорректно.Это потому, что аномальные клетки заменяют здоровые белые кровяные тельца. Белые кровяные тельца помогают защитить организм и бороться с инфекциями. Рецидивирующие и хронические инфекции могут указывать на то, что у ребенка недостаточно здоровых лейкоцитов. 3. Синяки и кровотечениеЕсли у ребенка легко появляются синяки, сильное носовое кровотечение или кровотечение из десен, это может указывать на лейкоз. У ребенка с этим типом рака будет недостаток тромбоцитов, которые помогают предотвратить кровотечение. 4. Боль в костях или суставахЕсли кажется, что ребенок испытывает боль и жалуется на боль в костях или суставах, это может указывать на детский лейкоз. Когда лейкоз развивается, аномальные клетки могут накапливаться внутри суставов или вблизи поверхности костей. 5. ОтекУ ребенка с лейкемией отек может поражать различные части тела, в том числе:
Важно отметить, что у ребенка с увеличенными лимфатическими узлами и отсутствием дополнительных симптомов вероятность заражения инфекцией выше, чем лейкемии. Кроме того, опухоли от других видов рака с большей вероятностью будут оказывать давление на верхнюю полую вену и вызывать отек лица. Припухлость усиливается, когда ребенок просыпается, и улучшается в течение дня. Это называется синдромом верхней полой вены и редко возникает при лейкемии. Однако это может быть опасно для жизни и требует неотложной помощи. 6. Отсутствие аппетита, боли в животе и потеря весаЕсли лейкозные клетки вызвали опухоль в печени, почках или селезенке, эти органы могут давить на желудок. Результатом может быть чувство сытости или дискомфорта, отсутствие аппетита и последующая потеря веса. 7. Кашель или затрудненное дыханиеЛейкемия может поражать части тела в груди и вокруг нее, например, некоторые лимфатические узлы или вилочковую железу, расположенную между легкими. Если эти части тела отекают, они могут оказывать давление на трахею и затруднять дыхание. Проблемы с дыханием также могут возникать, если лейкозные клетки накапливаются в мелких кровеносных сосудах легких. Если ребенок испытывает затрудненное дыхание, обратитесь за неотложной помощью. 8. Головные боли, рвота и судорогиЕсли лейкоз поражает головной или спинной мозг, ребенок может испытывать:
9. Кожные высыпанияЛейкозные клетки, которые распространяются на кожу, могут приводить к появлению маленьких темных пятен, похожих на сыпь.Этот набор клеток называется хлоромой или гранулоцитарной саркомой, и это очень редко. Синяки и кровотечения, характерные для лейкемии, также могут вызывать появление крошечных пятен, называемых петехиями. Они также могут выглядеть как сыпь. 10. Сильная усталостьВ редких случаях лейкемия приводит к очень сильной слабости и истощению, что может привести к невнятной речи. Это происходит, когда лейкозные клетки накапливаются в крови, в результате чего кровь становится густой. Кровь может быть настолько густой, что ее кровообращение через мелкие сосуды головного мозга замедляется. 11. Общее плохое самочувствиеРебенок не может подробно описать свои симптомы, но может казаться, что он в целом болен. Если причина болезни ребенка не выяснена, запишитесь на прием к врачу. Поделиться на Pinterest Как можно раньше выявить признаки лейкемии, чтобы быстро диагностировать и лечить.Трудно обнаружить самые ранние признаки лейкемии. Они также могут варьироваться от ребенка к ребенку, не у всех детей с лейкемией проявляются перечисленные выше симптомы. Ранние симптомы также зависят от того, болен ли ребенок острым или хроническим лейкозом. Симптомы острого лейкоза часто появляются быстро и могут быть более заметными. Хронический лейкоз может быть более легким и постепенно развиваться с течением времени. Если родитель или опекун замечает какой-либо из вышеперечисленных симптомов, лучше всего как можно скорее отвести ребенка к врачу. Своевременный диагноз может гарантировать, что ребенок быстро получит правильное лечение. Однако многие из этих симптомов являются обычными и могут указывать на ряд заболеваний.Прежде чем поставить диагноз, врач проведет различные тесты и оценки. .Что нормально, что нужно оценитьТипичный двухлетний ребенок может сказать около 50 слов и говорить предложениями из двух и трех слов. К 3 годам их словарный запас увеличивается примерно до 1000 слов, и они говорят предложениями из трех и четырех слов. Если ваш малыш не достиг этих этапов, у него может быть задержка речи. Контрольные этапы развития помогают оценить успехи вашего ребенка, но это всего лишь общие рекомендации. Дети развиваются своим темпом. Если у вашего ребенка задержка речи, это не всегда означает, что что-то не так.Возможно, у вас просто поздно распустившийся цветочек, который мгновенно заговорит вам на ухо. Задержка речи также может быть связана с потерей слуха или основными неврологическими нарушениями или нарушениями развития. Многие типы задержки речи можно эффективно лечить. Продолжайте читать, чтобы узнать о признаках задержки речи у детей ясельного возраста, методах раннего вмешательства и о том, как вы можете помочь. Чем отличаются задержки речи и языкаХотя их часто трудно отличить друг от друга - и их часто называют вместе - есть некоторые различия между задержкой речи и языковой задержкой. Речь - это физический акт произнесения звуков и произнесения слов. Малыш с задержкой речи может попробовать, но у него возникнут проблемы с формированием правильных звуков для составления слов. Задержка речи не связана с пониманием или невербальным общением. Задержка речи включает понимание и общение, как вербально, так и невербально. Малыш с задержкой речевого развития может издавать правильные звуки и произносить некоторые слова, но он не может составлять фразы или предложения, которые имеют смысл. Им может быть трудно понимать других. У детей может быть задержка речи или задержка речи, но эти два условия иногда перекрываются. Если вы не знаете, какой из них может быть у вашего ребенка, не волнуйтесь. Необязательно проводить различие, чтобы пройти обследование и начать лечение. Речевые и языковые навыки начинаются с воркования младенца. По прошествии месяцев, казалось бы, бессмысленный лепет превращается в первое понятное слово. Задержка речи - это когда ребенок не достигает стандартных этапов развития речи.Дети прогрессируют в соответствии с их собственной временной шкалой. Немного опоздание с разговором не обязательно означает серьезную проблему. Что типично для трехлетнего ребенка?Типичный трехлетний ребенок может:
Люди, которые проводят больше всего времени с малышом, как правило, лучше всего понимают их.Примерно от 50 до 90 процентов трехлетних детей могут говорить достаточно хорошо, чтобы незнакомцы могли их понять большую часть времени. Если ребенок не воркует или не издает других звуков в 2 месяца, это может быть самым ранним признаком задержки речи. К 18 месяцам большинство младенцев могут использовать простые слова, такие как «мама» или «дада». Признаки задержки речи у детей старшего возраста:
Задержка речи может означать, что их расписание немного отличается, и они наверстают упущенное.Но задержка речи или языка также может кое-что сказать об общем физическом и интеллектуальном развитии. Вот несколько примеров. Проблемы со ртомЗадержка речи может указывать на проблемы со ртом, языком или небом. В состоянии, которое называется анкилоглоссия (уздечка языка), язык соединяется со дном рта. Это может затруднить создание определенных звуков, в частности: Уздечка языка также может затруднить грудное вскармливание младенцам. Речевые и языковые расстройстваТрехлетний ребенок, который может понимать и невербально общаться, но не может сказать много слов, может иметь задержку речи.У того, кто может сказать несколько слов, но не может выразить их в понятные фразы, может возникнуть языковая задержка. Некоторые речевые и языковые расстройства связаны с функцией мозга и могут указывать на нарушение обучаемости. Одна из причин задержки речи, языка и других нарушений в развитии - преждевременные роды. Детская апраксия речи - это физическое расстройство, из-за которого трудно формировать звуки в правильной последовательности для образования слов. Это не влияет на невербальное общение или понимание языка. Потеря слухаМалыш, который плохо слышит или слышит искаженную речь, скорее всего, будет иметь трудности с формированием слов. Одним из признаков потери слуха является то, что ваш ребенок не узнает человека или объект, когда вы его называете, но делает это, если вы используете жесты. Однако признаки потери слуха могут быть очень незаметными. Иногда задержка речи или языка может быть единственным заметным признаком. Отсутствие стимуляцииМы учимся говорить, чтобы вступить в разговор.Трудно уловить речь, если с вами никто не общается. Окружающая среда играет решающую роль в развитии речи и языка. Жестокое обращение, пренебрежение или отсутствие вербальной стимуляции могут помешать ребенку достичь вех в развитии. Расстройство аутистического спектраРечевые и языковые проблемы очень часто наблюдаются при расстройстве аутистического спектра. Другие признаки могут включать:
неврологические проблемыНекоторые неврологические расстройства могут воздействуют на мышцы, необходимые для речи.К ним относятся: В случае церебрального паралича потеря слуха или другие нарушения развития также могут влиять на речь. Умственная отсталостьРечь может задерживаться из-за умственной отсталости. Если ваш ребенок не говорит, возможно, это связано с когнитивной проблемой, а не с неспособностью складывать слова. Поскольку малыши прогрессируют по-разному, бывает сложно отличить задержку от речевого или языкового расстройства. От 10 до 20 процентов детей в возрасте 2 лет опаздывают с развитием речи, а вероятность попадания в эту группу мужчин в три раза выше.У большинства из них фактически нет речевых или языковых расстройств, и их догоняют к 3 годам. Ваш педиатр задаст вопросы о речевых и языковых возможностях вашего малыша, а также о других этапах развития и поведении. Они исследуют рот, нёбо и язык вашего ребенка. Они также могут захотеть проверить слух вашего малыша. Даже если кажется, что ваш ребенок реагирует на звуки, возможна потеря слуха, из-за которой слова звучат нечетко. В зависимости от первоначальных выводов ваш педиатр может направить вас к другим специалистам для более тщательного обследования.Сюда могут входить:
логопедияПервая линия лечения - это логопедия. Если речь является единственной задержкой в развитии, возможно, это единственное необходимое лечение. Предлагает отличный обзор. При раннем вмешательстве ваш ребенок может иметь нормальную речь к моменту поступления в школу. Речевая терапия также может быть эффективной как часть общего плана лечения, когда есть другой диагноз.Логопед будет работать непосредственно с вашим ребенком, а также расскажет, как ему помочь. Услуги раннего вмешательстваИсследования показывают, что задержка речи и языка в возрасте от 2 1/2 до 5 лет может привести к затруднениям с чтением в начальной школе. Задержка речи также может привести к проблемам с поведением и социализацией. Если врач поставит диагноз, ваш трехлетний ребенок может иметь право на получение услуг раннего вмешательства до того, как пойдет в школу. Лечение основного состоянияКогда задержка речи связана с основным заболеванием или возникает с сопутствующим расстройством, важно также решить эти проблемы.Это может быть: Вот несколько способов поощрения речи вашего малыша:
Вполне может быть, что все в порядке, и ваш ребенок доберется до этого в свое время.Но иногда задержка речи может сигнализировать о других проблемах, таких как потеря слуха или другие задержки в развитии. В таком случае лучше всего вмешаться на раннем этапе. Если ваш ребенок не достигает основных этапов развития речи, запишитесь на прием к педиатру. А пока продолжайте говорить, читать и петь, чтобы стимулировать речь вашего малыша. Задержка речи у малышей означает, что они еще не достигли рубежа в речи для определенного возраста. Иногда задержка речи возникает из-за основного состояния, которое требует лечения.В этих случаях речевую или языковую терапию можно использовать в сочетании с другими методами лечения. Многие малыши говорят раньше или позже среднего, поэтому не всегда это вызывает беспокойство. Если у вас есть вопросы по поводу речи или языковых способностей вашего ребенка, обратитесь к его педиатру. В зависимости от своих выводов они могут направить вас к соответствующим ресурсам. Раннее вмешательство по поводу задержки речи может заставить вашего трехлетнего ребенка вовремя пойти в школу. .8 типов проблем с поведением детей и их решенияТомми бесконтрольно громкий. Он упрям и грубо отвечает каждый раз, когда мать что-то говорит. Шейла поддерживает разговоры с мамой даже на публике. Это кошмар каждый раз, когда Дженни уводит своего семилетнего сына Майка к другу или на свидание. Он взволнован и помогает себе все, что ему "нравится", не спрашивая. Звучит знакомо? Мы говорим о многих проблемах поведения детей, с которыми родителям приходится сталкиваться каждый день.MomJunction понимает затруднительное положение родителей, когда их дети плохо себя ведут. Чтобы сделать жизнь немного проще, мы даем вам информацию об общих проблемах поведения детей, а также о том, как вы можете их выявить и решить. Но перед этим, не думаете ли вы, что нам нужно знать, что такое нормальное поведение? Каково нормальное поведение детей?Не существует критерия нормального поведения. Это зависит от возраста ребенка, личности, эмоционального развития и среды воспитания. В целом поведение ребенка считается нормальным, если оно приемлемо с точки зрения общества, развития и культуры.Вы можете считать поведение ребенка нормальным, даже если оно не соответствует общественным или культурным ожиданиям, но в остальном соответствует возрасту и не причиняет вреда. Как отличить непослушного ребенка от нормального? [Прочитано: Влияние словесного оскорбления на детей ] Признаки и симптомы ненормального поведения у детейДети милы, когда капризничают. Несколько приступов истерики, споров и периодических криков - это нормально. Но если такое поведение становится повседневным явлением, то это повод для беспокойства.Вот некоторые признаки, указывающие на ненормальное поведение вашего ребенка.
Важно отметить, что у детей младше 3 лет рациональная часть мозга еще не развита и, следовательно, управляется их эмоциями.По мере взросления их рациональность улучшается, но им по-прежнему нужна наша поддержка в управлении своими эмоциями. Это нормально. Кроме того, незначительные отклонения в поведении можно исправить с помощью поведенческой терапии и изменения стиля воспитания. Что такое поведенческие расстройства у детей, с которыми можно бороться? [Читать: Как поступить с неуважительным ребенком ] 8 Распространенных поведенческих проблем у детейДети часто нарушают правила и идут против нормы, чтобы «проверить» авторитет.Только так они поймут, какое поведение уместно, а какое нет. Читайте дальше, чтобы узнать о поведении, которое дети склонны время от времени проявлять, и о том, как вы можете справиться с проблемами поведения ребенка. 1. Неуважение и перебранкаКогда ваша трехлетняя дочь отвечает вам, это может показаться забавным и очаровательным. Но когда ваша семилетняя девочка выкрикивает «нет» каждый раз, когда вы говорите ей что-то сделать, это может действовать вам на нервы. При неправильном обращении разговор может привести к спорам между родителями и детьми. Итак, что вы делаете?
[Прочитано: Сильный ребенок ] 2. Нецензурная лексикаДети кричат и кричат, когда злятся. Но если они начнут ругаться еще до того, как им исполнится десять лет, стоит волноваться. Они могут начать кричать или использовать ненормативную лексику, чтобы вовлечь вас в спор или просто добиться своего. Вот что вам следует делать, когда ваш ребенок использует ненормативную лексику и ругается.
Если вы использовали это слово перед своим ребенком, немедленно извинитесь. Вы даже можете попросить ребенка напомнить вам, что это плохое слово, если вы когда-нибудь скажете его перед ним. [Читать: Как поступить с лживым ребенком ] 3. Агрессивное или агрессивное поведениеДети могут злиться. Но если этот гнев перерастает в насилие или переходит в агрессивное поведение у детей, это становится проблемой.Расстройства настроения, психозы, расстройства поведения, травмы, импульсивность или разочарование могут вызывать агрессию у маленьких детей. Иногда ваш ребенок может прибегать к насилию в целях самообороны. Агрессивному поведению можно научиться. Как обстановка дома? Или ребенок учится насилию в школе? Если ваш ребенок склонен реагировать на отрицательную реакцию ударами, укусами или ногами, вам следует поступить именно так.
Самое главное, будьте хорошим образцом для подражания и избегайте физических наказаний. Также поощряйте позитивное, неагрессивное поведение. [Читать: Как остановить ребенка от ударов ] 4.ЛожьДети часто лгут. Родители также часто беспокоятся, когда ловят детей на лжи. Вы можете почувствовать себя преданным, обиженным и даже задаться вопросом, сможете ли вы снова доверять ребенку. Но вот что нужно сделать, чтобы ребенок не солгал.
[Прочитано: Положительное наказание ] 5. ИздевательстваИздевательства - серьезная проблема, которая может привести к эмоциональному и физическому насилию над жертвой.Дети склонны запугивать других, чтобы почувствовать себя сильными. Кроме того, издевательства легко решают их социальные проблемы. Когда становится трудно справиться с чувствами, дети, как правило, прибегают к издевательствам, чтобы исправить положение. Если вы обнаружите, что ваш ребенок издевался над другими, вы должны действовать немедленно. [Прочитано: Нарушение обучаемости у детей ]
6. МанипуляцииМанипуляции - сложное и очень утомительное занятие. Дети, как правило, действуют, лгут или плачут, чтобы получить желаемое. Если вы поддаетесь плохому поведению детей, ваш ребенок почувствует себя оправданным. Например, если ваш ребенок публично устраивает истерику из-за шоколадного батончика, а вы покупаете его, значит, он просто манипулировал вами. Проще говоря, когда ваш ребенок манипулирует вами, он имеет власть над вами. Став взрослым, вы всегда можете сломать шаблон и перестать поддаваться манипулятивному поведению вашего ребенка.
7. Отсутствие мотивации и леньКажется, ваш ребенок вообще ничем не заинтересован. Будь то учеба, искусство, музыкальные занятия или даже игра, он отказывается участвовать. Мотивировать детей непросто, особенно если они ленивы и склонны находить оправдание тому, что ничего не делают. Если ваш сын или дочь немотивированы, вот как вы можете помочь.
8. Проблемы с поведением в школе«Ненавижу школу!» Вы слышите это каждое утро от своего пятилетнего ребенка? Дети часто доставляют родителям неприятности, отказываясь идти в школу или вовремя выполнять домашние задания. Дети могут отказываться ходить в школу по многим причинам: издевательства, академические проблемы, сопротивление властям и правилам или страх разлучения с родителями.
Поведенческие проблемы не всегда достаточно просты для решения. В сложных случаях придется обращаться за помощью к профессионалу. Когда обращаться за помощьюВ случае, если ненормальное поведение превращается в нечто неуправляемое дома или если ваш ребенок постоянно совершает ошибку, вам пора обратиться к врачу.У него могла быть более глубокая причина вести себя определенным образом. Специалист изучит физическое и психическое здоровье ребенка, прежде чем порекомендовать лекарства, специальную терапию или консультацию. При каких обстоятельствах поведение ребенка может выйти из-под контроля? [Прочитано: Как бороться с детьми Moody ] Расстройства поведения у детейИногда ненормальное поведение может быть симптомом расстройства поведения, требующего внимания практикующего врача.Мы перечислили некоторые из распространенных поведенческих расстройств у детей. 1. Оппозиционно-вызывающее расстройство (ODD)Оппозиционно-вызывающее расстройство - это подрывное поведение, которое обычно поражает детей. Симптомы этого расстройства включают:
2.Расстройство поведения (CD)Дети с CD известны своим преступным поведением и несоблюдением правил. Около 5% американских детей в возрасте до десяти лет имеют CD. Типичное поведение: 3. Синдром дефицита внимания с гиперактивностью (СДВГ)Это связано с расстройством поведения. Общие характеристики расстройства - это проблемы с гиперактивностью, связанные с вниманием, импульсивное поведение у детей и т. Д. Симптомы включают:
4. Нарушения обучаемостиСуществуют различные виды нарушений обучаемости с различными симптомами. Эти расстройства влияют на успеваемость ребенка и требуют опыта специальных педагогов, чтобы не сбиться с пути.
Ребенок, страдающий этим расстройством, может стать безразличным к чужим проблемам. Это расстройство может обостриться на более поздних этапах жизни и привести к незаконным и неэтичным действиям людей. 6. Недостаточно развитые социальные навыкиИногда это называют синдромом Аспергера, который представляет собой узкое нарушение развития.
Расстройства поведения ребенка становятся более заметными по мере взросления. Однако вы можете определить ненормальное поведение, когда ваш ребенок еще совсем маленький. Это помогает пресечь их в зародыше. Проблемы с поведением детей ясельного возрастаПлохое поведение детей ясельного возраста может быть проблемой.Рассуждения с ними не работают, а наказание только ухудшит их поведение. Ну так что ты делаешь? Продолжайте читать, чтобы узнать об общих проблемах поведения в дошкольном возрасте и о том, как вы можете им помочь. 1. ПеребиватьМаленькие дети обычно быстро возбуждаются и не могут контролировать свое желание сказать то, что они хотят сказать. Они все время вас перебивают. Итак, в следующий раз, когда вы поговорите со своим трехлетним ребенком, вот что вам следует сделать.
2. КричатьДети младшего возраста, особенно младше трех лет, не могут выражать свои мысли вербально. Они склонны по-разному показывать свой гнев или разочарование, в том числе кричать.Итак, что вы делаете, когда ваш малыш кричит?
3. УбегаетВаш ребенок убегает и прячется, когда злится? Бегать опасно, особенно если она делает это по дорогам, в супермаркетах или других общественных местах. Но вы можете обезопасить ее:
4. Дергать за волосыМалыши могут кричать, пинать и теребить волосы, чтобы исправить «плохие вещи». Единственный способ заставить их прекратить такое поведение - это дать им понять, что это не работает.
5. Бросание вещейДети в возрасте от 18 месяцев до трех лет обычно бросают вещи, чтобы показать свое разочарование. Они склонны бросать еду, игрушки или все, что попадает в их руки, просто из любопытства или разочарования.
[Читать: Советы по управлению гневом для детей ] Если вы смогли определить какие-либо из вышеперечисленных поведенческих проблем у своих малышей и детей старшего возраста, вам могут понадобиться несколько советов, чтобы справиться с ними дома. 8 советов по борьбе с плохим поведением детей«Почему дети должны быть такими надоедливыми?» Если вы задали себе этот вопрос, вы не одиноки. Плохое поведение детей может усложнить воспитание детей.Мы собрали несколько советов и приемов, которые помогут вам справиться с плохим или деструктивным поведением детей.
[Читать: Таблицы поведения детей ] Мероприятия для детей с проблемами поведенияОчень эффективный способ решения проблем поведения у детей, особенно детей ясельного возраста, - это упражнения.Вы можете попробовать несколько занятий, и вот некоторые из них, которые, по нашему мнению, будут для вас наиболее полезными.
Непредвиденное поведение - право ребенка. Не пытайтесь подавить это своими дисциплинарными методами. Однако, если вы видите постоянные и серьезные проблемы с поведением у своего ребенка, вам необходимо принять соответствующие меры.И если вы считаете, что ситуация не в ваших руках, не стесняйтесь обращаться к специалисту по детскому поведению, терапевту или психологу. Помните, прежде чем заклеймить ребенка как плохого, постарайтесь понять его поведение, чтобы определить первопричину. При правильном подходе и профессиональной помощи можно исправить поведенческие проблемы у детей. Ведь вы же хотите, чтобы ваш ребенок вырос любящим, добрым, умным и разумным человеком, верно? Есть ли у вас в рукаве какие-нибудь уловки для решения проблем с поведением детей? Расскажите нам об этом здесь. Рекомендуемые статьи:. |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||