|
 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Глюкоза ниже нормы у ребенкапричины и опасность для ребенка, нормы показателяКак только малыш появляется на свет, показатель уровня глюкозы в его крови резко снижается, через полтора часа значение доходит до своего минимума. Со второго часа жизни у здорового ребенка сахар начинает расти и в течение суток достигает значения 2,5 ммоль/л. Это свидетельствует о нормальном состоянии организма, но если отметка концентрации глюкозы останавливается на показателе ниже 2 ммоль/л, то врачи говорят о патологическом состоянии под названием «гипогликемия у новорожденных». Рассмотрим, почему дети страдают от этого явления, чем оно чревато, каковы варианты лечения и меры профилактики.
Норма сахара в крови у новорожденныхЧтобы понять, что с анализами новорожденного не все в порядке, для начала нужно выяснить нормы сахара в крови у ребенка натощак и после еды:
Если сравнивать результаты анализов взрослых и новорожденных детей, они будут существенно отличаться (у последних — в меньшую сторону). Диагноз «транзиторная гипогликемия» не ставят, если показатель уровня глюкозы не опускается ниже отметки 2,2 ммоль/л. Нормальные показатели уровня глюкозы в крови у детей в зависимости от возраста:
Чем опасно снижение уровня глюкозы?Гипогликемия особенно опасна для детей, рожденных раньше срока. Чем меньше плод находится в утробе матери, тем менее приспособленным к окружающей среде он является и тем большему риску развития различных патологий он подвержен. Низкое значение глюкозы в крови – показатель не только гипогликемии, он может свидетельствовать о других нарушениях работы организма. Беспокойство должен вызывать уровень сахара ниже 2,2 ммоль/л. Это патологическое состояние часто становится причиной смерти новорожденных, т.к. дети с выраженной гипогликемией не выживают во время родов.
Причины низкого сахара в крови у новорожденного ребенкаВозможные причины, приводящие к появлению на свет детей с пониженной концентрацией сахара:
Сахар в крови может снижаться из-за сопутствующих заболеваний:
Не стоит беспокоиться, если отклонение от нормального значения уровня сахара выявлено в первом анализе крови новорожденного. Его организм еще не адаптировался к новым условиям, поэтому результаты многих анализов будут отличаться от нормативных показателей. Однако если при повторном заборе крови значение по-прежнему низкое, это должно стать поводом для беспокойства. Необходимо помнить, что, во-первых, в отличие от взрослых новорожденный может получать питание только от матери или посредством искусственного вскармливания. Во-вторых, любой прием пищи приводит к росту концентрации глюкозы в крови. Какие симптомы свидетельствуют о снижении сахара у новорожденного?Симптомы, присущие гипогликемии, нельзя назвать типичными, поэтому заболевание можно ошибочно принять за другое из-за следующих признаков:
Особенности лечения гипогликемии у новорожденных детей
Поскольку патологическое состояние возникает в первые несколько часов жизни ребенка и часто проходит самостоятельно, говорят о транзиторной гипогликемии. При своевременном купировании приступа сниженного сахара симптомы исчезают и впоследствии никак не проявляются. Правила лечения гипогликемии:
Профилактические мероприятияЛучшей профилактической мерой против гипогликемии новорожденных считается полноценное грудное вскармливание с первого дня жизни ребенка. С каждым днем, если малыш не получает материнское молоко, риск возникновения патологии возрастает. После появления на свет малыша подключают к аппарату, через который он получает первое питание, в это же день он должен съесть около 200 мл молока. Если грудное молоко у матери по каким-либо причинам отсутствует, ребенка начинают кормить внутривенно специальными препаратами из расчета 100 мл на 1 кг массы тела. В этом случае контроль уровня глюкозы в крови осуществляется несколько раз в сутки. Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »Поделитесь с друьями! Норма сахара в крови у детей: таблица по возрастуДети значительно реже болеют диабетом, чем взрослые. Тем не менее, нужно систематически проверять, соответствует ли сахар в крови норме по возрасту у детей. Бурное развитие диабета является одной из особенностей детского возраста. Анализ крови натощак позволяет обнаруживать гипергликемию на ранней стадии диабета и предупреждать прогрессирование болезни. Для чего сдают кровь на сахарНеобходимость контролировать содержание глюкозы вызвана вероятностью развития диабета. У детей диабет способен длительное время протекать в скрытой форме, заявляя о себе в периоды наиболее активного роста и во время полового созревания. Пристальное внимание питанию ребенка, режиму физической активности должно уделяться в периоды, когда ребенок растет. В это время происходит усиление выработки гормона роста, что способно вызвать повышение глюкозы. Максимально выраженные скачки роста отмечаются в 4 года, 7 и 11 лет. Значительное увеличение веса тела заставляет поджелудочную железу повышать выработку инсулина, чтобы обеспечить потребности клеток в глюкозе. Особенности диабета у детейУ детей в 90% случаев превышения нормы при исследовании анализа на сахар в крови диагностируется инсулинозависимый диабет 1. Заболевание характеризуется недостаточной выработкой инсулина в организме. В последнее время все чаще у подростков диагностируется инсулиннезависимый диабет 2, развитию которого способствует ожирение и недостаток движения. Инсулин при диабете 2 вырабатывается, но в количестве, которого недостаточно для обеспечения доставки глюкозы во все клетки организма. Коварство диабета 2 в бессимптомном протекании на ранней стадии. Обнаруживается диабет 2 у детей чаще всего в возрасте 10 лет. Для него характерно сочетание с ожирением, гипертонией, повышенным уровнем в крови маркера воспаления, которым является уровень С — реактивного белка. По результатам анализа делают вывод о риске развития диабета и назначают при необходимости дополнительные тесты. Первый раз новорожденный сдает анализ на сахар сразу после рождения. Если анализ не превышает нормы, а вес ребенка менее 4,1 кг, то повторно исследуют уровень глюкозы через год. В дальнейшем у детей с нормальным уровнем сахара и при отсутствии наследственной предрасположенности к диабету анализ на сахар назначается раз в 3 года. При весе новорожденного 4,1 кг повышен риск диабета, и врач может назначить дополнительные тесты на концентрацию глюкозы. Как подготовиться к анализуОбразец крови для проведения анализа берут из вены или из пальца натощак в утреннее время. Ребенку нельзя кушать 8 часов перед тестированием. Ему нельзя до сдачи анализа чистить зубы, пить чай. Допускается лишь употребление небольшого количества чистой негазированной воды. Нельзя перед исследованием пользоваться жевательной резинкой, нервничать или активно двигаться. Подобные предосторожности необходимы, чтобы получить не искаженный результат анализа. Нормы сахараНормы сахара натощак мало зависят от возраста и пола ребенка. Глюкоза – это главное энергетическое топливо для мозга, а этот орган в детском возрасте развивается весьма активно. Содержание в крови сахара, начиная с результатов тестирования у годовалого ребенка до малыша в возрасте 5- 6 лет, почти совпадает с взрослой нормой 3,3 – 5,5 ммоль/л. Некоторые различия в показателях нормы в разных лабораториях могут объясняться тем, какой образец для проведения теста использовался. Численные значения нормы могут различаться в зависимости от того, использовалась ли для анализа цельная кровь, плазма, сыворотка крови. На странице «Норма глюкозы из вены» можно прочитать статью о данных различиях в результатах анализов. Таблица норм по возрасту натощак сахара в цельной капиллярной крови у детей
Низкий сахар у новорожденного и ребенка старше: причины, лечениеВсе мамы желают одного: чтобы их дети росли здоровыми. Но, к сожалению, не всегда так происходит. В последнее десятилетие медиками все чаще фиксируется гипогликемия у детей, что очень пугает взволнованных родителей. Давайте попробуем разобраться в возникновении данной проблемы.
Проведение анализаСахаром именуется глюкоза в крови каждого человека. Так как наличие сахара представляет собой один из основных биохимических показателей, он проверяется раз в полгода. В редких случаях может контролироваться единожды в год, если не наблюдается жалоб по поводу состояния здоровья.
НормаУ детей разных возрастных групп нормы сахара немного отличаются. К примеру, у малышей на первом году жизни слегка сниженные — 2,8 ммоль/л — показатели являются нормальным явлением. Иногда уровень глюкозы достигает 4,4 ммоль/л, что тоже допустимо для этого возраста.
Отклонение показателей от нормыПути регулирования объема сахара в крови помогут понять происходящие в организме процессы. Учитывая тот факт, что он регулируется благодаря определенному набору гормонов, может происходить отклонение показателей от нормы в ту или иную сторону.
Таким образом, происходит колебание глюкозы, что отображается в показателях результатов анализов.
ПричиныНередки случаи, когда наблюдается противоположный результат детских анализов. Вместо нормы или повышения глюкозы происходит ее уменьшение. Тогда медики констатируют такое явление, как гипокликемия у детей. Вот основные факторы, которые это провоцируют:
Любой из вышеперечисленных факторов является серьезным спусковым крючком для развития проблем со здоровьем. У новорожденныхК сожалению, низкий глюкозный порог может наблюдаться даже у младенцев. Особенно в тех случаях, когда малыш появился на свет преждевременно либо же пострадал от переохлаждения. Данную проблему можно обнаружить даже невооруженным глазом, когда новорожденный очень сонный или, наоборот, нервный. Гипогликемия у новорожденных нередко сопровождается судорогами. Именно поэтому необходимо вовремя обратиться к квалифицированному врачу, который способен быстро распознать заболевание. ЛечениеВ том случае, когда сахар пониженный, требуется срочно принимать надлежащие меры. Категорически воспрещается заниматься самолечением, обязательно нужно посетить врача, который сможет выявить индивидуальную причину недуга.
Зачастую медики в таких случаях немедленно вводят внутривенно 40% раствор глюкозы, до полного восстановления нормального уровня сахара крови. В том случае, если положение ребенка не настолько критическое, врач назначит определенные препараты, которые способны оказать лечебный эффект в данной ситуации. Народное средствоГипогликемия у детей эффективнее всего лечится медикаментами, под надзором врача. Однако доктор может назначить в качестве дополнительного средства настой шиповника из копилки народной медицины, который очень хорошо себя зарекомендовал. Нужно взять 1 ст. л. неочищенных измельченных ягод шиповника следует залить двумя стаканами кипятка, спустя четверть часа жидкость процедить, давать пить по полстакана несколько раз в день. В случае низкого глюкозного порога это средство значительно улучшит ситуацию. ПрофилактикаВсегда лучше предотвратить проблему, чем потом искать выход из сложившейся ситуации. Поэтому опытные специалисты для поддержания оптимального количества сахара в крови у детей советуют:
Неукоснительное следование данным советам способно предотвратить такое явление, как низкий сахар у детей. Как видите, меры профилактики довольно просты. Но даже если у вашего ребенка пониженный уровень глюкозы, не стоит опускать руки. Важно как можно скорее обратиться к специалисту. Комплексное лечение под наблюдением квалифицированного врача и оптимистичный настрой способны очень быстро поставить малыша на ноги. Что нужно знать о сахарном диабете у детей?В этой статье вы узнаете: Сахарный диабет у детей – это серьёзное заболевание, требующее непрерывного контроля и постоянного наблюдения. Становится понятным, почему многие родители при первых же настораживающих симптомах ищут признаки у своего ребенка. Но зачастую всё не так плохо, как может показаться на первый взгляд.
Давайте разберёмся, что же это такое за заболевание, каковы причины его возникновения, как он проявляется у детей и как его можно распознать самостоятельно. Сахарный диабет – это хроническое заболевание, при котором имеет место повышенный уровень глюкозы в крови из-за дефицита инсулина. Инсулин – это гормон поджелудочной железы, отвечающий за усвоение глюкозы, основного источника энергии, клетками организма. Диабет бывает нескольких типов. Основными являются 1 и 2 тип. При 1 типе диабета поджелудочная железа перестаёт вырабатывать инсулин, и требуется его введение извне. Этим типом страдают как взрослые, так и дети. Подробнее на этом типе остановимся ниже. Сахарным диабетом 2 типа страдают, как правило, люди, имеющие лишний вес. Инсулин поджелудочная железа вырабатывает в достаточном количестве, даже с избытком, однако из-за большого количества жировой ткани он не может правильно «работать», из-за чего глюкоза не усваивается клетками, и растёт её уровень в крови. Традиционно диабет 2 типа считался болезнью взрослых. Однако с распространением ожирения взгляды поменялись. Сейчас на учёте у эндокринологов стоят и подростки, имеющий лишний вес, и, как следствие, диабет 2 типа. И это очень печально, поскольку у таких детей развивается ранний атеросклероз, страдают сосуды сердца, головного мозга, глаз, ног, что в дальнейшем приводит к плохим последствиям.
Наиболее распространенным типом диабета для детей является 1 тип. Он развивается вследствие повреждения поджелудочной железы клетками собственной иммунной системы ребёнка, имеет генетическую предрасположенность и лечится только введением инсулина. Пики заболеваемости сахарным диабетом 1 типа – 5–7 и 10–12 лет. Причины возникновенияУ детей, имеющих генетическую предрасположенность, под воздействием повреждающих факторов, запускается процесс поломки в иммунной системе. Такими повреждающими факторами чаще всего являются:
Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается. Из-за нарушения поступления глюкозы в клетки организма, они начинают испытывать энергетический и кислородный голод. Это активирует выработку глюкозы из запасных источников, в первую очередь из жиров и белков. Однако, энергия всё также не поступает к клеткам, уровень глюкозы повышается значительно, что приводит к появлению симптомов сахарного диабета. Замечено, что чаще диабет обнаруживается в холодное время года, это связано с повышением заболеваемости вирусными инфекциями. Также чаще заболевание начинается в периоды активного роста ребёнка, особенно в переходном возрасте. СимптомыТо, как будет проявляться диабет 1 типа у детей, частично зависит от возраста. Признаки сахарного диабета у детей до 2–3 лет несколько отличаются от таковых у детей 5–12 лет. Маленькие дети часто не могут объяснить, что конкретно их беспокоит, в то время как подростки очень быстро замечают изменения в себе. Первые и основные признаки заболевания, на которые следует обратить внимание родителям – это жажда, учащённое мочеиспускание и снижение веса.
Зачастую сахарный диабет 1 типа, как диагноз, обнаруживается у ребёнка, уже находящегося в состоянии декомпенсации. Родители ищут причину плохого самочувствия, но про диабет не думают. И только когда ребёнок находится в тяжёлом состоянии, вызывают скорую помощь. Нужно быть особенно внимательным к детям, недавно переболевшим ветрянкой, краснухой или свинкой, особенно при появлении у них вскоре после болезни вышеописанных симптомов. ДиагностикаКак же определить наличие заболевания у ребёнка? Как правило, диагноз сахарного диабета 1 типа не вызывает сомнений. Чаще ребёнок поступает в стационар в состоянии средней тяжести с запахом ацетона изо рта и истощенный. Выявляется значительное повышение уровня глюкозы в крови, и в срочном порядке начинается лечение. Существуют основные и дополнительные критерии диагностики заболевания. Основные критерии диагностики сахарного диабета:
Если уровень глюкозы пограничный (5,6–6,1 ммоль/л для крови из пальца), выполняется глюкозотолерантный тест. После сдачи анализа крови на глюкозу натощак, ребёнку предлагается выпить раствор, содержащий глюкозу (1,75 г на 1 кг веса, но не более 75 г). Через 2 часа анализ повторяется. В норме после глюкозотолерантного теста уровень глюкозы составляет не более 7,8 ммоль/л, при показателе более 11,1 ммоль/л говорят о сахарном диабете. Гликированный гемоглобин – это показатель, отражающий среднесуточный уровень глюкозы в крови ребёнка в течение последних 90–120 дней. В норме он не превышает 5,5%, при диабете он составляет 6,5% и выше. В некоторых случаях для того, чтобы определить, с каким же типом диабета мы имеем дело, используются дополнительные методы диагностики:
ЛечениеЛечение у детей начинается с обучения маленьких пациентов и их родителей в школе больного сахарным диабетом. Ребенка и родителей обучают основам питания при диабете, правилам и способам введения инсулина, расчёту необходимой дозы. Объясняют, почему необходим самоконтроль и что делать в непредвиденных ситуациях. Питание при сахарном диабете 1 типа должно быть сбалансированным. Оно не должно сильно отличаться от питания у здорового человека, однако все-таки необходимо ограничить простые углеводы (сахар, хлебобулочные изделия, мёд и др.). В школе расскажут, что такое хлебные единицы, как их рассчитать и какое количество инсулина необходимо на этот показатель уколоть. Основные правила питания при сахарном диабете 1 типа у детей:
Детям, болеющим сахарным диабетом 2 типа, кроме вышенаписанного, рекомендуется уменьшить энергетическую ценность рациона. Это способствует снижению веса и само по себе является лечебным мероприятием. Второй важный момент в лечении – адекватные физические нагрузки. Они помогают усваиваться глюкозе клетками мышц, повышают их тонус, препятствуют набору веса. Нагрузки должны быть аэробными, 2–3 раза в неделю. И всё-таки основа лечения диабета 1 типа – это инсулинотерапия. Только введение инсулина поможет стабилизировать состояние и спасти жизнь ребёнку. Инсулинотерапия начинается сразу же, как только диагноз сахарного диабета становится ясным. Если ребёнок находится в тяжёлом состоянии, инсулин сначала вводят в вену, если ребёнок стабилен, то подколки назначаются под кожу. Инсулиновая помпаИнсулин бывает нескольких видов. Инсулин длительного действия вводится 1–2 раза в день. Он имитирует работу здоровой поджелудочной железы вне приёмов пищи. Инсулин короткого действия вводится непосредственно перед приёмом пищи, его доза рассчитывается в зависимости от объёма порции и содержания углеводов в ней. Инсулин длительного действия вводится подкожно в места, из которых он будет всасываться медленно и равномерно – переднюю поверхность бедра и ягодицы. Для быстрого всасывания инсулин короткого действия вводится под кожу живота или плеча. Места введения инсулина должны чередоваться для предотвращения образования «шишек», либо наоборот, истончения подкожного жирового слоя. Современные тенденции в инсулинотерапии
Самые современные помпы могут одновременно оснащаться устройством, контролирующим уровень глюкозы в крови и меняющим количество подаваемого инсулина в зависимости от этого. Такие помпы также помогают значительно улучшить контроль за сахарным диабетом и избежать раннего развития его осложнений. При сахарном диабете 2 типа возможно назначение таблетированных сахароснижающих препаратов. Однако основу лечения таких детей составляет диета и снижение веса. Эти мероприятия у некоторых маленьких пациентов позволяют достигнуть снижения уровня глюкозы в крови до нормы. Сахар крови у ребенка ниже нормы что это значит у ребенкаГипогликемия – это патологическое состояние, при котором уровень глюкозы (сахара) в крови падает ниже нормы. Раньше, о том, что существует гипогликемия новорожденных знали только неонатологи и молодые мамочки малышей, у которых глюкоза в крови не приходила в норму спустя несколько дней после появления на свет. Из 1000 новорожденных разновидности патологической гипогликемии фиксируются лишь у 3 младенцев Сегодня, благодаря интернету и телевидению, большинство беременных, ожидающих рождения первенца, панически боятся этого термина и задаются вопросом – Скажется ли дефицит сахара в крови у малыша на его дальнейшем здоровье? Информация, почерпнутая из этой статьи, поможет женщинам не паниковать без повода в первые дни после родов, и в полной мере ощутить радость материнства. Содержание Суть понятия Гипогликемия у новорождённыхГлюкоза является основным источником энергии для жизнедеятельности человеческого организма, в том числе и головного мозга. Во время внутриутробного развития плод получает её вместе с кровью матери. При этом природа позаботилась о том, чтобы количество сахара было достаточным для нормального формирования всех органов и систем. Сразу же после оплодотворения яйцеклетки в женском организме происходит гормональная перестройка, которая несколько повышает содержание глюкозы в крови у беременной, «гарантируя» её достаточность «на двоих». После перевязывания пуповины детский организм начинает функционировать самостоятельно, и сахар в крови падает абсолютно у всех, достигая своего минимума к 30-90 минуте жизни. Затем его концентрация постепенно повышается до нормальных значений к 72 часу от момента рождения. Этот процесс является следствием адаптации к условиям жизни вне утробы матери и резкого переключения метаболизма с потребления материнской глюкозы на её самостоятельное образование печёночными клетками. ВОЗ рекомендует сразу же после родов приложить ребёнка к груди
Норма глюкозы в крови после рождения и показатель гипогликемииСегодня отечественный врач неонатолог опирается на протокол, который устанавливает в качестве критерия гипогликемии у новорожденных показатель концентрации сахара в крови – <2,6 ммоль/л в любые часы (сутки) жизни. При выявлении низких показателей коррекция глюкозы выполняется как можно быстрее, так как низкая глюкоза в крови, не обязательно, но может привести к неврологическим нарушениям и поражением центральной нервной системы. Многочисленные исследования указывают на то, что усреднённый показатель уровня сахара в крови после появления на свет у здоровых доношенных малышей – 3,1 ммоль/л. При этом на него не влияют ни пол ребёнка, ни способ появления на свет (обычные роды или кесарево сечение).
Классификация неонатальной гипогликемии и группы риска (причины)Разновидность неонатальной гипогликемииВозраст ребёнкаЗаболевания или состояния, которые могут вызвать падение сахара ниже нормыРанняядо 12 часа жизни
Классическая транзиторнаяс 12 до 48 часа жизни
Вторичнаявне зависимости от возраста
Персистирующаяс 8-х суток жизни
Самым неблагоприятной разновидностью из всех выше перечисленных отклонений является последняя, поскольку она вызывается наследственными патологиями, нуждается в постоянном контроле и медикаментозном сопровождении. Кроме этого, последние исследования показали, что падение сахара в крови у детей, в первые дни после рождения, может быть вызвано:
Есть лёгкую пищу и пить воду, в перерывах между родовыми схватками, не просто можно, а нужно
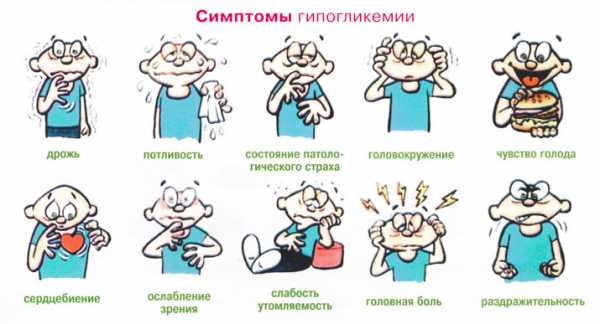
СимптомыДля мониторинга наступления гипогликемического состояния у ребёнка первых дней жизни, врачи обращают внимание на следующие проявления, которые могут, но не обязательно, свидетельствовать о падении уровня сахара в крови. Чаще всего наблюдаются следующие признаки:
Реже, но гипогликемические состояния могут сопровождаться и такими проявлениями:
Следует также знать, что неонатальная гипогликемия часто протекает вообще без симптомов. Поэтому, в нашей стране, для младенцев, находящихся в зоне риска развития этой патологии, предусмотрен следующий протокольная инструкция выполнения контрольных обследований:
ЛечениеУ новорожденных существует много механизмов, защищающих головной мозг от недостатка глюкозы Если глюкоза в крови у малыша упала ниже 2,6 ммоль/л, то для нормализации её уровня отечественные неонатологи пользуются рекомендациями ВОЗ, утверждёнными в 1997 году:
И в заключение статьи хотим успокоить родителей детей, перенёсших неонатальную гипогликемию. У врачей нет единого мнения и обоснованных доказательств по поводу её влияния на возникновение отдалённых психоневрологических нарушений, особенно если речь идёт о младенцах, у которых патология протекала бессимптомно. Однако такая «хорошая новость» не должна стать поводом вести себя во время беременности кое-как, должным образом не контролировать уровень глюкозы, и самостоятельно пить лекарства. Читать дальше… Низкий уровень сахара у детей нормаДети значительно реже болеют диабетом, чем взрослые. Тем не менее, нужно систематически проверять, соответствует ли сахар в крови норме по возрасту у детей. Бурное развитие диабета является одной из особенностей детского возраста. Анализ крови натощак позволяет обнаруживать гипергликемию на ранней стадии диабета и предупреждать прогрессирование болезни. Для чего сдают кровь на сахарНеобходимость контролировать содержание глюкозы вызвана вероятностью развития диабета. У детей диабет способен длительное время протекать в скрытой форме, заявляя о себе в периоды наиболее активного роста и во время полового созревания. Пристальное внимание питанию ребенка, режиму физической активности должно уделяться в периоды, когда ребенок растет. В это время происходит усиление выработки гормона роста, что способно вызвать повышение глюкозы. Максимально выраженные скачки роста отмечаются в 4 года, 7 и 11 лет. Значительное увеличение веса тела заставляет поджелудочную железу повышать выработку инсулина, чтобы обеспечить потребности клеток в глюкозе. Особенности диабета у детейУ детей в 90% случаев превышения нормы при исследовании анализа на сахар в крови диагностируется инсулинозависимый диабет 1. Заболевание характеризуется недостаточной выработкой инсулина в организме. В последнее время все чаще у подростков диагностируется инсулиннезависимый диабет 2, развитию которого способствует ожирение и недостаток движения. Инсулин при диабете 2 вырабатывается, но в количестве, которого недостаточно для обеспечения доставки глюкозы во все клетки организма. Коварство диабета 2 в бессимптомном протекании на ранней стадии. Обнаруживается диабет 2 у детей чаще всего в возрасте 10 лет. Для него характерно сочетание с ожирением, гипертонией, повышенным уровнем в крови маркера воспаления, которым является уровень С — реактивного белка. По результатам анализа делают вывод о риске развития диабета и назначают при необходимости дополнительные тесты. Первый раз новорожденный сдает анализ на сахар сразу после рождения. Если анализ не превышает нормы, а вес ребенка менее 4,1 кг, то повторно исследуют уровень глюкозы через год. В дальнейшем у детей с нормальным уровнем сахара и при отсутствии наследственной предрасположенности к диабету анализ на сахар назначается раз в 3 года. При весе новорожденного 4,1 кг повышен риск диабета, и врач может назначить дополнительные тесты на концентрацию глюкозы. Как подготовиться к анализуОбразец крови для проведения анализа берут из вены или из пальца натощак в утреннее время. Ребенку нельзя кушать 8 часов перед тестированием. Ему нельзя до сдачи анализа чистить зубы, пить чай. Допускается лишь употребление небольшого количества чистой негазированной воды. Нельзя перед исследованием пользоваться жевательной резинкой, нервничать или активно двигаться. Подобные предосторожности необходимы, чтобы получить не искаженный результат анализа. Нормы сахараНормы сахара натощак мало зависят от возраста и пола ребенка. Глюкоза – это главное энергетическое топливо для мозга, а этот орган в детском возрасте развивается весьма активно. Содержание в крови сахара, начиная с результатов тестирования у годовалого ребенка до малыша в возрасте 5- 6 лет, почти совпадает с взрослой нормой 3,3 – 5,5 ммоль/л. Некоторые различия в показателях нормы в разных лабораториях могут объясняться тем, какой образец для проведения теста использовался. Численные значения нормы могут различаться в зависимости от того, использовалась ли для анализа цельная кровь, плазма, сыворотка крови. На странице «Норма глюкозы из вены» можно прочитать статью о данных различиях в результатах анализов. Таблица норм по возрасту натощак сахара в цельной капиллярной крови у детей
Если показатели тестирования превышают норму, доходя до 5,6 – 6,9 ммоль/л, это указывает на преддиабет. Когда показатели теста натощак больше 7 ммоль/л, то предполагают диабет. В обоих случаях назначают дополнительные исследования, после чего исключают или подтверждают диабет. Когда у ребенка 6-7 лет сахар в крови 6,1 ммоль/л, что выше нормы натощак, то ему назначают повторную сдачу теста. Случайное превышение нормы может объясняться неправильной подготовкой к анализу, приемом лекарств или воспалительным заболеванием. Выше нормы содержание сахара в анализе крови у детей до 5 лет может вызываться заражением гельминтами. Объясняется это явление тем, что в присутствии паразитов может изменяться обмен веществ в организме. Если у ребенка 3 лет в анализе крови натощак на сахар обнаруживается превышение нормы, и показатели более 5,6 ммоль/л, то обязательно проводят тесты:
У детей 10 – 11 лет превышение показателей нормы сахара в крови, указанной в таблице, скорее всего, означает развитие диабета 2. Конечно, нельзя сразу по одному только лишь анализу натощак диагностировать заболевание. Необходимо установить, какой сахар в исследовании крови на толерантность к глюкозе, насколько он превышает норму, прежде чем диагностировать преддиабет или диабет у ребенка. Анализ у грудного ребенкаОчень непросто сдать анализ натощак для грудного ребенка. Не кушать в течение 8 часов для такого крохи просто не представляется возможным. В этом случае анализ сдают не натощак. Кровь проверяют через 2 часа после еды. Когда у детей до 1 года сахар в крови в таком анализе не более чем на 2 единицы выше нормы, то беспокоиться родителям не следует. Например, если у грудничка показатели после еды 6,1 ммоль/л или немного больше, то это не означает болезнь. Но 6,1 ммоль/л, полученные у ребенка натощак при правильной подготовке к анализу, указывают на гипергликемию и опасность диабета. Диагностируют диабет у грудничка, если результат анализа спустя 2 часа после еды больше 11,1 ммоль/л. Для подтверждения диабета ребенку назначается тест на гликированный гемоглобин. Этот тест не требует предварительного голодания 8 часов, но для тестирования требуется венозная кровь. При диагностике диабета, наряду с определением уровня глюкозы, проводят тест на концентрацию С – реактивного белка. Причины повышения глюкозыРезультаты теста могут быть повышены, если накануне проведения теста ребенок проходил лечение:
Ошибочное повышение результатов теста отмечается в случаях, когда ребенок болеет ОРВИ или воспалительным заболеванием. К причинам повышения сахара, не связанным с диабетом, относят инфекционные заболевания, влияющие на поджелудочную железу. К ним относятся такие болезни, как корь, ветрянка, гепатит, свинка. Повышенный сахар вызывается снижением продукции инсулина в организме. Высокий результат анализа иногда вызывается изменением гормонального фона, повышенной выработкой адренокортикотропного гормона. Производство собственного инсулина снижается при заболеваниях:
Причины понижения сахараПониженный сахар не обязательно связан с формированием сахарного диабета. Пониженный по сравнению с нормой, уровень глюкозы может указывать на следующие нарушения:
Симптомы повышения сахараПредположить об изменениях сахара в крови возможно по внешним проявлениям гипергликемии или гипогликемии, поведению ребенка. Чтобы предотвратить превращение случайных эпизодов отклонения от нормы в диабет, родители должны знать признаки гипергликемии. Признаками развивающегося скрытого диабета служат:
Частыми спутниками повышенной глюкозы у детей служат кожные гнойничковые и грибковые инфекционные заболевания, кожный зуд, ухудшение зрения, ожирение. Гнойные поражения кожи, появление фурункулов, инфекции слизистых полости рта, наружных половых органов являются поводом посетить эндокринолога. Если у детей 7 – 8 лет показатели анализа при определении сахара натощак в крови выше нормы, то это еще не повод для паники. Показание может быть завышено из-за погрешности самого глюкометра, съеденных и выпитых накануне сладостей. Погрешность глюкометра может быть достаточно высокой и доходить до 20%. Это устройство предназначено исключительно для контроля динамики изменения показателей у лиц с уже установленным диагнозом. Не стоит постоянно проверять глюкометром, сколько сахара у ребенка в крови, так как для частых измерений должен быть установлен диагноз, назначено лечение. Для этого необходимо посетить эндокринолога и пройти обследование в медицинском учреждении. Диабетическая комаПри несвоевременной диагностике первым проявлением диабета может оказаться диабетическая кома, вызванная высоким уровнем глюкозы. Развивается состояние при показателях глюкозы, превышающих 19,5 ммоль/л. Признаками надвигающейся диабетической комы, вызванной гипергликемией, служат:
Признаки пониженной глюкозыГлюкоза ниже нормы в крови характеризуется у детей симптомами:
У грудничков признаками отклонения показателей глюкозы от нормы может служить внезапное возбуждение, крик. Некоторые симптомы при гипергликемии и гипогликемии сходны. К ним относятся дрожание конечностей, потливость. К общим признакам значительного отклонения глюкозы в крови от нормы относится потеря сознания. Но при высоком уровне сахара ей предшествует заторможенность, а при сниженном количестве сахара – сильное возбуждение. Гипергликемия: когда уровень глюкозы в крови становится слишком высокимГипергликемия означает высокий ( гипер ) уровень глюкозы ( gly ) в крови ( emia ). Вашему организму нужна глюкоза для правильного функционирования. Ваши клетки полагаются на глюкозу для получения энергии. Гипергликемия является определяющей характеристикой диабета, когда уровень глюкозы в крови слишком высок, потому что организм неправильно использует или не производит гормон инсулин.
Вы получаете глюкозу из продуктов, которые едите. Углеводы, такие как фрукты, молоко, картофель, хлеб и рис, являются самым большим источником глюкозы в типичной диете. Ваше тело расщепляет углеводы на глюкозу, а затем переносит глюкозу в клетки через кровоток. Организму нужен инсулин Люди с диабетом 1 типа больше не производят инсулин, чтобы помочь своему организму использовать глюкозу, поэтому им приходится принимать инсулин, который вводится под кожу. Люди с диабетом 2 типа могут иметь достаточно инсулина, но их организм плохо его использует; они инсулинорезистентны. Некоторые люди с диабетом 2 типа могут вырабатывать недостаточно инсулина. У людей с диабетом может развиться гипергликемия, если они не контролируют уровень глюкозы в крови (с помощью инсулина, лекарств и соответствующего планирования питания).Например, если человек с диабетом 1 типа не принимает достаточно инсулина перед едой, глюкоза, которую его организм вырабатывает из этой пищи, может накапливаться в его крови и привести к гипергликемии. Ваш эндокринолог скажет вам, каков ваш целевой уровень глюкозы в крови. Ваш уровень может отличаться от того, что обычно считается нормальным , из-за возраста, беременности и / или других факторов.
Однако не только у людей с диабетом может развиться гипергликемия. Некоторые лекарства и болезни могут вызывать это, включая бета-блокаторы, стероиды и булимию. В этой статье речь пойдет о гипергликемии, вызванной диабетом. Ранние симптомы гипергликемии
Кетоацидоз: когда гипергликемия становится тяжелой для людей с диабетом 1 типа Многие симптомы кетоацидоза похожи на гипергликемию. Признаками кетоацидоза являются:
Кроме того, кетоацидоз могут сопровождать боль в животе, тошнота, рвота и спутанность сознания.При наличии любого из этих симптомов настоятельно рекомендуется немедленная медицинская помощь. Некоторые люди с диабетом рекомендуют своим врачам регулярно проверять уровень кетонов. Тестирование на кетоны проводится двумя способами: с использованием мочи или крови. Для анализа мочи вы окунете в мочу тест-полоску специального типа. Для тестирования кетонов крови используется специальный глюкометр и тест-полоски. Тест выполняется так же, как и анализ глюкозы в крови. Если тестирование на кетоны является частью вашего самоконтроля диабета, ваш лечащий врач предоставит вам другую информацию, включая профилактику. Гиперосмолярный гипергликемический некетотический синдром (HHNS): когда гипергликемия становится тяжелой у людей с диабетом 2 типа HHNS чаще всего возникает, когда вы больны, и у пожилых людей наиболее вероятно его развитие.Это начинается, когда уровень глюкозы в крови начинает расти: когда это происходит, ваше тело будет пытаться избавиться от всей лишней глюкозы посредством частого мочеиспускания. Это обезвоживает ваше тело, и вы почувствуете сильную жажду. К сожалению, когда вы больны, иногда бывает труднее восстановить водный баланс, а вы знаете, что должны это делать. Например, может быть трудно удерживать жидкость. Когда вы не восстанавливаете свое тело, уровень глюкозы в крови продолжает расти, и в конечном итоге он может стать настолько высоким, что может отправить вас в кому. Чтобы избежать гиперосмолярного гипергликемического некетотического синдрома, вам следует внимательно следить за уровнем глюкозы в крови, когда вы больны (вы всегда должны обращать внимание на уровень глюкозы в крови, но обращайте особое внимание, когда вы больны). Поговорите со своим лечащим врачом о том, чтобы составить план на случай болезни, который поможет вам избежать HHNS. Вы также должны уметь быстро распознавать признаки и симптомы HHNS, в том числе:
Лечение гипергликемии Если ваш уровень глюкозы в крови постоянно слишком высок, поговорите со своим врачом о том, что вы можете сделать, чтобы поддерживать его в более нормальном диапазоне. Он или она может предложить:
Предотвращение гипергликемии
Гипергликемия - частое осложнение диабета, но с помощью лекарств, физических упражнений и тщательного планирования питания вы можете предотвратить слишком высокий уровень глюкозы в крови - и это может помочь вам в долгосрочной перспективе. Поддержание уровня глюкозы в крови в рекомендуемых диапазонах в течение дня поможет вам избежать долгосрочных осложнений диабета, таких как:
Поддерживая уровень глюкозы в крови и избегая гипергликемии, вы можете снизить риск всех этих осложнений. Обновлено: 07.09.18 .Как они регулируют уровень сахара в кровиПоджелудочная железа вырабатывает инсулин и глюкагон. Оба гормона работают в равновесии и играют жизненно важную роль в регулировании уровня сахара в крови. Если уровень одного гормона выше или ниже идеального диапазона, уровень сахара в крови может резко возрасти или упасть. Вместе инсулин и глюкагон помогают поддерживать состояние, называемое гомеостазом, при котором условия внутри тела остаются стабильными. Когда уровень сахара в крови слишком высок, поджелудочная железа выделяет больше инсулина. Когда уровень сахара в крови падает, поджелудочная железа высвобождает глюкагон, чтобы поднять его. Этот баланс помогает обеспечить клетки достаточной энергией, предотвращая повреждение нервов, которое может возникнуть в результате постоянного высокого уровня сахара в крови. В этой статье мы объясняем функции и процессы инсулина и глюкагона, а также их влияние на диабет. Организм превращает углеводы из пищи в глюкозу, простой сахар, который служит жизненно важным источником энергии. Уровень сахара в крови - это показатель того, насколько эффективно организм использует глюкозу. Они меняются в течение дня. Однако в большинстве случаев инсулин и глюкагон поддерживают эти уровни в пределах нормы. Когда организм не перерабатывает достаточное количество глюкозы, уровень сахара в крови остается высоким. Инсулин помогает клеткам усваивать глюкозу, снижая уровень сахара в крови и обеспечивая клетки глюкозой для получения энергии. Когда уровень сахара в крови слишком низкий, поджелудочная железа вырабатывает глюкагон. Глюкагон заставляет печень высвобождать накопленную глюкозу, что вызывает повышение уровня сахара в крови. Островковые клетки поджелудочной железы ответственны за высвобождение как инсулина, так и глюкагона. Поджелудочная железа содержит множество кластеров этих клеток. Существует несколько различных типов островковых клеток, включая бета-клетки, которые выделяют инсулин, и альфа-клетки, выделяющие глюкагон. Как работает инсулинКлеткам нужна глюкоза для получения энергии. Однако большинство из них не могут использовать глюкозу без инсулина. Инсулин дает глюкозе доступ к клеткам. Он прикрепляется к рецепторам инсулина на клетках по всему телу, заставляя клетки открываться и предоставлять доступ глюкозе. Низкий уровень инсулина постоянно циркулирует по организму. Скачок уровня инсулина сигнализирует печени о высоком уровне глюкозы в крови. Печень поглощает глюкозу, а затем превращает ее в запасную молекулу, называемую гликогеном. Когда уровень сахара в крови падает, глюкагон инструктирует печень преобразовать гликоген обратно в глюкозу, в результате чего уровень сахара в крови возвращается к норме. Инсулин также поддерживает заживление после травм, доставляя аминокислоты в мышцы. Аминокислоты помогают наращивать белок, присутствующий в мышечной ткани, поэтому при низком уровне инсулина мышцы могут не зажить должным образом. Как работает глюкагонПечень хранит глюкозу для питания клеток в периоды низкого уровня сахара в крови. Пропуск приемов пищи и неправильное питание могут снизить уровень сахара в крови. Сохраняя глюкозу, печень обеспечивает постоянный уровень глюкозы в крови между приемами пищи и во время сна. Когда уровень глюкозы в крови падает, клетки поджелудочной железы выделяют глюкагон. Глюкагон заставляет печень преобразовывать гликоген в глюкозу, делая глюкозу более доступной в кровотоке. Оттуда инсулин прикрепляется к своим рецепторам в клетках тела и обеспечивает их способность усваивать глюкозу. Инсулин и глюкагон работают в цикле. Глюкагон взаимодействует с печенью, повышая уровень сахара в крови, а инсулин снижает уровень сахара в крови, помогая клеткам использовать глюкозу. Ряд факторов, включая резистентность к инсулину, диабет и несбалансированное питание, могут вызвать скачок или падение уровня сахара в крови. Стандартными единицами измерения уровня сахара в крови являются миллиграммы на децилитр (мг / дл). Идеальные диапазоны сахара в крови следующие:
A1C - это измерение, которое дает картину средних уровней глюкозы за длительный период.Показания A1C должны быть ниже 7 процентов для людей с диабетом и менее 6 процентов для людей без диабета. Чтобы узнать больше об оптимальном уровне сахара в крови, нажмите здесь. Инсулин и глюкагон не проявляют немедленного действия, особенно у людей, у которых уровень сахара в крови очень высокий или низкий. Высокий уровень сахара в кровиСимптомы высокого уровня сахара в крови включают:
Со временем чрезвычайно высокий уровень сахара в крови может вызвать следующие симптомы: Низкий уровень сахара в кровиЗадержки между приемами пищи, плохое питание, прием некоторых лекарств от диабета и определенные медицинские условия могут вызвать низкий уровень сахара в крови. Симптомы низкого уровня сахара в крови включают:
Низкий уровень сахара в крови без лечения может привести к судорогам или потере сознания. Диабет развивается, когда инсулин становится неэффективным или когда организм не может его вырабатывать в достаточном количестве.Заболевание вызывает проблемы с регуляцией сахара в крови. Существует несколько различных типов диабета: Диабет 1 типаДиабет 1 типа - это аутоиммунное заболевание, которое часто проявляется в молодом возрасте. По этой причине его иногда называют ювенильным диабетом. Этот тип диабета включает атаки иммунной системы на некоторые из секретирующих инсулин бета-клеток поджелудочной железы. Люди с диабетом 1 типа часто испытывают очень высокий уровень сахара в крови.Однако низкий уровень инсулина означает, что они не могут использовать большую часть глюкозы в крови. Диабет 2 типаДиабет 2 типа является наиболее распространенным типом диабета и обычно развивается из-за проблем, связанных с образом жизни, таких как избыточный вес. Люди с диабетом 2 типа имеют инсулинорезистентность, что означает, что клетки не реагируют должным образом, когда инсулин дает им команду абсорбировать глюкозу из кровотока. Гестационный диабетГестационный диабет - это форма диабета, которая развивается у некоторых женщин во время беременности. Когда женщина беременна, плацента, поддерживающая развивающегося ребенка, может нарушить способность ее организма использовать инсулин. Результатом этого является инсулинорезистентность, которая вызывает симптомы, похожие на симптомы диабета 2 типа. Гестационный диабет обычно проходит после рождения ребенка. Однако это фактор риска более позднего развития диабета 2 типа. Инсулин и глюкагон жизненно важны для поддержания нормального уровня сахара в крови. Инсулин позволяет клеткам поглощать глюкозу из крови, в то время как глюкагон вызывает высвобождение накопленной глюкозы из печени. Всем, кто страдает диабетом 1 типа, и некоторым людям с диабетом 2 типа необходимо добавлять инсулин и контролировать уровень сахара в крови с помощью диеты и регулярных физических упражнений. Q:Существуют ли лекарства, которые лечат диабет путем устранения избытка глюкозы или снижения выработки глюкагона, а не путем добавления инсулина? A:Есть некоторые лекарства, которые снижают уровень глюкозы или блокируют глюкагон, но они могут только дополнять гликемический контроль и не могут заменять инсулин. Примером является прамлинтид, лекарство, которое снижает секрецию глюкагона поджелудочной железой и которое врачи могут назначать как часть лечения диабета 1 типа. Препарат под названием метформин снижает количество сахара, выделяемого печенью, а также улучшает способность организма реагировать на инсулин у людей с диабетом 2 типа. Ингибиторы натрий-глюкозного транспортного белка 2 (SGLT2) - это еще один класс препаратов, которые действуют, воздействуя на почки, чтобы они секретировали больше глюкозы.Примером SGLT2 является канаглифлозин. Помните, что, хотя существует несколько вариантов лечения, все они разные, поэтому важно вместе с врачом определить лучший план лечения для контроля вашего диабета. Алан Картер, PharmD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет. .Инсулиновое регулирование уровня сахара в крови и диабетаЧеловеческое тело хочет, чтобы уровень глюкозы в крови (сахар в крови) поддерживался в очень узком диапазоне. Инсулин и глюкагон - гормоны, благодаря которым это происходит. И инсулин, и глюкагон секретируются поджелудочной железой и, таким образом, называются эндокринными гормонами поджелудочной железы. На картинке слева показаны тесные взаимоотношения инсулина и глюкагона. Обратите внимание, что поджелудочная железа является центральным игроком в этой схеме.Именно производство инсулина и глюкагона поджелудочной железой в конечном итоге определяет, есть ли у пациента диабет, гипогликемия или другие проблемы с сахаром. В этой статьеПодробнее о контроле уровня глюкозы в кровиОсновы инсулина: как инсулин помогает контролировать уровень глюкозы в кровиИнсулин и глюкагон - гормоны, секретируемые островковыми клетками поджелудочной железы. Оба они секретируются в ответ на уровень сахара в крови, но противоположным образом! Инсулин обычно секретируется бета-клетками (тип островковых клеток) поджелудочной железы.Стимулом для секреции инсулина является ВЫСОКИЙ уровень глюкозы в крови ... вот и все! Хотя всегда существует низкий уровень инсулина, секретируемого поджелудочной железой, количество секретируемого в кровь увеличивается по мере повышения уровня глюкозы в крови. Точно так же, когда уровень глюкозы в крови падает, количество инсулина, секретируемого островками поджелудочной железы, уменьшается. Как видно на картинке, инсулин действует на ряд клеток, включая мышцы, эритроциты и жировые клетки. В ответ на инсулин эти клетки поглощают глюкозу из крови, что в итоге приводит к снижению высоких уровней глюкозы в крови до нормального уровня. Глюкагон секретируется альфа-клетками островков поджелудочной железы почти так же, как инсулин ... за исключением противоположного направления. Если уровень глюкозы в крови высокий, глюкагон не секретируется. Однако, когда уровень глюкозы в крови НИЗКИЙ (например, между приемами пищи и во время упражнений) секретируется все больше и больше глюкагона. Как и инсулин, глюкагон воздействует на многие клетки организма, но в первую очередь на печень. Роль глюкагона в контроле уровня глюкозы в кровиДействие глюкагона состоит в том, чтобы заставить печень высвобождать глюкозу, которую она хранит в своих клетках, в кровоток, с чистым эффектом повышения уровня глюкозы в крови.Глюкагон также побуждает печень (и некоторые другие клетки, такие как мышцы) производить глюкозу из строительных блоков, полученных из других питательных веществ, содержащихся в организме (например, белка). Обновлено: 02.03.16 .Высокие скачки уровня глюкозы являются обычным явлением у «здоровых» людей - ScienceDailyКоличество глюкозы, циркулирующей в крови, меняется в течение дня и ночи и зависит от пищи, которую мы едим, активности, гормонов, состояния здоровья и т. Д. Хорошо известно, что уровни глюкозы выше или ниже определенных пороговых значений могут вызывать повреждение органов; однако новое исследование, опубликованное 24 июля в журнале с открытым доступом PLOS Biology исследователями из Стэнфордского университета, показывает, что «нормальные» уровни глюкозы в крови часто вовсе не являются нормальными - они отклоняются намного дальше от нормального диапазона, чем мы предполагали. Самый распространенный способ измерения глюкозы в крови - это анализ образца крови натощак, который покажет уровень глюкозы в конкретный момент времени. Другой распространенный способ - проверить уровень гликированного гемоглобина HbA1C, который отражает средний уровень глюкозы в крови за последние 3 месяца. К сожалению, ни одно из этих измерений не выявляет динамических изменений, происходящих в течение дня. Совсем недавно некоторые пациенты с диабетом использовали мониторы непрерывного действия глюкозы - относительно новые устройства - для понимания этих суточных изменений. Однако в новом исследовании непрерывный мониторинг уровня глюкозы у здоровых участников показал, что большие колебания уровня глюкозы в крови случаются гораздо чаще, чем ожидалось. Глядя на «скачки» глюкозы у 57 участников исследования, авторы обнаружили, что людей можно разделить на 3 различных «глюкотипа» или глюкозного поведения: тех, у кого уровень глюкозы не сильно меняется (низкий), тех, у кого скачки часто (тяжелые), и промежуточные (умеренные). Чтобы оценить, как разные люди реагируют на одну и ту же еду, команда предоставила участникам исследования три разных стандартизированных завтрака: кукурузные хлопья с молоком, хлеб с арахисовым маслом и батончик.Индивидуальные реакции на эти блюда были уникальными, что свидетельствует о том, что люди усваивают одни и те же питательные вещества индивидуальным образом. Некоторые часто употребляемые в пищу продукты, такие как кукурузные хлопья, также вызывают большой скачок глюкозы у большинства участников. Поскольку еда оказывает большое влияние на колебания уровня глюкозы, команда строит модели для прогнозирования продуктов, которые лично влияют на каждого человека. «Мы были очень удивлены, увидев у этих людей уровень сахара в крови в преддиабетическом и диабетическом диапазоне так часто», - сказал Майкл Снайдер, доктор философии, профессор и заведующий кафедрой генетики Стэнфордского университета и старший автор исследования.«Идея состоит в том, чтобы попытаться выяснить, что делает кого-то« спайкером », и дать ему действенный совет, чтобы перевести его на низкий глюкотип» «Наше следующее исследование будет посвящено физиологическим причинам нарушения регуляции глюкозы», - продолжил Снайдер. «Они включают не только генетические вариации, но также состав микробиома, функции поджелудочной железы, печени и органов пищеварения». Таким образом, команда Стэнфордского университета надеется лучше контролировать нарушение регуляции глюкозы и предотвращать диабет и связанные с ним осложнения, такие как сердечно-сосудистые заболевания.
История Источник: Материалы предоставлены PLOS . Примечание. Содержимое можно редактировать по стилю и длине. .«Нормальный» уровень сахара в крови в конце концов может быть не таким нормальным.Новое исследование, проведенное исследователями из Стэнфордского университета в Калифорнии, показывает, что обычные продукты могут вызывать скачки сахара в крови у здоровых людей. Более пристальное внимание к этим всплескам может предотвратить диабет и некоторые его осложнения. Поделиться на Pinterest В течение дня уровень сахара в крови может резко возрасти до диабетического и преддиабетического уровней даже у здоровых людей.Диабет поражает более 30 миллионов человек в Соединенных Штатах, что составляет почти 10 процентов населения.Еще 84 миллиона человек страдают преддиабетом. Аномальный уровень сахара в крови - признак этого метаболического заболевания. Для измерения этих уровней врачи используют два основных метода: они либо берут образцы сахара в крови натощак, которые информируют их об уровне сахара в крови в этой конкретной точке; или они измеряют уровни гликированного гемоглобина (HbA1C). Тест на гликированный гемоглобин обычно используется для диагностики диабета, и он основан на средних уровнях сахара в крови за период 3 месяца. Несмотря на широкое распространение, ни один из этих методов не может ничего сказать о колебаниях уровня сахара в крови, которые происходят в течение дня. Итак, исследователи под руководством Майкла Снайдера, профессора генетики в Стэнфорде, поставили перед собой задачу отслеживать эти ежедневные колебания у здоровых людей. Они изучили закономерности изменения сахара в крови после еды и изучили, как эти закономерности различаются у разных людей, которые ели одну и ту же еду. Проф. Снайдер и его коллеги опубликовали результаты своих исследований в журнале PLOS Biology. Для своего исследования исследователи набрали 57 взрослых в возрасте в среднем 51 год, у которых не был диагностирован диабет. Профессор Снайдер и его команда использовали новые устройства, называемые непрерывными мониторами глюкозы, для оценки уровня сахара в крови участников в их нормальной среде. Кроме того, исследователи оценили инсулинорезистентность всего тела участников и секрецию инсулина. Измерения уровня сахара в крови и метаболизма позволили исследователям сгруппировать участников по трем различным «глюкотипам» на основе моделей изменчивости уровня сахара в крови. Люди, у которых уровень сахара в крови не сильно варьировался, были отнесены к группе «низкая вариабельность»; те, у кого уровень сахара в крови повышался довольно часто, были отнесены к категории «сильная изменчивость»; и, наконец, люди, попавшие в промежуточное положение, были классифицированы как «умеренный» глюкотип. Результаты показали, что «нарушение регуляции глюкозы, которое характеризуется [непрерывным мониторингом глюкозы], является более распространенным и неоднородным, чем считалось ранее, и может влиять на людей, считающихся нормогликемическими по стандартным критериям. Затем исследователи хотели посмотреть, как люди с разными глюкотипами реагируют на одну и ту же еду. Итак, они предложили всем участникам три вида стандартных завтраков: кукурузные хлопья с молоком, хлеб с арахисовым маслом и протеиновый батончик. Каждый участник по-своему ответил на эти завтраки, что говорит о том, что разные люди усваивают одну и ту же пищу по-разному. Кроме того, исследование показало, что обычные продукты, такие как кукурузные хлопья, вызывают значительные скачки сахара в крови у большинства людей.
«Наше следующее исследование будет посвящено физиологическим причинам нарушения регуляции глюкозы», - продолжает старший исследователь. «Они включают не только генетические вариации, но и состав микробиома, а также функции поджелудочной железы, печени и органов пищеварения.” Исследователи надеются, что их недавние и будущие открытия помогут предотвратить диабет и его осложнения. .Детский диабет 2 типа: симптомы, причины и лечениеМы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс. Диабет 2 типа - это хроническое заболевание, которое может развиться в любом возрасте, но редко до подросткового возраста. Он часто имеет медленное, постепенное начало, что может затруднить обнаружение и диагностику у детей. Согласно Национальному статистическому отчету о диабете, 2020, около 210 000 детей и подростков в возрасте до 20 лет в Соединенных Штатах получили диагноз диабета. Диабет 2 типа у молодежи встречается реже, чем диабет 1 типа. Статистический отчет показывает, что врачи в США диагностировали диабет 2 типа примерно у 5 758 детей и подростков в возрасте 10–19 лет в период с 2014 по 2015 г. Показатели заболеваемости диабетом 2 типа растут вместе с увеличением числа детей с ожирением. Диабет 2 типа - это пожизненное заболевание, которое может привести к серьезным осложнениям, если человек не получит лечения. Однако при тщательно контролируемой диете, изменении образа жизни и приеме лекарств для контроля сахара в крови состояние может перейти в длительную ремиссию. В этой статье мы рассмотрим последствия диабета 2 типа у детей. Диабет 2 типа часто имеет медленное, постепенное начало. Из-за этого симптомы бывает трудно обнаружить, а у некоторых детей симптомы могут вообще отсутствовать. Статистика показывает, что около 34,2 миллиона человек в США страдают диабетом, и 7,3 миллиона из них могут не иметь диагноза. Симптомы похожи у детей младшего возраста, подростков и взрослых. У детей с диабетом 2 типа могут наблюдаться следующие симптомы:
Проблемы с контролем уровня сахара в крови или глюкозы характерны для диабета. Поджелудочная железа обычно помогает человеку контролировать уровень сахара в крови, выделяя гормон, называемый инсулином. Инсулин позволяет глюкозе крови попадать в клетки, покидая кровоток и снижая уровень сахара в крови человека. У ребенка или взрослого с диабетом 2 типа организм либо не вырабатывает достаточно инсулина, либо развивается инсулинорезистентность, при которой клетки становятся менее чувствительными к воздействию этого гормона. Диабет 2 типа может развиться у кого угодно, в том числе у детей. Заболевание чаще развивается у людей с избыточным весом или ожирением. В прошлом медицинское сообщество называло диабет 2 типа взрослым или инсулинозависимым диабетом. Однако это заболевание встречается у все большего числа детей и подростков, поскольку показатели ожирения продолжают расти. Ожирение увеличивает риск диабета 2 типа, вызывая инсулинорезистентность. Это происходит, когда органы и ткани не реагируют должным образом на инсулин или не поглощают достаточное количество сахара из крови. Инсулинорезистентность приводит к высокому уровню сахара в крови (гипергликемия), снижению толерантности к глюкозе, усилению воспаления и выработке слишком большого количества глюкозы в печени. По данным Центров по контролю и профилактике заболеваний (CDC), ожирение затронуло около 18,5% людей в возрасте 2–19 лет в США в 2015–2016 годах. Авторы исследования, проведенного в 2017 году, обнаружили, что люди в возрасте до 25 лет, которые попали в диапазон индекса массы тела (ИМТ) для ожирения, в четыре раза чаще заболевают диабетом 2 типа, чем люди с более низким ИМТ. ИМТ - это один из методов сравнения роста и веса, позволяющий составить общее представление о состоянии здоровья, хотя людям следует использовать его скорее как общее руководство, чем как точное представление. Пассивное курение также может быть фактором риска, согласно проспективному когортному исследованию, проведенному в 2013 году. Исследователи изучили результаты опроса 37 343 женщин во Франции, которые предоставили информацию о воздействии вторичного табачного дыма в детстве. Женщины, родители которых курили табак в детстве, имели риск диабета 2 типа, который был на 18% выше, чем у женщин, родители которых не курили. Более 75% детей, страдающих диабетом 2 типа, имеют близких родственников, которые болеют им в результате генетических или общих привычек образа жизни. Наличие одного из родителей или братьев или сестер с диабетом 2 типа связано с повышенным риском. По данным CDC, диабет 2 типа чаще встречается у людей афроамериканского происхождения, латиноамериканцев или латиноамериканцев, американских индейцев или коренных жителей Аляски. Некоторые жители островов Тихого океана и американцы азиатского происхождения также подвержены более высокому риску. Чтобы диагностировать диабет 2 типа, врач спросит о симптомах ребенка и может взять образец крови для проверки уровня глюкозы. Врач может также использовать простой анализ мочи для выявления сахара в моче. В США анализы крови для диагностики диабета включают:
Для надежного диагноза медицинскому работнику может потребоваться выполнить эти тесты в двух разных случаях. Врач также может запросить несколько тестов для проверки других факторов, например, толерантности к глюкозе. Узнайте о случайном тестировании глюкозы здесь. Лечение диабета 2 типа у детей и взрослых обычно одинаково, включая рекомендации по диете, образу жизни и упражнениям, хотя FDA одобрило меньшее количество лекарств для детей. Ребенку с диабетом 2 типа может потребоваться регулярный контроль уровня глюкозы в крови. Если ребенок не может сделать это самостоятельно, родителю или опекуну может потребоваться подготовка и обучение тому, как определять уровень глюкозы в крови ребенка. Учителям, тренерам и ответственным специалистам также может потребоваться знать, как вводить инсулин детям с диабетом 1 и 2 типа, которым необходимы ежедневные прививки. Другие взрослые, которые могут ухаживать за ребенком, например няня или родственник, потребуют аналогичного руководства. Детям с диабетом 2 типа, принимающим инсулин, лицам, обеспечивающим уход, также может потребоваться знать, как и когда вводить уколы глюкагона в ситуациях, когда уровень сахара в крови ребенка падает слишком сильно. Глюкагон - это гормон, который стимулирует высвобождение накопленной глюкозы из печени.Это может быть жизненно важно для купирования приступов гипогликемии или низкого уровня сахара в крови. Ежедневный выбор образа жизни чрезвычайно важен для детей с диабетом. К ним относятся контроль веса, регулярная физическая активность и диетические изменения. Дети, принимающие инсулин, и, возможно, все дети с диабетом, должны носить диабетические браслеты, содержащие важную информацию на случай, если они перестанут реагировать во время эпизода гипогликемии. На браслете должно быть написано «диабет» с одной стороны и должны быть указаны необходимые детали, такие как «инсулино-контролируемый» - с другой. Это особенно важно для детей, которые принимают инсулин, потому что они могут не знать симптомы гипогликемии достаточно хорошо, чтобы иметь возможность обратиться за помощью. Если ребенок теряет сознание из-за низкого уровня сахара в крови, браслет от диабета может помочь взрослому понять, какие лекарства необходимы для лечения. Врач также может назначить другие лекарства, которые помогают организму лучше реагировать на инсулин. Врач подберет индивидуальный план лечения и диеты в соответствии с возрастом и потребностями ребенка, а также тяжестью состояния. В Интернете можно купить широкий ассортимент браслетов для диабетиков. Профилактика диабета 2 типа в значительной степени включает формирование здоровых привычек образа жизни, таких как следующие: Поддержание умеренной массы телаОбеспечение того, чтобы масса тела оставалась в умеренных пределах для роста и пола человека, может снизить риск заболевания 2 типа. диабет. Врач или диетолог может посоветовать родителям или опекунам и ребенку целевые диапазоны веса и при необходимости порекомендовать индивидуальную программу похудения. Соблюдайте сбалансированную диетуОрганизм каждого человека по-разному реагирует на разные типы продуктов и диет, и не существует единой лучшей диеты при диабете. Если у ребенка диабет 2 типа, врачи обычно рекомендуют ограничить потребление добавленных сахаров и углеводов с высоким рейтингом по гликемическому индексу (ГИ). Измерение потребления углеводов может гарантировать, что человек потребляет не больше углеводов, чем рекомендует врач в его индивидуальном плане диеты.Ни один рекомендуемый прием углеводов не подходит для каждого человека. Также важно учитывать тип углеводов. GI измеряет скорость, с которой глюкоза попадает в кровоток после того, как люди съели определенную пищу. Продукты с высоким значением GI вызывают более быстрое повышение уровня глюкозы в крови, чем продукты с низким GI. К продуктам с низким ГИ относятся сладкий картофель, большинство фруктов и овсянка. Хлеб и выпечка из белой муки могут вызвать скачки сахара в крови.Вместо этого диета для лечения диабета 2 типа должна включать большое количество овощей, нежирных белков и цельнозерновых продуктов. Фрукты - отличный вариант десерта для детей или взрослых, страдающих диабетом. Этот ассортимент продуктов питания поддерживает более эффективный контроль уровня глюкозы в крови. Прочтите здесь о некоторых из лучших продуктов для людей с диабетом. Физические упражненияРегулярные упражнения важны для поддержания умеренного веса и общего хорошего здоровья у детей с диабетом. Всемирная организация здравоохранения (ВОЗ) рекомендует детям в возрасте от 5 до 17 лет заниматься умеренной или интенсивной физической активностью не менее 60 минут каждый день.Взрослые могут поощрять детей играть на улице и заниматься спортом, если это возможно. Взрослым также может быть полезно побуждать детей и подростков сократить потребление видеоигр, телевидения и аналогичных устройств и создавать возможности для активного времяпрепровождения всей семьей. Дети с диабетом 2 типа подвержены риску потенциально серьезных осложнений, в основном в более зрелом возрасте, включая болезни сердца и инсульт. Эти риски возрастают, если диабет не контролируется должным образом. Другие осложнения и состояния, которые медицинские работники связывают с диабетом 2 типа, включают: Диабет 2 типа становится все более распространенным среди детей, поскольку показатели детского ожирения продолжают расти. Это заболевание сложно обнаружить и диагностировать у детей. Врачи еще не уверены в долгосрочных последствиях диабета 2 типа в молодом возрасте. Здоровый образ жизни, такой как сбалансированное питание и большая физическая активность, могут помочь предотвратить и вылечить диабет 2 типа у детей. Также важно, чтобы лица, осуществляющие уход, обладали необходимыми средствами и знаниями, чтобы избежать или быстро отреагировать на чрезвычайные ситуации. Q:Как узнать, болен ли мой ребенок диабетом 1 или 2 типа? A:Симптомы диабета 1 и 2 типа во многом схожи, и не всегда сразу можно сказать, какой тип у ребенка. Несмотря на то, что заболеваемость диабетом 2 типа растет быстрее, чем диабет 1 типа, у детей все же чаще встречается диабет 1 типа. Дети с диабетом 1 типа чаще имеют умеренный вес или похудели, но у детей с избыточным весом также может развиться диабет 1 типа. У детей с диабетом 1 типа симптомы обычно развиваются быстрее, и они чаще болеют, чем дети с диабетом 2 типа, когда врачи диагностируют их. Поговорите с врачом, если у ребенка появились новые симптомы повышенной жажды или мочеиспускания, необъяснимая потеря веса или есть другие опасения по поводу симптомов диабета. Карен Гилл, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет. . |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
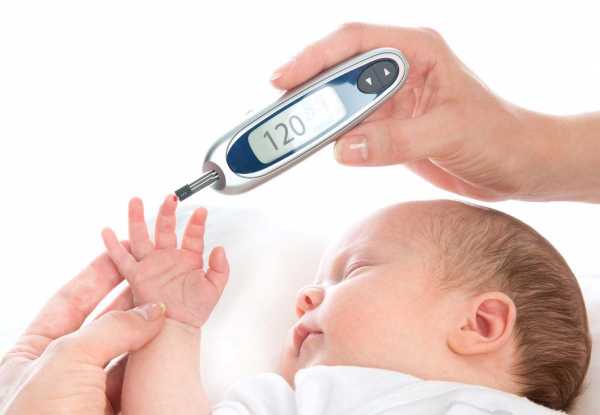

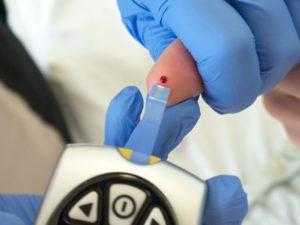


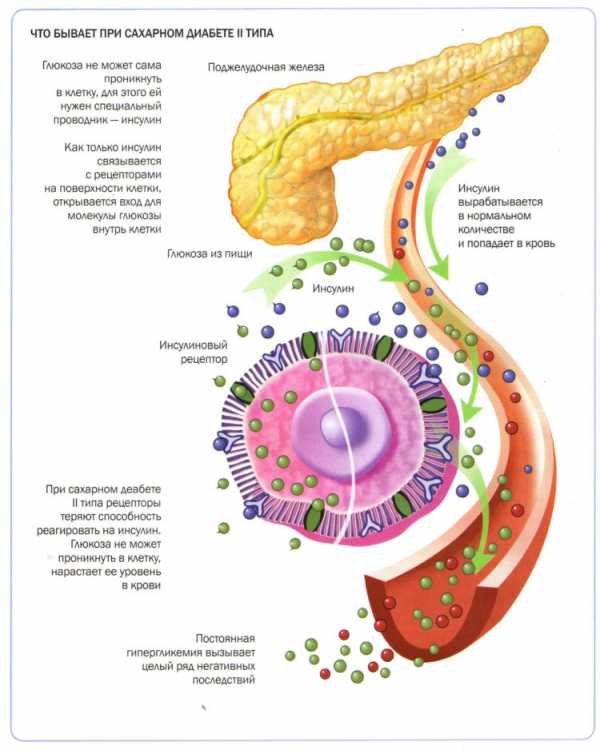
 Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
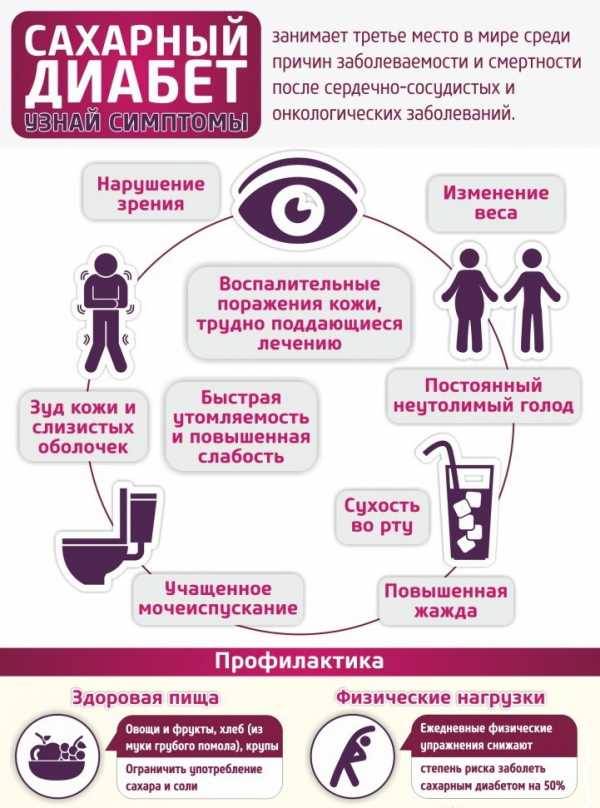
Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови. Употребление слишком большого количества обработанных пищевых продуктов может привести к повышению уровня сахара в крови.
Употребление слишком большого количества обработанных пищевых продуктов может привести к повышению уровня сахара в крови. Нашему организму необходимо поддерживать уровень глюкозы в крови от 70 до 110 мг / дл (мг / дл означает миллиграммы глюкозы в 100 миллилитрах крови). Ниже 70 - это гипогликемия. Выше 110 может быть нормальным, если вы поели в течение 2–3 часов. Вот почему ваш врач хочет измерить уровень глюкозы в крови во время голодания.... оно должно быть между 70 и 110. Однако даже после того, как вы поели, уровень глюкозы должен быть ниже 180. Уровень выше 180 называется «гипергликемией» (что в переводе означает «слишком много глюкозы в крови»). Если ваши два измерения сахара в крови выше 200 после употребления напитка с сахаром и водой (тест на толерантность к глюкозе), то вам поставили диагноз диабет.
Нашему организму необходимо поддерживать уровень глюкозы в крови от 70 до 110 мг / дл (мг / дл означает миллиграммы глюкозы в 100 миллилитрах крови). Ниже 70 - это гипогликемия. Выше 110 может быть нормальным, если вы поели в течение 2–3 часов. Вот почему ваш врач хочет измерить уровень глюкозы в крови во время голодания.... оно должно быть между 70 и 110. Однако даже после того, как вы поели, уровень глюкозы должен быть ниже 180. Уровень выше 180 называется «гипергликемией» (что в переводе означает «слишком много глюкозы в крови»). Если ваши два измерения сахара в крови выше 200 после употребления напитка с сахаром и водой (тест на толерантность к глюкозе), то вам поставили диагноз диабет.