|
 |
|||||||||||||||
|
||||||||||||||||
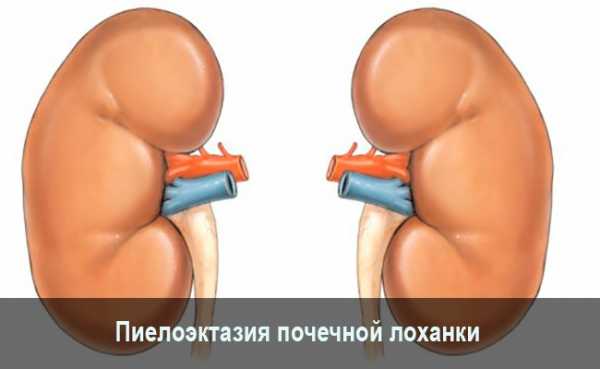
Члс почек у ребенка нормарасширение и увеличение у новорожденных и грудничков, нормы и причины отклоненийОбычно расширение чашечно-лоханочной системы у малышей развивается бессимптомно и выявляется при проведении ультразвукового обследования. Данные патологии могут протекать с различными осложнениями и требуют проведения адекватного лечения. Что это такое?Заболевание, при котором лоханка почки расширена и увеличена, называется пиелоэктазией. Оно довольно распространено в детской урологической практике. Проведение обычного клинического осмотра у ребенка не способствует обнаружению данного клинического признака. Установить диагноз можно только после проведения вспомогательных диагностических исследований.
В составе лоханки есть большая и малая чашечки. В их полости накапливается моча, чтобы впоследствии стечь в мочевыводящие пути по мочеточнику. К развитию увеличения лоханки могут приводить различные провоцирующие факторы. В некоторых случаях состояние может быть врожденным. Первые нарушения мочевыведения в этой ситуации возникают уже у новорожденного малыша или у грудничка. Патология может быть у левой почки, так и правой. В некоторых случаях наблюдается расширение чашечно-лоханочной системы обеих почек. Данное состояние изолировано и не является опасным. Оно лишь может вызвать у ребенка некоторые неблагоприятные последствия. При наличии сопутствующих заболеваний органов мочевыделительной системы наличие пиелоэктазии заметно ухудшает течение болезней в дальнейшем. Часто это приводит к нарушениям мочевыведения и функциональным сбоям в работе почек. НормаРазмеры лоханок у малышей меняются и зависят от возраста. Существуют специальные возрастные таблицы нормальных значений, позволяющие докторам выявлять отклонения от нормы при проведении ультразвукового исследования. Так, размер чашечно-лоханочной системы у малыша в 1 месяц будет существенно меньше, чем у ребенка в 4 года. В норме лоханка имеет вид воронки с щелевидным отверстием для прохождения мочи. Современные методы диагностики позволяют определять ее размеры еще во время беременности. Обычно измерить параметры чашечно-лоханочной системы можно уже на 16- 18 неделе внутриутробного развития малыша. Достигается это с помощью ультразвукового исследования с высокой разрешающей способностью. Обычно у новорожденного ребенка размер почечной лоханки не превышает 10 мм. В среднем, он составляет ½ см. Размеры лоханки у девочки могут несколько отличаться от таковых у мальчиков. Открытая форма органа нужна для отведения мочи в мочеточник. По мере взросления ребенка увеличиваются и размеры лоханок. При увеличении данных показателей говорят о детской пиелоэктазии. ФакторыК развитию данного состояния у малышей могут приводить сразу несколько причин. Если признаки расширения были выявлены еще во время беременности мамы или сразу после рождения, то в таком случае говорят о наличии врожденной пиелоэктазии. Это состояние регистрируется чаще у тех мамочек, которые имеют различные патологии во время вынашивания плода или страдают хроническими заболеваниями почек. Среди наиболее распространенных причин, ведущих к развитию пиелоэктазии у ребенка, следующие:
СимптомыБольшинство детских пиелоэктазий протекает бессимптомно. Обычно на такие формы приходится более 75% случаев.
На более поздних сроках болезни появляются неблагоприятные симптомы. К самым характерным признакам расширения можно отнести различные нарушения мочеиспускания. При этом могут изменяться порции мочи. Некоторые заболевания вызывают у ребенка сильные и частые позывы помочиться. Если малыш стал часто просыпаться среди ночи и бегать в туалет, то это должно насторожить родителей и мотивировать их на то, чтобы обратиться за консультацией с ребенком к детскому урологу. Бактериальные заболевания почек могут протекать с повышением температуры тела и появлением симптомов интоксикации. Сопровождает их также нарушение мочеиспускания. В некоторых случаях у ребенка появляется болезненность во время посещения туалета. Тяжелое течение заболевания сопровождается изменением поведения малыша. Он становится более капризным, вялым и апатичным. ДиагностикаОсновным диагностическим методом, позволяющим точно установить диагноз, является ультразвуковое исследование почек. Это исследование у детей можно проводить уже с первых месяцев после рождения. Ультразвук не приносит ребенку никакой болезненности и неприятных ощущений. Во время проведения исследования доктор сможет выявить все имеющиеся отклонения в строении почек и мочевыводящих путей. С помощью ультразвука можно составить описание размеров и структуры лоханок, а также определить объем остаточной мочи. Для проведения исследования, в среднем, достаточно 15-20 минут.
В сложных клинических случаях врачи прибегают к назначению МРТ. С помощью этого метода также можно получить очень точную характеристику структуры и размеров всех анатомических составляющих почек. Исследование имеет ряд противопоказаний и проводится для проведения дифференциальной диагностики. Существенный минус данного теста — высокая стоимость. Для оценки функциональных нарушений в работе почек назначается общий анализ мочи. Этот простой и рутинный тест позволяет установить базовые показатели работы почек. Для выявления почечной недостаточности необходимо знать уровень креатинина. Превышение данного показателя выше возрастной нормы свидетельствует о наличии серьезных проблем в работе почек и всей мочевыделительной системы. ЛечениеОбнаружение признаков расширения лоханок почек у ребенка ни в коем случае не должно приводить родителей в ужас. Это состояние довольно часто регистрируется в детской практике.
В этом случае акушеры-гинекологи в течение всей беременности контролируют рост и развитие плода, чтобы не допустить у него развития осложнения или физиологических патологий. Обычно у малышей до трех лет также не проводится специализированное лечение без особых показаний. Так, если отсутствуют существенные функциональные нарушения в выведении мочи, то назначение терапии не требуется. Контроль за состоянием ребенка проводит детский уролог или нефролог. Обычно малыш, имеющий пиелоэктазию, должен посещать врача не реже одного раза в год. При наличии воспалительных заболеваний почек, сопровождающихся признаками расширения чашечно-лоханочной системы, требуется назначение симптоматической терапии. Для улучшения выведения мочи используются диуретические препараты. Курсовое или регулярное их употребление способствует улучшению мочевыведения. Они также улучшают работу почек и способствуют профилактике опасных осложнений. Если во время проведения диагностики в моче были выявлены бактерии, которые и спровоцировали появление пиелоэктазии, то назначается схема консервативного лечения. Она обязательно подразумевает назначение антибактериальных препаратов. Обычно такие лекарства назначаются на 10-14 дней. После проведения обязательно проводится повторный бакпосев мочи для установления эффекта от проведенной терапии.
Решение о проведении операции остается за урологом. Именно он решает необходимость выполнения хирургического лечения. Обычно такие операции проводятся у малышей в более старшем возрасте. После проведенной операции малыши остаются на диспансерном учете у уролога в течение нескольких лет. О том, что такое пиелоэктазия и к каким осложнениям она может привести, смотрите в следующем видео. Размеры почек в норме по УЗИ у детейПочки – это орган мочевыделительной системы, который является своеобразным фильтром, избавляющим организм от вредных веществ. Они отвечают за регуляцию баланса жидкости, а также оказывают влияние на гомеостаз. И если ребенок начинает жаловаться на боли в районе поясницы или проблемы с мочеиспусканием, это может свидетельствовать о наличии патологии органов мочевыводящей системы. Чтобы подтвердить или опровергнуть наличие проблемы, назначается ультразвуковое исследование почек. Процедура является абсолютной безопасной и позволяет увидеть полную картину состояния органа. Когда УЗИ почек было сделано, врач осуществляет расшифровку результатов исследования. Но сделать это возможно самостоятельно, опираясь на таблицу с нормативами, в которой указана норма размеров почек по УЗИ у детей. Когда и кому назначают?УЗИ почек назначается в любом возрасте при наличии показателей. Возможными показаниями для проведения исследования у новорожденных, является:
 УЗИ почек назначается в любом возрасте при наличии показателей Показаниями для проведения УЗ-диагностики у детей от 1 года является наличие следующих симптомов:
УЗИ нужно сделать при подготовке малыша к операциям. Как подготовить ребенка?Чтобы результаты исследования были точными, малыша нужно подготовить к процедуре. Первым делом ему нужно объяснить, что УЗИ – это безболезненная процедура, не доставляющая никакого дискомфорта, и что не стоит бояться. Ребенок должен понимать, что во время обследования нужно слушаться врача, не вредничать. За 8 часов до процедуры ребенок должен отказаться от приема пищи, а за 3 дня до сеанса необходимо соблюдать специальную диету, направленную на уменьшение образования газов в кишечнике, улучшая видимость полости.  УЗИ – это безболезненная процедура, не доставляющая никакого дискомфорта ребенку Нужно придерживаться принципов диеты:
Для детей до 2 лет количество выпитой жидкости должно составлять не более 100 мл, для детей 2-7 лет – 200 мл, в возрасте 7-11 лет нужно выпить 400 мл, а в более старшем возрасте – не менее 0,5 литра воды. Перед походом в больницу рекомендуется приобрести пеленку, салфетки. Правила проведения детского УЗИУЗИ почек проводится сонологом в специально оборудованном кабинете, в присутствии родителей. Ребенок ложится на кушетку, освобождая от одежды поясницу и живот. Если малыш новорожденный, то во время проведения исследования он находится на руках у мамы. Иногда процедура проводится в стоячем положении. После того как пациент разместился на кушетке, врач наносит на исследуемую область специальный гель, который является абсолютно безвредным, легко убирается с кожи салфеткой. Затем специалист водит по телу датчиком, наблюдая за трехмерным изображением на экране. Для лучшего обзора органа производится исследование органа при движении в разных плоскостях, для чего врач может просить ребенка повернуться, встать, присесть. Малыш должен выполнять все указания сонолога. Длительность процедуры составляет 5-30 минут.
Что показывает УЗИ почек?УЗ-диагностика почек у ребенка позволяет оценить количество и размеры органов, их месторасположение и форму, а показывает параметры, структуру, состояние тканей. Данное исследование позволяет обнаружить патологию почек и органов мочевыделительной системы.  Расшифровать УЗИ почек сможет врач Во время УЗИ врач обращает внимание на моменты:
Расшифровка и нормативыРасшифровкой результатов УЗИ почек у детей занимается детский уролог или нефролог, в точном соответствии с таблицей нормы. Данная таблица с нормативами включает в себя особенности и возможные отклонения. Для каждого возраста показатель нормы меняется. В идеале контуры органа должны быть ровными, с отчетливо видной фиброзной капсулой. Размеры лоханки не должны превышать 6 мм. Скорость почечного кровотока в норме составляет 50-150 см/сек. При выявлении патологических состояний большое значение имеют размеры почек, которые меняются, в зависимости от возраста и роста ребенка.
У новорожденного младенца, до момента исполнения ему 2 месяца, размер почки составляют 49 мм, а почечная лоханка — 6 мм. С трехмесячного возраста малыша и до достижения ним 1 года орган увеличивается на 13 мм и составляет 62 мм. До достижения ребенком 12 лет размеры почки увеличиваются примерно на 13 мм каждые 5 лет. Вес органа у новорожденного малыша составляет 12 грамм, к 5 голам жизни он равняется 54-56 грамм, а к 18 годам масса органа составляет 120 грамм.
Какие заболевания можно выявить?По результатам ультразвуковой диагностики почек у ребенка можно определить наличие патологий:
УЗИ почек позволяет определить наличие любого структурного изменения органов, воспалительного процесса или любого другого отклонения от нормы. Примерную расшифровку результатов диагностики можно сделать самостоятельно, но поставить точный диагноз, назначить лечение может опытный специалист со знаниями терминологии. Норма у Детей, Формы ЗаболеванияПочки – один из важнейших органов, осуществляющий фильтрационную функцию организма. В случае возникновения серьезных патологических изменений со стороны мочевыделительной системы, организма человека испытывает сильные нагрузки, которые негативно отражаются на качестве жизни. Увеличение лоханки почки – одна из разновидностей изменений, которая может возникнуть не только у взрослых, но и у детей. Чтобы патологическое состояние лоханки почки не навредило самочувствию ребенка, нужно знать все особенности заболевания. Это поможет снизить риск развития осложнений. Особенности пиелоэктазии и показатели нормы у детейЛоханка почки – это воронкообразная полость, образующаяся вследствие слияния больших и маленьких почечных чашечек. Орган имеет тесную связь с мочеточником. Основной функцией органа является сбор мочи, которая впоследствии транспортируется в мочевой пузырь. Частыми отклонениями урологических заболеваний, являются увеличенные лоханки – пиелоэктазия. 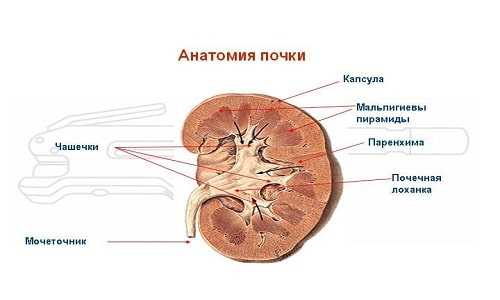 Анатомия почки с названиями Патологическое состояние может быть врожденным или приобретенным. Во время вынашивания плода, при проведении планового ультразвукового исследования, молодые мамы могут с этим столкнуться. В этом случае речь будет идти о врожденных изменениях. Размер почечной лоханки новорожденного ребенка не должен превышать 10 мм, хотя нормой будут считаться размер в 6-7 мм. Если граница нормы будет превышена, врачи назначают дополнительные методы исследования, которые могут выявить причину возникновения отклонения. Данные изменения не являются редкостью, и часто диагностируются. Формы заболевания
На форму заболевания может влиять вид пиелоэктазии. Заболевание бывает односторонним или двусторонним. В случае односторонней патологии изменения наблюдаются только в одной почке, при двусторонней патологии происходит поражение с обеих сторон. У детей чаще фиксируется легкая и средняя форма заболевания, которая в редких случаях требует серьезного лечения. Причины возникновения пиелоэктазииУвеличение лоханки почки по неофициальным данным в четыре раза чаще диагностируется у мальчиков, чем у девочек. Возможно, это связано с особенностями строения мочевыделительной системы, но это не установлено. Пиелоэктазия может возникнуть как в период внутриутробного формирования плода, так и после рождения малыша. Точных причин появления данной патологии нет, но существует ряд факторов, которые могут способствовать этому. 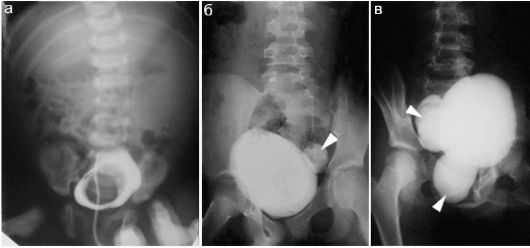 Пиелоэктазия у детей на рентген снимке Причины, влияющие на появление патологии:
Чаще обычного на почечные лоханки влияют заболевания мочевыделительной системы. Существует ряд конкретных патологий, после которых может диагностироваться пиелоэктазия – это пиелонефрит, мочекаменная болезнь и пузырно-мочеточниковый рефлюкс. Как правило, все они лежат в основе возникновения приобретенной патологии. Пузырно-мочеточниковый рефлюкс – заболевание, при котором происходит заброс мочи мочеточник. Связано это с ослаблением клапана расположенного между мочеточником и мочевым пузырем. Попадающая в почки моча негативно сказывается на лоханках, тем самым провоцируя развитие патологии. Узкие мочевыводящие пути также могут влиять на лоханки, из-за остаточного влияния мочи они могут увеличиваться в размере. Симптомы заболевания, методы диагностики и способы леченияВыявление патологии увеличение лоханки почки чаще всего диагностируется при проведении планового ультразвукового исследования. Если заболевание имеет легкую и среднюю форму, то признаки полностью отсутствуют. Чаще всего это бывает, когда в основе болезни лежит генетическая предрасположенность. Если причиной развития пиелоэктазии будет урологическое заболевание, то симптоматическая картина будет соответствовать тому заболеванию, которое лежит в основе патологии. Если ребенок совсем маленький, то сложно понять, что именно у него болит. Но существуют явные симптомы, которые должны насторожить родителей. Степени развития пиелоэктазии Симптомы заболевания
Описанные выше симптомы могут указывать на возможные изменения в мочевыделительной системе. В случае их появления, родителям нужно незамедлительно обратиться к специалисту. Доктор назначит нужные диагностические исследования, которые помогут выявить причину ухудшения состояния ребенка.  Диагностика УЗИ размеров лоханки Методы диагностического исследования
Лечение необходимо в том случае, если у ребенка наблюдаются серьезные изменения. В большинстве случаев, это встречается очень редко. Если увеличение почечных лоханок будет вызвано урологическим заболеванием, то метод лечения будет подобран исходя от особенностей болезни. В остальных случаях патологическое состояние проходит самостоятельно и не требует серьезного лечения. Как показывает врачебная практика, врожденные увеличения почечных лоханок проходит по мере роста ребенка. Размер почек на УЗИ у детей и взрослыхРазмер почек на УЗИ удобно исследовать со стороны спины. Чтобы вывести верхний полюс почки, попросите пациента сделать глубокий вдох. При ожирении ищите акустическое окно в межреберьях по передне- и заднеподмышечной линии. Новорожденных и детей раннего возраста можно сканировать через переднюю брюшную стенку.
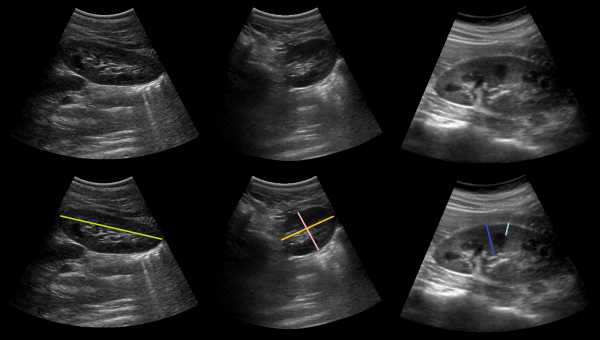
На продольном срезе измеряют длину (зеленый) почки, а так же толщину паренхимы (синий) — расстояние от капсулы до вершины пирамиды, толщину коркового слоя (голубой) — расстояние от капсулы до основания пирамиды. На поперечном срезе измеряют высоту (розовый) почки и ширину (желтый) почки.
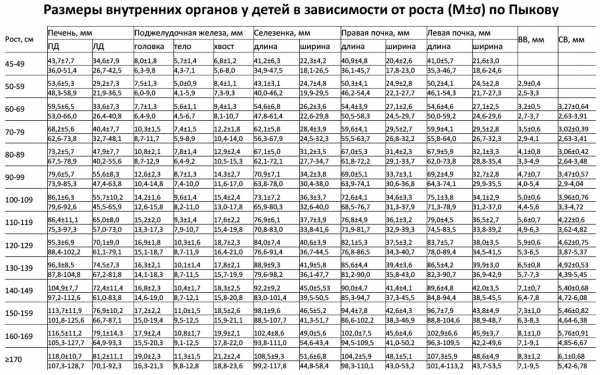
Размер почек на УЗИ у взрослыхУ взрослого длина почки в норме 90-120 мм. Если пациент нестандартный (очень маленький или большой), то длину почки вычисляют по формуле: 35+0,42*рост (см). Часто левая почка длиннее, чем правая. Если разница не превышает 1 см при нормальной эхоструктуре, это не имеет значения. Ширину и высоту почки правильно измерять при поперечном сканировании. У взрослого в норме ПЗР 30-50 мм, ширина 40-70 мм. Длина, ширина и высота относятся как 2:1:0,8. При изменении формы почки данное соотношение нарушено. Некоторые авторы считают, что длина почки мало зависит от длины тела, более значимая связь между объемом почки и массой тела. Объем почки (мл) в норме 300 см³ или в два раза больше массы тела (кг) ± 20%. Объем почки вычисляют по формуле: Длина*ПЗР*Ширина* 0,523. Толщина паренхимы почек в норме — 15-25 мм. Толщина коркового слоя в норме — 8-11 мм. Толщину паренхимы можно оценивать по соотношению паренхимы и синуса. На поперечном срезе в воротах почки измеряют сумму передней и задней паренхимы (синий) и гиперэхогенный синус между ними (красный). Соотношение паренхимы и синуса в норме до 30 лет — >1,6; от 31 года до 60 лет — 1,2-1,6; старше 60 лет — 1,1. Размер почек на УЗИ у детейДлина почки у доношенного новорожденного в среднем 45 мм. К 1 году она увеличивается до 62 мм. Затем каждый год почка прибавляет по длине 3 мм. Между почками допускается разница по длине до 5 мм. Таблица. Размер почек у детей в зависимости от роста (М±σ) по Пыкову — для печати
При отставании или ускоренном физическом развитии лучше использовать индекс почечной массы. Удельный вес почки близок к 1, поэтому объем равен массе. Массу почки вычисляют по формуле: Длина*Высота*Ширина* 0,523. Соотношение суммарной почечной массы и массы тела (в граммах) составляет 0,04-0,06%. Рисунок. Здоровый мальчик, возраст 7 лет. Вес 40 кг, рост 138 см. На УЗИ длина почек 95 и 86 мм. Длина почки по формуле = 62+3*6 = 80 мм, а по таблице при росте 138 см верхняя граница нормы 90 мм. Индекс почечной массы = (88,37+84,90)/40000 = 0,043. Таким образом, для нестандартных детей предпочтительно использовать индекс почечной массы. Заключение: Размеры почек соответствуют весу ребенка. Толщина коркового вещества почки у новорожденного в 2-4 раза меньше толщины пирамидок. С возрастом это соотношение стремится к 1. Размеры лоханки на УЗИМочеточник, малые и большие чашечки в норме не видно на УЗИ. Существует три типа расположения лоханок: интра-, экстраренальный и смешанный тип. При интраренальном строение просвет лоханки в раннем возрасте до 3 мм, в 4-5 лет — до 5 мм, в пубертате и у взрослых — до 7 мм. При экстраренальном и смешанном типе строения — 6, 10 и 14 мм, соответственно. При переполненном мочевом пузыре лоханка может увеличиваться до 18 мм, но через 30 минут после мочеиспускания сокращается. Рисунок. Независимо от наполнения мочевого пузыря на УЗИ видно лоханку смешанного (1) и экстраренального (2) расположения, а также под фиброзной перемычкой (3).
Размер лоханки почек у детей норма таблицаСодержание статьи Пиелоэктазия правой или левой почкиНАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ! Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Пиелоэктазия почек – расширение лоханок, отвечающих за выработку и выведение мочи. Подобная картина не относится к самостоятельным проблемам и развивается вследствие заболеваний инфекционного либо нарушений анатомического характера. Чтобы избавиться от дефекта, необходимо знать особенности течения симптома, принять меры для терапии основной причины.
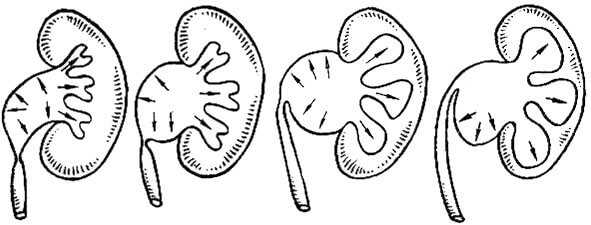
Классификация патологииВ зависимости от развития пиелоэктазия дифференцируется на 3 характерные стадии:
При запущенном состоянии нарушается функциональность практически всей мочевыделительной системы, что выражается в застое жидкости, проблемах с ее оттоком и нередко вызывает гидронефроз почки. Формы развития
Классифицируют в зависимости от провокаторов, вызвавших характерный симптом:
Расширение лоханки почки у новорожденного: что делатьВрожденные аномалии органов мочевыделительной системы все чаще встречаются в практике педиатров. Распространенной патологией считается расширение почечной лоханки у новорожденных, или пиелоэктазия, которая не относится к серьезным патологиям, но все же требует постоянного контроля и наблюдения врача. Расширенная лоханка почки у новорожденного чаще диагностируется у мальчиков и в 5 раз реже у девочек. При легких формах патологии прогноз благоприятный, но когда болезнь прогрессирует, существенно нарушается работа почек и мочевыделительной системы, что может повлечь за собой тяжелые, а порой и необратимые процессы. Согласно статистике, расширенные лоханки чаще присутствуют на левой почке, реже диагностируется поражение правого органа или двустороннее поражение.
Причины и механизм развитияЛоханки почек у новорожденных представляют собой полостные образования, в которых происходит накапливание мочи перед ее дальнейшем продвижением в мочеточники. При нарушении этой функции происходит увеличение и расширение лоханки почки, в лоханках начинает скапливаться моча, нарушается ее отток, могут появиться застойные процессы. Определить, что лоханки почек расширены у новорожденного, можно еще во внутриутробном периоде, когда женщина проходит скрининговые УЗИ. Хорошая визуализация почек отмечается уже на 17 неделе антенатального развития. В норме размер не должен превышать 4-5 см. У новорожденного малыша норма составляет 6-7 мм. При наличии отклонений врач оценивает общее состояние малыша, определяет причину, при необходимости назначает лечение. У некоторых детей норма может составлять 8 мм, но если диаметр органа от 8 до 10 мм, такое состояние уже считают патологией, называют пиелоэктазией. Стадии пиелоэктазии Расширение лоханки почек у новорожденного может появляться по самым разным причинам, но в 70% патология является наследственной. Если кто-то из родителей имел такое заболевание, есть большая доля вероятности, что и у младенца после рождения будет патологически расширена лоханка в почках. К другим причинам, которые могут спровоцировать появление данной патологии, относятся:
К провоцирующим факторам, которые могут повлечь за собой увеличение лоханки почки у новорожденного, можно отнести длительный прием некоторых лекарственных препаратов матерью в период беременности, употребление алкоголя, курение, наличие хронических заболеваний в анамнезе. В некоторых случаях патология обнаруживается после рождения, проявляется на фоне ионизирующего излучения, интоксикации организма женщины или при инфекционных болезнях.
Классификация патологииВ детской нефрологии пиелоэктазию классифицируют как:
Чаще всего встречается патология левой почки и крайне редко правой или обеих. Это состояние квалифицируют и по этиологии:
В независимости от классификации болезни, если лоханки у новорожденного расширены, врач должен назначить ряд исследований, которые помогут определить не только причину, но и стадию, составить примерный план для проведения терапии. Стадии и симптомыВ процессе прогрессирования пиелоэктазия проходит несколько стадий, каждая из которых сопровождается определенными изменениями в почечных тканях и мочевыделительной системе. Начальная, легкая стадияЛоханки почки у новорожденного на данном этапе увеличены незначительно, не нарушают работу органа. Ребенок не испытывает никаких неприятных ощущений, а сама патология может диагностироваться только при помощи УЗИ в период внутриутробного развития или сразу после рождения. СредняяВторая стадия патологии сопровождается выраженным расширением лоханок, присутствует повреждение внешней ткани органа, его функция снижается на 40%. На данном этапе болезни может присутствовать выраженная симптоматика, которая заставляет родителей обращаться к врачу. Ребенок становится беспокойным, при мочеиспускании часто плачет, в моче может присутствовать примесь крови. Третья степеньНаиболее тяжелая стадия болезни, которая отличается выраженной симптоматикой. У ребенка увеличена лоханка и сама почка, существенно снижена выработка мочи, повышена температура тела присутствует боль при мочеиспускании и другие симптомы, требующие медицинского осмотра. Ткань почек существенно повреждена, а при сильном расширении лоханки она оказывает давление на другие ткани.
Чем опасна пиелоэктазия для новорожденногоВероятность осложнений при пиелоэктазии у новорожденного невысока, но все же в некоторых случаях при прогрессировании патологии могут проявляться следующие симптомы:
Диагностические мероприятияРаспознать увеличенную лоханку почки у новорожденного можно при помощи УЗИ, которое является наиболее информативным и безопасным для малыша и позволяет распознать расширение мочевых протоков, оценить размер и работу мочевыделительной системы. Врач может назначать дополнительные методы исследования, среди которых: лабораторные исследования, цистография, рентген, результаты которых позволят получить полную картину болезни, подобрать оптимальную схему лечения.
Методы леченияЕсли у новорожденного легкая форма заболевания, лечение не проводится. Ребенок находится на учете у врача, должен регулярно проходить УЗИ для контроля состояния. Очень часто патология исчезает самостоятельно до трехлетнего возраста. Если патология диагностирована еще в период внутриутробного развития, будущая мама должна находиться в стационаре под врачебным наблюдением до самого рождения малыша. Таким женщинам увеличивают количество необходимых УЗИ до двух ежемесячно. Данный метод исследования позволит контролировать работу почек у плода, оценивать его общее состояние. В тех случаях, когда патология стремительно прогрессирует или диагностируется вторая стадия, ребенку назначается консервативное лечение — прием лекарственных препаратов, улучшающих отток мочи, а также курсы физиотерапии, регулярный УЗ-мониторинг. Лечение может длиться нескольких месяцев. При положительной динамике оперативное вмешательство не проводится. Если же консервативная терапия не приносит желаемых результатов или существенно нарушена функция мочевыделительной системы, единственным методом лечения будет операция. Чаще всего используется лапароскопический метод или эндоскопия, которые относятся к щадящим процедурам. Прогноз после операции благоприятный, главное — вовремя распознать болезнь, не допустить ее осложнений.
ПрофилактикаСпецифических профилактических мер для предупреждения данной патологии у новорожденных не существует, поэтому единственным способом обезопасить ребенка считается ведение здорового образа жизни будущей мамой, регулярное прохождение УЗИ, контроль состояния на основании результатов анализов. Расширение лоханки почки у детей нельзя оставлять без внимания. Чем раньше взрослые обратятся к врачам, тем больше шансов на выздоровление. Самолечение данной патологии нужно исключить, нельзя ждать, что она пройдет самостоятельно. Только врач сможет подсказать, что делать, чтобы в будущем исключить риск развития осложнений. Заболевание почек у детей | NIDDKКак болезнь почек влияет на детей?Заболевания почек могут поражать детей по-разному, от поддающихся лечению заболеваний без долгосрочных последствий до опасных для жизни состояний. Острое заболевание почек развивается внезапно, длится непродолжительное время и может быть серьезным с долгосрочными последствиями или может полностью исчезнуть после устранения основной причины. Хроническая болезнь почек (ХБП) не проходит при лечении и имеет тенденцию к ухудшению со временем.ХБП в конечном итоге приводит к почечной недостаточности, описываемой как терминальная стадия заболевания почек или ТПН при лечении трансплантацией почки или методами фильтрации крови, называемыми диализом. Дети с ХБП или почечной недостаточностью сталкиваются со многими проблемами, включая
Дети с ХБП могут расти медленнее, чем их сверстники, и недержание мочи - потеря контроля над мочевым пузырем, которая приводит к случайной потере мочи - обычное явление. Более подробная информация представлена в разделе здоровья NIDDK «Уход за ребенком с заболеванием почек». Что такое почки и что они делают?Почки - это два органа в форме бобов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одному с каждой стороны позвоночника. Каждый день две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости. Дети производят меньше мочи, чем взрослые, и количество мочи зависит от их возраста.Почки работают круглосуточно; человек не контролирует то, что он делает. Мочеточники - это тонкие мышечные трубки, по одной с каждой стороны мочевого пузыря, которые переносят мочу от каждой почки к мочевому пузырю. Мочевой пузырь накапливает мочу до тех пор, пока человек не найдет подходящее время и место для мочеиспускания. Каждый день две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости.Почка - это не один большой фильтр. Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами.Каждый нефрон фильтрует небольшое количество крови. Нефрон включает фильтр, называемый клубочком, и каналец. Нефроны работают в два этапа. Клубочки пропускают через себя жидкости и продукты жизнедеятельности; однако он предотвращает прохождение клеток крови и крупных молекул, в основном белков. Отфильтрованная жидкость затем проходит через канальцы, которые изменяют жидкость, отправляя необходимые минералы обратно в кровоток и удаляя отходы. Конечным продуктом становится моча. Почки также контролируют уровень минералов, таких как натрий, фосфор и калий, в организме и вырабатывают важный гормон для предотвращения анемии.Анемия - это состояние, при котором количество красных кровяных телец меньше нормы, в результате чего меньше кислорода переносится в клетки организма. Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови. Нефрон включает фильтр, называемый клубочком, и каналец.Каковы причины заболеваний почек у детей?Заболевание почек у детей может быть вызвано
От рождения до 4 лет врожденные дефекты и наследственные заболевания являются основными причинами почечной недостаточности.В возрасте от 5 до 14 лет почечная недостаточность чаще всего вызывается наследственными заболеваниями, нефротическим синдромом и системными заболеваниями. В возрасте от 15 до 19 лет заболевания, поражающие клубочки, являются основной причиной почечной недостаточности, а наследственные заболевания становятся менее распространенными. 1 Врожденные дефектыВрожденный дефект - это проблема, которая возникает, когда ребенок развивается в утробе матери. Врожденные дефекты, которые влияют на почки, включают агенезию почек, почечную дисплазию и внематочную почку, и это лишь некоторые из них.Эти дефекты представляют собой аномалии размера, структуры или положения почек:
В целом дети с такими заболеваниями ведут полноценный и здоровый образ жизни. Однако некоторые дети с агенезом почек или дисплазией почек имеют повышенный риск развития заболевания почек. Наследственные болезниНаследственные болезни почек - это болезни, передающиеся от родителей к ребенку через гены. Одним из примеров является поликистозная болезнь почек (PKD), характеризующаяся множеством гроздевидных скоплений заполненных жидкостью кист - аномальных мешочков, которые со временем увеличивают обе почки. Эти кисты захватывают и разрушают рабочую ткань почек. Еще одно наследственное заболевание - синдром Альпорта, который вызывается мутацией в гене типа белка, называемого коллагеном, из которого состоят клубочки.Состояние приводит к рубцеванию почек. Синдром Альпорта обычно развивается в раннем детстве и протекает более серьезно у мальчиков, чем у девочек. Это состояние может привести к проблемам со слухом и зрением в дополнение к заболеванию почек. ИнфекцияГемолитико-уремический синдром и острый постстрептококковый гломерулонефрит - болезни почек, которые могут развиться у ребенка после инфекции.
Нефротический синдромНефротический синдром - это совокупность симптомов, указывающих на поражение почек.Нефротический синдром включает все следующие состояния:
Нефротический синдром у детей может быть вызван следующими состояниями:
Системные заболеванияСистемные заболевания, такие как системная красная волчанка (СКВ или волчанка) и диабет, затрагивают многие органы или все тело, включая почки:
ТравмаТравмы, такие как ожоги, обезвоживание, кровотечение, травма или хирургическое вмешательство, могут вызвать очень низкое кровяное давление, что снижает приток крови к почкам. Низкий кровоток может привести к острой почечной недостаточности. Закупорка или рефлюкс мочиКогда возникает закупорка между почками и уретрой, моча может вернуться обратно в почки и вызвать повреждение.Рефлюкс - поток мочи из мочевого пузыря в почки - происходит, когда клапан между мочевым пузырем и мочеточником не закрывается полностью. Как диагностируют заболевание почек у детей?Врач диагностирует заболевание почек у детей, выполнив медицинский осмотр, запросив историю болезни и изучив признаки и симптомы. Для подтверждения диагноза врач может заказать один или несколько из следующих тестов: Тест на альбумин. Присутствие альбумина в моче - признак того, что почки могут быть повреждены. Альбумин в моче можно определить с помощью тест-полоски, выполненного на образце мочи. Образец мочи собирается в специальный контейнер в офисе поставщика медицинских услуг или в коммерческом учреждении и может быть исследован в том же месте или отправлен в лабораторию для анализа. С помощью индикаторной полоски медсестра или техник помещает полоску химически обработанной бумаги, называемую индикаторной полоской, в образец мочи человека. Пятна на щупе меняют цвет, когда в моче присутствует альбумин. Отношение альбумина к креатинину в моче. Для подтверждения заболевания почек может потребоваться более точное измерение, такое как соотношение альбумина и креатинина в моче. В отличие от тест-полоски на альбумин, соотношение альбумина к креатинину в моче - соотношение между количеством альбумина и количеством креатинина в моче - не зависит от изменения концентрации в моче. Анализ крови. Кровь, взятая в офисе поставщика медицинских услуг и отправленная в лабораторию для анализа, может быть проверена, чтобы оценить, сколько крови фильтруют почки каждую минуту, что называется расчетной скоростью клубочковой фильтрации или рСКФ. Визуальные исследования. Визуализирующие исследования позволяют получать изображения почек. Эти изображения помогают врачу увидеть размер и форму почек и выявить любые отклонения от нормы. Биопсия почки. Биопсия почки - это процедура, при которой берется небольшой кусочек почечной ткани для исследования под микроскопом. Результаты биопсии показывают причину заболевания почек и степень поражения почек. Как лечат заболевание почек у детей?Лечение почек у детей зависит от причины заболевания.Ребенка можно направить для лечения к детскому нефрологу - врачу, специализирующемуся на лечении заболеваний почек и почечной недостаточности у детей. Детям с заболеванием почек, вызывающим повышенное артериальное давление, возможно, потребуется принимать лекарства для снижения артериального давления. Повышение артериального давления может значительно замедлить прогрессирование заболевания почек. Поставщик медицинских услуг может выписать
Многим детям требуется два или более лекарств для контроля артериального давления; Также могут потребоваться другие виды лекарств от кровяного давления. По мере снижения функции почек детям может потребоваться лечение анемии и нарушения роста. Анемия лечится гормоном под названием эритропоэтин, который стимулирует костный мозг вырабатывать красные кровяные тельца. Детям с задержкой роста может потребоваться изменить рацион и принимать пищевые добавки или инъекции гормона роста. Дети с заболеванием почек, которое приводит к почечной недостаточности, должны получать лечение, которое заменяет работу почек. Два типа лечения - это диализ и трансплантация.Более подробная информация представлена в разделе о здоровье NIDDK «Методы лечения почечной недостаточности у детей». Врожденные дефектыДетей с агенезией почек или дисплазией почек необходимо контролировать на предмет признаков поражения почек. Лечение не требуется, за исключением случаев повреждения почек. Внематочная почка не требует лечения, если только она не вызывает закупорку мочевыводящих путей или повреждение почки. При наличии закупорки может потребоваться операция, чтобы исправить положение почки для лучшего оттока мочи.Если произошло обширное поражение почек, может потребоваться операция по удалению почки. Наследственные болезниДети с PKD, как правило, часто страдают инфекциями мочевыводящих путей, которые лечат антибиотиками, борющимися с бактериями. PKD невозможно вылечить, поэтому дети с этим заболеванием получают лечение, чтобы замедлить прогрессирование заболевания почек и вылечить осложнения PKD. Синдром Альпорта также неизлечим. Дети с этим заболеванием получают лечение для замедления прогрессирования заболевания и лечения осложнений до отказа почек. ИнфекцияЛечение гемолитико-уремического синдрома включает поддержание нормального уровня соли и жидкости в организме для облегчения симптомов и предотвращения дальнейших проблем. Ребенку может потребоваться переливание эритроцитов через внутривенную (IV) трубку. Некоторым детям может потребоваться кратковременный диализ, чтобы взять на себя работу, которую обычно выполняют почки. Большинство детей полностью выздоравливают без каких-либо отдаленных последствий. Детей с постстрептококковым гломерулонефритом можно лечить антибиотиками для уничтожения любых бактерий, которые остаются в организме, а также лекарствами для контроля отека и высокого кровяного давления.Им также может потребоваться диализ на короткий период времени. Нефротический синдромНефротический синдром, вызванный болезнью минимальных изменений, часто успешно лечится кортикостероидами. Кортикостероиды уменьшают отек и снижают активность иммунной системы. Дозировка лекарства со временем уменьшается. Рецидивы часты; однако они обычно поддаются лечению. Кортикостероиды менее эффективны при лечении нефротического синдрома из-за очагового сегментарного гломерулосклероза или мембранопролиферативного гломерулонефрита.Детям с этими состояниями в дополнение к кортикостероидам могут быть назначены другие иммунодепрессанты. Иммунодепрессанты не позволяют организму вырабатывать антитела. Системные заболеванияВолчаночный нефрит лечится кортикостероидами и другими иммунодепрессантами. Ребенка с волчаночным нефритом также можно лечить препаратами, снижающими артериальное давление. Во многих случаях лечение эффективно при полном или частичном контроле волчаночного нефрита. Диабетическая болезнь почек обычно развивается через много лет. Дети с диабетом могут предотвратить или замедлить прогрессирование диабетической болезни почек, принимая лекарства для контроля высокого кровяного давления и поддерживая нормальный уровень глюкозы в крови. ТравмаТипы травм, описанные выше, можно лечить медикаментозно, хотя диализ может потребоваться на короткое время, пока кровоток и кровяное давление не вернутся к норме. Блокировка мочи и рефлюксЛечение закупорки мочи зависит от причины и тяжести закупорки.В некоторых случаях закупорка проходит без лечения. Детям, у которых по-прежнему наблюдается закупорка мочи, может потребоваться операция для удаления препятствия и восстановления оттока мочи. После операции в мочеточник или уретру можно поместить небольшую трубку, называемую стентом, чтобы временно держать ее открытой во время заживления. Лечение рефлюкса может включать немедленное лечение инфекций мочевыводящих путей и длительный прием антибиотиков для предотвращения инфекций до тех пор, пока рефлюкс не пройдет сам по себе. В некоторых случаях также использовалась хирургия. Питание, диета и питаниеДля детей с ХБП изучение питания имеет жизненно важное значение, поскольку их диета может влиять на работу почек. Родители или опекуны всегда должны проконсультироваться с лечащим врачом своего ребенка, прежде чем вносить какие-либо изменения в рацион. Чтобы оставаться здоровым при ХБП, необходимо уделять пристальное внимание следующим элементам диеты:
Ресурсы Национальный фонд почек Справочник работодателя Сайт Nemours KidsHealth Если у вашего ребенка хроническая болезнь почек Какое дело с диализом? Нефкиды Группа киберподдержки Объединенная сеть обмена органами Трансплантация органов: что нужно знать каждому ребенку (PDF, 1.67 МБ) Министерство здравоохранения и социальных служб США, Центры услуг Medicare и Medicaid Покрытие Medicare услуг диализа и трансплантации почки (PDF, 743 КБ) Администрация социального обеспечения США Льготы для детей с ограниченными возможностями (PDF, 413 КБ) Клинические испытанияНациональный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний. Что такое клинические испытания и какую роль в исследованиях играют дети?Клинические испытания - это исследования с участием людей всех возрастов. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания, чтобы изучить другие аспекты лечения, такие как улучшение качества жизни. Исследования с участием детей помогают ученым
Узнайте больше о клинических испытаниях и детях. Какие клинические испытания открыты?Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov. Список литературы[1] Национальный институт диабета, болезней органов пищеварения и почек. United States Renal Data System 2010 Годовой отчет с данными: Том 2: Атлас терминальной стадии почечной болезни в Соединенных Штатах. Вашингтон, округ Колумбия: Типография правительства США; 2010. Публикация NIH 09–3176. Отчет. .Почки: структура, функции и заболеванияПочки - это пара бобовидных органов, присутствующих у всех позвоночных. Они удаляют продукты жизнедеятельности из организма, поддерживают сбалансированный уровень электролитов и регулируют кровяное давление. Почки - одни из самых важных органов. Древние египтяне перед бальзамированием тела оставляли на месте только мозг и почки, предполагая, что они имеют более высокую ценность. В этой статье мы рассмотрим структуру и функцию почек, болезни, которые влияют на них, и способы сохранения здоровья почек. Поделиться на PinterestПочки играют роль, помимо других функций, в поддержании баланса жидкостей в организме и регулировании артериального давления.Почки находятся в задней части брюшной полости, по одной с каждой стороны позвоночника. Правая почка обычно немного меньше и ниже левой, чтобы освободить место для печени. Каждая почка весит 125–170 грамм (г) у мужчин и 115–155 г у женщин. Каждую почку окружает плотная фиброзная почечная капсула.Кроме того, два слоя жира служат защитой. Надпочечники лежат поверх почек. Внутри почек находится несколько долей пирамидальной формы. Каждый состоит из внешней коры почек и внутреннего мозгового вещества почек. Между этими секциями текут нефроны. Это структуры почек, вырабатывающие мочу. Кровь попадает в почки по почечным артериям и выходит по почечным венам. Почки - это относительно небольшие органы, но они получают 20–25 процентов продукции сердца. Каждая почка выводит мочу через трубку, называемую мочеточником, которая ведет к мочевому пузырю. Основная роль почек - поддержание гомеостаза. Это означает, что они управляют уровнем жидкости, балансом электролитов и другими факторами, которые поддерживают постоянную и комфортную внутреннюю среду тела. Они выполняют широкий спектр функций. Выведение отходовПочки выводят ряд продуктов жизнедеятельности и выводят их с мочой. Два основных соединения, которые удаляют почки:
Реабсорбция питательных веществПоделиться на Pinterest Функции почек включают удаление отходов и реабсорбцию питательных веществ. , и поддержание баланса pH.Почки реабсорбируют питательные вещества из крови и доставляют их туда, где они лучше всего поддерживают здоровье. Они также реабсорбируют другие продукты, чтобы поддерживать гомеостаз. Реабсорбированные продукты включают:
Поддержание pHУ людей приемлемый pH уровень между 7.38 и 7.42. Ниже этой границы организм переходит в состояние ацидемии, а выше - в состояние алкалиемии. За пределами этого диапазона белки и ферменты разрушаются и больше не могут функционировать. В крайнем случае это может привести к летальному исходу. Почки и легкие помогают поддерживать стабильный уровень pH в организме человека. Легкие достигают этого, уменьшая концентрацию углекислого газа. Почки регулируют уровень pH посредством двух процессов:
Регулировка осмоляльностиОсмоляльность - это мера электролитно-водного баланса организма, или соотношение между жидкостью и минералами в организме.Обезвоживание - основная причина дисбаланса электролитов. Если осмоляльность в плазме крови повышается, гипоталамус в мозге отвечает, передавая сигнал гипофизу. Это, в свою очередь, высвобождает антидиуретический гормон (АДГ). В ответ на АДГ почки совершают ряд изменений, в том числе:
Регулирование кровяного давленияПочки регулируют кровяное давление, когда это необходимо, но они несут ответственность за более медленную регулировку. Они регулируют долгосрочное давление в артериях, вызывая изменения в жидкости вне клеток. Медицинский термин для этой жидкости - внеклеточная жидкость. Эти изменения жидкости происходят после выпуска сосудосуживающего средства, называемого ангиотензином II. Вазоконстрикторы - это гормоны, вызывающие сужение кровеносных сосудов. Они работают с другими функциями, увеличивая абсорбцию почками хлорида натрия или соли. Это эффективно увеличивает размер отделения внеклеточной жидкости и повышает кровяное давление. Все, что влияет на кровяное давление, может со временем повредить почки, включая чрезмерное употребление алкоголя, курение и ожирение. Секреция активных соединенийПочки выделяют ряд важных соединений, в том числе:
Почки поражают ряд заболеваний. Факторы окружающей среды или медицинские факторы могут привести к заболеванию почек, а у некоторых людей с рождения могут вызывать функциональные и структурные проблемы. Диабетическая нефропатияУ людей с диабетической нефропатией повреждение капилляров почек происходит в результате длительного диабета. Симптомы проявляются только через несколько лет после начала развития повреждения. К ним относятся: Камни в почкахКамни могут образовываться в виде твердых отложений минералов в почках. Они могут вызвать сильную боль и могут повлиять на функцию почек, если заблокируют мочеточник. Инфекции почекОбычно они возникают из-за бактерий в мочевом пузыре, которые передаются в почки. Симптомы включают боль в пояснице, болезненное мочеиспускание и иногда лихорадку. Изменения в моче могут включать присутствие крови, помутнение и другой запах. Инфекции почек чаще встречаются у женщин, чем у мужчин, а также у беременных женщин. Инфекция часто хорошо поддается лечению антибиотиками. Почечная недостаточностьУ людей с почечной недостаточностью почки не могут эффективно отфильтровывать продукты жизнедеятельности из крови. Если травма вызывает почечную недостаточность, например, чрезмерное употребление лекарств, состояние часто обратимо при лечении. Однако, если причиной является болезнь, почечная недостаточность часто не имеет полного излечения. Гидронефроз почекЭто означает «вода в почках». Обычно возникает, когда закупорка препятствует выходу мочи из почки, вызывая сильную боль. Со временем почка может атрофироваться или сморщиться. Дублированный мочеточникМежду почкой и мочевым пузырем могут образовываться два мочеточника, а не один.Осложнений немного, но это может увеличить риск инфекций мочевыводящих путей и, у женщин, недержания мочи. Дублированный мочеточник встречается примерно у 1 процента людей. Интерстициальный нефритРеакция на лекарства или бактерии может вызвать воспаление внутренних пространств почек. Лечение обычно включает устранение причины воспаления или изменение курса лечения. Опухоль почкиОни могут быть доброкачественными или злокачественными. Доброкачественные опухоли не распространяются и не поражают ткани, но злокачественные опухоли могут быть агрессивными. Наиболее распространенным злокачественным раком почки является почечно-клеточная карцинома. Нефротический синдромПовреждение функции почек вызывает повышение уровня белка в моче. Это приводит к нехватке белка по всему телу, что втягивает воду в ткани. Симптомы включают: Изменения мочеиспускания и боли в пояснице, особенно с одной стороны, могут быть признаками проблем с почками. Некоторые из наиболее частых причин повреждения почек включают:
В случае тяжелого поражения почек альтернативой может быть диализ. Он используется только при терминальной стадии почечной недостаточности, когда от 85 до 90 процентов функции почек теряется. Диализ почек направлен на выполнение некоторых функций здоровой почки. К ним относятся:
Два наиболее распространенных типа почечный диализ: Гемодиализ : Искусственная почка, или гемодиализатор, удаляет отходы, дополнительные жидкости и химические вещества.Лечащий врач делает точку входа в тело, соединяя артерию и вену под кожей, чтобы создать более крупный кровеносный сосуд. Кровь попадает в гемодиализатор, получает лечение, а затем возвращается в организм. Обычно это делается 3-4 раза в неделю. Более регулярный диализ дает более положительный эффект. Перитонеальный диализ : Врач вводит стерильный раствор, содержащий глюкозу, в брюшную полость вокруг кишечника. Это брюшина, и ее окружает защитная мембрана. Перитонеальная мембрана фильтрует продукты жизнедеятельности, когда избыток жидкости попадает в брюшную полость. При непрерывном перитонеальном диализе жидкость выводится через катетер. Человек сбрасывает эти жидкости 4–5 раз в день. При автоматическом перитонеальном диализе этот процесс происходит во времени. Ниже приведены рекомендации по поддержанию здоровья почек и предотвращению заболеваний почек:
Поддержание работы почек необходимо для общего состояния здоровья. .Функции и анатомия, схемы, состояния и советы по здоровьюПочки - важные органы, влияющие на многие другие части тела, включая сердце. Следуйте этим советам, чтобы они работали эффективно: Избегайте лишней солиУпотребление большого количества соленой пищи может нарушить баланс минералов в крови. Это может затруднить правильную работу почек. Попробуйте заменить обработанные пищевые продукты - которые обычно содержат много соли - на цельные, например:
УпражнениеВысокое кровяное давление - это известное явление. фактор риска хронической болезни почек.Регулярные упражнения, даже всего 20 минут в день, могут помочь снизить кровяное давление. Сохраняйте водный балансОбильное питье воды помогает почкам выполнять одну из самых важных функций: вывод токсинов. Узнайте больше о том, сколько воды вам действительно следует пить каждый день. Используйте лекарства с осторожностьюРегулярный прием некоторых безрецептурных лекарств, таких как нестероидные противовоспалительные препараты, может со временем вызвать повреждение почек. Иногда их принимать можно, но посоветуйтесь со своим врачом, чтобы найти альтернативы, если у вас есть состояние, требующее снятия боли, например артрит. Знайте факторы рискаНесколько вещей могут увеличить риск развития заболевания почек. Обязательно регулярно проверяйте функцию почек, если вы: .Ваши почки и как они работаютНа этой странице: Почки - это два органа в форме бобов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одному с каждой стороны от позвоночника. Здоровые почки фильтруют около полстакана крови каждую минуту, удаляя отходы и лишнюю воду для образования мочи. Моча течет из почек в мочевой пузырь через две тонкие мышечные трубки, называемые мочеточниками, по одной с каждой стороны мочевого пузыря. Ваш мочевой пузырь хранит мочу.Почки, мочеточники и мочевой пузырь являются частью мочевыводящих путей. У вас есть две почки, которые фильтруют кровь, удаляют отходы и лишнюю воду для выработки мочи.Почему важны почки?Почки выводят шлаки и лишнюю жидкость из организма. Почки также удаляют кислоту, вырабатываемую клетками вашего тела, и поддерживают здоровый баланс воды, солей и минералов, таких как натрий, кальций, фосфор и калий, в крови. Без этого баланса нервы, мышцы и другие ткани вашего тела могут не работать нормально. Ваши почки также вырабатывают гормоны, которые помогают Посмотрите видео о том, что делают почки. Как работают мои почки?Каждая из ваших почек состоит примерно из миллиона фильтрующих единиц, называемых нефронами. Каждый нефрон включает фильтр, называемый клубочком, и трубочку. Нефроны работают в два этапа: клубочки фильтруют вашу кровь, а канальцы возвращают в кровь необходимые вещества и удаляют отходы. У каждого нефрона есть клубочки для фильтрации крови и канальцы, которые возвращают в кровь необходимые вещества и выводят дополнительные отходы.Отходы и лишняя вода превращаются в мочу.Клубочки фильтруют вашу кровьКогда кровь течет в каждый нефрон, она входит в группу крошечных кровеносных сосудов - клубочки. Тонкие стенки клубочка позволяют более мелким молекулам, отходам и жидкости - в основном воде - проходить в канальцы. Более крупные молекулы, такие как белки и клетки крови, остаются в кровеносном сосуде. Канальец возвращает в кровь необходимые вещества и выводит шлакиКровеносный сосуд проходит вдоль канальца.Когда отфильтрованная жидкость движется по канальцу, кровеносный сосуд реабсорбирует почти всю воду, а также минералы и питательные вещества, в которых нуждается ваше тело. Канальцы помогают удалить из крови избыток кислоты. Оставшаяся жидкость и отходы в канальцах превращаются в мочу. Как кровь течет по почкам?Кровь попадает в почку через почечную артерию. Этот большой кровеносный сосуд разветвляется на все более мелкие кровеносные сосуды, пока кровь не достигает нефронов. В нефроне ваша кровь фильтруется крошечными кровеносными сосудами клубочков, а затем вытекает из вашей почки через почечную вену. Кровь циркулирует по почкам много раз в день. За один день ваши почки фильтруют около 150 литров крови. Большая часть воды и других веществ, которые фильтруются через клубочки, возвращаются в кровь по канальцам. Только 1-2 литра превращаются в мочу. Кровь течет в ваши почки через почечную артерию и выходит через почечную вену. Ваш мочеточник переносит мочу из почек в мочевой пузырь.Клинические испытанияНациональный институт диабета, болезней пищеварительной системы и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний. Что такое клинические испытания и подходят ли они вам?Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов лечения, таких как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания. Какие клинические испытания открыты?Клинические испытания, которые в настоящее время открыты и набираются, можно посмотреть на сайте www.ClinicalTrials.gov. .Симптомы и причины образования камней в почках у детейКаковы симптомы камней в почках у детей?Симптомы камней в почках у детей включают
При появлении любого из этих симптомов ребенку следует немедленно обратиться к врачу.Эти симптомы могут быть вызваны камнем в почках или более серьезным заболеванием. Боль, вызванная камнем в почках, может длиться недолго или долго, а может приходить и уходить волнообразно. Наряду с болью у ребенка может быть Другие симптомы включают Боль в спине, боку, внизу живота или в паху может сигнализировать о камне в почках у подростка или ребенка.Что вызывает камни в почках у детей?Большинство камней в почках вызвано высоким уровнем кальция, оксалата или фосфора в моче.Эти минералы обычно содержатся в моче и не вызывают проблем при нормальном уровне. Определенные продукты и напитки могут увеличить вероятность образования камней в почках у детей, у которых они с большей вероятностью разовьются. Когда дети не могут двигаться в течение длительного времени, например, когда ребенок находится в гипсе после операции, вероятность развития камня в почках выше. Когда дети не двигаются, их кости могут выделять в кровь дополнительный кальций. Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек. (NIDDK), часть Национального института здоровья.NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, создаваемый NIDDK, тщательно проверяется учеными NIDDK и другими экспертами. NIDDK благодарит: Здоровье почек и основы болезней почек: причины и вопросыЧто такое болезнь почек? Почки - это пара органов размером с кулак, расположенных в нижней части грудной клетки. С каждой стороны позвоночника расположены по одной почке. Почки необходимы для здорового тела. Они в основном отвечают за фильтрацию отходов, лишней воды и других примесей из крови. Эти токсины накапливаются в мочевом пузыре, а затем удаляются во время мочеиспускания. Почки также регулируют уровень pH, соли и калия в организме.Они производят гормоны, которые регулируют кровяное давление и контролируют выработку красных кровяных телец. Почки даже активируют форму витамина D, которая помогает организму усваивать кальций. Болезнь почек поражает примерно 26 миллионов взрослых американцев. Это происходит, когда ваши почки повреждаются и не могут выполнять свои функции. Повреждение может быть вызвано диабетом, высоким кровяным давлением и различными другими хроническими (долгосрочными) состояниями. Заболевание почек может привести к другим проблемам со здоровьем, включая слабость костей, повреждение нервов и недоедание. Если болезнь со временем ухудшится, ваши почки могут полностью перестать работать. Это означает, что для выполнения функции почек потребуется диализ. Диализ - это процедура, при которой кровь фильтруется и очищается с помощью аппарата. Он не вылечит болезнь почек, но может продлить жизнь. Хроническая болезнь почекНаиболее частой формой заболевания почек является хроническая болезнь почек. Хроническая болезнь почек - это хроническое заболевание, которое не проходит со временем.Обычно это вызвано высоким кровяным давлением. Высокое кровяное давление опасно для почек, поскольку может увеличить давление на клубочки. Клубочки - это крошечные кровеносные сосуды в почках, по которым очищается кровь. Со временем повышенное давление повреждает эти сосуды, и функция почек начинает снижаться. Функция почек со временем ухудшится до такой степени, что почки больше не смогут выполнять свою работу должным образом. В этом случае человеку нужно будет пройти диализ.Диализ отфильтровывает лишнюю жидкость и отходы из крови. Диализ может помочь излечить заболевание почек, но не вылечить его. Пересадка почки может быть другим вариантом лечения в зависимости от ваших обстоятельств. Диабет также является основной причиной хронической болезни почек. Диабет - это группа заболеваний, вызывающих повышенный уровень сахара в крови. Повышенный уровень сахара в крови со временем повреждает кровеносные сосуды почек. Это означает, что почки не могут должным образом очищать кровь. Почечная недостаточность может возникнуть, когда ваше тело перегружено токсинами. Камни в почкахКамни в почках - еще одна распространенная проблема почек. Они возникают, когда минералы и другие вещества в крови кристаллизуются в почках, образуя твердые массы (камни). Камни в почках обычно выходят из тела во время мочеиспускания. Прохождение камней в почках может быть чрезвычайно болезненным, но редко вызывает серьезные проблемы. ГломерулонефритГломерулонефрит - это воспаление клубочков. Клубочки - это очень маленькие структуры внутри почек, которые фильтруют кровь.Гломерулонефрит может быть вызван инфекциями, лекарствами или врожденными аномалиями (расстройства, возникающие во время или вскоре после рождения). Часто становится лучше само по себе. Поликистоз почекПоликистоз почек - это генетическое заболевание, при котором в почках разрастаются многочисленные кисты (маленькие мешочки с жидкостью). Эти кисты могут нарушать функцию почек и вызывать почечную недостаточность. (Важно отметить, что отдельные кисты почек довольно распространены и почти всегда безвредны.Поликистоз почек - отдельное, более серьезное заболевание.) Инфекции мочевыводящих путейИнфекции мочевыводящих путей (ИМП) - это бактериальные инфекции любой части мочевыделительной системы. Чаще всего встречаются инфекции мочевого пузыря и уретры. Они легко поддаются лечению и редко приводят к большим проблемам со здоровьем. Однако, если их не лечить, эти инфекции могут распространиться на почки и вызвать почечную недостаточность. Заболевание почек - это заболевание, которое легко может остаться незамеченным, пока симптомы не станут серьезными.Следующие симптомы являются ранними признаками того, что у вас может развиваться заболевание почек: Подробнее: Функциональные тесты почек » К серьезным симптомам, которые могут означать, что заболевание почек переходит в почечную недостаточность, относятся:
Люди с диабетом имеют более высокий риск развития болезни почек.Диабет является ведущей причиной заболеваний почек, на него приходится около 44 процентов новых случаев. У вас также может быть больше шансов получить заболевание почек, если вы:
Подробнее: Диабет 2 типа и заболевание почек » Ваш врач сначала определит, принадлежите ли вы к какой-либо из групп высокого риска.Затем они проведут несколько тестов, чтобы проверить, правильно ли работают ваши почки. Эти тесты могут включать: Скорость клубочковой фильтрации (СКФ)Этот тест позволит измерить, насколько хорошо работают ваши почки, и определить стадию заболевания почек. Ультразвук или компьютерная томография (КТ)Ультразвук и компьютерная томография позволяют получить четкие изображения почек и мочевыводящих путей. Снимки позволяют врачу определить, слишком ли большие у вас почки. Они также могут показать любые опухоли или структурные проблемы, которые могут присутствовать. Биопсия почкиВо время биопсии почки ваш врач удалит небольшой кусочек ткани из почки, пока вы находитесь под седативным действием. Образец ткани может помочь вашему врачу определить тип заболевания почек и степень повреждений. Анализ мочиВаш врач может запросить образец мочи для анализа на альбумин. Альбумин - это белок, который может выделяться с мочой при повреждении почек. Анализ уровня креатинина в кровиКреатинин - продукт жизнедеятельности.Он попадает в кровь при расщеплении креатина (молекулы, хранящейся в мышцах). Если почки не работают должным образом, уровень креатинина в крови повысится. Подробнее: Чрезмерное мочеиспускание в ночное время » Лечение заболевания почек обычно направлено на устранение основной причины заболевания. Это означает, что ваш врач поможет вам лучше контролировать кровяное давление, уровень сахара в крови и холестерина. Они могут использовать один или несколько из следующих методов для лечения болезни почек. Лекарства и медикаментыВаш врач назначит либо ингибиторы ангиотензинпревращающего фермента (АПФ), такие как лизиноприл и рамиприл, либо блокаторы рецепторов ангиотензина (БРА), такие как ирбесартан и олмесартан. Это лекарства от кровяного давления, которые могут замедлить прогрессирование заболевания почек. Ваш врач может назначить эти лекарства для сохранения функции почек, даже если у вас нет высокого кровяного давления. Вы также можете лечиться препаратами для лечения холестерина (такими как симвастатин).Эти лекарства могут снизить уровень холестерина в крови и помочь сохранить здоровье почек. В зависимости от ваших симптомов врач может также назначить лекарства для снятия отека и лечения анемии (уменьшение количества эритроцитов). Изменение диеты и образа жизниВнесение изменений в свой рацион так же важно, как и прием лекарств. Принятие здорового образа жизни может помочь предотвратить многие из основных причин заболеваний почек. Ваш врач может порекомендовать вам:
Узнать больше: Что вы хотите знать о фитнесе и упражнениях? » Диализ - это искусственный метод фильтрации крови.Его используют, когда чьи-то почки вышли из строя или близки к отказу. Многие люди с поздней стадией заболевания почек должны постоянно находиться на диализе или до тех пор, пока не будет найдена донорская почка. Существует два типа диализа: гемодиализ и перитонеальный диализ. ГемодиализПри гемодиализе кровь прокачивается через специальный аппарат, который отфильтровывает отходы и жидкость. Гемодиализ проводится у вас дома, в больнице или диализном центре. Большинство людей проводят три занятия в неделю, каждое из которых длится от трех до пяти часов.Однако гемодиализ также можно проводить более короткими и частыми сеансами. За несколько недель до начала гемодиализа большинству людей предстоит операция по созданию артериовенозной (АВ) фистулы. AV-фистула создается путем соединения артерии и вены чуть ниже кожи, обычно в предплечье. Более крупный кровеносный сосуд позволяет большему количеству крови непрерывно течь через тело во время лечения гемодиализом. Это означает, что можно отфильтровать и очистить больше крови. Артериовенозный трансплантат (пластиковая трубка с петлей) может быть имплантирован и использован для той же цели, если артерия и вена не могут быть соединены вместе. Наиболее частыми побочными эффектами гемодиализа являются низкое кровяное давление, мышечные спазмы и зуд. Перитонеальный диализПри перитонеальном диализе брюшина (мембрана, выстилающая брюшную стенку) заменяет почки. Имплантируется трубка, которая заполняет брюшную полость жидкостью, называемой диализатом. Продукты жизнедеятельности в крови попадают из брюшины в диализат. Затем диализат сливают из брюшной полости. Существует две формы перитонеального диализа: непрерывный амбулаторный перитонеальный диализ , при котором брюшная полость наполняется и дренируется несколько раз в течение дня, и непрерывный перитонеальный диализ с помощью циклера, при котором используется аппарат для циклического поступления и вывода жидкости в брюшную полость. живот ночью, когда человек спит. Наиболее частыми побочными эффектами перитонеального диализа являются инфекции в брюшной полости или в области, где была имплантирована трубка. Другие побочные эффекты могут включать увеличение веса и грыжи. Грыжа - это когда кишечник проталкивается через слабое место или разрыв в нижней части брюшной стенки. Заболевание почек обычно не проходит после постановки диагноза. Лучший способ сохранить здоровье почек - это вести здоровый образ жизни и следовать советам врача. Заболевание почек со временем может ухудшиться.Это может даже привести к почечной недостаточности. Почечная недостаточность может быть опасной для жизни, если ее не лечить. Почечная недостаточность возникает, когда ваши почки почти не работают или вообще не работают. Это контролируется диализом. Диализ предполагает использование аппарата для фильтрации отходов из крови. В некоторых случаях врач может порекомендовать пересадку почки. Некоторые факторы риска заболевания почек, такие как возраст, раса или семейный анамнез, невозможно контролировать. Однако есть меры, которые вы можете предпринять, чтобы предотвратить заболевание почек: Будьте осторожны с лекарствами, отпускаемыми без рецепта.Вы всегда должны следовать инструкциям по дозировке лекарств, отпускаемых без рецепта.Прием слишком большого количества аспирина (Байер) или ибупрофена (Адвил, Мотрин) может вызвать повреждение почек. Позвоните своему врачу, если обычные дозы этих лекарств не помогают эффективно контролировать вашу боль. Пройдите тестированиеСпросите своего врача о сдаче анализа крови при проблемах с почками. Проблемы с почками обычно не вызывают симптомов, пока не станут более серьезными. Базовая метаболическая панель (BMP) - это стандартный анализ крови, который можно сделать как часть обычного медицинского осмотра. Он проверяет вашу кровь на креатинин или мочевину.Это химические вещества, которые попадают в кровь, когда почки не работают должным образом. BMP может обнаруживать проблемы с почками на ранней стадии, когда их легче лечить. Вы должны проходить тестирование ежегодно, если у вас диабет, сердечные заболевания или высокое кровяное давление. Ограничьте употребление определенных продуктовРазличные химические вещества в пище могут способствовать образованию определенных типов камней в почках. К ним относятся:
Спросите о кальцииПроконсультируйтесь с врачом, прежде чем принимать кальциевую добавку.Некоторые добавки кальция связаны с повышенным риском образования камней в почках. . |
||||||||||||||||
| © 2008- Кафедра педиатрии имени профессора И.М. Воронцова ФП и ДПО. Содержание, карта. | ||||||||||||||||